Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Introduction - Nosologie
Phénomène de Raynaud
Définition
Épidémiologie
Physiopathologie
Diagnostic positif d’un phénomène de Raynaud
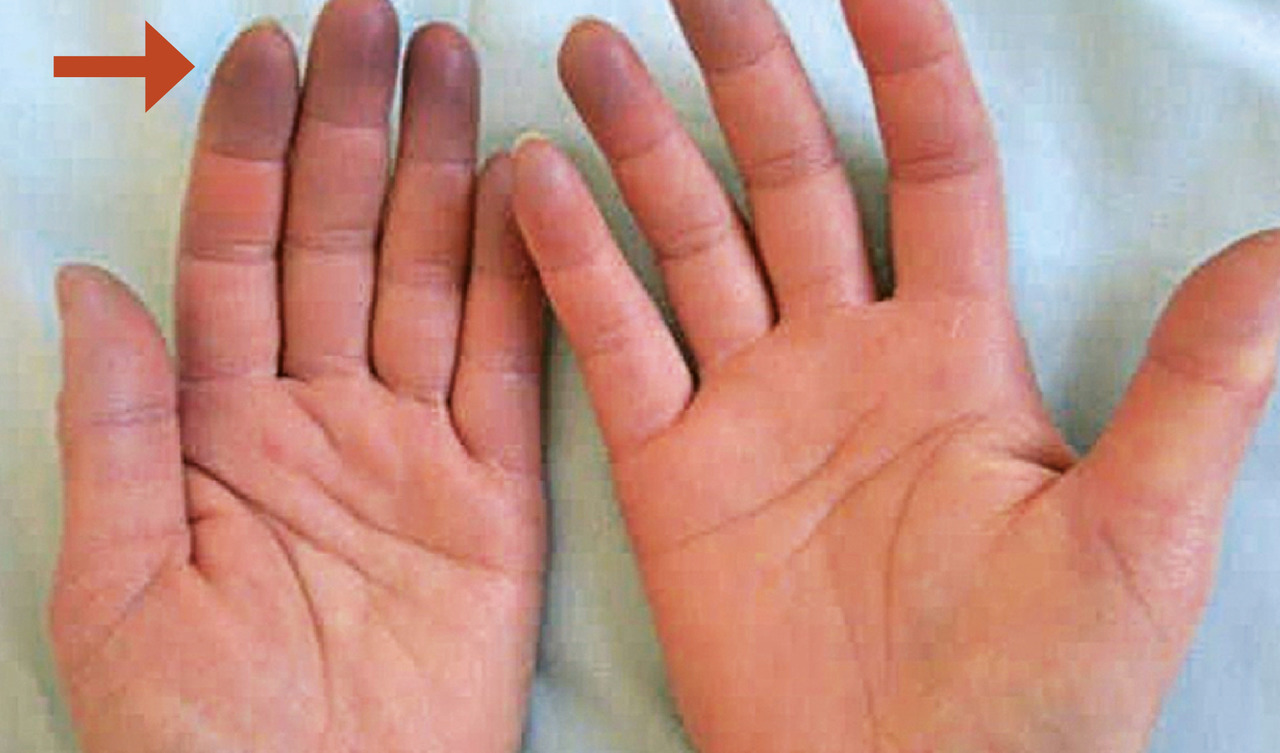
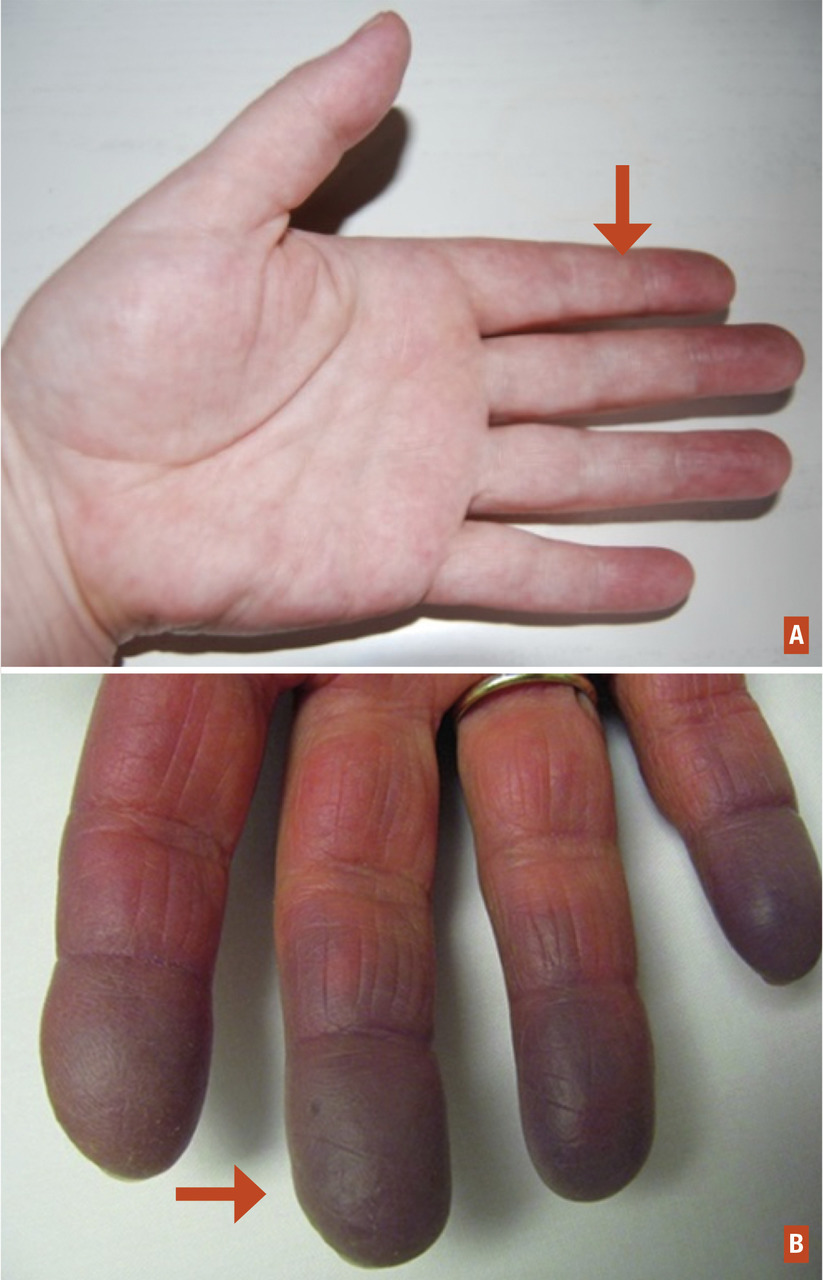
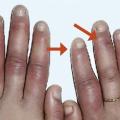
- une phase syncopale (« blanche ») : elle est la conséquence d’une vasoconstriction des sphincters précapillaires aboutissant à l’exclusion du lit vasculaire d’aval. Elle est obligatoire pour porter le diagnostic. Elle se traduit cliniquement par un blanchiment et un refroidissement distal des doigts, qui deviennent insensibles. Cette phase dure en général quelques minutes mais peut persister jusqu’à 1 heure ;
- une phase cyanique (« bleue ») : inconstante, elle traduit la stagnation du sang au niveau du lit veinulaire post-capillaire. Il s’agit d’une coloration bleuâtre des doigts avec souvent des dysesthésies. Cette phase dure habituellement quelques minutes mais ne dépasse jamais 30 minutes (
fig. 1 ) ;
- une phase érythermalgique (« rouge ») : inconstante également, elle est due à une reprise de la circulation au niveau des territoires capillaires préalablement exclus. Le malade présente durant cette phase, qui dure en général quelques minutes, une rougeur douloureuse avec tuméfaction des doigts.
Diagnostic étiologique
Anamnèse
L’orientation étiologique est évidente lorsqu’une franche exposition professionnelle (engins vibrants, par exemple) est relevée ou encore une prise médicamenteuse (bêtabloquants, par exemple). Le sexe et l’âge ont également une grande valeur étiologique. Un phénomène de Raynaud chez un sujet âgé doit faire rechercher de principe une origine secondaire. Chez un patient jeune de sexe féminin, une connectivite est d’emblée fortement suspectée, surtout une sclérodermie, un syndrome CREST (associant : calcinose sous-cutanée, phénomène de Raynaud, atteinte œsophagienne, sclérodactylie et télangiectasies), un syndrome de Gougerot-Sjögren, une polyarthrite rhumatoïde ou un lupus érythémateux systémique ou aigu disséminé, ou une connectivite mixte (syndrome de Sharp), plus rarement une dermatomyosite ; alors que chez l’homme, les causes sont dominées par les artériopathies, les hémopathies et les étiologies professionnelles.La recherche d’autres symptômes associés est essentielle. Dans la grande majorité des cas, les patients sont asymptomatiques entre les crises. La persistance de douleurs digitales en intercritique est en faveur d’une ischémie digitale permanente. Des signes évocateurs de maladie systémique sont importants à rechercher également : syndrome sec (xérophtalmie et xérostomie), arthralgies inflammatoires, faiblesse ou douleurs musculaires, photosensibilité, dysphagie, antécédents ou atteintes concomitantes pulmonaires et/ou rénales. Un déclenchement lors de l’immersion dans de l’eau froide (15 °C) est typique de la maladie de Raynaud alors qu’un déclenchement spontané et l’absence de rémission estivale orientent vers un phénomène de Raynaud secondaire.
Examen clinique
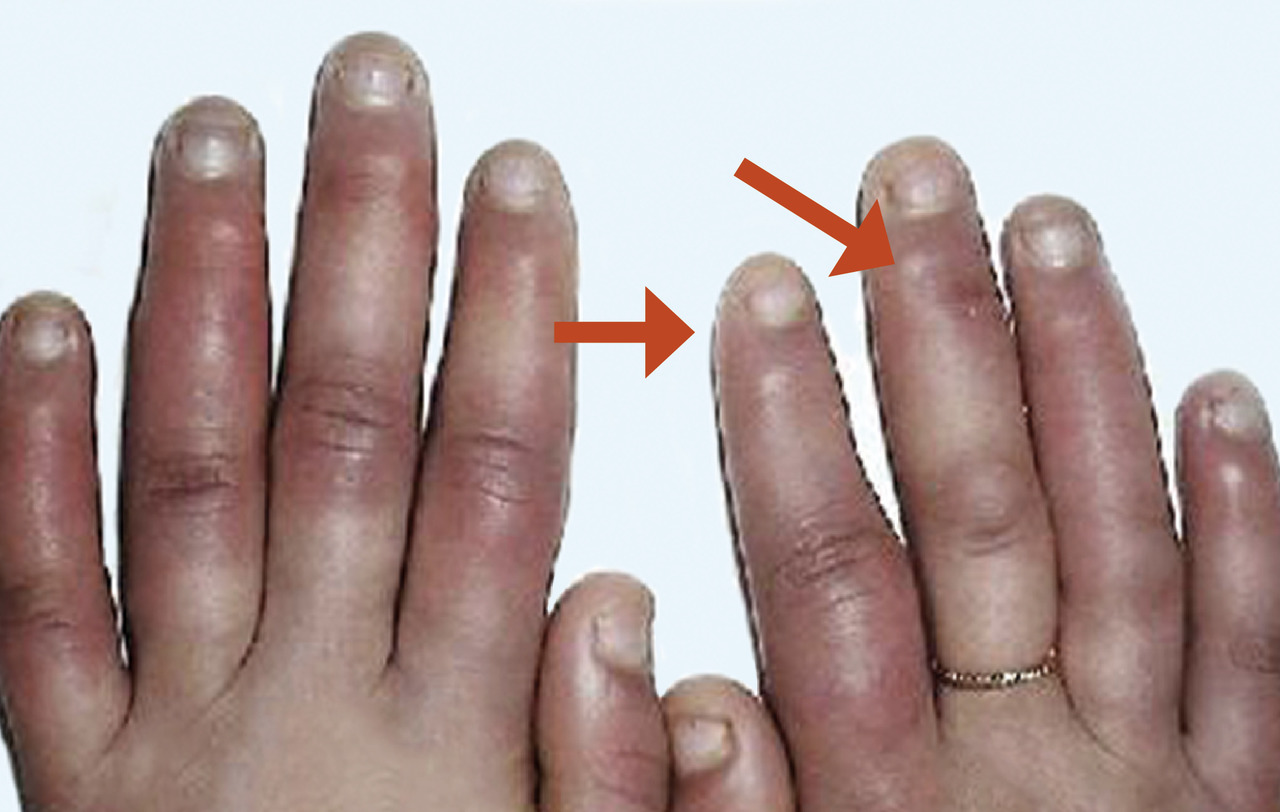
La mesure de la pression artérielle et la palpation des pouls périphériques présentent une étape cruciale, qui doit se faire de manière bilatérale et comparative. Une asymétrie des pouls ou des chiffres de tension artérielle doit faire évoquer une atteinte des gros troncs artériels. La manœuvre d’Allen est un examen clinique simple qui consiste à une compression des artères cubitales et radiales associée à des mouvements de fermeture et d’ouverture de la main, de manière à exclure la circulation sanguine en aval. La décompression des deux artères va se faire par la suite de façon alternée. Une reprise homogène de la vascularisation devrait normalement se faire en moins de 5 secondes. Cette manœuvre renseigne sur la perméabilité des axes radial et cubital et sur la qualité de la circulation artériolaire distale en fonction du caractère homogène ou hétérogène de la revascularisation.L’examen des axes vasculaires doit être complété par un examen locorégional et général. Ainsi, un phénomène de Raynaud compliqué de nécrose ou d’ulcération est secondaire jusqu’à preuve du contraire. Un aspect boudiné des doigts, une sclérodactylie ou des télangiectasies, un aspect induré de la peau sont en faveur d’une sclérodermie, alors que la présence de lésions érythémateuses de la racine des ongles (signe de la manucure) et de papules en regard des articulaires (papules de Gottron) orientent vers une dermatomyosite. La mise en évidence d’un érythème en vespertilio, en « loup », oriente vers un lupus érythémateux systémique (LES). Il est à noter qu’un phénomène de Raynaud peut précéder l’apparition des signes d’une connectivite de plusieurs années.
Examens complémentaires (tableau 1 )
Un bilan biologique minimal est nécessaire pour éliminer une forme secondaire même si le phénomène de Raynaud est a priori d’allure idiopathique. Ce dernier doit comporter au moins un hémogramme, une biologie standard, une CRP, et la recherche d’anticorps antinucléaires (par immunofluorescence et ELISA, notamment une recherche d’anticorps anti-ADN bicaténaire [double brin], d’anticorps anti-centromères ou anti-SCL70). Des examens paracliniques de 2e intention seront réservés aux cas où il y a un contexte clinique évocateur ou en cas d’anomalie des examens initiaux. Parmi ces examens de 2e intention, la capillaroscopie occupe une place prépondérante. Il s’agit d’un examen simple qui permet de visualiser les capillaires péri-unguéaux sur toute leur étendue par une technique simple de transillumination. Cet examen est difficile à interpréter chez les patients de peau sombre et chez les travailleurs manuels. La capillaroscopie permet en pratique de rechercher les mégacapillaires et les autres critères des micro-angiopathies (raréfaction du nombre des anses capillaires, par exemple) qui ont une grande valeur dans le diagnostic des connectivites, notamment de la sclérodermie.
L’échographie Doppler des axes vasculaires des membres est un autre examen très utile dans la recherche étiologique, notamment pour le Raynaud unilatéral et lorsqu’il y a une anomalie à l’examen des axes vasculaires. L’exploration de la vascularisation distale par le Doppler laser et la mesure des pressions artériolaires peuvent servir pour conforter le diagnostic étiologique, mais leur apport dans la recherche étiologique reste limité.
Principales causes
En ce qui concerne le phénomène de Raynaud bilatéral (
Traitement
Érythermalgie
La présence d’une érythermalgie doit faire rechercher prioritairement un syndrome myéloprolifératif, notamment une polyglobulie primitive (maladie de Vaquez) ou une thrombocytémie essentielle. Les autres causes sont l’hyperthyroïdie, le lupus érythémateux systémique, la polyarthrite rhumatoïde, les vasculites (ou vascularites) et certains médicaments, notamment les inhibiteurs calciques (qui sont un des traitements du phénomène de Raynaud). Enfin, il existe des formes idiopathiques ou familiales.
Son traitement repose sur les antiagrégants plaquettaires.
Acrocyanose essentielle
L’iontophorèse peut être employée pour l’hyperhidrose. Il convient également de traiter une cause éventuelle d’amaigrissement.
Engelures
C’est une affection bénigne, le plus souvent idiopathique (femme jeune, anorexie) qui doit toutefois faire rechercher une étiologie sous-jacente (on parle alors de pseudo-engelures), notamment lorsqu’il y a un phénomène de Raynaud associé. Une cryoglobulinémie (avec, souvent associé, un purpura vasculaire plus ou moins nécrotique), un cryofibrinogène, des agglutinines froides doivent être recherchés, tout comme une vasculite (ou vascularite) systémique ou des embolies de cristaux de cholestérol (responsable des orteils pourpres ou bleus) et une thrombophilie (dont le syndrome des anticorps antiphospholipides). La recherche de facteurs de risque cardiovasculaire (tabac, hypertension artérielle…) est aussi indiquée, tout comme celle des médicaments impliqués dans le phénomène de Raynaud. Le lupus-engelure correspond à une atteinte acrale douloureuse du lupus érythémateux systémique déclenchée par le froid.
Le traitement repose sur des mesures d’éviction du froid et du tabac. Il comprend également l’administration de crèmes émollientes, voire de dermocorticoïdes, et des vasodilatateurs.
Ischémie digitale
La principale cause est l’artériopathie athéromateuse, notamment du diabétique. Chez le sujet jeune (< 45 ans), il faut impérativement évoquer une thrombo-angéite oblitérante ou une maladie de Buerger. Dans ce cadre, il faut aussi rechercher une cryoglobulinémie, un syndrome myéloprolifératif, une sclérodermie, des vasculites (vascularites) systémiques, voire un syndrome paranéoplasique.
C’est une urgence vasculaire (reperfusion immédiate).•
POINTS FORTS À RETENIR
Le diagnostic positif d’un acrosyndrome est clinique. L’anamnèse (symptômes associés, contexte professionnel, médicaments) et l’examen clinique permettent d’orienter vers une étiologie.
Le phénomène de Raynaud est l’acrosyndrome le plus fréquent. C’est un acrosyndrome paroxystique avec trois phases caractéristiques (blanche, bleue, rouge).
Le phénomène de Raynaud primitif (maladie de Raynaud) est un diagnostic d’exclusion.
Le bilan d’un phénomène de Raynaud doit comporter au minimum une capillaroscopie, la recherche d’anticorps antinucléaires (anti-centromères et anti-SCL70) et une échographie Doppler artérielle.
Un phénomène de Raynaud unilatéral doit faire rechercher de principe une cause locale (maladies des vibrations, syndrome du défilé costo-claviculaire) et un phénomène de Raynaud secondaire bilatéral une sclérodermie ou un syndrome CREST jusqu’à preuve du contraire.
L’érythermalgie s’oppose point par point au phénomène de Raynaud et doit faire évoquer la possibilité d’un syndrome myéloprolifératif (polyglobulie primitive ou thrombocytémie essentielle).
Les ischémies digitales sont une urgence vasculaire.
Acrosyndromes (phénomène de Raynaud, érythermalgie, acrocyanose, engelures, ischémie digitale)
Les « acrosyndromes » sont un item classique de feu l’internat et des actuelles épreuves classantes nationales (ECN). Cet item n’est pas abordé de façon isolée, mais surtout à travers les étiologies responsables des diverses formes d’acrosyndrome, ce dernier étant un élément sémiologique d’appel pour questionner l’étudiant sur une maladie. Ainsi, plusieurs situations fréquentes sont trouvées au travers des annales des différents concours d’internat et d’ECN. Ces situations sont reprises sous forme de vignettes avec :
– la sclérodermie et le syndrome CREST dans le cadre du phénomène de Raynaud ou des ischémies digitales (tableau 1) ;
– les autres connectivites, comme le syndrome de Gougerot-Sjögren, le LES et la connectivite mixte (syndrome de Sharp) à travers le phénomène de Raynaud ;
– les syndromes myéloprolifératifs (polyglobulie primitive [maladie de Vaquez] ou thrombocytémie essentielle) dans le cadre du phénomène de Raynaud, de l’érythermalgie ou encore de l’ischémie digitale ;
– la cryoglobulinémie (tableau 2) à travers le phénomène de Raynaud, les engelures ou les ischémies digitales ;
– la thromboangéite oblitérante ou maladie de Buerger (tableau 3) dans le cadre
du phénomène de Raynaud ou des ischémies digitales ;
– les vasculites (vascularites) systémiques à travers les ischémies digitales ou le phénomène de Raynaud ;
– les embolies de cristaux de cholestérol (tableau 4) via le syndrome des orteils pourpres ou bleus à travers les ischémies digitales ;
colchicine, corticoïdes, arrêt des anticoagulants (si possible), lutte contre les facteurs de risque cardiovasculaire) ;
– le syndrome de Raynaud en cas de prescription de dérives d’ergotamines, avec coprescription de macrolides et d’héparine (ancien « feu de saint Antoine ») ;
– le syndrome de Raynaud unilatéral dans le cadre du syndrome des maladies des vibrations, du syndrome du marteau hypothénar et de celui du défilé costo-claviculaire ;
– l’ischémie digitale chez un patient diabétique.
Planchon B, Pistorious MA. Les acrosyndromes vasculaires. In : Microcirculation clinique. Vayssairat M, Carpentier P. Masson Éditeur Paris, 1996:121-35.
Planchon B, Pistorious MA. Acrocyanose. In : Encycl Med Chir (Elsevier, Paris), Angéiologie 1997;19:2520-32.
Wigley FM. Raynaud’s phenomenon. N Engl J Med 2002;347:1001-8.

 Encadrés
Encadrés