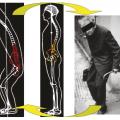
Perte de force musculaire, enraidissement, déséquilibre antérieur, parfois mixte (antérieur et latéral) sont des phénomènes dus au vieillissement naturel (ou involution de la colonne vertébrale) qui vont considérablement altérer la vie fonctionnelle du sujet âgé.
« Bipedal folding chains »
On désigne sous le terme de « bipedal folding chains » (BFC) la projection, sur chacun des trois plans anatomiques de référence, du même dispositif squelettique qui règle la cinématique des postures et des déplacements de l’homme debout. Cette dénomination paraît plus directe et concise en anglais qu’en français. Il intègre le complexe lombo-pelvi-fémoral mais pas uniquement car il intègre aussi le rachis cervical ainsi que celui des segments distaux des membres inférieurs (genoux, chevilles et pieds).
Les BFC humaines comprennent donc : la totalité de la colonne vertébrale du trou occipital au sacrum, la ceinture pelvienne, et la totalité des pièces squelettiques des membres inférieurs.
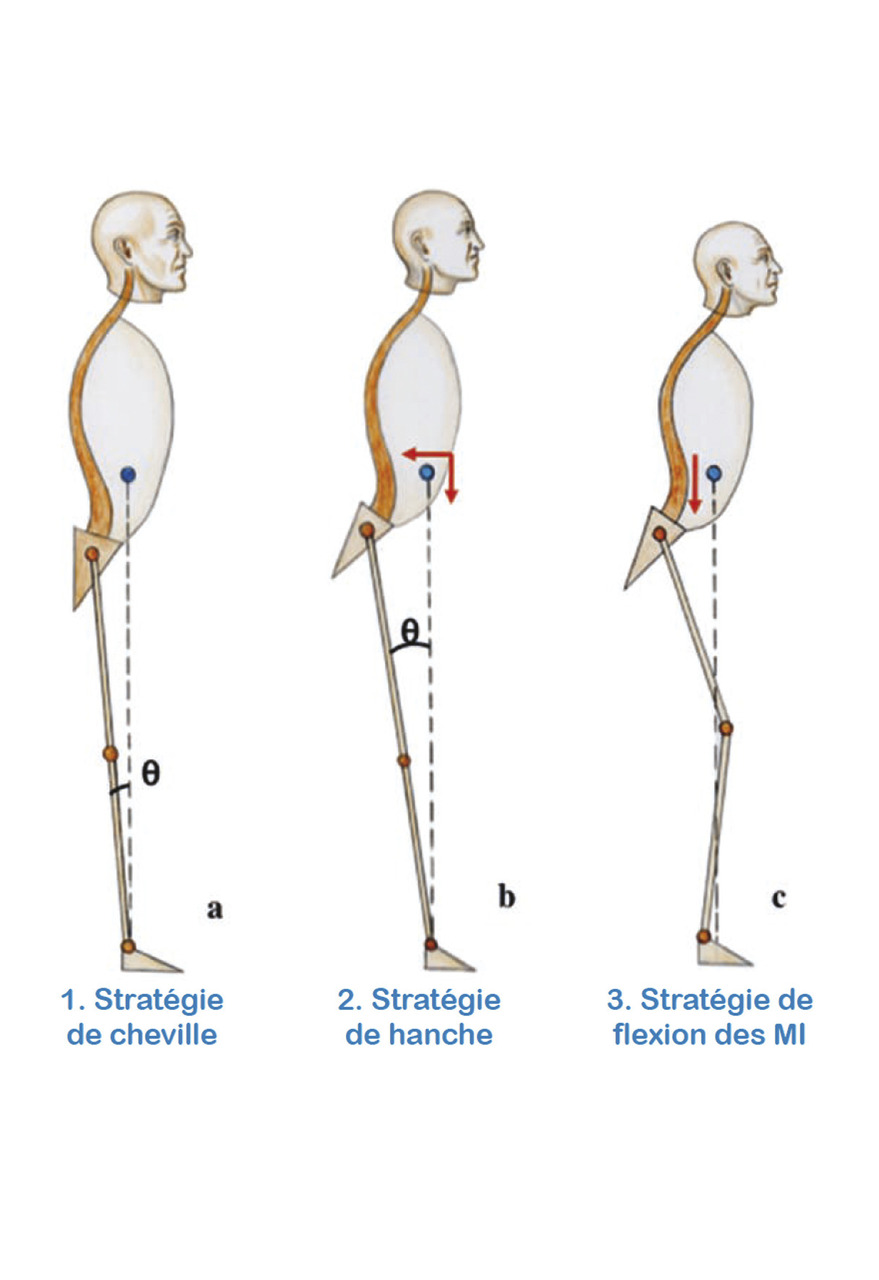
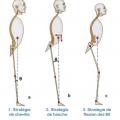
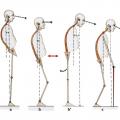
Une série de trois stratégies de stabilisation est possible dans le plan sagittal (fig. 1 ) :
– la stratégie de cheville ; l’équilibre est stabilisé par une extension de la cheville ; hanches et genoux restent fixés en rectitude ; le corps, à l’exception du complexe tête-cou, se déplace dans ce cas comme un pendule inversé sans variation importante de la hauteur du centre de masse ;
– la stratégie de hanche ; l’équilibre est stabilisé par la flexion des hanches ; les genoux et les chevilles sont étendus ; cette stratégie permet de déplacer vers l’arrière et d’abaisser rapidement le centre de masse ;
– la stratégie de flexion des membres inférieurs ; l’équilibre est alors stabilisé par une flexion simultanée des trois jointures ; cette stratégie entraîne un abaissement très efficace du centre de masse ; c’est la stratégie la plus observée avec rétroversion du bassin et flexion des genoux.
Les BFC humaines comprennent donc : la totalité de la colonne vertébrale du trou occipital au sacrum, la ceinture pelvienne, et la totalité des pièces squelettiques des membres inférieurs.
Une série de trois stratégies de stabilisation est possible dans le plan sagittal (
– la stratégie de cheville ; l’équilibre est stabilisé par une extension de la cheville ; hanches et genoux restent fixés en rectitude ; le corps, à l’exception du complexe tête-cou, se déplace dans ce cas comme un pendule inversé sans variation importante de la hauteur du centre de masse ;
– la stratégie de hanche ; l’équilibre est stabilisé par la flexion des hanches ; les genoux et les chevilles sont étendus ; cette stratégie permet de déplacer vers l’arrière et d’abaisser rapidement le centre de masse ;
– la stratégie de flexion des membres inférieurs ; l’équilibre est alors stabilisé par une flexion simultanée des trois jointures ; cette stratégie entraîne un abaissement très efficace du centre de masse ; c’est la stratégie la plus observée avec rétroversion du bassin et flexion des genoux.
Altérations fonctionnelles
Les déformations dégénératives vertébrales liées au vieillissement concernent environ 60 % des sujets de plus de 65 ans.1 Beaucoup sont bien tolérées, mais, chez certains, elles deviennent un facteur de handicap et de mauvaise santé qui peut réduire considérablement leur indépendance et poser alors un sérieux problème social.
Chez les sujets de plus de 60 ans, la diminution de volume de la partie contractile des muscles (sarcopénie) touchant surtout les fibres rapides (IIa et IIb), entraîne une perte de force (baisse des moments actifs musculaires) et d’endurance à l’effort physique prolongé.
En revanche, le tissu conjonctif péri- et intramusculaire se rigidifie considérablement en raison de la perte de fibres d’élastine et de l’épaississement avec crosslinking des fibres de collagène. Il s’ensuit une augmentation importante des moments passifs non musculaires. À partir d’une certaine amplitude de flexion thoraco-lombaire, et de rétroversion pelvienne, le complexe musculo-aponévrotique assure à lui seul l’essentiel de l’équilibre sagittal par un effet de ténodèse (fig. 18, p. 506 ). Ce mode de contrôle des postures a un coût métabolique quasiment nul.
C’est ainsi que spontanément, à cause d’un coût énergétique moindre, mais aussi en raison d’une représentation altérée du système vertébral au niveau des contrôles nerveux, les personnes âgées préfèrent, entre deux tâches, garder la même attitude penchée vers l’avant plutôt que de se relever chaque fois comme le feraient des sujets plus jeunes.
On peut se rendre compte de l’incidence des coûts énergétiques chez les personnes âgées en mesurant leurs VO2 max. La baisse de la VO2 max est chez eux un des paramètres les plus facilement observables de l’effondrement des flux de matière-énergie métabolique : à 85 ans, elle est en moyenne de 18 mL/min/kg chez les hommes, et 16 mL/min/kg chez les femmes. Une valeur de 14 mL/min/kg correspondrait au minimum d’aptitude physique nécessaire pour accomplir les activités motrices de la vie quotidienne.2 Sa mesure devrait être systématique dans la phase décisionnelle préopératoire car, en postopératoire, le redressement d’un tronc allongé par la correction des déformations et une fusion instrumentée a, en théorie, un coup énergétique nettement supérieur.
Pour conserver l’équilibre du corps, chaque individu adopte ainsi, spontanément, en fonction de ses propres données anthropométriques et de ses performances physiques résiduelles, un compromis mécanique et énergétique personnel pour faire en sorte que la projection du centre de masse corresponde au mieux à une surface de pression utile. Il est important de noter que ce compromis est dynamique, résultat d’une adaptation progressive à la fois ostéoarticulaire, neurologique en particulier cognitive, mais aussi émotionnelle et sociale. L’adaptation au vieillissement, c’est l’adaptation à une perte de marges chez le vivant.
Les trois BFC ont chacune leur part de compensations adaptatives.
Les mécanismes de compensation pour le contrôle de l’équilibre corporel dans le plan sagittal comprennent : l’hyperlordose cervicale, le déplacement du centre de gravité de la tête, l’extension de la colonne vertébrale, la rétroversion du bassin, l’extension des hanches, la flexion des genoux, la flexion-extension des chevilles, et l’inversion-éversion des pieds.
Cependant, les compensations qui impliquent les membres inférieurs échappent le plus souvent à l’examen clinique et à l’imagerie.
Deux stratégies de compensation sont le plus couramment adoptées par le patient, en fonction du niveau et du type de cyphose thoracique, de l’existence d’une extension lombaire résiduelle (parfois à un seul niveau), et surtout des performances résiduelles des muscles fessiers et ischio-jambiers.
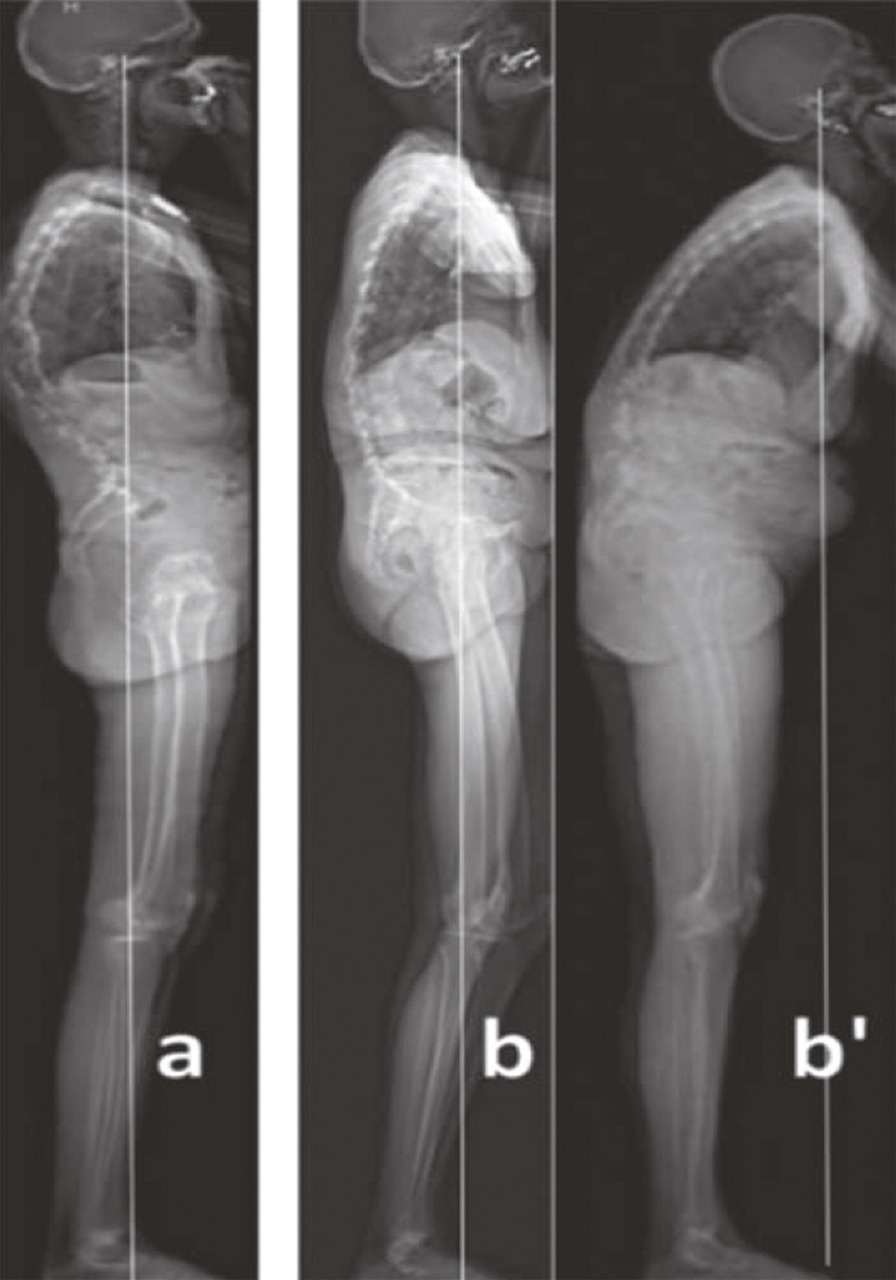
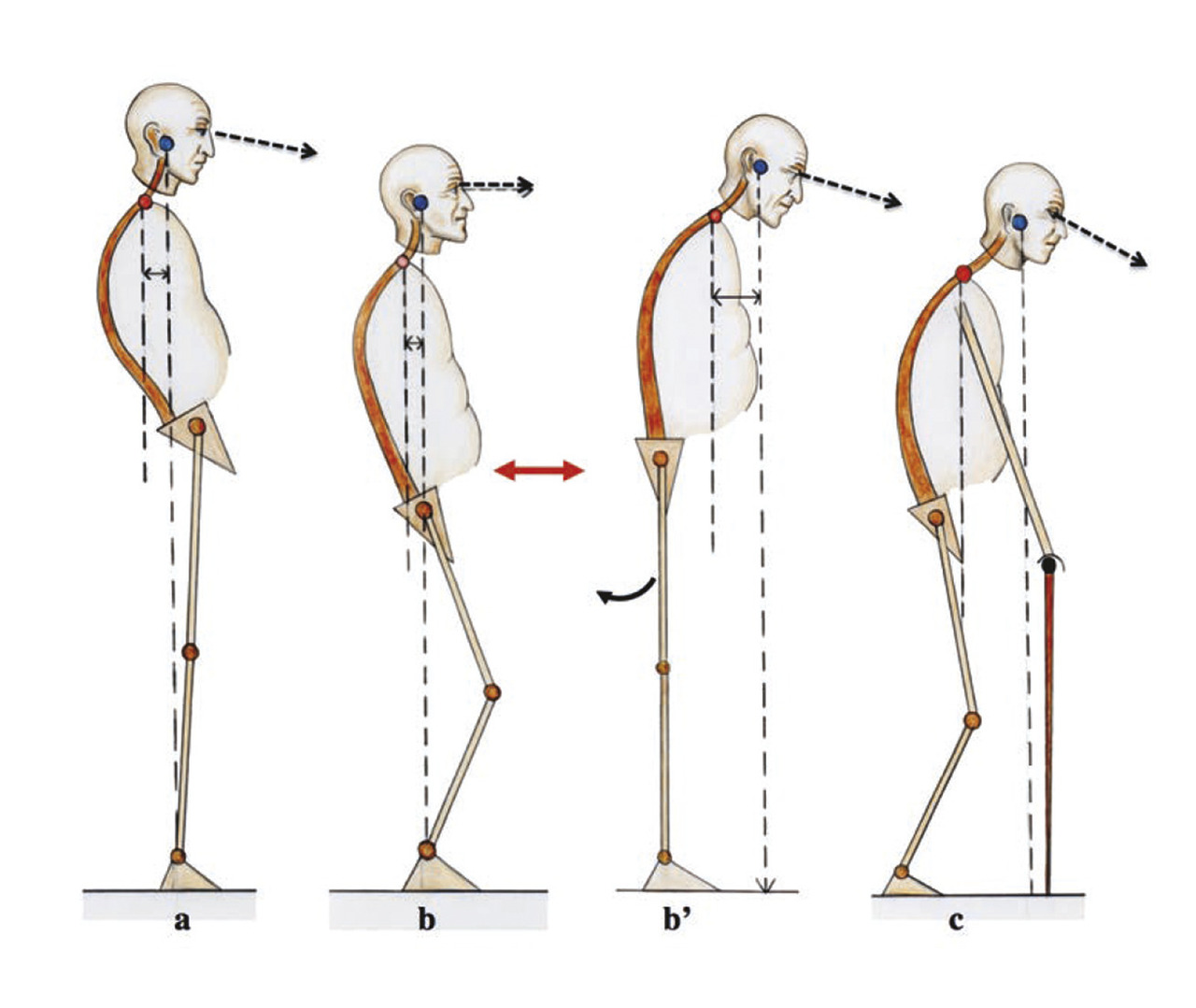
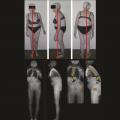
C’est ainsi que dans certaines cyphoses thoraciques hautes, avec une lordose conservée (ou un seul segment lombaire bas anormalement mobile), et une musculature encore quelque peu efficace, la stratégie de compensation adoptée par le patient consiste à redresser le plus possible la colonne tout en maintenant hanches et genoux étendus et les chevilles fléchies (fig. 2a ). En contrepartie, le segment tête-cou est porté en rétraction R1, mais la fatigue peut aussi faire perdre l’horizontalisation du regard. Seul un certain degré de flexion des hanches et des genoux pourra alors la rétablir.
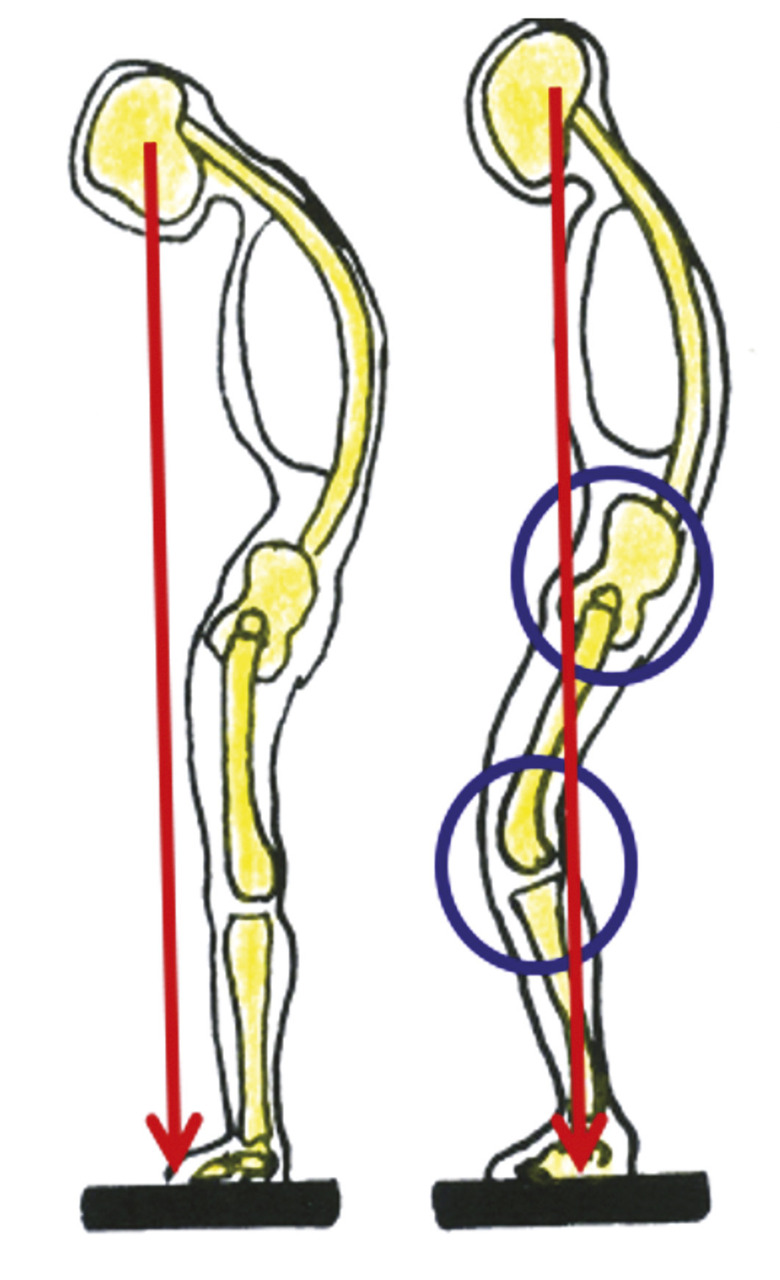
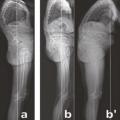
La stratégie la plus habituelle cependant, lorsqu’il n’existe aucune possibilité d’extension lombaire, consiste à compenser la cyphose thoracolombaire et la rétroversion pelvienne en utilisant le maximum d’extension fémorale (alors que sur l’imagerie, on pourrait croire à une flexion des hanches). Les genoux et les chevilles sont stabilisés en flexion. Cette posture abaisse le centre de masse de façon très efficace. Il est alors possible d’horizontaliser le regard (fig. 2b ). Cependant si l’on demande au patient d’étendre les genoux, il se retrouve déstabilisé vers l’avant (fig. 2b’ ).
Lorsque les courbures vertébrales s’aggravent et que les muscles extenseurs cervicaux et thoraco-lombaires s’affaiblissent encore, l’horizontalisation du regard devient impossible. On assiste à un effondrement cervical en protraction P1. La ligne de gravité se projette alors en avant du polygone de sustentation. Un appui antérieur devient indispensable (fig. 3 ).
Chez les sujets de plus de 60 ans, la diminution de volume de la partie contractile des muscles (sarcopénie) touchant surtout les fibres rapides (IIa et IIb), entraîne une perte de force (baisse des moments actifs musculaires) et d’endurance à l’effort physique prolongé.
En revanche, le tissu conjonctif péri- et intramusculaire se rigidifie considérablement en raison de la perte de fibres d’élastine et de l’épaississement avec crosslinking des fibres de collagène. Il s’ensuit une augmentation importante des moments passifs non musculaires. À partir d’une certaine amplitude de flexion thoraco-lombaire, et de rétroversion pelvienne, le complexe musculo-aponévrotique assure à lui seul l’essentiel de l’équilibre sagittal par un effet de ténodèse (
C’est ainsi que spontanément, à cause d’un coût énergétique moindre, mais aussi en raison d’une représentation altérée du système vertébral au niveau des contrôles nerveux, les personnes âgées préfèrent, entre deux tâches, garder la même attitude penchée vers l’avant plutôt que de se relever chaque fois comme le feraient des sujets plus jeunes.
On peut se rendre compte de l’incidence des coûts énergétiques chez les personnes âgées en mesurant leurs VO2 max. La baisse de la VO2 max est chez eux un des paramètres les plus facilement observables de l’effondrement des flux de matière-énergie métabolique : à 85 ans, elle est en moyenne de 18 mL/min/kg chez les hommes, et 16 mL/min/kg chez les femmes. Une valeur de 14 mL/min/kg correspondrait au minimum d’aptitude physique nécessaire pour accomplir les activités motrices de la vie quotidienne.2 Sa mesure devrait être systématique dans la phase décisionnelle préopératoire car, en postopératoire, le redressement d’un tronc allongé par la correction des déformations et une fusion instrumentée a, en théorie, un coup énergétique nettement supérieur.
Pour conserver l’équilibre du corps, chaque individu adopte ainsi, spontanément, en fonction de ses propres données anthropométriques et de ses performances physiques résiduelles, un compromis mécanique et énergétique personnel pour faire en sorte que la projection du centre de masse corresponde au mieux à une surface de pression utile. Il est important de noter que ce compromis est dynamique, résultat d’une adaptation progressive à la fois ostéoarticulaire, neurologique en particulier cognitive, mais aussi émotionnelle et sociale. L’adaptation au vieillissement, c’est l’adaptation à une perte de marges chez le vivant.
Les trois BFC ont chacune leur part de compensations adaptatives.
Les mécanismes de compensation pour le contrôle de l’équilibre corporel dans le plan sagittal comprennent : l’hyperlordose cervicale, le déplacement du centre de gravité de la tête, l’extension de la colonne vertébrale, la rétroversion du bassin, l’extension des hanches, la flexion des genoux, la flexion-extension des chevilles, et l’inversion-éversion des pieds.
Cependant, les compensations qui impliquent les membres inférieurs échappent le plus souvent à l’examen clinique et à l’imagerie.
Deux stratégies de compensation sont le plus couramment adoptées par le patient, en fonction du niveau et du type de cyphose thoracique, de l’existence d’une extension lombaire résiduelle (parfois à un seul niveau), et surtout des performances résiduelles des muscles fessiers et ischio-jambiers.
C’est ainsi que dans certaines cyphoses thoraciques hautes, avec une lordose conservée (ou un seul segment lombaire bas anormalement mobile), et une musculature encore quelque peu efficace, la stratégie de compensation adoptée par le patient consiste à redresser le plus possible la colonne tout en maintenant hanches et genoux étendus et les chevilles fléchies (
La stratégie la plus habituelle cependant, lorsqu’il n’existe aucune possibilité d’extension lombaire, consiste à compenser la cyphose thoracolombaire et la rétroversion pelvienne en utilisant le maximum d’extension fémorale (alors que sur l’imagerie, on pourrait croire à une flexion des hanches). Les genoux et les chevilles sont stabilisés en flexion. Cette posture abaisse le centre de masse de façon très efficace. Il est alors possible d’horizontaliser le regard (
Lorsque les courbures vertébrales s’aggravent et que les muscles extenseurs cervicaux et thoraco-lombaires s’affaiblissent encore, l’horizontalisation du regard devient impossible. On assiste à un effondrement cervical en protraction P1. La ligne de gravité se projette alors en avant du polygone de sustentation. Un appui antérieur devient indispensable (
Risque de chute
Les troubles de l’équilibre décrits plus haut pénalisent les déplacements et exposent les sujets âgés aux chutes. La marche se rigidifie et les pas se raccourcissent. Les rotations vertébrales disparaissent dans la marche, et beaucoup adoptent un balancement latéral du centre de masse, mais le couplage des rotations et des autres mouvements persiste en position assise. Les troubles neurologiques centraux ou périphériques, même discrets, peuvent aggraver considérablement la situation, notamment la maladie de Parkinson. De plus, ces troubles peuvent se décompenser brutalement après une intervention et compromettre le résultat final.
Plusieurs études récentes ont pu montrer que le repositionnement du centre de gravité de la tête à l’aplomb des têtes fémorales, et le maintien du regard à l’horizontale constituent un aspect essentiel de l’équilibre corporel.3, 4 Le degré de lordose cervicale pour maintenir le regard à l’horizontale est clairement corrélé à la version pelvienne.4 Ce résultat peut paraître a priori surprenant car le maintien de la lordose cervicale est totalement actif, sans intervention de moments passifs non musculaires, contrairement à ce que l’on observe au niveau de la colonne et du bassin. Cependant, l’analyse de la compensation cervicale montre qu’elle prédomine en O-C1 et sollicite donc des muscles dont le moment, par rapport à cette jointure, est particulièrement favorable, comme les muscles occipito-scapulaires (trapezius, levator scapularis) ou les muscles longs, occipito-épineux (splenius capitis), ainsi que le muscle longissimus capitus. Au-dessous d’une valeur critique des moments actifs, le système s’effondre brutalement pour se stabiliser à nouveau, passivement, en protraction P1. Dès lors, le regard reste incliné vers le bas. Le seul moyen pour l’orienter vers le haut consiste alors à fléchir davantage les genoux et les chevilles.
Une étude portant sur 1 230 sujets asymptomatiques a montré que la lordose cervicale augmente à partir de la sixième décennie et davantage chez les femmes.5
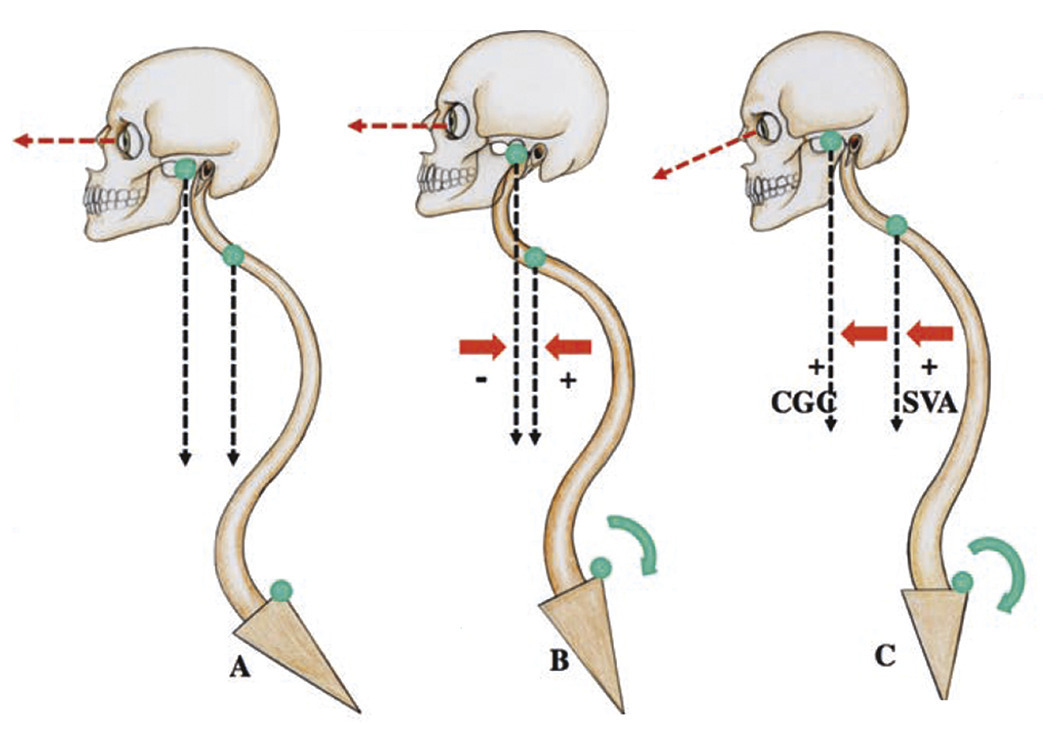
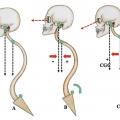
Finalement il semble que le meilleur compromis pour juger de l’équilibre sagittal soit celui qui associe les paramètres de l’alignement cervical (aplomb du centre de gravité de la tête) et l’aplomb en C7 (fig. 4 ).4 Sur cette figure, on voit la projection du centre de masse de la tête (CGC) et de l’aplomb en C7 (ASV) : en (A) on note un équilibre normal, sans compensation ; en (B) il y a compensation utile pour porter le regard à l’horizontale, ce qui entraîne un rapprochement des deux lignes d’aplomb verticales ; en (C) l’effondrement du rachis cervical en protraction entraîne un écartement des deux aplombs. Le regard ne peut plus être maintenu horizontal.
Letableau, page 512 ,4 montre la variation des paramètres vertébraux liés au vieillissement. On note au fil des décennies une diminution de la lordose lombaire, une augmentation de la version pelvienne, de la cyphose thoracique et de la lordose lombaire. Cette évolution des angles doit être connue quand on fait des prévisions de corrections ; il ne s’agit pas en effet de vouloir toujours ramener les angles décrits aux valeurs d’un sujet quand il avait 20 ans, au risque de trop vouloir corriger le déséquilibre antérieur.
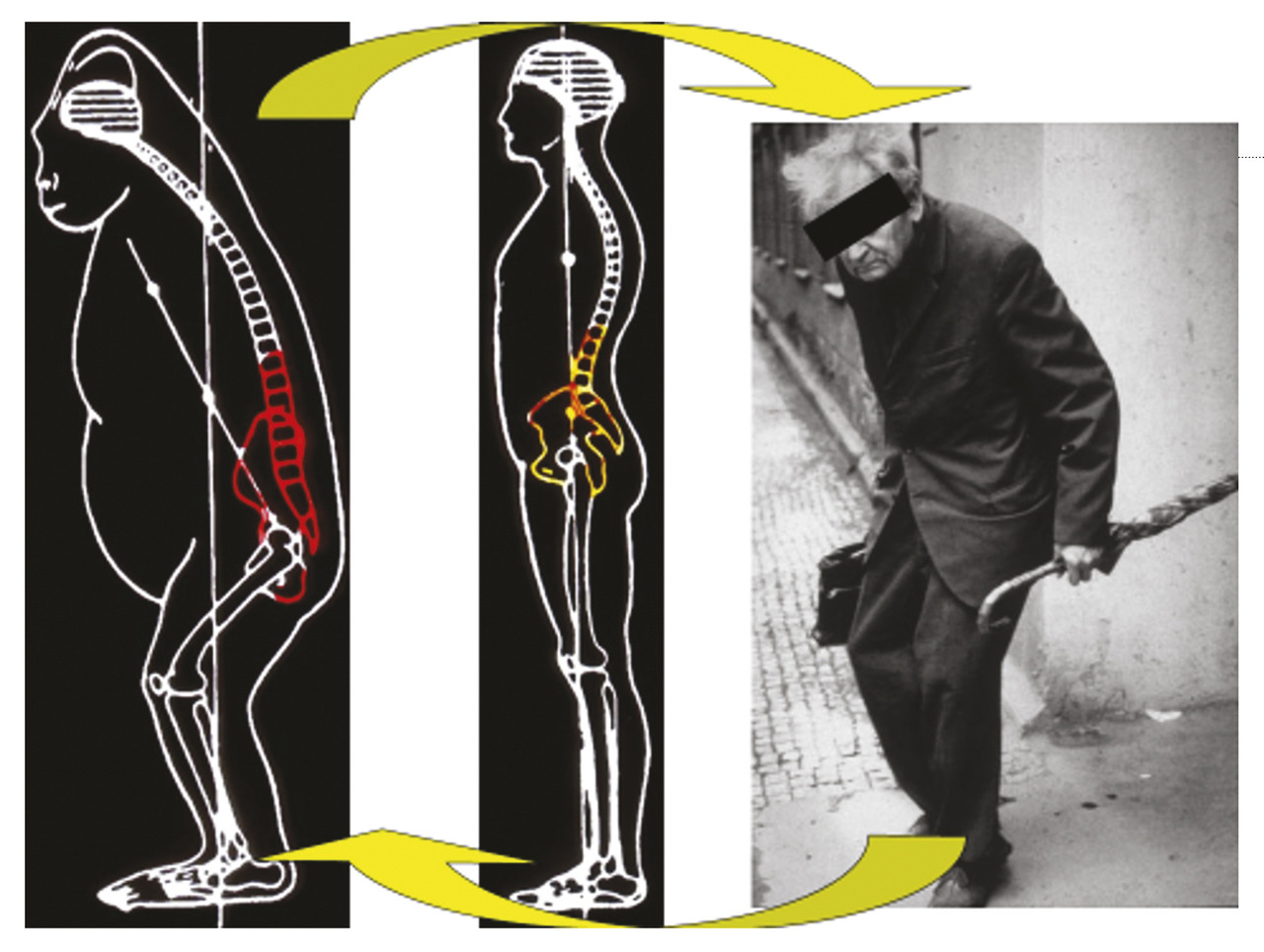
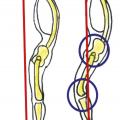
Enfin, lafigure 5 rappelle les deux phénomènes principaux de compensation du déséquilibre sagittal pur, rétroversion et flexion des genoux qui expliquent la difficulté pour le sujet de marcher car il est quasiment assis-debout comme le Primate qui a évolué dans sa statique vers le bipède qu’est Homo sapiens (fig. 6 ).
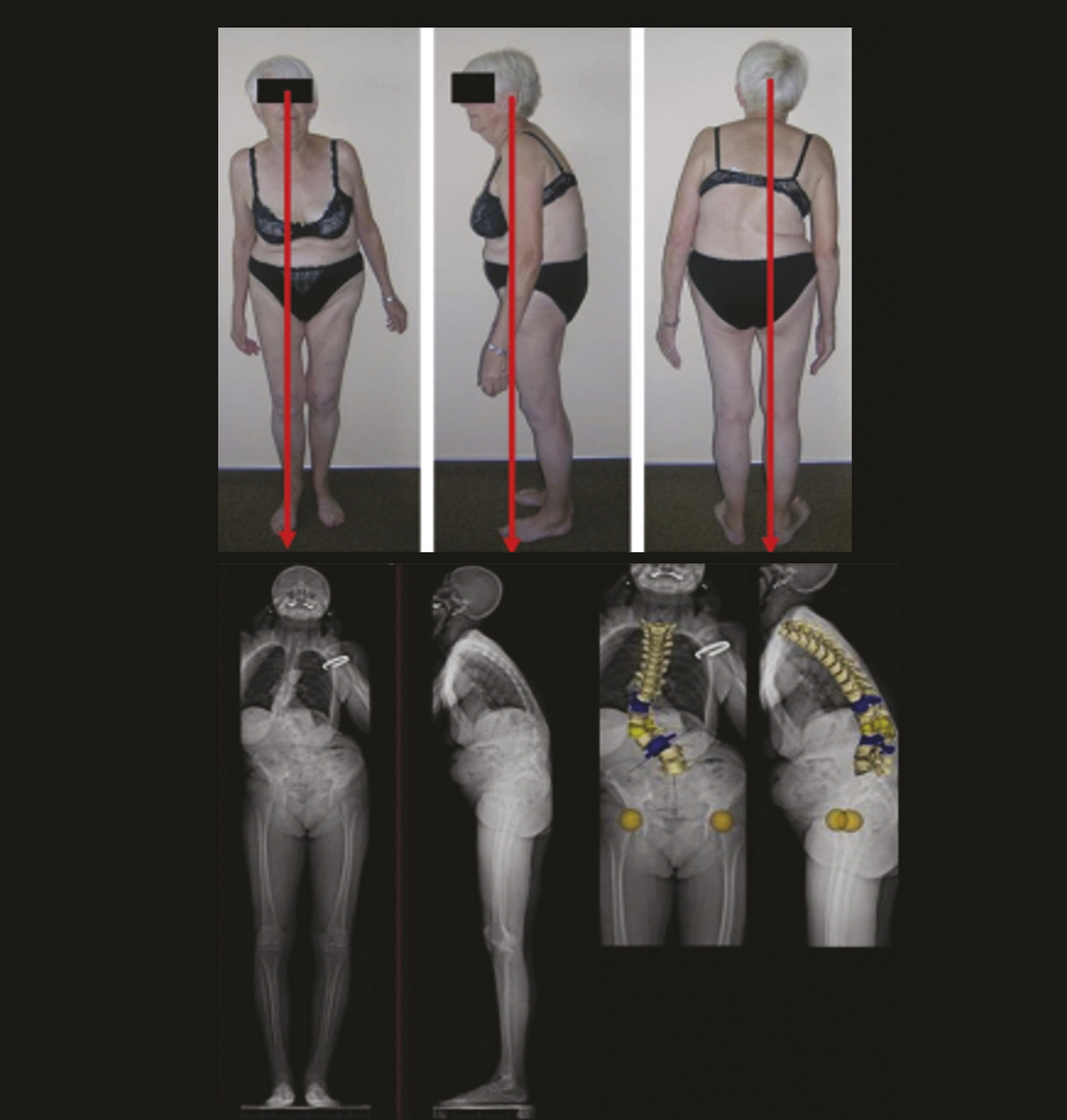
Lafigure 7 rappelle la possibilité de déséquilibre mixte sagittal mais aussi coronal en cas de déformation dégénérative.
Plusieurs études récentes ont pu montrer que le repositionnement du centre de gravité de la tête à l’aplomb des têtes fémorales, et le maintien du regard à l’horizontale constituent un aspect essentiel de l’équilibre corporel.3, 4 Le degré de lordose cervicale pour maintenir le regard à l’horizontale est clairement corrélé à la version pelvienne.4 Ce résultat peut paraître a priori surprenant car le maintien de la lordose cervicale est totalement actif, sans intervention de moments passifs non musculaires, contrairement à ce que l’on observe au niveau de la colonne et du bassin. Cependant, l’analyse de la compensation cervicale montre qu’elle prédomine en O-C1 et sollicite donc des muscles dont le moment, par rapport à cette jointure, est particulièrement favorable, comme les muscles occipito-scapulaires (trapezius, levator scapularis) ou les muscles longs, occipito-épineux (splenius capitis), ainsi que le muscle longissimus capitus. Au-dessous d’une valeur critique des moments actifs, le système s’effondre brutalement pour se stabiliser à nouveau, passivement, en protraction P1. Dès lors, le regard reste incliné vers le bas. Le seul moyen pour l’orienter vers le haut consiste alors à fléchir davantage les genoux et les chevilles.
Une étude portant sur 1 230 sujets asymptomatiques a montré que la lordose cervicale augmente à partir de la sixième décennie et davantage chez les femmes.5
Finalement il semble que le meilleur compromis pour juger de l’équilibre sagittal soit celui qui associe les paramètres de l’alignement cervical (aplomb du centre de gravité de la tête) et l’aplomb en C7 (
Le
Enfin, la
La
Références
1. Hammerberg E, Wood M, Kirkham B. Sagittal profile of the elderly. J Spinal Disord 2003;16:44-50.
2. Paterson D, Jones GR, Rice C. Le vieillissement et l’activité physique : données sur lesquelles fonder des recommandations relatives à l’exercice à l’intention des adultes âgés. Appl Physiol Nutr Metab 2008;32(S2F).
3. Ames CP, Blondel B, Scheer JK, et al. Cervical radiographical alignment: comprehensive assessment techniques and potential importance in cervical myelopathy. Spine 2013;38:S149-60.
4. Yoshida G, Yasuda T, Togawa D, et al. Craniopelvic alignment in elderly asymptomatic individuals: analysis of 671 cranial centers of gravity. Spine 2014;39:1121-7.
5. Yukawa Y, Kato F, Suda K et al. Age-related changes in osseous anatomy, alignment, and range of motion of the cervical spine. Part I: Radiographic data from over 1,200 asymptomatic subjects. Eur Spine J 2012;21:1492-8.
2. Paterson D, Jones GR, Rice C. Le vieillissement et l’activité physique : données sur lesquelles fonder des recommandations relatives à l’exercice à l’intention des adultes âgés. Appl Physiol Nutr Metab 2008;32(S2F).
3. Ames CP, Blondel B, Scheer JK, et al. Cervical radiographical alignment: comprehensive assessment techniques and potential importance in cervical myelopathy. Spine 2013;38:S149-60.
4. Yoshida G, Yasuda T, Togawa D, et al. Craniopelvic alignment in elderly asymptomatic individuals: analysis of 671 cranial centers of gravity. Spine 2014;39:1121-7.
5. Yukawa Y, Kato F, Suda K et al. Age-related changes in osseous anatomy, alignment, and range of motion of the cervical spine. Part I: Radiographic data from over 1,200 asymptomatic subjects. Eur Spine J 2012;21:1492-8.