Expliquer les principales complications de l'immobilité et du décubitus.
Argumenter l'attitude thérapeutique et planifier le suivi du patient.
Les complications liées au décubitus prolongé peuvent ainsi se départager en deux groupes : les complications médicales directes et les conséquences indirectes à plus long terme telles que la désadaptation ou le déconditionnement gériatrique.
Complications « médicales »
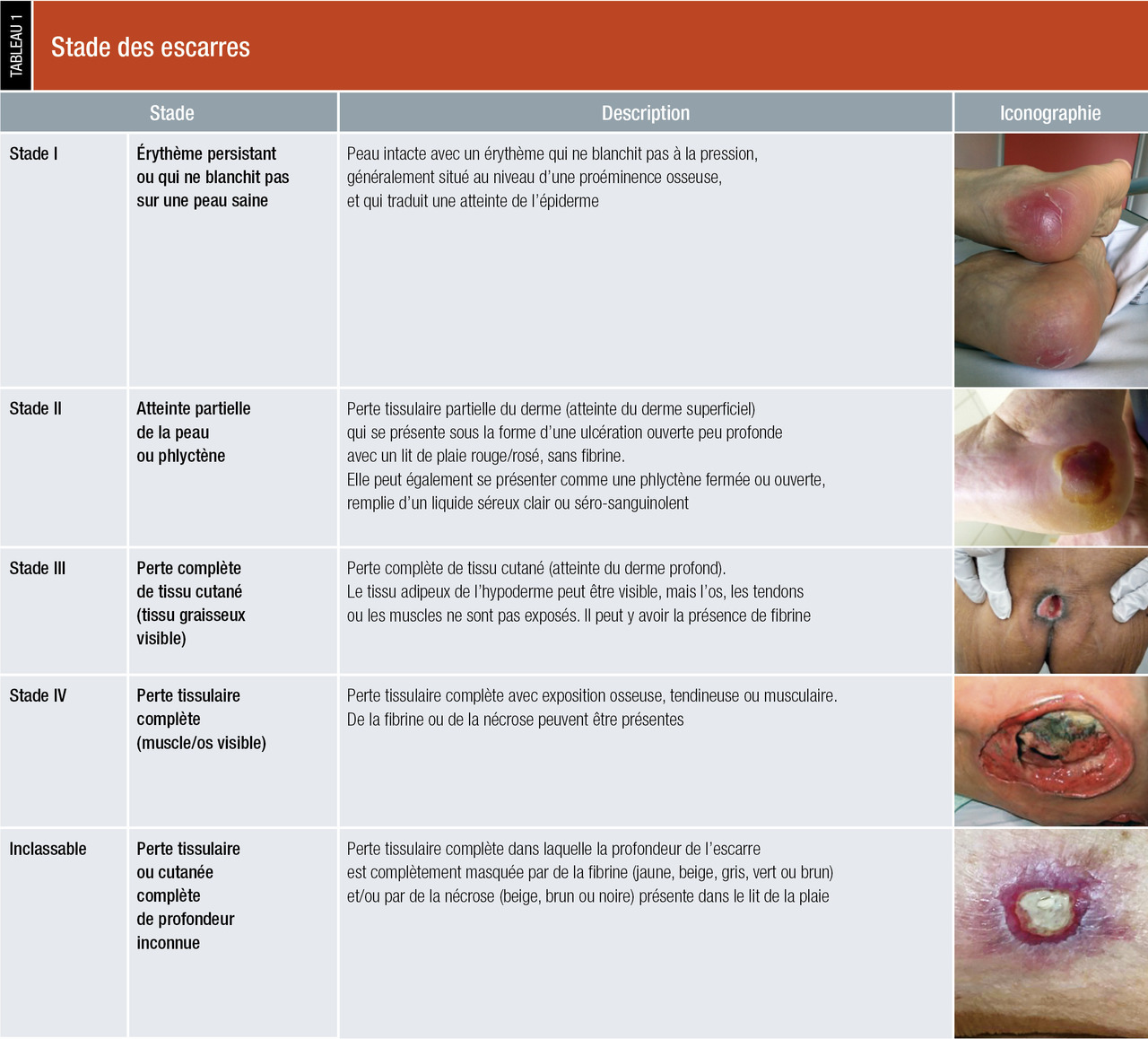
Escarres
Enjeux économiques
La prévalence des escarres est d’au moins 5 % dans la population gériatrique. Les escarres sont responsables d’une augmentation des durées d’hospitalisation, d’une augmentation de la mortalité, et leur prévention représente un enjeu médical et économique important.Physiopathologie
Une escarre est une nécrose ischémique provoquée par la compression prolongée des tissus mous en regard d’une surface osseuse. L’ischémie est en relation directe avec le facteur temps et le facteur pression. La pression est directement liée à la surface d’appui : plus la surface d’appui est faible (talons, sacrum), plus la pression exercée sur les tissus est importante.Le risque d’escarre devient majeur en l’absence de mouvement après 3 heures dans la même position en décubitus et après 2 heures en position assise.
Les localisations les plus fréquentes sont les talons et la région sacrée en cas de décubitus dorsal, les trochanters en cas de décubitus latéral, les ischions en cas de position assise.
Plusieurs facteurs sont associés au risque de survenue d’escarre : l’hypoxie (artériopathies, insuffisance cardiaque), l’hypovolémie (hypotension, déshydratation), l’anémie, la dénutrition, l’obésité, la macération (incontinence), les troubles de la sensibilité, et toute maladie ou traitement entraînant une diminution de l’état de conscience ou de la mobilité (accident vasculaire cérébral).
Complications
Les escarres sont systématiquement le siège d’une colonisation bactérienne. En fonction du stade de l’escarre (En plus des complications infectieuses, les escarres sévères (stades III et IV) favorisent les états de dénutrition, engendrant des situations d’hypercatabolisme, et des anémies (mécanisme inflammatoire).
Prévention
La sensibilisation des équipes à cette problématique est essentielle car des gestes simples permettent d’éviter la survenue de telles plaies. L’état cutané des malades doit être évalué de façon pluriquotidienne, notamment la peau sous et autour des dispositifs médicaux.Des échelles d’évaluation permettent d’évaluer le risque de survenue d’escarre. Les plus utilisées sont celles de Norton (5 items,
Les supports sont des dispositifs spécialisés permettant une redistribution de la pression sur les tissus, soit en augmentant la surface du corps qui entre en contact avec la surface du support, soit en alternant les parties du corps qui supportent la charge. Le choix d’un support est individualisé et dépend du niveau d’immobilité de la personne, du poids, du risque de développement d’escarres supplémentaires, du nombre et de la sévérité des escarres existantes. L’utilisation d’un support autorise une diminution de la fréquence des repositionnements mais pas un arrêt. Dans les situations de patients à risque de développer une escarre, des matelas en mousse à haute densité doivent être utilisés. Si le patient est à haut risque de développer une escarre, et en cas de difficulté à réaliser un repositionnement fréquent, l’utilisation d’un support dynamique (surmatelas ou matelas) à air est indiquée. Pour les patients porteurs d’escarres de stades I et II, l’utilisation d’un matelas mousse de haute densité ou une surface-support statique est recommandée. Pour les patients porteurs d’escarres stade III et IV ou inclassable, une surface-support permettant la redistribution de pression accrue, une réduction de cisaillement, et le contrôle du microclimat (humidité, température) doivent être utilisés. En cas de situation compliquée (décharge impossible, escarres présentes sur deux zones ou plus) ou d’évolution défavorable malgré un support en place, une nouvelle surface doit être envisagée après s’être assuré que les protocoles de prévention et de traitement de l’escarre sont bien suivis.
La réduction des durées d’appui est primordiale et passe par des repositionnements fréquents en évitant de positionner la personne directement sur des proéminences osseuses. Chez les patients restants alités, la position latérale avec une inclination à 30 degrés doit être privilégiée. La position semi-allongée doit être évitée car les forces de pression sont augmentées et le risque de cisaillement majoré. Dans le cas particulier des talons, des dispositifs de décharge peuvent être utilisés. En cas de repositionnement en position assise, la personne doit être installée dans une posture qui réduise au minimum les pressions et cisaillements exercés sur la peau. L’inclinaison doit être suffisante pour empêcher le glissement en avant, et les pieds doivent être correctement soutenus. L’utilisation de dispositifs en anneau ou en bouée n’est pas recommandée.
Les mesures d’hygiène sont essentielles pour limiter la macération. Enfin, il est primordial d’assurer un bon état nutritionnel et d’hydratation.
Prise en charge de l’escarre
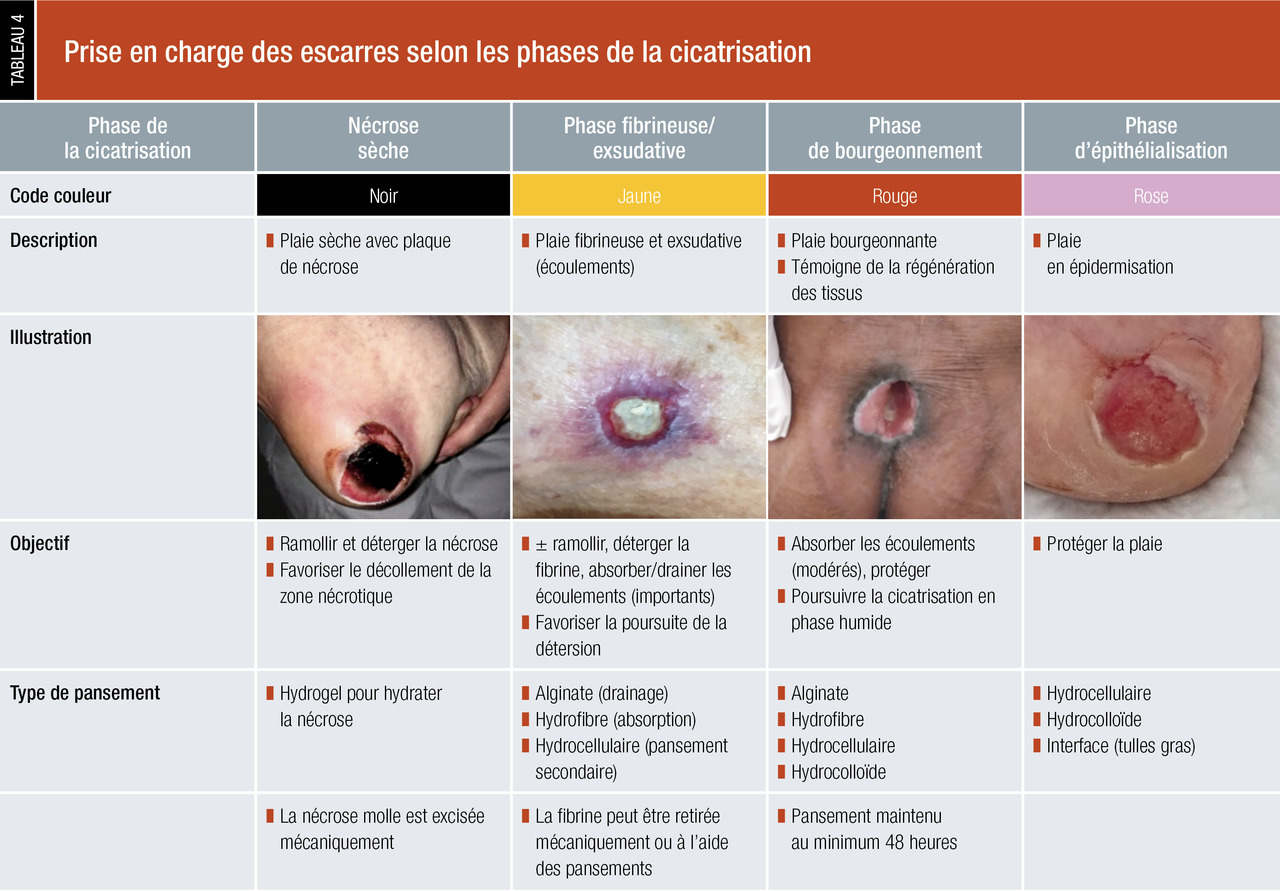
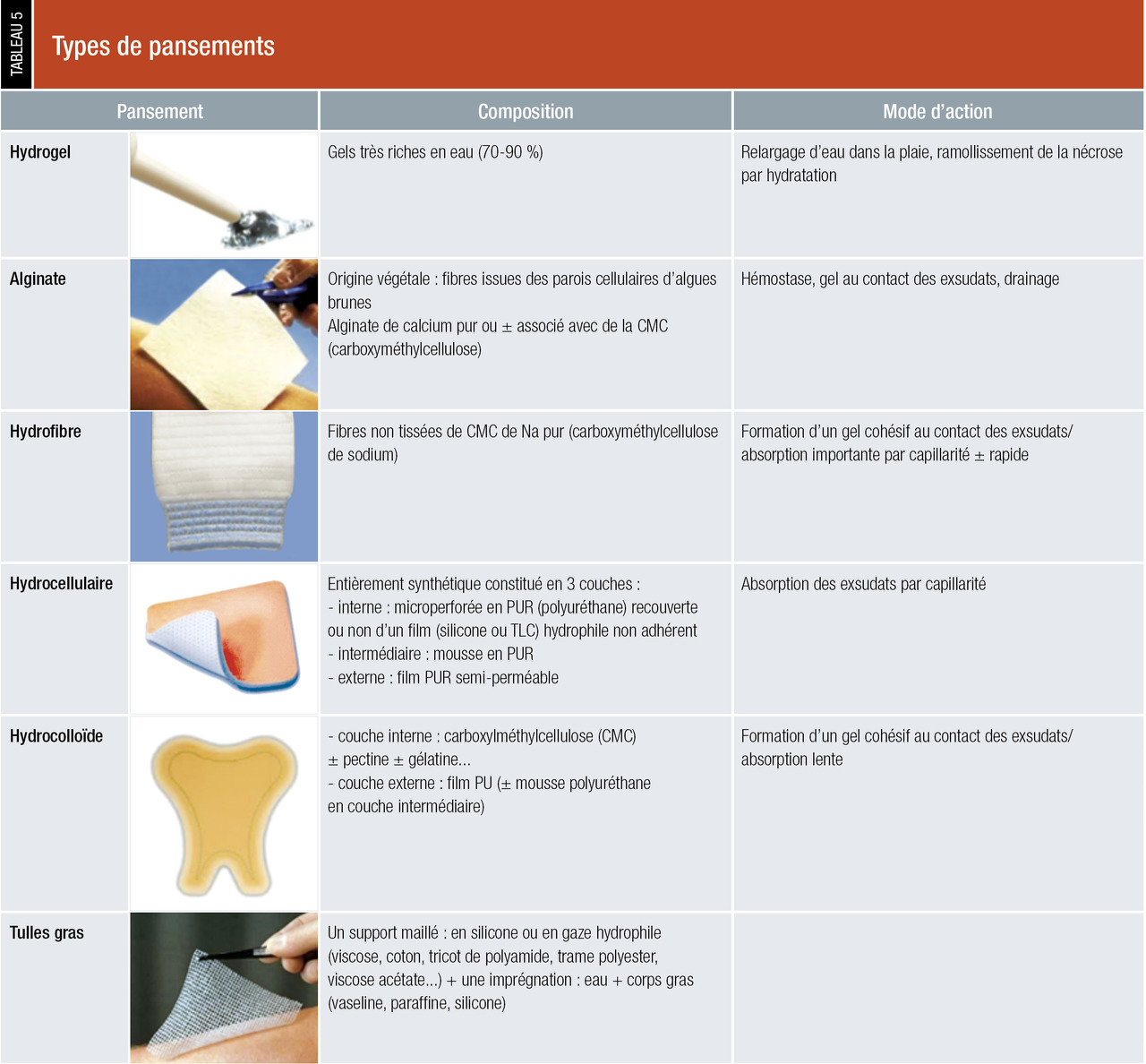
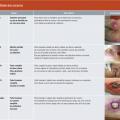
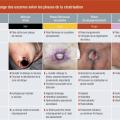
Il est important de bien décrire l’escarre : localisation, stade, taille, types de tissus atteints, coloration, état de la zone périlésionnelle, berges de la plaie, trajets fistuleux, sous-minage, tunnélisation, exsudat et odeur.Les soins locaux dépendent du stade de l’escarre et de la phase de cicatrisation, évalués grâce à une surveillance régulière (tableau 4). À chaque nouvelle étape de la cicatrisation, le pansement devra être adapté (tableau 5). L’avancée de la cicatrisation avec apparition d’un bourgeonnement ne pourra se faire que si la plaie est propre ou détergée, c’est-à-dire si la fibrine et/ou la nécrose ont été enlevées. La détersion (ou débridement) peut être mécanique à l’aide d’une curette, ou autolytique avec des pansements, et réalisée le plus souvent possible.
La VAC-thérapie (vacuum assisted closure) ou cicatrisation par pression négative est une technique parfois utilisée en cas d’escarre avancée (stades III ou IV) avec échec des autres thérapeutiques, en permettant de favoriser la détersion.
La prise en charge chirurgicale est indiquée en cas de nécrose tissulaire importante, en vue d’une mise à plat (parage) et d’un nettoyage. Elle concerne les patients au pronostic évolutif favorable, en association avec les mesures de prise en charge générale.
Prise en charge des facteurs associés
En plus des soins locaux, il est indispensable de prendre en charge le problème étiologique ainsi que les facteurs associés, en particulier les troubles hydro-électrolytiques et la dénutrition.Les escarres sont source de douleurs, lors des soins comme au repos. Cette douleur doit être évaluée par des échelles (auto- ou hétéro-évaluation), et prise en charge. Les soins doivent être coordonnés avec l’administration des antalgiques.
Œdèmes et thromboses veineuses
Les thromboses veineuses peuvent compliquer les situations d’immobilisation d’origine chirurgicale comme médicale aiguë. Elles sont favorisées par la stase veineuse (perte des contractions musculaires) et les situations d’hypercoagulabilité : cancer, infection, poussée inflammatoire, etc.
La prévention des thromboses veineuses passe par le lever précoce, le port de bas de contention, et l’administration d’un traitement antithrombotique par héparine de bas poids moléculaire (HBPM) à posologie préventive.
D’une façon générale, tout changement de « statut » du patient (patient autonome se retrouvant confiné au fauteuil, patient habituellement au fauteuil se retrouvant alité) doit motiver la prescription d’un traitement préventif par héparine de bas poids moléculaire, pour une durée de 6 à 15 jours environ. Passé cette durée, il n’y a pas de bénéfices à poursuivre une anticoagulation préventive en dehors des cas particuliers de traumatisés médullaires.
La prescription d’héparines de bas poids moléculaire est possible en cas de clairance de la créatinine ≥ 30 mL/min (Cockcroft), mais elles sont parfois prescrites, hors AMM, pour des clairances jusqu’à 15-20 mL/min. Il est à noter qu’en cas d’insuffisance rénale sévère (clairance Cockcroft < 30 mL/min) l’utilisation d’héparine non fractionnée de type héparine calcique à la posologie de 5 000 UI/12 h n’est pas validée, bien que d’usage répandu.
Enfin, l’utilisation des anticoagulants oraux directs n’est actuellement validée que dans les situations particulières de chirurgie orthopédique programmée de hanche et de genou pour une durée totale de 35 jours.
Complications infectieuses
Infections urinaires
Le décubitus favorise l’existence d’un résidu post-mictionnel via une vidange incomplète de la vessie. Un obstacle (pathologie prostatique, fécalome), une lésion médullaire, un traitement favorisant, ou une infection devront toutefois être écartés. La persistance d’un résidu post-mictionnel expose au risque d’infection urinaire, d’où l’importance d’assurer une bonne diurèse chez ces malades.Infections respiratoires
Le décubitus perturbe la mécanique ventilatoire par une diminution de l’ampliation thoracique et une altération de l’appareil mucocilliaire, entraînant une stase bronchique, pouvant se compliquer d’atélectasie et d’infections bronchopulmonaires. Ces perturbations ventilatoires peuvent être majorées par l’existence de troubles de la déglutition, de reflux gastro-œsophagien, d’une embolie pulmonaire, et d’une déshydratation (diminution de la fluidité des sécrétions). La kinésithérapie de désencombrement, et éventuellement les aspirations trachéales, permettent d’améliorer le drainage bronchique et les capacités ventilatoires.Complications métaboliques
Plusieurs désordres métaboliques peuvent accompagner cette rhabdomyloyse : hyperkaliémie, hypocalcémie, hyperphosphorémie (libération de phosphates intracellulaires), hyperuricémie. La lyse cellulaire peut être responsable d’une acidose métabolique à trou anionique élevé
Complications digestives
Constipation
L’alitement entraîne une diminution du péristaltisme intestinal par une disparition du tonus des muscles abdominaux. La constipation est aussi favorisée par la déshydratation et par certains médicaments (anticholinergiques, opiacés). Elle peut être source de météorisme, de douleurs abdominales, d’épisodes subocclusifs, et de fécalome (La constipation doit être recherchée par une surveillance rigoureuse des selles. Elle est prévenue par une bonne hydratation des patients, une alimentation équilibrée, et une verticalisation précoce. Le traitement comprend l’utilisation de laxatifs osmotiques ou lubrifiants, des suppositoires, des lavements. Une extraction manuelle au doigt est parfois nécessaire en cas de fécalome.
Reflux gastro-œsophagien
Le reflux gastro-œsophagien expose à des lésions d’œsophagite et à des complications respiratoires (pneumopathie d’inhalation). Sa prévention passe par le positionnement assis ou semi-assis pendant le repas et une heure après. Si le reflux est symptomatique, il justifie la prescription d’un prokinétique pour accélérer la vidange gastrique, d’un surnageant protecteur, ou d’un inhibiteur de la pompe à protons.Fausses routes
Les fausses routes sont liées à une anomalie ou un retard du réflexe de déglutition, et exposent à des complications respiratoires. Elles sont fréquentes chez les personnes âgées et les personnes victimes de lésions cérébrales. Elles se traduisent par l’apparition d’une toux lors de la prise alimentaire ou de boisson (signe direct), ou par une voix gargouillante après déglutition, traduisant une stase laryngée (signe indirect). Les fausses routes sont prévenues par une adaptation de la texture alimentaire (alimentation moulinée ou mixée) et des boissons (eau pétillante, eau gélifiée), et un bon positionnement du malade pendant les repas (tête en antéflexion). L’utilisation de verre avec bec verseur conduit à une extension cervicale et doit être évitée.Complications locomotrices
Compression de nerfs périphériques
L’atteinte nerveuse par compression se traduit par un déficit sensitivomoteur de topographie tronculaire. Les nerfs les plus à risque sont le nerf fibulaire commun (sciatique poplité externe) au col de la fibula, le nerf sciatique derrière l’extrémité supérieure du fémur, le nerf ulnaire (cubital) dans la gouttière épitrochléo-oléocrânienne, et le nerf radial dans la gouttière humérale. La compression des nerfs périphériques est évitée par un bon positionnement des membres et des changements réguliers de position. Les explorations électrophysiologiques (électromyogramme) permettent de définir le type d’atteinte nerveuse, dont dépendra le pronostic (favorable en cas d’atteinte des gaines de myéline, plus sombre en cas de lésion axonale).Enraidissement articulaire et rétractions
L’immobilisation prolongée peut entraîner des raideurs puis des rétractions capsulo-ligamentaires dont le pronostic fonctionnel est redoutable. Tous les constituants articulaires sont concernés : cartilage, capsule articulaire, ligaments, tendons. La structure de la cavité articulaire est modifiée, et la cavité se retrouve envahie par un tissu fibro-adipeux. De même, l’architecture des ligaments et des tendons est modifiée, entraînant une perte d’élasticité et un processus de rétraction. L’enraidissement se produit dans les positions prises par le patient, ou dans le sens du muscle le moins déficitaire en cas de paralysie. Les déformations les plus fréquentes sont le flessum de hanche et de genou, l’équin au pied, la griffe des orteils aux membres inférieurs ; la réduction de la rotation externe et de l’abduction de l’épaule, le flessum de coude, et l’enraidissement des articulations métacarpo-phalangiennes aux membres supérieurs.Les objectifs de prévention sont de préserver les amplitudes articulaires et prévenir les attitudes vicieuses. Au stade de simple enraidissement, des séances de kinésithérapie avec étirements et mobilisations articulaires non douloureuses sont indiquées. Dans les cas extrêmes avec rétractions majeures, l’objectif est essentiellement de limiter les positions vicieuses qui exposent aux douleurs et aux complications cutanées : installation correcte au lit, postures alternées, et utilisation d’objets en mousse avec l’aide de l’ergothérapeute.
Fonte musculaire
La suppression des contraintes gravitaires et la sous-utilisation des muscles participant à la station debout et à la marche, ou des muscles concernés en cas de lésion neurologique, entraînent des modifications de l’appareil musculaire. En effet, l’immobilisation prolongée est responsable d’une fonte musculaire ou amyotrophie rapide, quantifiable par une mesure du périmètre des membres. S’ensuit une aggravation de la sarcopénie (diminution de la masse et de la force musculaire déjà existantes chez ces malades), et une modification des tendons des muscles, avec un risque de rétraction.La prévention de la fonte musculaire associe des mesures nutritionnelles (supplémentation protidique) et surtout rééducationnelles : mobilisations articulaires, étirements, et renforcement musculaire au lit.
Ostéoporose
La levée des contraintes liées à l’orthostatisme induit une perte osseuse par augmentation de la résorption osseuse qui n’est pas compensée par la formation osseuse. Ce déséquilibre touche essentiellement les zones osseuses habituellement en charge (rachis lombaire et membres inférieurs) et prédomine sur l’os trabéculaire. Au niveau biologique, cette hyper-résorption ostéoclastique se traduit par une hypercalcémie modérée et bien tolérée, et une hypercalciurie adaptative, exposant au risque de lithiase urinaire. On retrouve également une diminution de la parathormonémie et du taux sérique de 1,25-OHD3. La perte osseuse est visible au niveau radiologique après 3 à 4 semaines et peut être confirmée par l’absorptiométrie. Le risque principal de cette perte osseuse est fracturaire, à la reprise d’appui lorsqu’elle est possible, lors de chutes, ou parfois lors de simples manœuvres de mobilisation.La prévention de cette perte osseuse repose sur des mesures rééducationelles (travail musculaire actif et verticalisation précoce quand elle est possible). L’apport en calcium, en vitamine D et les traitements par bisphosphonates n’ont pas démontré d’efficacité dans la prévention de l’ostéoporose dans ces situations particulières d’immobilisation prolongée.
Complications psychiques
L’introduction d’un traitement antidépresseur ou anxiolytique peut se discuter en parallèle à un accompagnement ou soutien psychologique par les professionnels de santé et la famille. Les traitements antipsychotiques doivent être introduits en dernier recours chez les sujets âgés car ils sont sources de nombreux effets secondaires.
Déconditionnement
Désadaptation cardiaque
Hypotension orthostatique
Dans des conditions normales, le passage de la position couchée à la position debout entraîne une activation réflexe du système sympathique et une diminution de celle du système parasympathique, permettant une augmentation du retour veineux, une accélération de la fréquence cardiaque et une restauration du débit cardiaque et de la pression artérielle (baroréflexe). Une réponse inadéquate à l’un de ces mécanismes compensatoires peut provoquer une hypotension orthostatique. L’hypotension orthostatique est aussi favorisée par l’hypovolémie, la stase veineuse, et certains médicaments (antihypertenseurs, diurétiques…).L’hypotension orthostatique se prévient par un lever aussi précoce que possible, une verticalisation progressive, le port de bas de contention, un bon état d’hydratation, et l’ajustement des traitements hypotenseurs.
Un traitement médicamenteux peut parfois être envisagé en cas d’hypotension orthostatique très symptomatique, sous réserve de l’absence de contre-indications. La midodrine est un sympathomimétique (α1-agoniste) de courte durée d’action. La fludrocortisone permet d’augmenter le volume intravasculaire en induisant une rétention de sodium au niveau rénal, mais est à éviter chez le malade présentant une hypertension artérielle non contrôlée, chez l’insuffisant cardiaque, et d’une façon plus générale chez les patients âgés et/ou avec nombreuses comorbidités.
Diminution des capacités d’endurance
L’immobilisation prolongée entraîne une diminution progressive du volume sanguin total, une majoration du rythme cardiaque de repos, une modification des fibres myocardiques (atrophie et perte des fibres musculaires myocardiques), et une infiltration graisseuse intracardiaque. En résultent une diminution du volume d’éjection systolique et une réduction importante des capacités d’endurance. Cette désadaptation cardiaque se traduit par une moindre tolérance à l’effort lors de la reprise de la verticalisation et de la marche : hypotension, tachycardie, dyspnée. Elle peut être limitée par des mesures d’activité physique régulière pendant la phase d’immobilisation.Syndrome de désadaptation psychomotrice
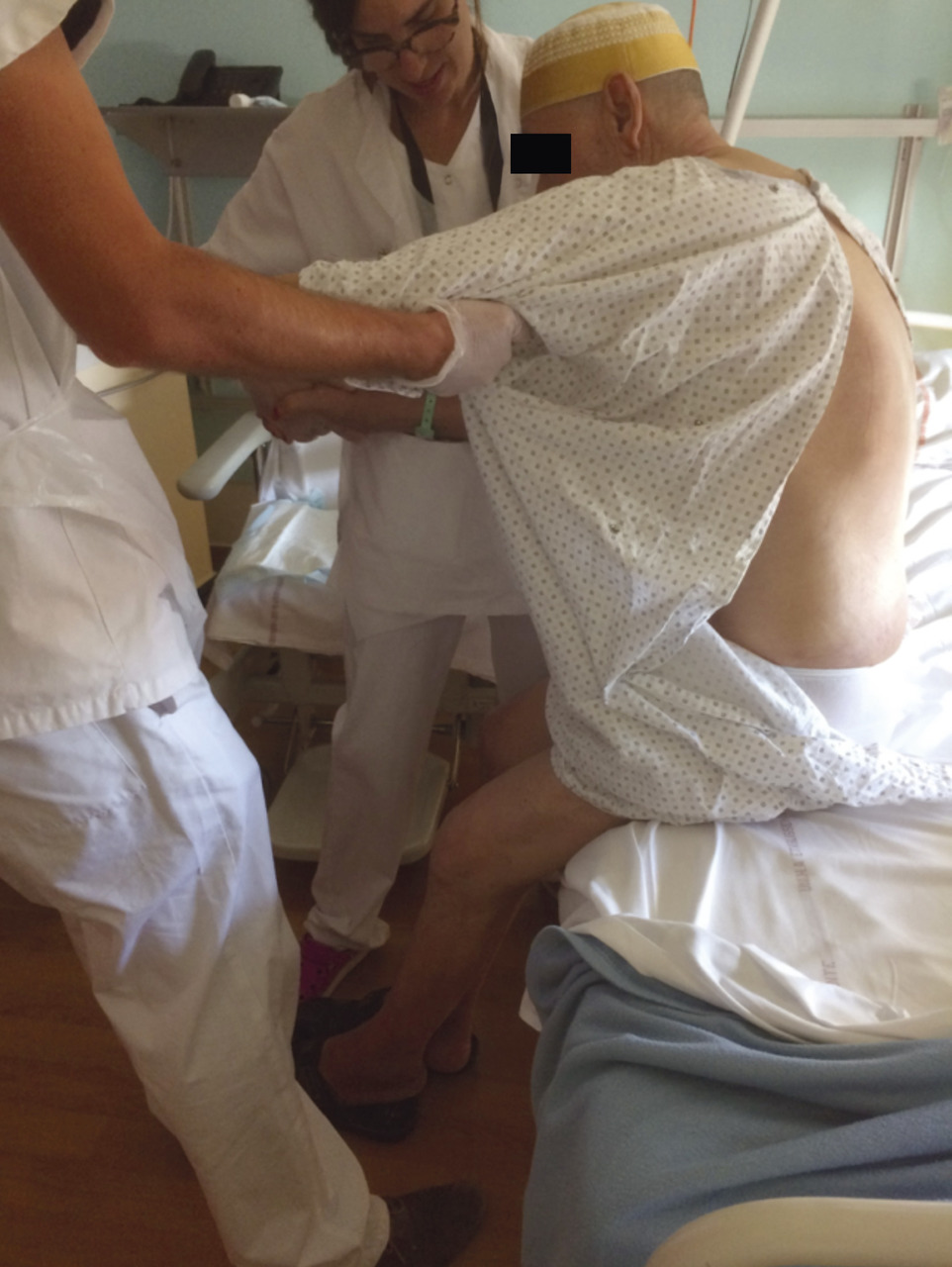
Le tableau neurologique pourrait parfois égarer sur une suspicion de syndrome parkinsonien débutant, mais il se distingue par le contexte de survenue, la prédominance nettement axiale de l’akinésie et de l’hypertonie (pas de roue dentée, par exemple), et par le caractère oppositionnel de l’hypertonie par opposition à la rigidité plastique extrapyramidale. La rigidité axiale et l’hypertonie oppositionnelle peuvent rendre la verticalisation presque impossible (fig. 2). Il peut même être difficile, par exemple, de redresser le buste d’un patient alité pour ausculter ses poumons.
La dimension psychologique est un élément majeur du diagnostic et de la prise en charge. Un patient atteint de syndrome de désadaptation psychomotrice peut présenter une peur panique et déraisonnée de la chute (pouvant survenir par exemple lors d’un changement de position simple chez un patient alité avec barrières de lit relevées). Un épisode de chute et/ou de station au sol prolongée représente un véritable traumatisme psychologique chez les personnes victimes. La présence d’un syndrome de désadaptation psychomotrice associé peut ainsi renforcer leur angoisse et leur inquiétude quant à leur devenir. « Vais-je remarcher ? Vais-je pouvoir rentrer chez moi ? ».
La prise en charge diagnostique et thérapeutique est urgente. Une verticalisation précoce et un travail rapproché avec les rééducateurs (kinésithérapeute et/ou psychomotricien), associés à une dimension de prise en charge psychologique de dédramatisation, d’encouragement et accompagnement, sont essentiels pour aider le patient à corriger ses anomalies posturales et lutter contre un risque non négligeable de chronicisation des troubles moteurs et psychologiques. Dans les formes dites « vieillies » ou insuffisamment prises en charge, ce syndrome peut engendrer une perte d’autonomie progressive du patient, qui pourra garder des anomalies de posture et de marche à type de rétropulsion, marche précautionneuse, pieds aimantés au sol ; et qui par peur de sortir et de tomber, aura tendance à rester confiné à domicile et limiter ses activités. •
Complications de l'immobilité et du décubitus
Les escarres sont des complications redoutables de l’alitement prolongé, et leur prévention est primordiale. La prise en charge des facteurs favorisants (dénutrition, déshydratation…) est importante. Le dépistage passe par un examen cutané quotidien minutieux du patient. Il n’y a pas de place aux antiseptiques ou antibiotiques locaux.
Un changement du statut fonctionnel du patient doit motiver la prescription d’un traitement préventif antithrombotique par héparine de bas poids moléculaire, pour une durée de 6 à 15 jours.
Les fausses routes sont des complications fréquentes à rechercher en cas d’alitement prolongé car elles peuvent se compliquer de pneumopathie d’inhalation. L’adaptation des textures alimentaires et des boissons est importante, ainsi que le bon positionnement du malade.
Une rhabdomyolyse peut survenir en cas de station au sol prolongée, et peut se compliquer d’hypovolémie, d’insuffisance rénale aiguë, et de troubles ioniques.
Les séances de kinésithérapie sont importantes en cas d’alitement prolongé pour lutter contre les enraidissements articulaires, les attitudes vicieuses, et pour maintenir des capacités d’endurance.
L’hypotension orthostatique se prévient par un lever aussi précoce que possible, une verticalisation progressive, le port de bas de contention, un bon état d’hydratation.
Le syndrome de désadaptation psychomotrice survient la plupart du temps après une chute chez le sujet âgé. Il associe des anomalies posturales, des symptômes d’ordre neurologique et des symptômes d’ordre psychologique. Il s’agit d’une urgence diagnostique et de prise en charge.
Norton D. Decubitus. 1989 Aug;2(3):24-31.
Braden BJ, Bergstrom N. Decubitus. 1989 Aug;2(3):44-6, 50-1.
Prise en charge de l’hypotension orthostatique. Consensus d’experts de la Société française d’hypertension artérielle, Société française de gériatrie et gérontologie, European federation of autonomic societies. Décembre 2014.
Psychomotor desadaptation syndrome. Arch Gerontol Geriatr 1999;28(3):217-25.

 Encadrés
Encadrés