Diagnostiquer une douleur abdominale et lombaire aiguë chez l'enfant et chez l'adulte.
Identifier les situations d'urgence et planifier leur prise en charge.
Épidémiologie
Physiopathologie
Démarche diagnostique
La démarche clinique doit permettre de répondre à 3 questions : existe-t-il des signes de gravité vitale ? faut-il demander un avis chirurgical ? quel traitement envisager pour soulager la douleur ?
Un tableau grave ou chirurgical nécessite la prise en charge immédiate dans un centre hospitalier adapté en se dotant des moyens nécessaires pour soulager et transférer le patient. En l’absence de signe de gravité et/ou d’urgence chirurgicale, il faut toujours calmer la douleur et s’interroger sur l’utilité d’une surveillance simple, d’examens complémentaires, d’un traitement d’épreuve ou d’une hospitalisation.
Interrogatoire
Douleur : unique ou répétée, mode de début, siège et irradiations, type et intensité (à coter), position antalgique…
Signes associés : digestifs (transit [diarrhée, constipation, méléna ou rectorragies], vomissements, hématémèse), génito-urinaires (leucorrhées, ménométrorragies, dysurie, brûlures mictionnelles, pollakiurie, hématurie), extra-abdominaux (cardiovasculaires, pneumologiques, neurologiques et rhumatologiques)…
Circonstances de survenue : activités, repas, voyages, traumatismes physiques ou psychologiques…
Antécédents personnels : médicaux (maladies digestives, rénales, cardiovasculaires, métaboliques…), chirurgicaux (abdominaux, cardiothoraciques…), gynéco-obstétricaux (grossesses, contraception, date des dernières règles, ménopause), médicamenteux (nature et ancienneté : anti-inflammatoires non stéroïdiens [AINS], corticoïdes, tous types d’anticoagulants…), habitudes (aliments, addictions), profession.
Antécédents familiaux : digestifs, néoplasiques, héréditaires…
Examen physique
L’inspection abdominale se fait sur un patient déshabillé du thorax jusqu’à mi-cuisse. On apprécie le retentissement de la douleur en recherchant des signes de gravité ou associés évocateurs : comportement du patient (agitation, prostration, frissons, cris…), position (antalgique…), téguments (faciès douloureux, pâleur, ictère, teint gris, marbrures…), abdomen (cicatrices, lésions cutanées, respiration, distension, voussure aux niveaux des aires inguinales, ombilicale…).
La palpation abdomino-lombaire est capitale, douce, progressive et débute à l’opposé de la zone douloureuse pour en définir précisément la localisation. Elle recherche une douleur élective, une masse palpable, une hernie (inguinale, crurale, ombilicale, sur cicatrice), un anévrisme aortique, et surtout la présence d’une défense localisée ou d’une contracture justifiant un avis chirurgical urgent. Elle est complétée par la percussion abdominale (météorisme, ascite, globe vésical, pneumopéritoine), l’auscultation (bruits hydro-aériques, silence auscultatoire, souffles vasculaires…) et les touchers pelviens : toucher rectal (TR) [sensibilité du cul-de-sac recto-vaginal, état de la prostate, de l’ampoule rectale et des selles] et toucher vaginal (TV) en cas d’hypothèse gynécologique (utérus, annexes et ovaires, leucorrhées imposant un prélèvement avant le toucher).
En fonction de la présentation, on explore les autres systèmes et appareils, la peau et les muqueuses.
En situation d’urgence, les hypothèses diagnostiques sont étayées par quelques examens biologiques ou d’imagerie (
Examens complémentaires de première intention
Biologie
L’usage systématique de la bandelette urinaire (BU) se justifie par sa facilité de réalisation, son faible coût et son intérêt diagnostique : forte valeur prédictive négative chez la femme, et positive chez l’homme pour le diagnostic de l’infection urinaire, le diagnostic d’acidocétose pour le diabète de type 1, mais pas pour l’acidocétose alcoolique. Une hématurie isolée permettra d’argumenter pour une colique néphrétique selon la clinique.La normalité de l’hémogramme est un signe négatif, parfois faussement rassurant. L’hyperleucocytose avec polynucléose neutrophile oriente principalement vers une origine infectieuse, mais une élévation modérée (< 15 G/L) n’est pas spécifique (stress douloureux, tabagisme chronique…). Une anémie est interprétée en fonction du contexte et de ses caractéristiques (hémorragie aiguë ou distillante ferriprive…).
Le couple protéine C réactive (CRP) > 50 mg/L et hyperleucocytose > 15 G/L offre une bonne valeur prédictive positive pour une douleur abdominale aiguë grave nécessitant des examens d’imagerie. Cependant, bien qu’augmentant plus précocement que la vitesse de sédimentation (VS) et le fibrinogène, une CRP < 50 mg/L, même après 48 heures d’évolution clinique, ne saurait éliminer une urgence et dispenser d’une imagerie diagnostique (en fonction du contexte clinique).[2] Penser aussi aux causes non infectieuses d’hyperleucocytose : néoplasie, leucémie, corticothérapie, tabagisme, grossesse et post-partum, voire effort ou stress important.
L’élévation de la lipasémie oriente vers une pancréatite aiguë.
Les transaminases (ALAT) élevées orientent vers une hépatopathie ou une pancréatite liée à une lithiase biliaire.
L’élévation des phosphatases alcalines et/ou de la bilirubinémie peut orienter vers une pathologie biliaire (cholécystite ou angiocholite).
Les tests de coagulation (numération plaquettaire, international normalized ratio [INR], temps de céphaline activée [TCA]) sont systématiques en cas de traitement anticoagulant.
La créatininémie et l’estimation du débit de filtration glomérulaire (DFG) sont utiles avant l’imagerie avec injection d’iode, mais également pour rechercher un obstacle urinaire, une insuffisance rénale aiguë notamment sur déshydratation fréquente dans les tableaux douloureux abdominaux, et enfin pour adapter des traitements médicamenteux le cas échéant.
Imagerie
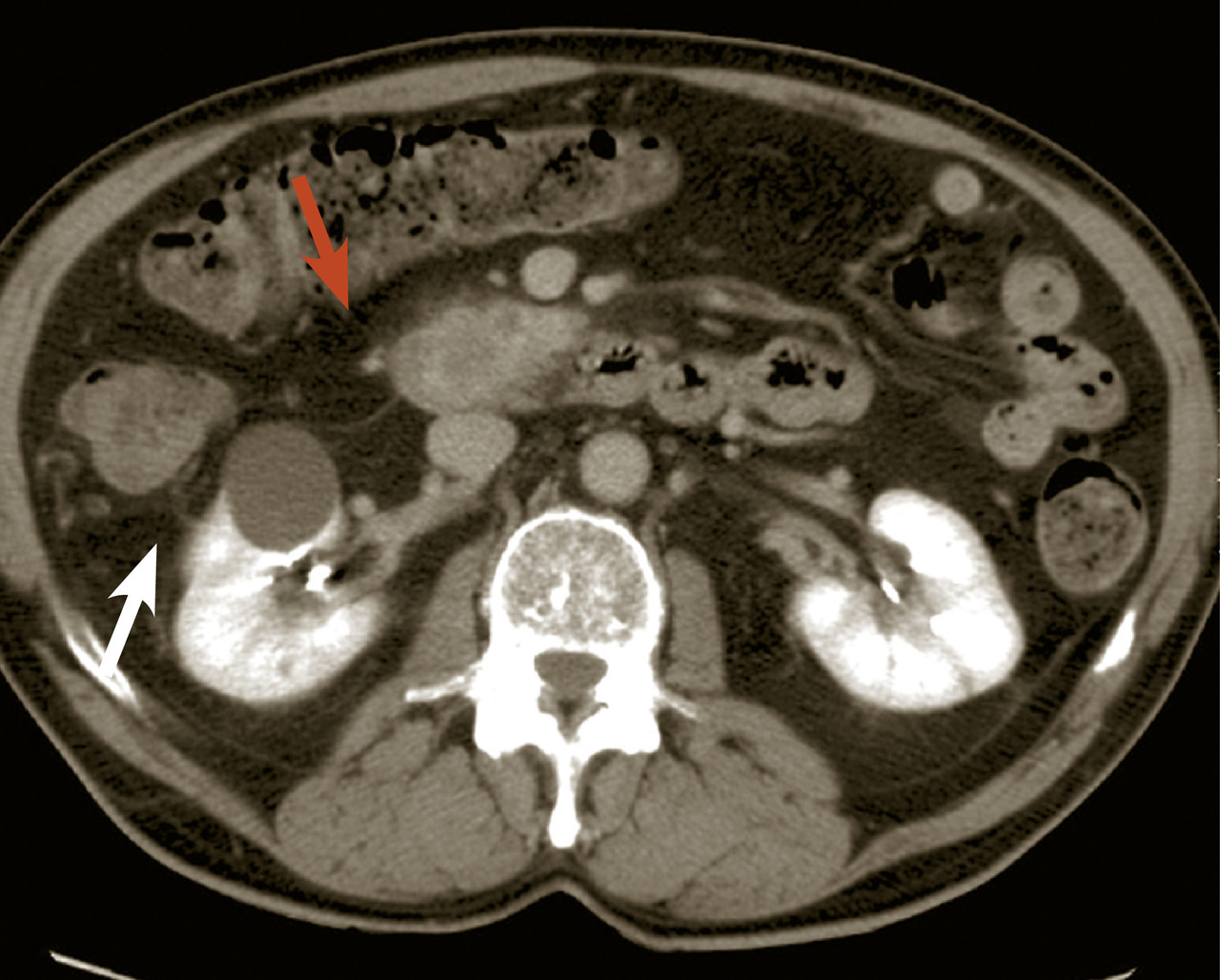
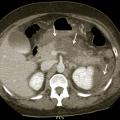
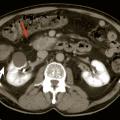
L’échographie abdominale a l’inconvénient d’être opérateur-dépendante. Ses principales indications sont la lithiase biliaire et ses complications, des douleurs abdominales chez les patients minces et surtout chez la femme pour rechercher une pathologie gynécologique en utilisant le cas échéant des sondes endocavitaires. Ainsi, l’échographie est utile pour affirmer la lithiase biliaire et la cholécystite aiguë (Le scanner abdomino-pelvien, voire thoraco-abdomino-pelvien, avec si possible injection de produit de contraste iodé (absence de contre-indication, notamment allergie à l’iode, insuffisance rénale sévère et grossesse), s’est progressivement imposé comme moyen d’imagerie diagnostique de première intention grâce à sa précision anatomique, sa rapidité de réalisation, son efficacité diagnostique dans la plupart des tableaux abdominaux urgents à l’exception de la pathologie aiguë annexielle gynécologique. C’est l’examen de choix dans les pancréatites aiguës après 48 à 72 heures d’évolution (
Examens complémentaires d’urgence contextuels
Électrocardiogramme (ECG)
Le syndrome coronarien aigu, de par sa mortalité et sa présentation trompeuse, impose la réalisation systématique d’un ECG chez un patient âgé, ou avec des facteurs de risque cardiovasculaires.Imagerie
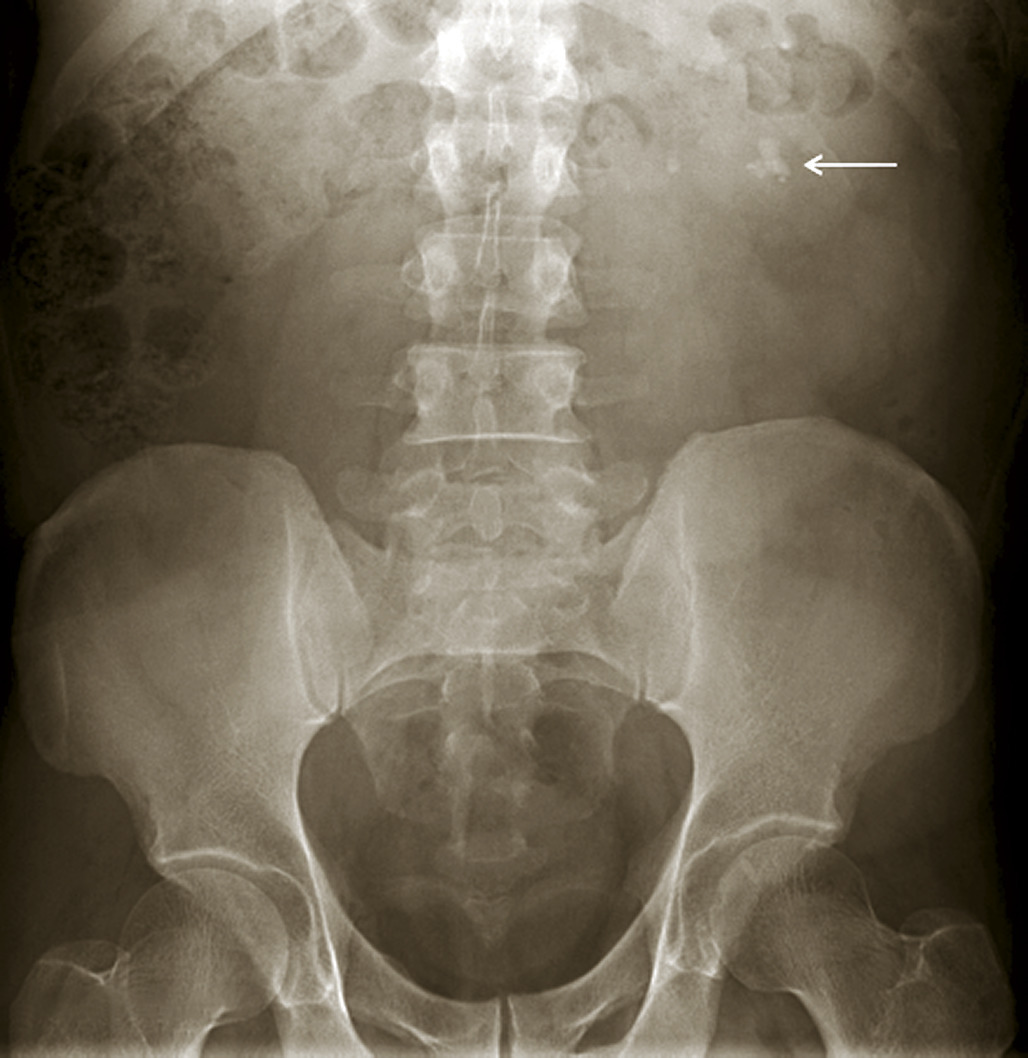
Les clichés d’abdomen sans préparation (ASP) ne sont plus indiqués dans les douleurs abdominales aiguës inexpliquées ou justifiant une hospitalisation (suspicion d’urgence chirurgicale), ou en cas de fièvre associée (suspicion d’abcès abdominal), ou de suspicion de perforation, d’appendicite ou de diverticulite sigmoïdienne. Dans ces cas, l’examen de choix est le scanner abdomino-pelvien et, suivant les cas, l’échographie abdomino-pelvienne ou l’IRM abdomino-pelvienne chez la femme enceinte. Les clichés d’ASP restent indiqués : en cas de constipation chez la personne âgée ou en milieu psychiatrique (en l’absence de technique alternative d’imagerie), ou de suspicion de colectasie au cours d’une maladie inflammatoire chronique de l’intestin (MICI), ou en deuxième intention au cours d’une pyélonéphrite après visualisation d’une dilatation des cavités pyélocalicielles à l’échographie (La radiographie thoracique n’est pas systématique, mais peut se révéler pertinente en cas de signes respiratoires pour rechercher une cause pleurale ou pulmonaire.
Pathologies du tube digestif
Ulcères gastroduodénaux
L’ulcère perforé se manifeste par une douleur brutale, épigastrique, très intense, en coup de poignard, diffusant progressivement au reste de l’abdomen. Le malade est apyrétique avec des signes associés évocateurs tels que pâleur, vomissements. La défense épigastrique voire la contracture abdominale complètent le tableau, mais des formes atypiques sont possibles (ulcère duodénal perforé, bouché).
Le cliché d’ASP centré sur les coupoles peut montrer le pneumopéritoine s’il est volumineux, mais le scanner est l’examen le plus utile en cas de doute diagnostique. C’est une urgence chirurgicale, par la réalisation de la suture de l’ulcère le plus souvent par voie cœlioscopique, complétée par un traitement antisécrétoire gastrique.
En cas d’hémorragie ulcéreuse, manifestée par une hématémèse avec ou sans méléna, la gastroscopie précise la lésion et permet le cas échéant un geste d’hémostase. Le traitement endoscopique et les inhibiteurs de la pompe à protons (IPP), à forte dose dans les premières 48 heures, ont fortement diminué le recours chirurgical.
La cicatrisation de l’ulcère gastrique sera contrôlée par une endoscopie digestive haute afin de vérifier la cicatrisation et de ne pas méconnaître un cancer gastrique (biopsies de la cicatrice ulcéreuse). Le contrôle endoscopique est également systématique en cas d’ulcère duodénal compliqué.
Dans tous les cas, la prise en charge à long terme repose sur la recherche d’Helicobacter pylori sur les biopsies gastriques, pratiquées lors de la gastroscopie initiale ou lors du contrôle endoscopique, et en s’appuyant au besoin sur la sérologie spécifique pour augmenter la sensibilité diagnostique.[3] Le traitement d’éradication repose sur des schémas thérapeutiques régulièrement adaptés, en combinant actuellement un IPP et des antibiotiques associés ou non à du bismuth, au mieux après détermination de la sensibilité aux antibiotiques de la souche infectante.[3]
Reflux gastro-œsophagien (RGO)
Appendicite aiguë
Devant une douleur abdominale évocatrice d’une appendicite, l’absence concomitante d’une défense en fosse iliaque droite, d’une leucocytose supérieure à 10 G/L et d’une CRP supérieure à 8 mg/L rend le diagnostic d’appendicite aiguë peu probable mais n’exclut pas formellement le diagnostic.[5]
Le traitement consiste en une appendicectomie par voie cœlioscopique le plus souvent, parfois par un abord de Mac Burney. Se discute actuellement, en cas d’appendicite débutante, l’intérêt d’une antibiothérapie avec surveillance clinique étroite pouvant permettre de surseoir au geste chirurgical mais avec un risque non négligeable de récidives.[6]
Sigmoïdite diverticulaire aiguë
La conduite à tenir a fait l’objet de recommandations récentes de la Haute Autorité de santé (HAS).[7] L’absence de syndrome inflammatoire biologique, CRP < 5 mg/L et globules blancs (GB) < 10 G/L, n’exclut pas une diverticulite, mais doit faire rechercher d’autres diagnostics. Les signes cliniques et biologiques de diverticulite n’ont pas une sensibilité et une spécificité suffisantes pour permettre une prise en charge adéquate. Le diagnostic repose principalement sur le scanner, l’échographie abdominale n’étant pas recommandée comme premier examen d’imagerie, d’autant plus lorsqu’il s’agit de patients obèses. L’hospitalisation n’est pas nécessaire en cas de diverticulite non compliquée confirmée au scanner par un score Hinchey Ia, et en l’absence de signes de gravité, d’immunodépression, de score ASA > 3 ou de grossesse. Une surveillance clinique est recommandée durant le traitement symptomatique ambulatoire (antispasmodiques, antalgiques…) sans antibiothérapie.
Si une antibiothérapie est indiquée, la voie orale est recommandée en première intention pour le traitement de la diverticulite non compliquée : amoxicilline-acide clavulanique (en cas d’allergie, association de lévofloxacine et de métronidazole). Une alimentation non restrictive est recommandée au cours du traitement de la diverticulite non perforée, si elle est tolérée. En cas de diverticulite compliquée, le patient est hospitalisé. Une antibiothérapie est recommandée associant amoxicilline-acide clavulanique et gentamicine, ou céfotaxime et métronidazole, ou ceftriaxone et métronidazole (en cas d’allergie, association de lévofloxacine, gentamicine et métronidazole). Un abcès de plus de 3 cm visible au scanner doit faire discuter une indication de drainage radiologique en première intention. L’intervention chirurgicale s’impose en cas de péritonite (Hinchey III et IV) ou d’échec du traitement médical (Hinchey I et II).
Colite aiguë grave
Le diagnostic de colite aiguë grave repose sur les critères clinico-biologiques de Truelove et Witts, tandis qu’un score de Lichtiger supérieur à 10 définit une forme sévère. Des coprocultures pour la recherche de Clostridium difficile (recherche de toxine en urgence), d’Escherichia coli O157H7 et de Klebsiella oxytoca sont à réaliser dès que possible. Un scanner abdomino-pelvien est indiqué s’il y a suspicion de complication (abcès, perforation, colectasie). En cas d’indisponibilité, l’échographie abdominale avec ou sans injection de produit de contraste a un bon rendement diagnostique dans des mains entraînées.[8]
Infections intestinales
Gastroentérite aiguë
Iléite aiguë infectieuse ou sur maladie inflammatoire chronique de l’intestin
Adénolymphite mésentérique
Occlusions intestinales aiguës
Le scanner, mieux que l’ASP qui n’est pas indispensable et ne visualise que les niveaux hydroaériques, permet d’orienter le diagnostic étiologique d’occlusion du côlon ou du grêle, tout en appréciant le degré d’ischémie et de souffrance pariétale. L’expression clinique et radiologique est fonction du siège, de la cause et du mécanisme de l’occlusion :
- bride : douleur rapidement progressive et vomissements abondants (avec retard possible de l’arrêt du transit), antécédent de chirurgie abdominale et occlusion du grêle au scanner faisant suspecter l’existence d’une bride ;
- volvulus du grêle : douleur brutale et fixe avec défense en regard du segment volvulé, distension du grêle d’amont au scanner objectivant le volvulus. Il s’agit d’une urgence chirurgicale majeure ;
- hernie étranglée (diagnostic clinique) : douleur au niveau de la hernie qui est non impulsive à la toux et irréductible (les hernies crurales étranglées peuvent être peu douloureuses chez la femme âgée) ;
- lésions inflammatoires (palpation d’anses grêles pathologiques) ;
- colectasie liée à une infection ou compliquant une maladie inflammatoire chronique de l’intestin, particulièrement une rectocolite hémorragique ;
- tumeur colique surtout gauche ou sigmoïdienne : douleur progressive, arrêt précoce des matières et des gaz ou alternance de diarrhée et constipation et parfois rectorragies, vomissements peu à peu fécaloïdes (si la valvule iléo-cæcale est non continente), altération de l’état général ;
- fécalome : impaction rectale confirmée par le toucher rectal ;
- obstacle par corps étranger (occlusion du grêle avec signes auscultatoires de lutte de l’intestin d’amont, fragments métalliques à l’ASP, blister, bézoards) ;
- iléus biliaire par migration d’un calcul vésiculaire obstruant l’iléon terminal (signes d’occlusion avec parfois calcul calcifié et aérobilie signant la fistule cholécysto-duodénale).
Troubles fonctionnels digestifs (TFD)
Pathologies hépatobiliaires
Colique hépatique
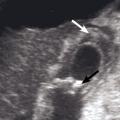
Cholécystite aiguë
L’échographie est essentielle, montrant un épaississement de la paroi vésiculaire à plus de 6 mm et la présence de calcul(s) ou « sludge » (
L’hospitalisation est requise chez le sujet âgé et dans les formes sévères avec syndrome inflammatoire, surveillance chirurgicale, à jeun, avec glace sur le ventre et perfusions d’antalgiques et d’antibiotiques (céphalosporine de troisième génération et imidazolé). L’évolution est favorable en quelques jours. En cas de lithiase, la cholécystectomie par voie cœlioscopique est réalisée soit en urgence, soit secondairement associée à une cholangiographie peropératoire.
Angiocholite
Hépatopathies
Les tumeurs hépatiques, notamment les métastases, sont parfois révélées par des hépatalgies ou des douleurs de l’hypochondre droit (hépatomégalie tumorale). L’échographie ou le scanner sont démonstratifs et la ponction guidée précise l’anatomopathologie.
Les hépatalgies du foie cardiaque aigu sont facilement rattachées à leur cause devant l’existence de signes d’insuffisance cardiaque droite ou globale. La constitution rapide d’une ascite, quelle qu’en soit la cause (cirrhose, infections, néoplasies…), peut provoquer des douleurs abdominales diffuses ou localisées aux flancs. En cas de doute, l’échographie ou le scanner redresse le diagnostic et la ponction permet l’analyse du liquide d’ascite.
Hémobilie
Cancer des voies biliaires
Pathologies pancréatiques
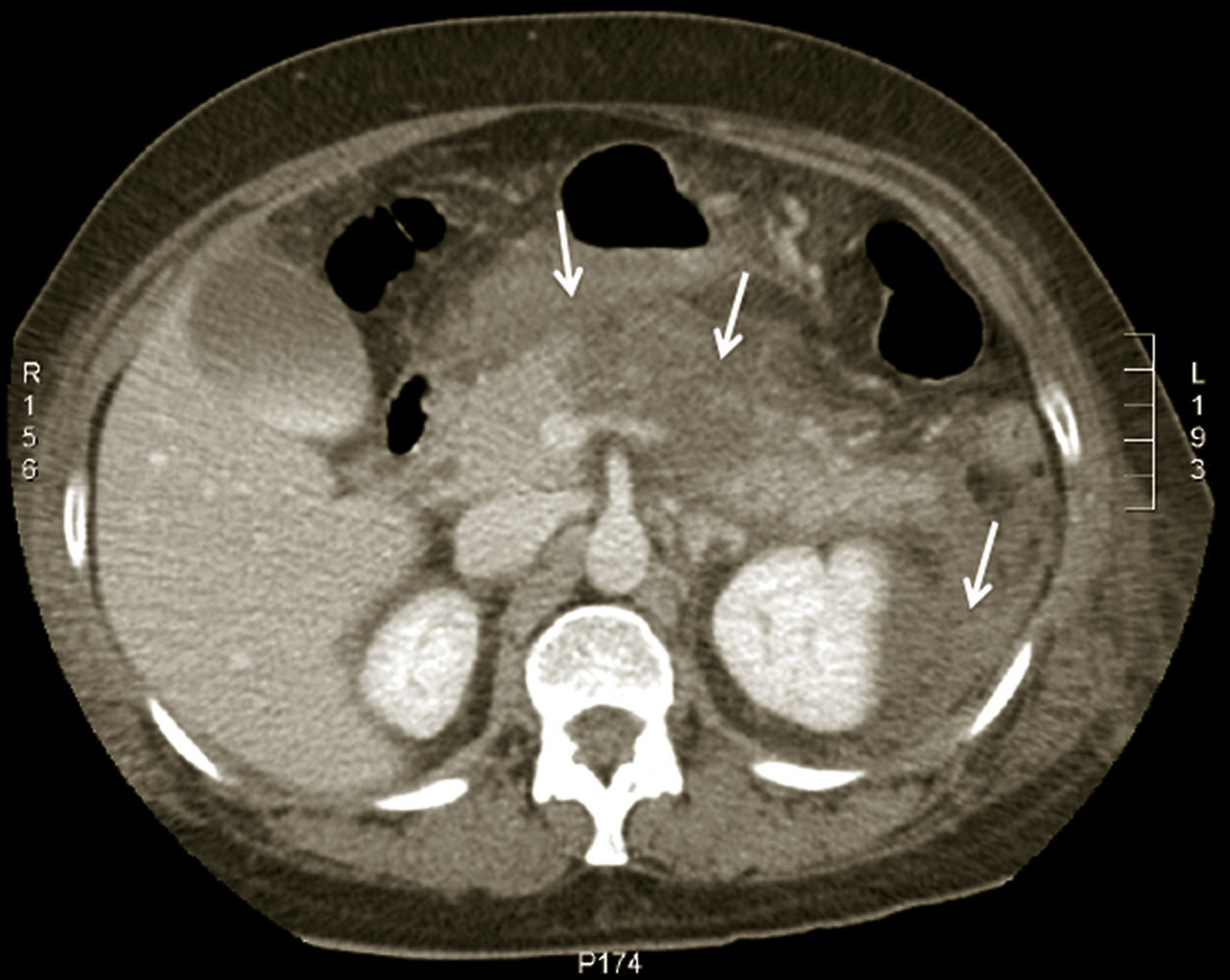
Pancréatites aiguës
Le traitement est le plus souvent médical : antalgiques, jeûne et nutrition parentérale, surveillance hospitalière en raison du risque d’évolution gravissime pouvant justifier une prise en charge en réanimation et/ou une chirurgie. Une sphinctérotomie perendoscopique est réalisée en urgence en cas de lithiase obstructive de la voie biliaire principale, tandis que certaines complications relèvent de la chirurgie (nécrosectomie, résection digestive…).
Tumeurs pancréatiques
Pathologie splénique
Affections vasculaires
Ischémie intestinale aiguë
Ischémie artérielle
- le syndrome d’ischémie aiguë mésentérique (SIAM) qui doit être évoqué chez tout patient à risque élevé de pathologie artérielle thrombotique ou emboligène (artériopathie oblitérante des membres inférieurs, cardiopathie emboligène…), présentant une violente douleur abdominale en discordance avec la pauvreté de l’examen clinique. La douleur est souvent péri-ombilicale, avec vomissements, parfois émission de selles en rapport avec des mécanismes réflexes responsables d’un hyperpéristaltisme. Si le diagnostic est retardé, l’évolution se fait rapidement vers l’infarctus mésentérique ;
- l’infarctus mésentérique : en plus de la douleur, on retrouve un ventre péritonéal avec souvent une défense abdominale, un abdomen météorisé ou non, et un silence auscultatoire. Le patient est prostré. L’état de choc est quasi constant. Sur le plan biologique, on observe une acidose métabolique avec élévation des lactates. Les examens d’imagerie standard tels que l’ASP sont inutiles car ils ne permettent pas de confirmer le diagnostic en dehors d’une très exceptionnelle pneumatose intestinale ou aéroportie (présence de gaz dans la veine porte) qui sont des signes ultimes d’ischémie.
Thrombose veineuse mésentérique
Colite ischémique
Anévrisme aortique fissuré
Hématome du psoas
Vascularites systémiques et connectivites
Les manifestations générales et les atteintes extradigestives orientent le diagnostic de même que l’imagerie (micro-anévrismes de la PAN…), la biologie notamment les ANCA et l’anatomie pathologique, en s’appuyant sur les critères diagnostiques de chaque affection.
Les connectivites peuvent s’accompagner de manifestations douloureuses abdominales ou lombaires, de mécanismes variés (inflammation, lésions vasculaires, adénopathies…), en particulier le lupus érythémateux aigu disséminé (vascularite digestive…) avec ou sans syndrome des antiphospholipides et la sclérodermie (pseudo-occlusion intestinale, pullulation microbienne…).
Pathologies urologiques
Cystite aiguë simple
Rétention aiguë d’urines
Le diagnostic doit également être évoqué devant un syndrome confusionnel aigu chez la personne âgée, chez un patient diabétique ou traumatisé rachidien, ou encore en postopératoire (rachianesthésie). Aucun examen n’est nécessaire avant sondage, excepté une échographie si un doute diagnostique persiste.
Infection urinaire masculine
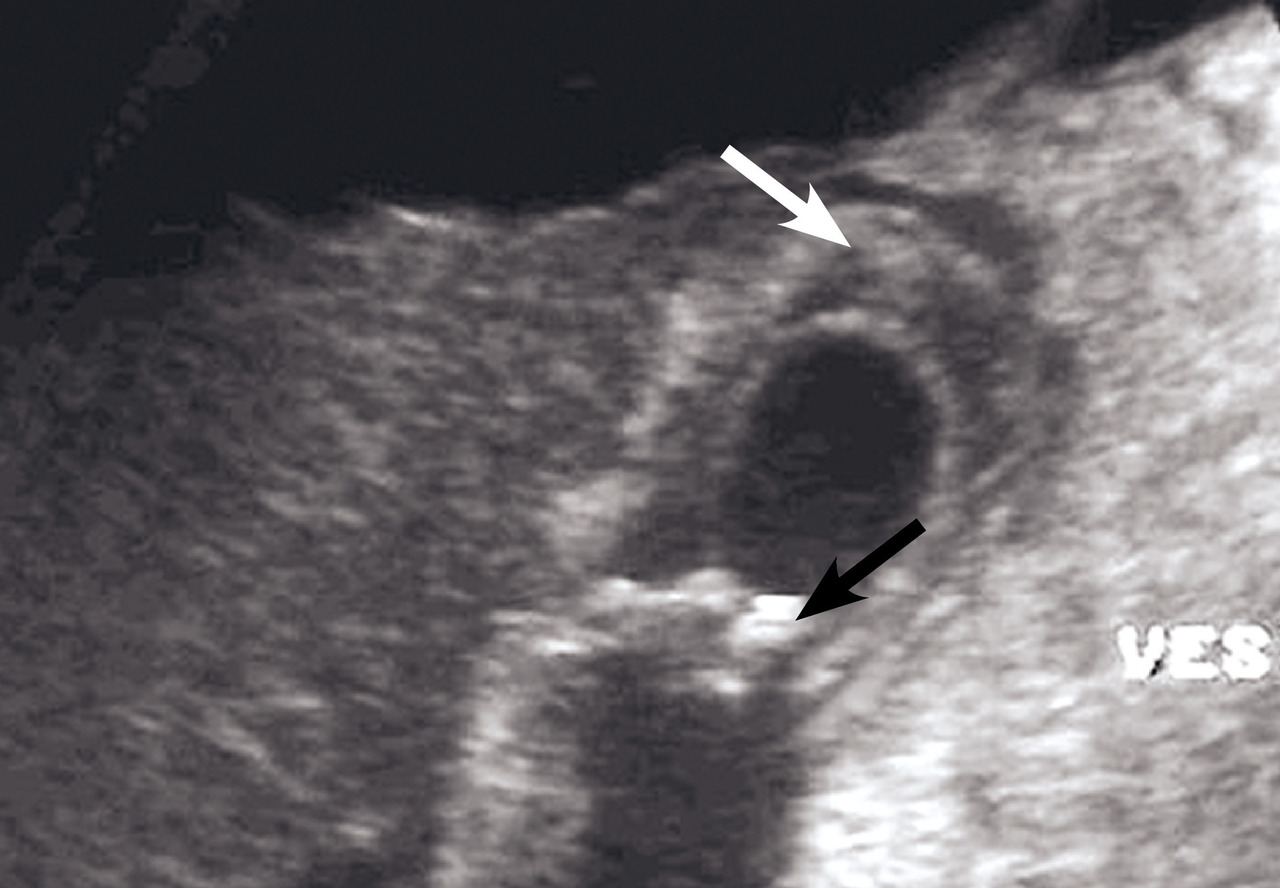
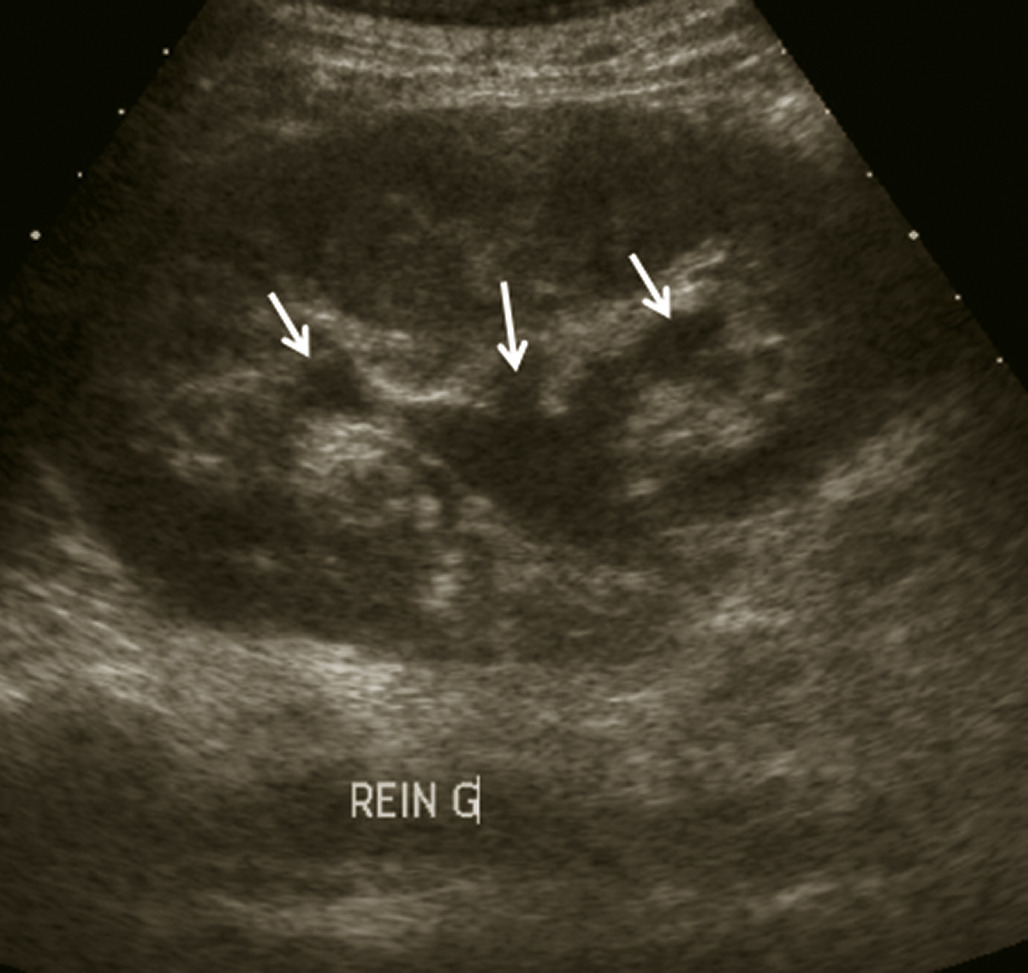
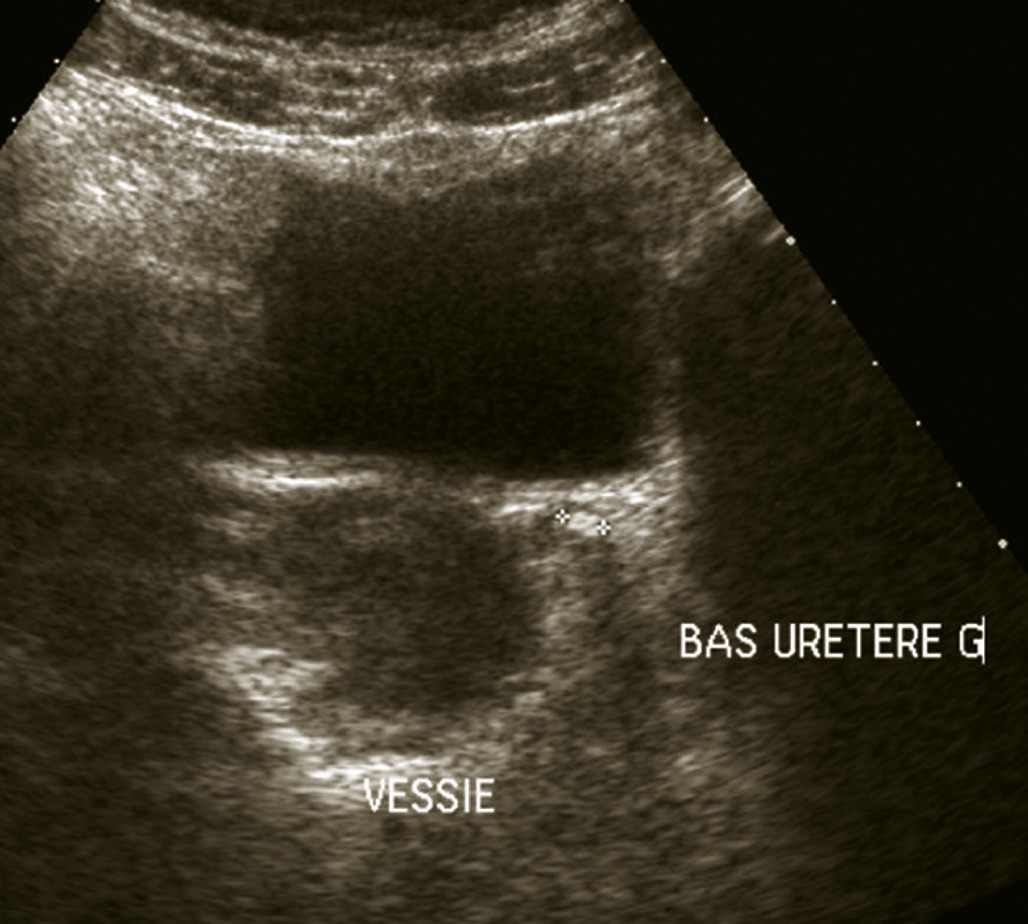
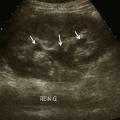
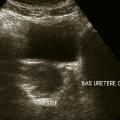
Colique néphrétique
L’échographie peut montrer une discrète asymétrie des cavités excrétrices rénales, voire l’obstacle lithiasique avec dilatation d’amont (
Pyélonéphrite aiguë
Pathologies gynécologiques
Grossesse extra-utérine (GEU)
Des douleurs répétitives dans un contexte évocateur (pas de contraception, désir de grossesse, antécédent de pathologie tubaire) font rechercher une masse latéro-utérine au toucher vaginal (témoin d’un hématosalpinx), doser les ß-hCG et faire une échographie pelvienne et endovaginale, permettant le diagnostic précoce.
En cas de grossesse extra-utérine non compliquée, on envisage un traitement par méthotrexate pour une grossesse extra-utérine peu évoluée et une cœlioscopie pour salpingotomie avec extraction de l'œeuf ou salpingectomie en fonction de la viabilité tubaire.
La grossesse extra-utérine rompue est en revanche une urgence chirurgicale avec une douleur associée à un choc hémorragique.
Torsion du kyste ovarien
Salpingite aiguë
Sont évocateurs chez une femme en âge de procréer : les antécédents de maladies sexuellement transmissibles, de salpingite, de gestes endo-utérins récents. La douleur pelvienne est diffuse, associée à des leucorrhées et à un état fébrile. L’échographie pelvienne et endovaginale est l’examen de référence. La cœlioscopie permet de réaliser les prélèvements bactériologiques et la prise en charge thérapeutique. L’antibiothérapie associe amoxicilline-acide clavulanique (15 jours) et minocycline (infection à Chlamydia ?) pendant 21 jours. On n’omettra pas les mesures préventives, le retrait d’un stérilet pour mise en culture s’il est présent, l’introduction d’une contraception et le traitement des partenaires.
Endométriose
L’échographie et l’IRM pelviennes peuvent mettre en évidence des endométriomes.[12]
Périhépatite infectieuse
Le scanner avec injection est aujourd’hui l’examen de choix dans le diagnostic de l’affection en montrant des signes très évocateurs.
Pathologies de la femme enceinte
Toute douleur abdominale ou lombaire aiguë chez la femme enceinte doit impliquer un monitorage fœtal, un examen physique maternel ainsi qu’une échographie en urgence.[13]
Traumatismes abdominaux et lombaires
Plaie de l’abdomen
Contusion de l’abdomen
Pathologies rhumatologiques
Pathologies interapophysaires
La lyse isthmique, en cas de signes récents à l’imagerie, peut nécessiter un avis chirurgical pour éviter la constitution d’un spondylolisthésis et d’une douleur chronique.
Le lumbago se manifeste par une douleur vive, impulsive, majorée par les efforts, de survenue brutale après un mouvement favorisant. On constate une attitude antalgique et une raideur lombaire, sans trouble sensitivomoteur. Le lumbago peut causer des lombo-fessalgies aiguës, mais jamais de cruralgie ni de sciatalgie, et ne nécessite pas d’imagerie médicale précoce. Le traitement médical associe repos, antalgiques et AINS.
Lésions du corps vertébral
Tassement vertébral ostéoporotique et traumatique : l’origine ostéoporotique est évoquée chez la femme âgée devant une douleur lombaire brutale, spontanée ou après une chute, avec souffrance élective à l’examen de la colonne lombaire. Les radiographies objectivent le tassement cunéiforme du corps vertébral, traité par le repos en décubitus dorsal avec kinésithérapie adaptée, les antalgiques et le traitement de l’ostéoporose. Une vertébroplastie peut être discutée.
Pathologie discale
La spondylodiscite se manifeste par une douleur souvent brutale, dans un contexte favorisant : diabète, immunodépression… La douleur élective vertébrale et la raideur localisée, habituelles, sont associées à la fièvre (inconstante) et au syndrome infectieux biologique. Les radiographies peuvent être normales au début. La scintigraphie osseuse montre une hyperfixation. L’IRM est l’examen de choix (hyposignal en T1 avec rehaussement par le gadolinium). L’antibiothérapie est adaptée au micro-organisme isolé par la ponction-biopsie discovertébrale.
Pathologies neurologiques
- les souffrances radiculaires avec irradiation douloureuse en hémi-ceinture (lésions rachidiennes, zona avec éruption évocatrice…) ;
- les affections rares : épilepsie, migraine abdominale et tabès (syphilis tertiaire).
Pathologies extradigestives (tableau 2)
L’infarctus du myocarde inférieur est à rechercher systématiquement en cas de facteurs de risque cardiovasculaire.
La péricardite peut donner des douleurs abdominales, particulièrement en cas de péricardite constrictive.
Le glaucome aigu peut se révéler par une douleur abdominale au premier plan.
Les angines à streptocoques donnent plus rarement des douleurs abdominales chez l’adulte.
Pathologies générales (tableau 2)
Causes métaboliques
L’hypercalcémie associe asthénie, anorexie, irritabilité, trouble de la conscience, hypertension artérielle, nausées, vomissements, diminution du QT à l’électrocardiogramme (ECG) et calcémie élevée.
L’hypokaliémie est évoquée devant un ralentissement du transit, un iléus, des paralysies flasques, une polyurie, un aplatissement puis une négativation de l'onde T et de l'onde U à l’ECG, la kaliémie effondrée, une alcalose métabolique.
Endocrinopathies
L’insuffisance surrénale aiguë se caractérise par des nausées, vomissements, diarrhée, hypotension artérielle, hyponatrémie, hyperkaliémie, acidose. L’évoquer notamment après sevrage d’une corticothérapie prolongée.
Les porphyries aiguës (porphyrie aiguë intermittente…) sont un groupe de troubles de la voie de biosynthèse de l’hème présentant des symptômes neuroviscéraux, des lésions cutanées ou les deux.
Toutes les porphyries aiguës proviennent d’un déficit partiel d’une des enzymes de la biosynthèse de l’hème et sont pour la plupart des maladies héréditaires monogéniques de transmission autosomique dominante. Elles donnent des douleurs souvent intenses et trompeuses qui orientent en cas de répétition, de médicaments déclenchants, de signes neuropsychiatriques ou cutanés. Les urines fonçant à la lumière évoquent le diagnostic confirmé par le dosage des précurseurs dans les laboratoires de référence.
Les néoplasies endocriniennes multiples (NEM) sont des affections rares (on dénombre quelques centaines de cas en France), héréditaires et d’expression variable. Elles peuvent se manifester par des douleurs abdominales aiguës, les gastrinomes notamment pancréatiques (syndrome de Zollinger-Ellison avec ulcères gastriques et duodénaux multiples), les tumeurs carcinoïdes intestinales (syndrome carcinoïde, occlusion), les adénomes parathyroïdiens (hypercalcémie), les phéochromocytomes de la surrénale sécrétant des catécholamines (crise d’hypertension artérielle paroxystique avec sueurs, tachycardie et douleurs ascendantes notamment abdominales et lombaires).
Angio-œdèmes
Syndromes auto-inflammatoires
Causes psychiatriques
Troubles somatoformes
Psychoses
POINTS FORTS À RETENIR
Devant des douleurs abdominales ou lombaires aiguës, il faut identifier les cas imposant une réanimation, un avis chirurgical d’emblée ou bien un soulagement immédiat.
L’interrogatoire est aussi important que l’examen physique. Il précise les caractères de la douleur, ses circonstances de survenue, les signes associés évocateurs, les antécédents médicaux et chirurgicaux.
L’examen physique est progressif, en commençant par le contrôle des fonctions vitales, l’inspection et la palpation abdomino-lombaires. L’expérience joue énormément, et il faut savoir rechercher dans les cas difficiles des signes extra-abdominaux.
En urgence, certains diagnostics graves ou non sont cliniques et d’autres s’appuient sur quelques examens biologiques (hémogramme, lipasémie, bilan hépatique, bandelette urinaire) ou d’imagerie (scanner, échographie) pour orienter la prise en charge.
L’intensité de la douleur ressentie par le patient n’est pas proportionnelle à la gravité réelle et toute douleur ne nécessite pas forcément une hospitalisation.
Si une démarche rigoureuse permet de régler rapidement la majorité des problèmes diagnostiques et thérapeutiques, des investigations plus poussées sont parfois nécessaires à la recherche de maladies rares en cas de douleurs souvent récidivantes.
Prendre en considération certaines situations avec leurs particularités diagnostiques et étiologiques : la personne âgée, le patient migrant.
Les diagnostics ou complications à ne pas manquer sont le choc hémorragique ou septique, la péritonite, la perforation, l’occlusion intestinale, l’anévrisme aortique fissuré, l’ischémie intestinale aiguë, la grossesse extra-utérine, qui nécessitent une prise en charge urgente.
2. Gans SL, Atema JJ, Stoker J, Toorenvliet BR, Laurell H, Boermeester MA. C - reactive protein and white blood cell count as triage test between urgent and non urgent conditions in 2961 patients with acute abdominal pain. Medicine 2015; 94(9): e569.
3. HAS et CNP HGE, 2017. Fiches pertinence des soins sur le diagnostic et le traitement de l’infection par Helicobacter pylori chez l’adulte. https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-06/dir83/helicobacter_fiche_pertinence_diagnostic.pdf https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-06/dir83/helicobacter_fiche_pertinence_traitement.pdf
4. SNFGE et GFNG, 2018. Prise en charge du reflux gastro-œsophagien. https://www.snfge.org/sites/default/files/recommandations/cp021-2018zerbib_cp_rgo_revu_2018_plus_qcm_3.pdf
5. HAS, 2012. Appendicectomie. Éléments décisionnels pour une indication pertinente. https://www.has-sante.fr/portail/upload/docs/ application/pdf/2012-12/texte_court_appendicectomie_ vd_2012-12-17_16-14-13_679.pdf.
6. Salminen P, Tuominen R, Paajanen H, Rautio T, Nordström P, Aarnio M, et al. Five-year follow-up of antibiotic therapy for uncomplicated acute appendicitis in the APPAC randomized clinical trial. JAMA 2018; 320(12):1259-65.
7. HAS, 2017. Prise en charge médicale et chirurgicale de la diverticulite colique. https://www.has-sante.fr/portail/upload/docs/application/pdf/2017-12/fs_diverticulite_v5.pdf
8. SNFGE, 2014. Conduite à tenir lors d’un premier épisode de colite aiguë. https://www.snfge.org/content/cp025-conduite-tenir-lors-dun-premier-episode-de-colite-aigue
9. SNFGE, 2016. Prise en charge du syndrome de l’intestin irritable (SII). https://www.snfge.org/content/cp034-prise-en-charge-du-syndrome-de-lintestin-irritable-sii
10. Thésaurus national de cancérologie digestive, 2014. Cancer des voies biliaires. https://www.snfge.org/sites/default/files/recommandations/tncd_chap-8-cancer-voies-biliaires_2014-01-24.pdf
11. HAS, 2016. Pyélonéphrite aiguë de la femme. https://www.has-sante.fr/portail/jcms/c_ 2722914/fr/pyelonephrite-aigue-de-la-femme
12. HAS, 2017. Prise en charge de l’endométriose - démarche diagnostique et traitement médical. https://www.has-sante.fr/portail/upload/docs/application/pdf/2018-01/prise_en_charge_de_lendiometriose-demarche_diagnostique_et_traitement_medical_-_fiche_de_synthese.pdf
13. Bagou G, Hamel V, Cabrita B, Ceccaldi PF, Comte G, Corbillon-Soubeiran M, et al. Recommandations formalisées d’experts 2010: urgences obstétricales extrahospitalières. Ann Fr Anesth Reanim 2012;31(141):652-65.
14. Bartoli M, Berny C, Danel V, Delahaye A, Desch G, Guitton J, et al. Recommandations pour la prescription, la réalisation et l’interprétation des examens de biologie médicale dans le cadre des intoxications graves. Ann Biol Clin 2012;70(4) : 431-50.
15. ECN Référentiel de psychiatrie, 2015. http://www.asso-aesp.fr/wp-content/uploads/2014/11/ECN-referentiel-de- psychiatrie.pdf
Dans cet article
- Épidémiologie
- Physiopathologie
- Démarche diagnostique
- Pathologies du tube digestif
- Infections intestinales
- Pathologies hépatobiliaires
- Pathologies pancréatiques
- Pathologie splénique
- Affections vasculaires
- Pathologies urologiques
- Pathologies gynécologiques
- Traumatismes abdominaux et lombaires
- Pathologies rhumatologiques
- Pathologies neurologiques
- Pathologies extradigestives (tableau 2)
- Pathologies générales (tableau 2)
- Causes psychiatriques

 Encadrés
Encadrés