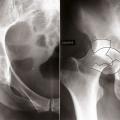
Diagnostiquer une fracture de l’extrémité supérieure du fémur, en connaître les implications sur l’autonomie du patient.
Introduction
Il s’agit d’une population âgée en moyenne de 80 ans, et 75 % des patients ont plus de 79 ans. Il y a 3 fois plus de femmes que d’hommes. Chez les femmes entre 75 et 84 ans, l’incidence est de l’ordre de 11 pour 1 000 et de 33 pour 1 000 au-delà de 85 ans. Il y a plus de 65 000 cas par an en France, et un quart de ces patients meurent dans l’année qui suit la fracture, la mortalité étant significativement plus importante chez les hommes (33 %) que chez les femmes (21 %), plus importante chez les patients plus âgés et plus importante chez les patients porteurs de maladie chronique. L’âge et l’état de santé du patient au moment de la fracture sont les éléments les plus déterminants du pronostic.
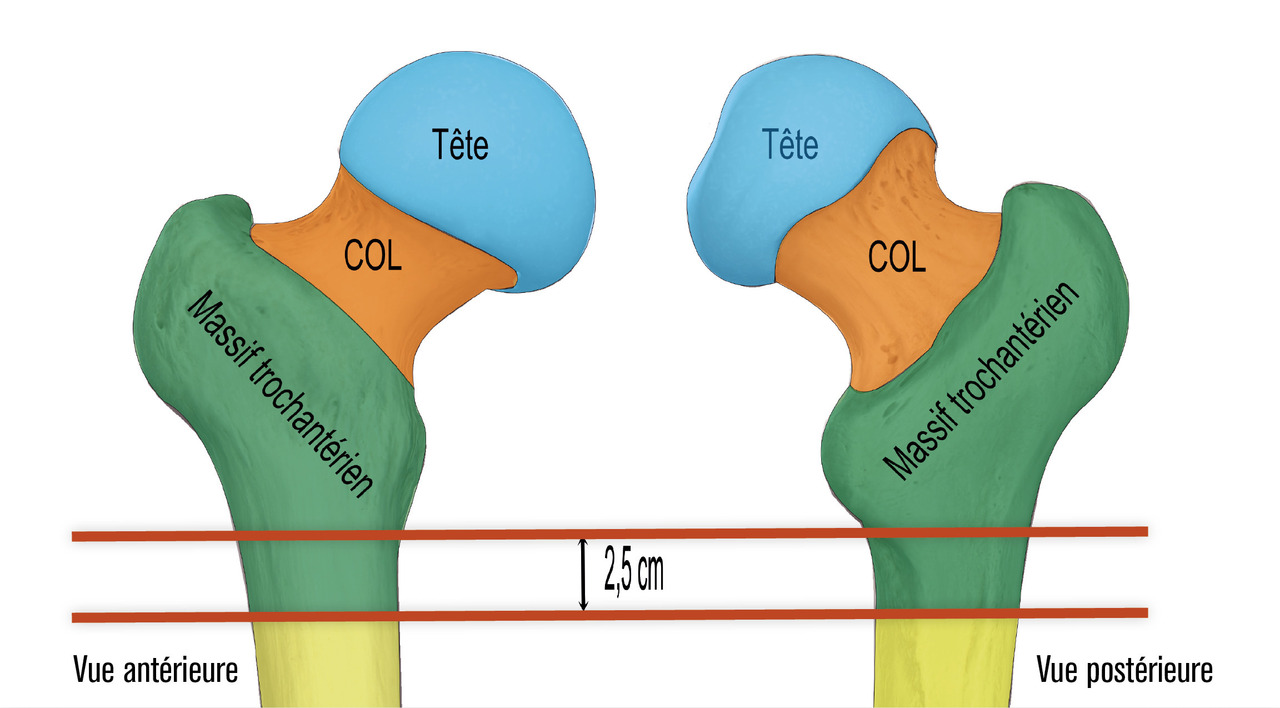
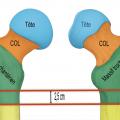
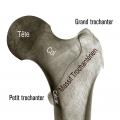
Rappel anatomique
Biomécanique
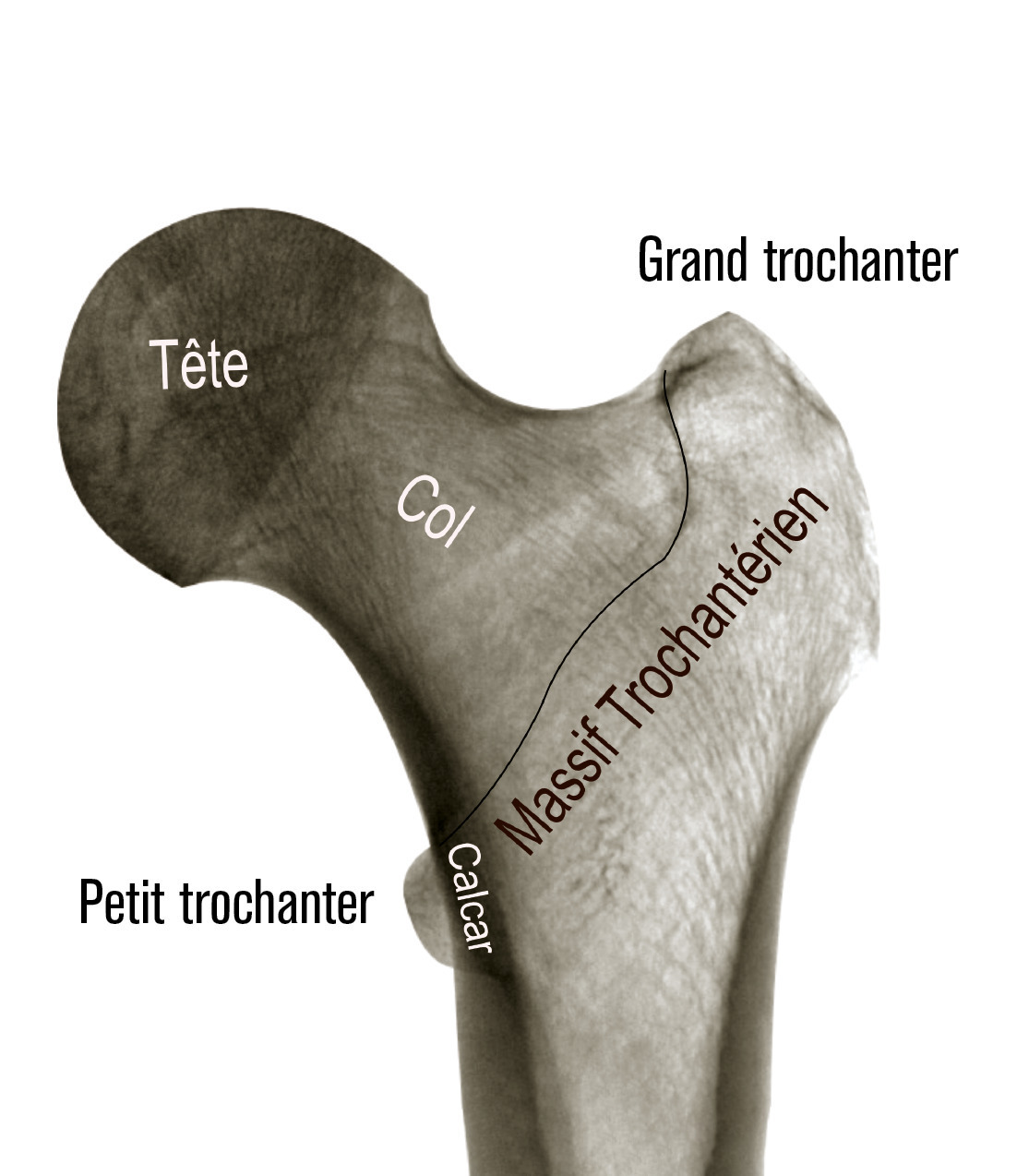
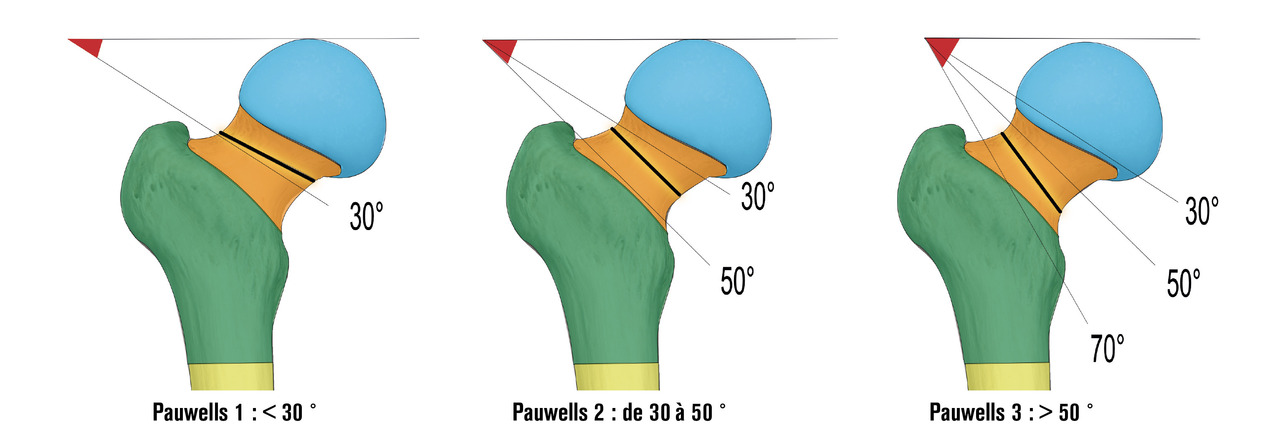
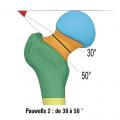
Les différentes attaches musculaires sur le massif trochantérien (fessiers, psoas, pelvitrochantériens) expliquent les déplacements engendrés. Ceux-ci doivent être réduits au moment de l’ostéosynthèse pour diminuer le risque de cal vicieux, principale complication des fractures du massif trochantérien. Par ailleurs, toute perte de console d’appui interne, représentée essentiellement par le détachement du petit trochanter ou la comminution du calcar, constitue un facteur d'instabilité et de contraintes importantes pour le matériel d’ostéosynthèse (
Classification
Les fractures de la tête fémorale sont rares (
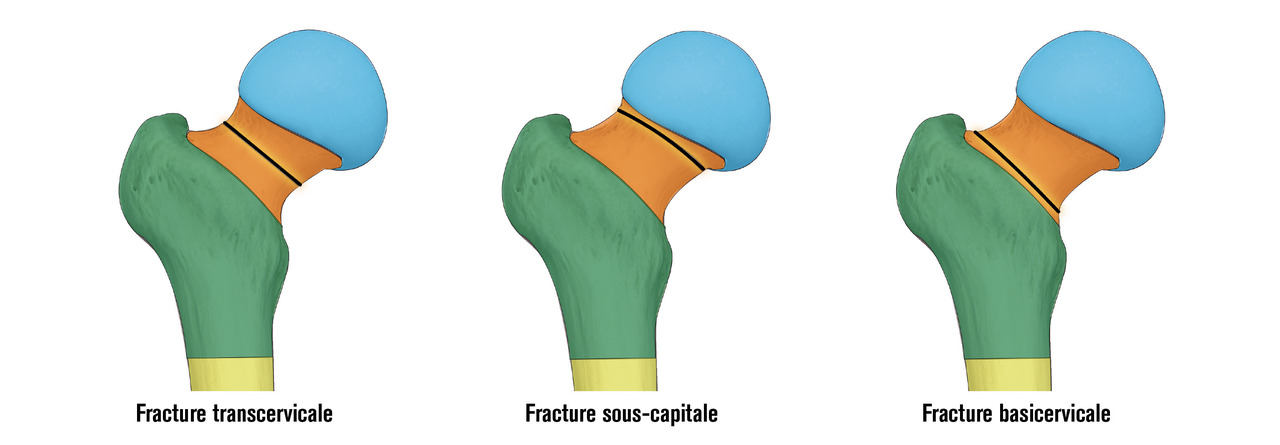
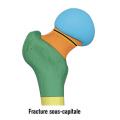
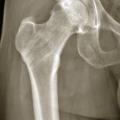
Les fractures du col du fémur peuvent être classées en fonction de leur siège, sous-capital, basicervical ou transcervical (
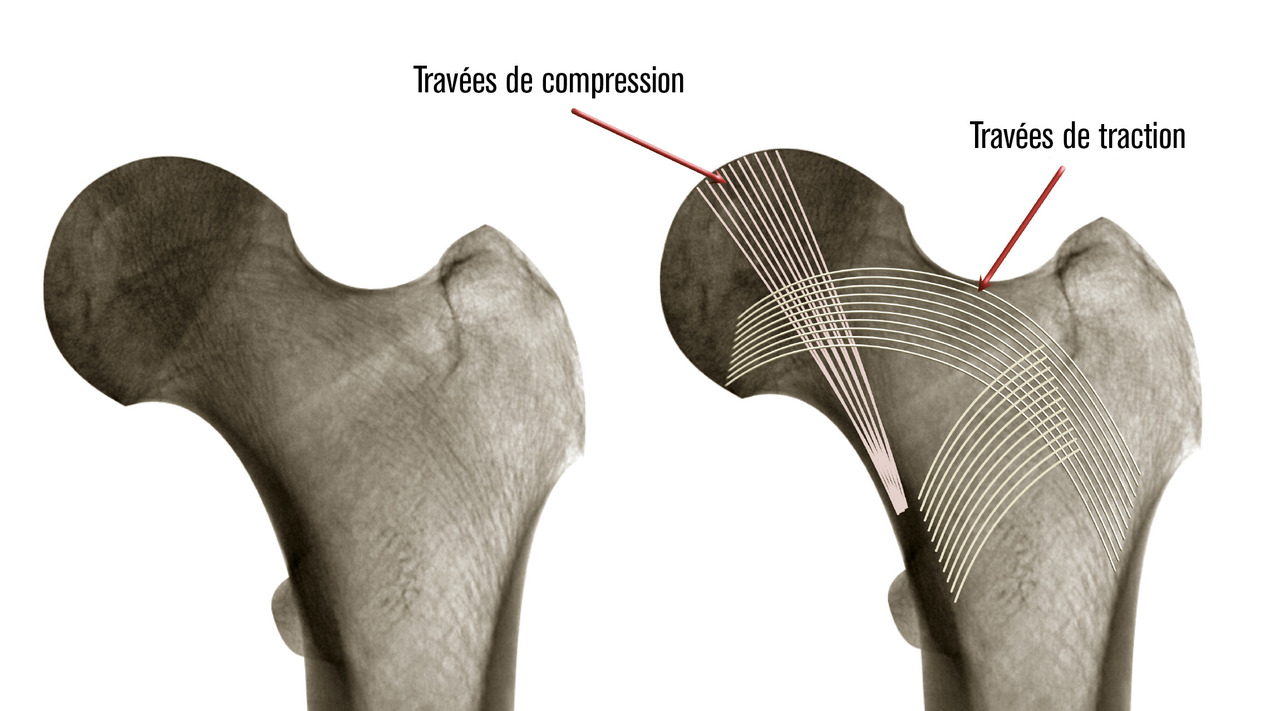
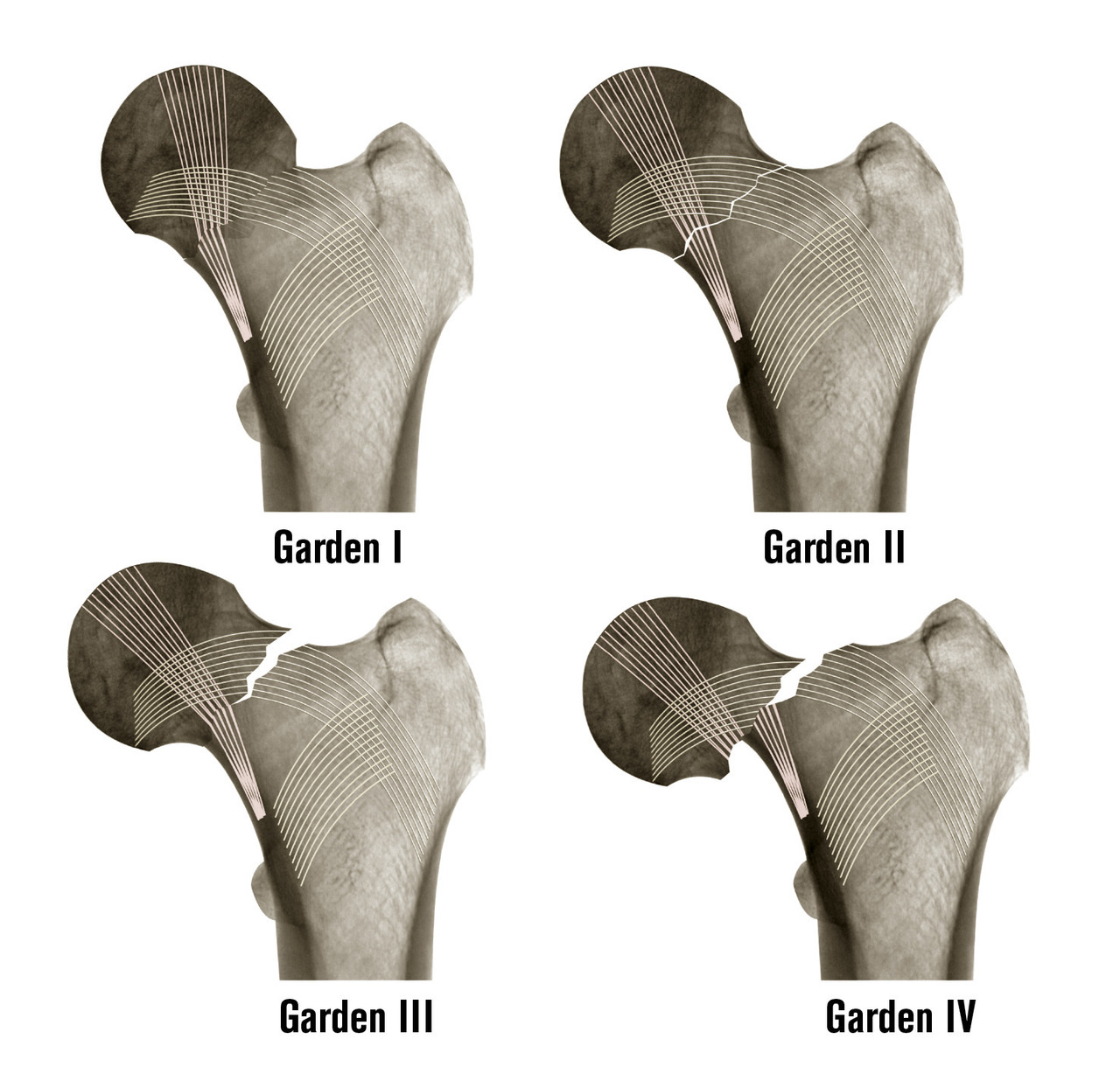
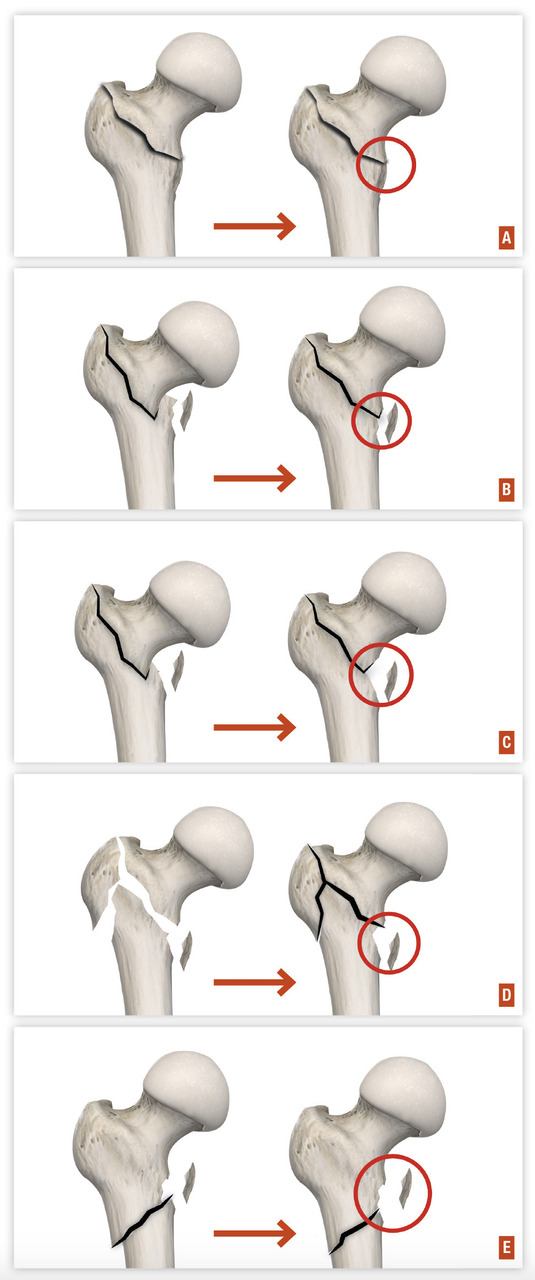
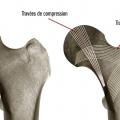
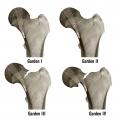
- le type I est une fracture avec impaction du col responsable d’une fracture engrenée, déplacée en valgus avec verticalisation des travées de compression. Elle est en général assez stable du fait de l’engrènement, et le risque de lésion vasculaire est faible ;
- le type II est une fracture non déplacée sans aucune modification des travées osseuses. Malgré l’absence de déplacement, le risque de nécrose est de l’ordre de 20 %, et est peut-être en rapport avec l’hématome fracturaire responsable d’une tension intracapsulaire ;
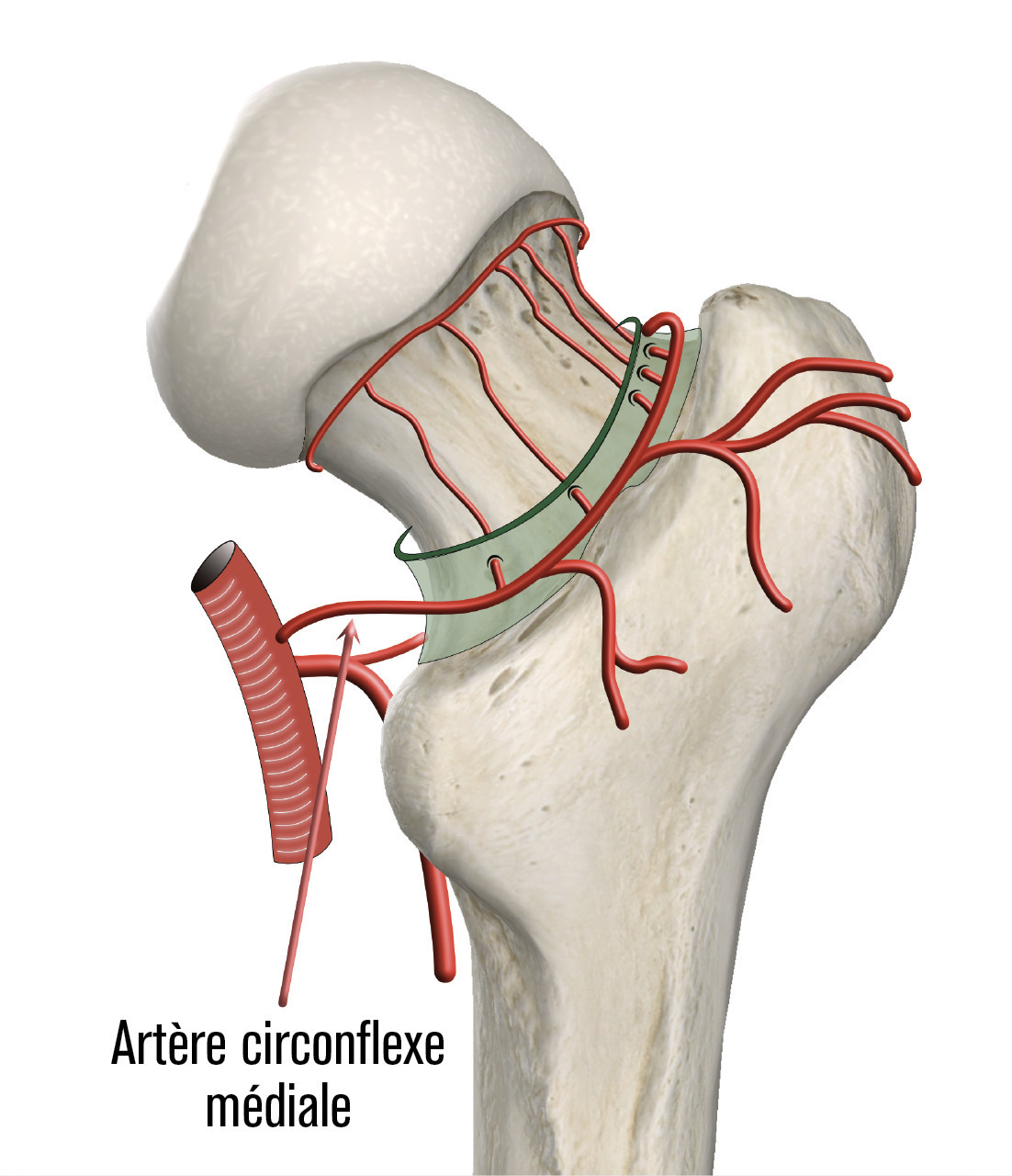
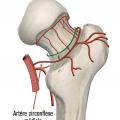
- le type III est une fracture déplacée en varus avec conservation d’une charnière à la face inférieure du col. Le risque de lésion vasculaire est important, avec une nécrose dans 50 % des cas ;
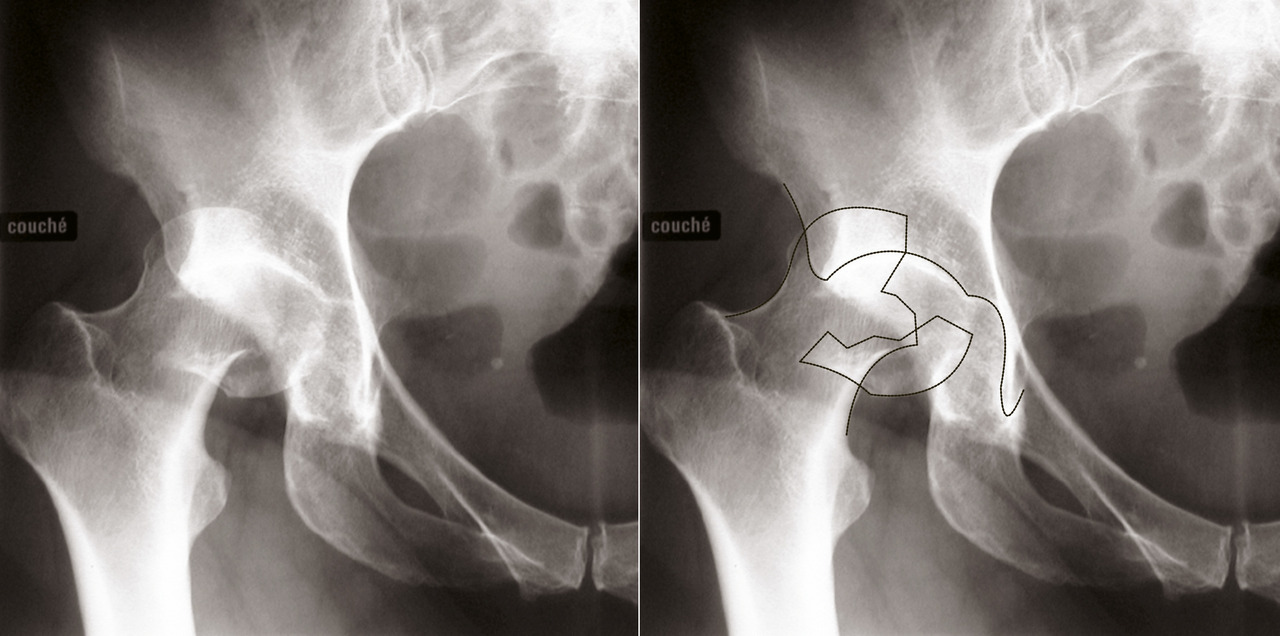
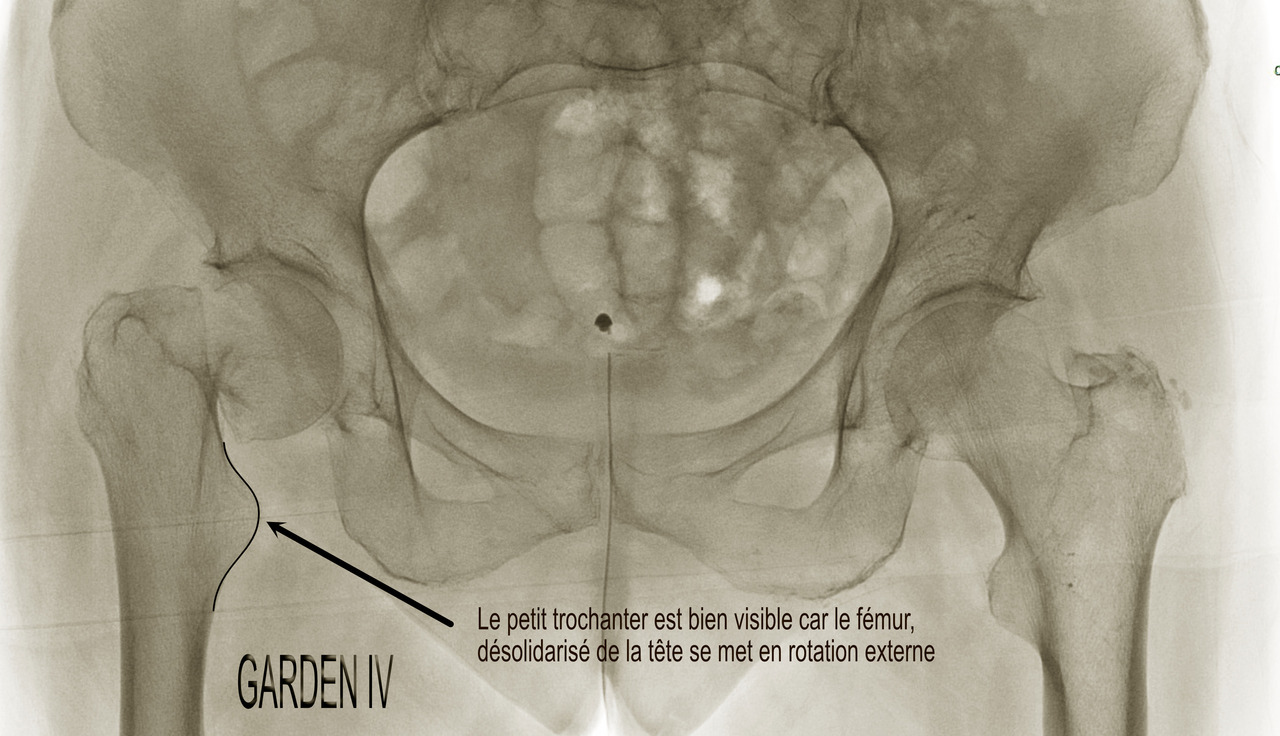
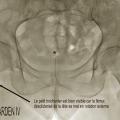
- le type IV est une fracture déplacée avec perte de contact des fragments, notamment au niveau de la charnière, augmentant encore le risque de nécrose au-delà de 50 %. Son aspect radiographique est souvent éloigné des schémas car, du fait de la désolidarisation complète entre le fémur et la partie proximale de la tête et du col, il se produit une rotation externe complète du fragment distal (
fig. 9 ), comme en témoigne le déroulement du petit trochanter particulièrement visible dans ce cas-là.
Les fractures du massif trochantérien peuvent être classées en fonction de la position du trait de fracture. Les fractures cervico-trochantériennes se rapprochent des fractures basicervicales. Les fractures per-trochantériennes, plus ou moins complexes, sont situées à l’intérieur du massif trochantérien. Les fractures trochantéro-diaphysaires concernent le massif trochantérien et la partie haute de la diaphyse. Les fractures sous-trochantériennes sont situées sous le massif trochantérien et sont à la limite entre les fractures de l’extrémité supérieure du fémur et les fractures diaphysaires. Il existe d’autres classifications (Ender, AO, etc.). Ce qui compte avant tout est d’apprécier le caractère stable ou instable de la fracture (
Clinique
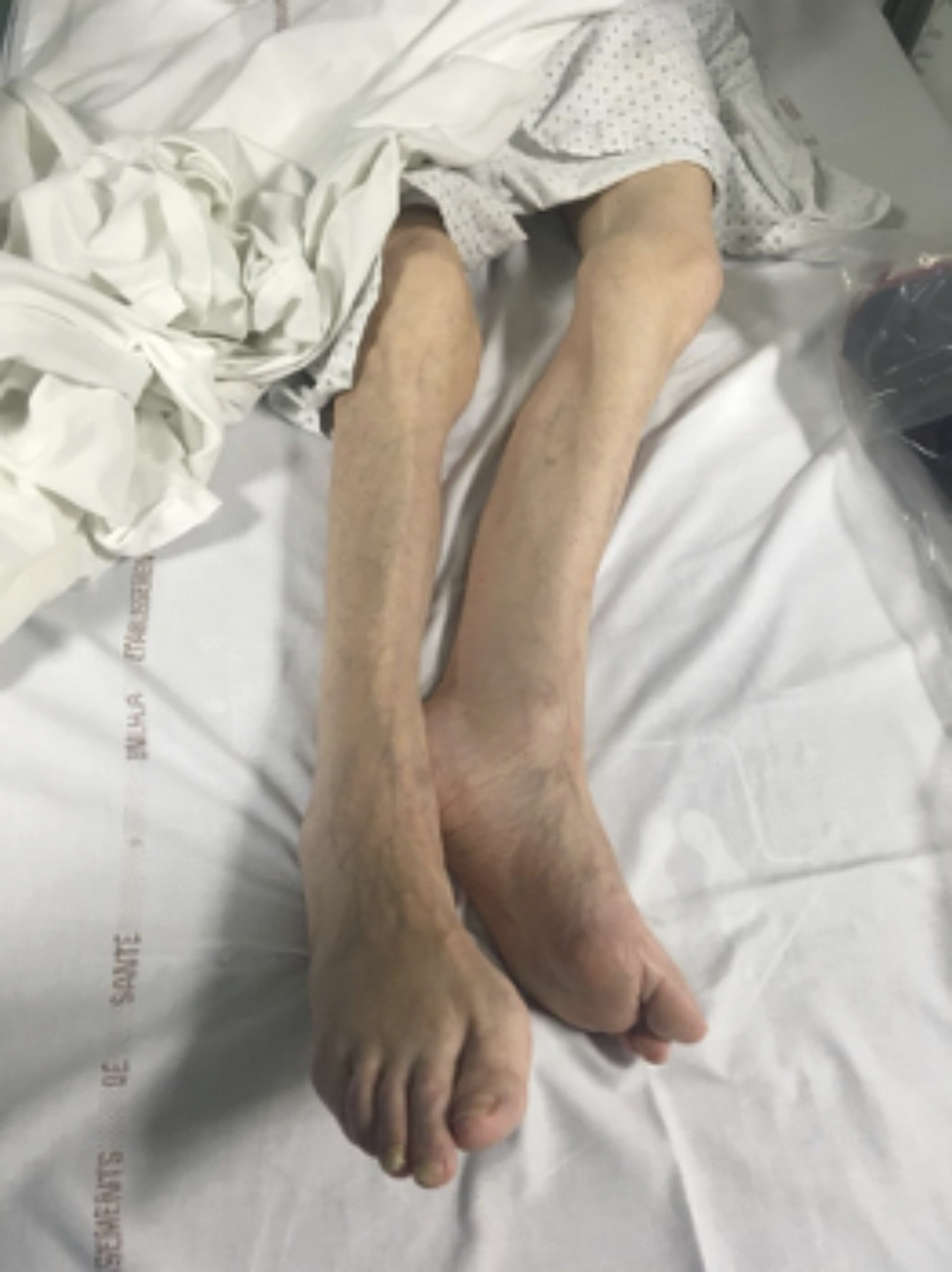
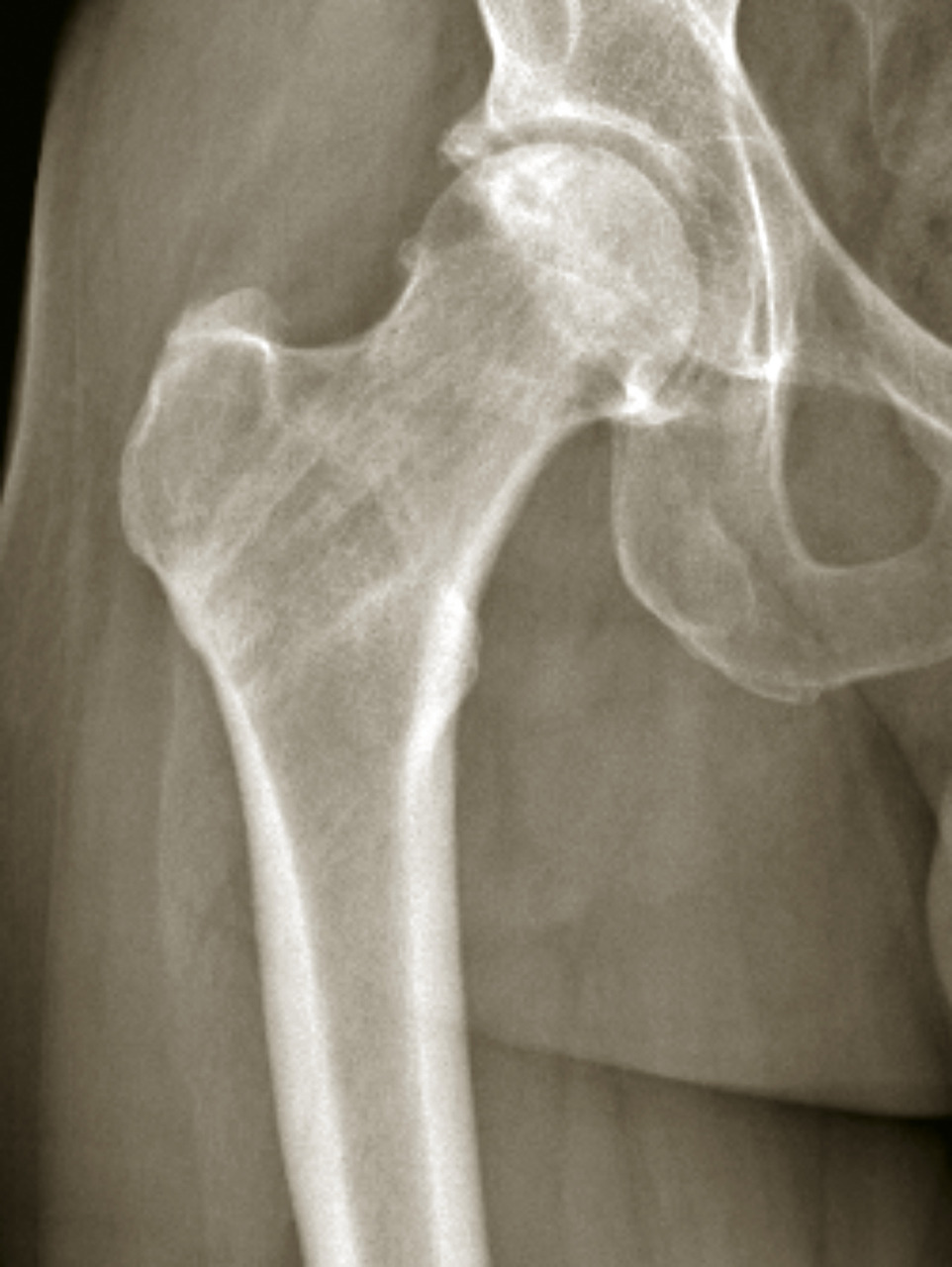
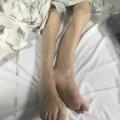
Le diagnostic clinique est en général facile. Les signes sont à peu près identiques pour les fractures cervicales vraies et pour les fractures du massif trochantérien. L’impotence fonctionnelle est en général complète. Les patients se plaignent d’une douleur (classiquement plus importante dans les fractures du massif trochantérien que dans les fractures cervicales vraies) dans la région de la hanche, la plupart du temps au creux inguinal. Il existe le plus souvent une déformation caractéristique associant un raccourcissement, une rotation externe et une adduction de la hanche (
Le diagnostic clinique doit s’accompagner d’une évaluation générale du patient, qui a un rôle pronostique majeur. Cette évaluation doit concerner :
- le degré d’autonomie du patient grâce au score de Parker (
tableau ) ;
- les pathologies chroniques du patient : cardiorespiratoire, neurologique, vasculaire, la notion de traitement anticoagulant, la notion de diabète, etc. ;
- le mode de vie du patient et son environnement familial et social, s’il est institutionnalisé ou non.
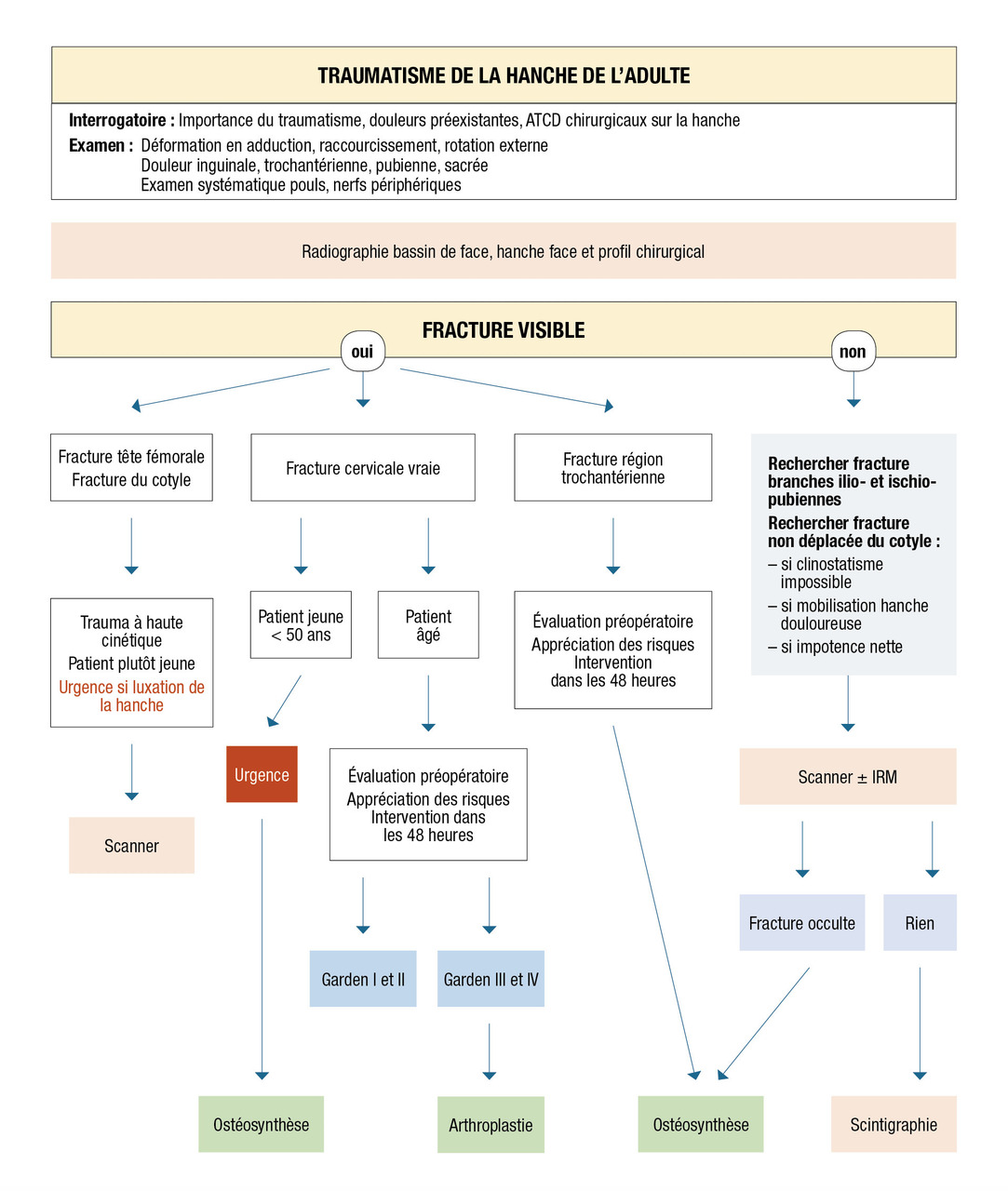
Si la clinique est parlante, mais que l’imagerie ne retrouve pas de lésion évidente, il peut s’agir d’une fracture dite occulte qui nécessite de poursuivre les investigations pour en faire le diagnostic. Le plus performant est sans doute l’imagerie par résonance magnétique (IRM), mais, compte tenu des difficultés d’accès à cet examen, le scanner éventuellement couplé à une scintigraphie permet en général de faire le diagnostic de la fracture.
Traitement
Si la prise en charge des fractures de l’extrémité supérieure du fémur (FESF) du sujet âgé doit être entreprise rapidement, il faut tenir compte du fait que certains patients ne seront jamais opérés en raison de contre-indications à tous les modes d’anesthésie et que d’autres, présentant de nombreuses comorbidités, ne seront opérés qu’après l’arrêt de leur traitement par anticoagulant ou l’obtention des résultats d’examens complémentaires. En effet, ces patients étant souvent âgés, avec des pathologies chroniques, il est important de les évaluer et de les préparer à l’anesthésie. Dans certains cas, le traitement anticoagulant qui doit être arrêté nécessitera d’attendre quelques jours. En principe, les antiagrégants plaquettaires ne doivent pas retarder la prise en charge. Dans l’idéal, il ne faut pas opérer en urgence, mais si possible dans les 48 heures qui suivent la fracture. Pendant cette période d’attente, si les patients sont trop douloureux, il est recommandé de mettre en traction le membre inférieur. Ce peut être une traction transtibiale ou une traction collée s’il n’y a pas de soucis cutanés. Il est également possible de réaliser des blocs iliofasciaux.
L’arbre décisionnel pour le choix du traitement est le suivant :
– L’intervention présente un risque vital pour le patient : c’est alors une discussion collégiale entre anesthésistes et chirurgiens, mais également avec le patient et sa famille pour décider du traitement. Il peut s’agir d’un traitement fonctionnel sans intervention. Dans ce cas, la situation est différente selon qu’il s’agit d’une fracture cervicale vraie ou d’une fracture du massif trochantérien. En général, les fractures cervicales vraies sont moins douloureuses. Après quelques jours passés au lit, et avec une bonne antalgie, il est possible de commencer à mettre les patients au fauteuil. À partir de la 3e semaine, la fibrose qui s’est organisée au niveau du foyer de fracture permet d’envisager éventuellement, chez les plus vaillants, une reprise progressive de l’appui, à condition de compenser l’inégalité de longueur souvent importante. Ainsi, certains arrivent à retrouver une certaine autonomie, mais la marche nécessite toujours l’usage d’un déambulateur ou d’au moins deux cannes. Dans le cadre de fracture du massif trochantérien, les douleurs et la déformation sont souvent plus importantes. Il est nécessaire dans un premier temps d’installer une traction, qui est en général une traction collée mais qui peut être une traction transtibiale. Au bout de 3 à 4 semaines, la traction peut être enlevée, et le patient peut être mis au fauteuil. Cet alitement prolongé est source de complications de décubitus dont il faut se méfier.
– L’intervention est possible : le choix de la méthode dépendra alors du type de fracture et de l’âge.
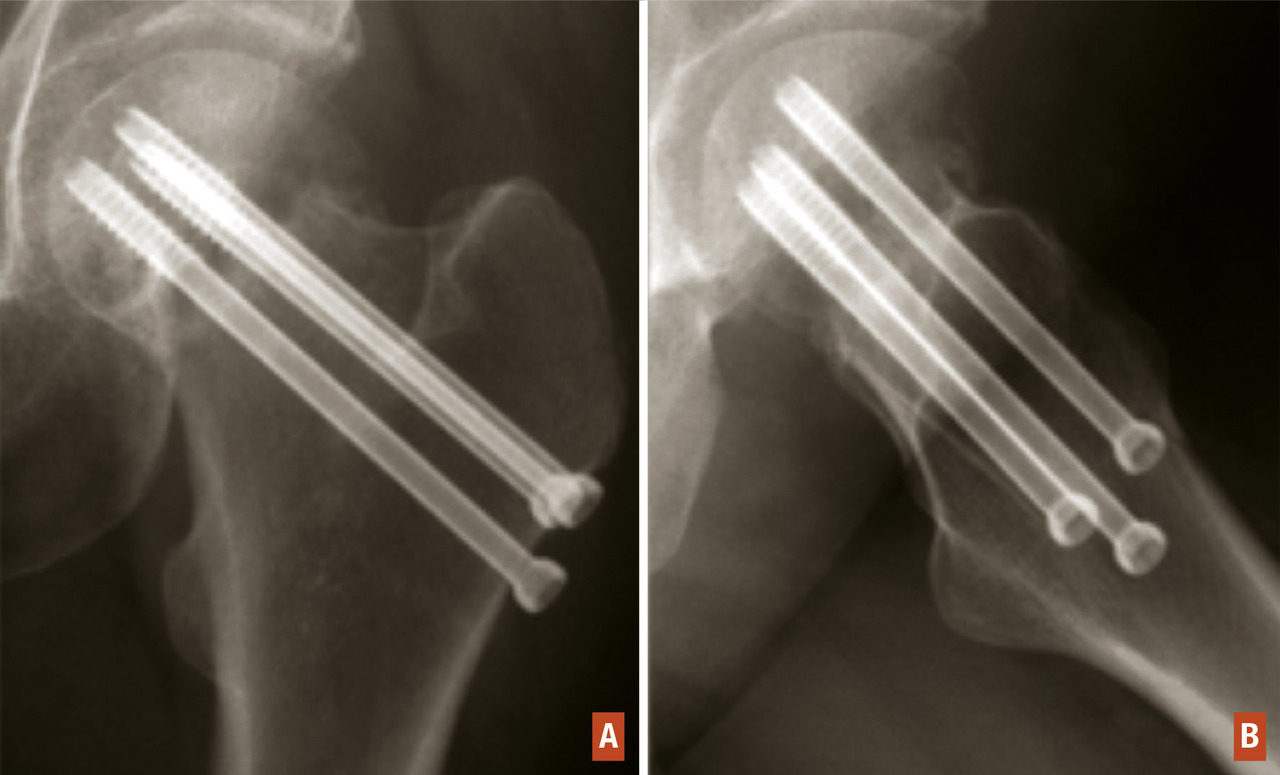
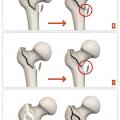
En cas de fracture cervicale vraie, Garden I ou II, où le risque de nécrose est modéré, il est indiqué de réaliser une ostéosynthèse soit par un vissage du col (
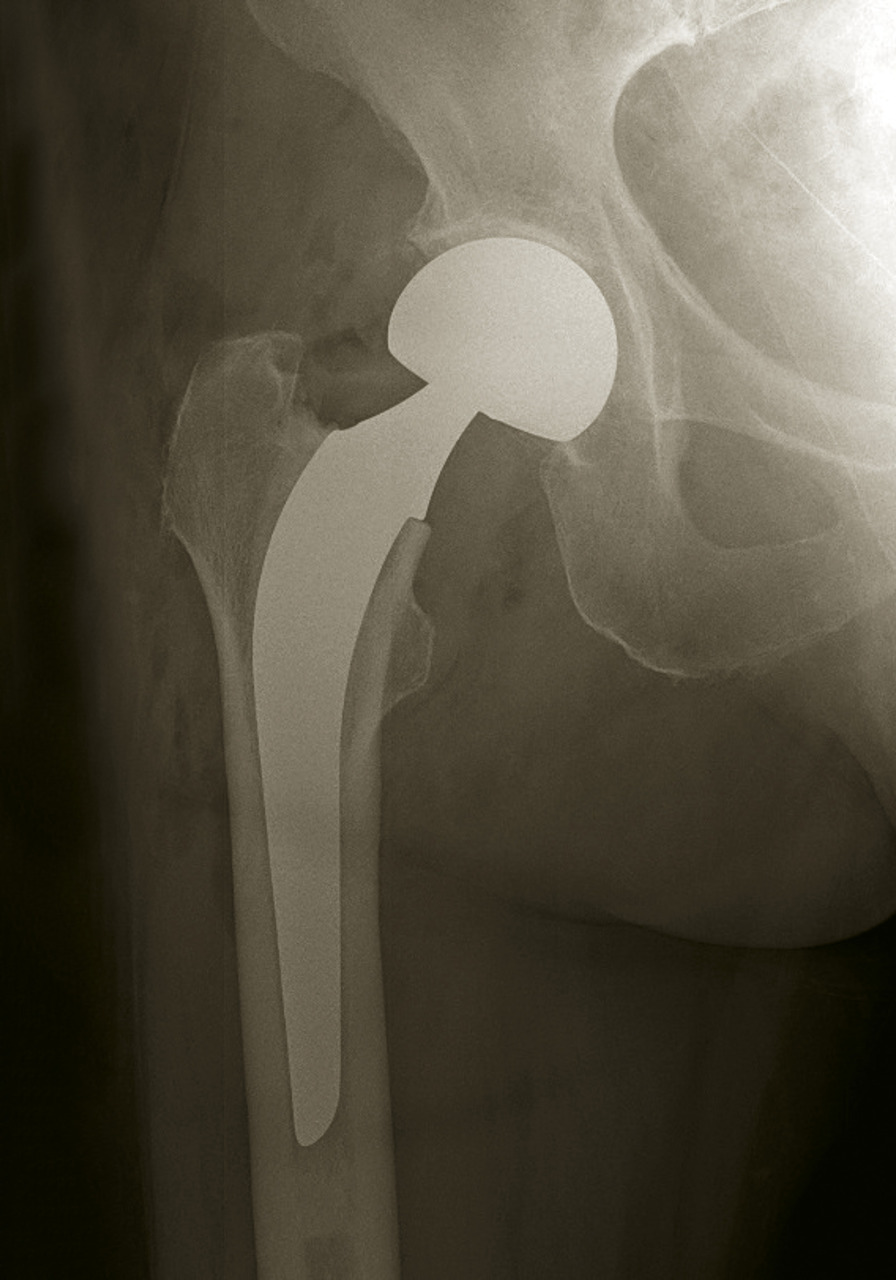
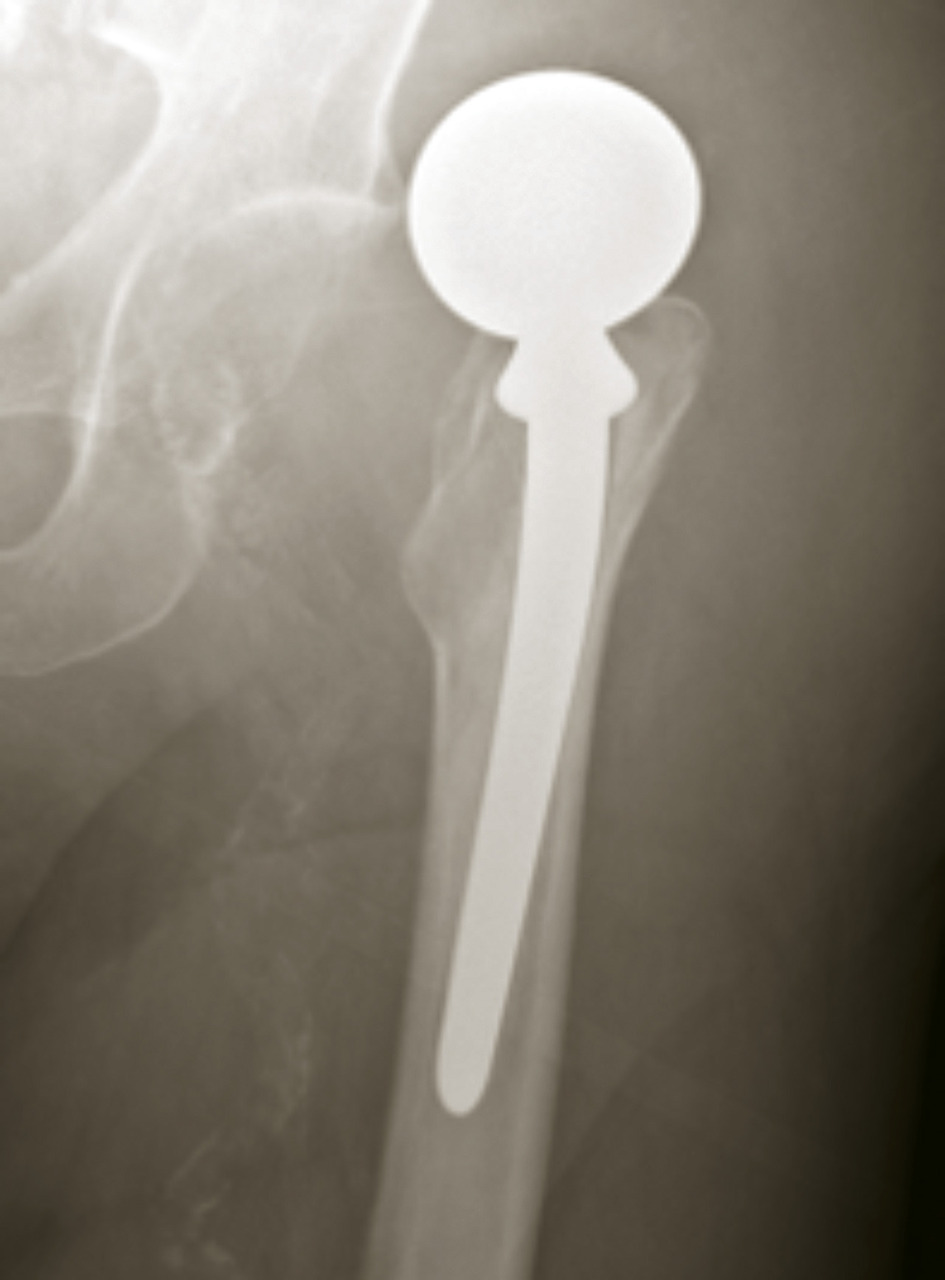
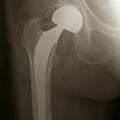
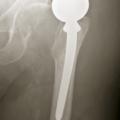
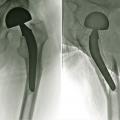
En cas de fracture cervicale vraie Garden III ou IV, le risque de nécrose est important, et il est préférable de s’orienter vers un remplacement prothétique (
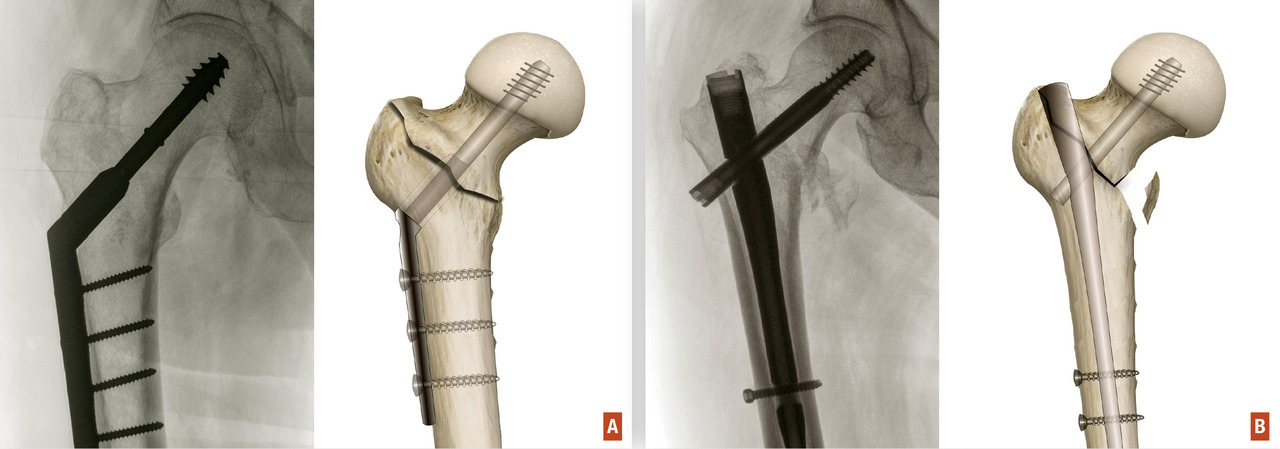
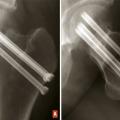
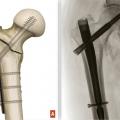
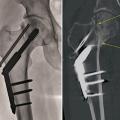
En cas de fracture du massif trochantérien, compte tenu du faible risque de nécrose, la solution chirurgicale est presque toujours l’ostéosynthèse. Cette dernière a pour but de fixer la fracture une fois la réduction de celle-ci obtenue. Il peut s’agir d’une vis-plaque ou d’un clou fémoral proximal verrouillé type clou gamma (
Dans les suites des fractures cervicales vraies, les prothèses et les ostéosynthèses autorisent en général une reprise rapide de l’appui. Dans les suites des fractures du massif trochantérien, cette reprise de l’appui dépend de la stabilité du montage et notamment de l’existence ou non d’une console interne. Lorsque les fractures sont instables, l’appui est retardé. Dans tous les cas, un traitement préventif thromboembolique est indiqué. De même, la mise au fauteuil et si possible la déambulation doivent être encouragées au maximum. L’idéal semble actuellement une prise en charge commune avec des gériatres dans le cadre d’une unité postopératoire de gériatrie.
Ainsi, à un an, dans une population initialement autonome, 40 % marchent sans aide, 25 % avec des cannes, 25 % avec un déambulateur et 10 % ne marchent plus.
Complications
Générales
Locales
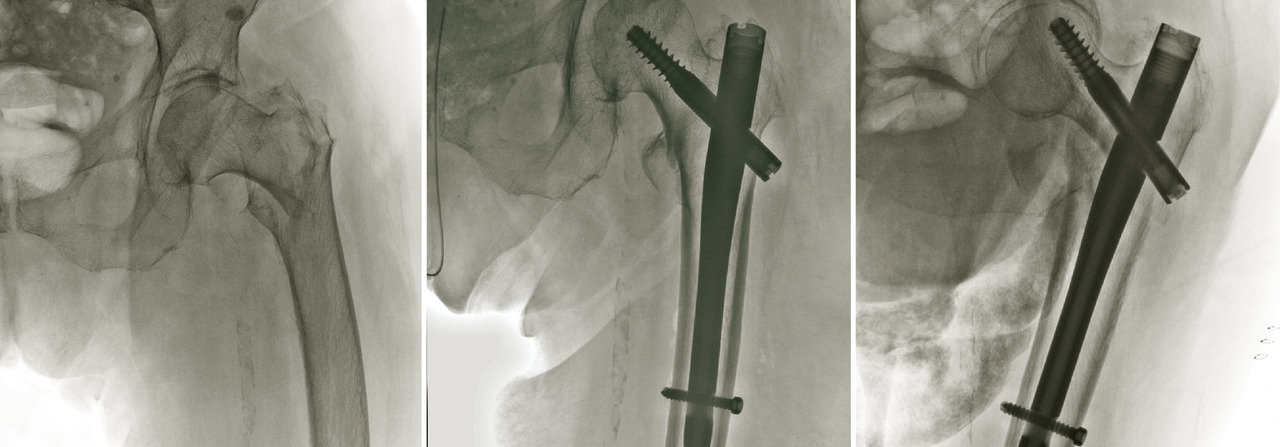
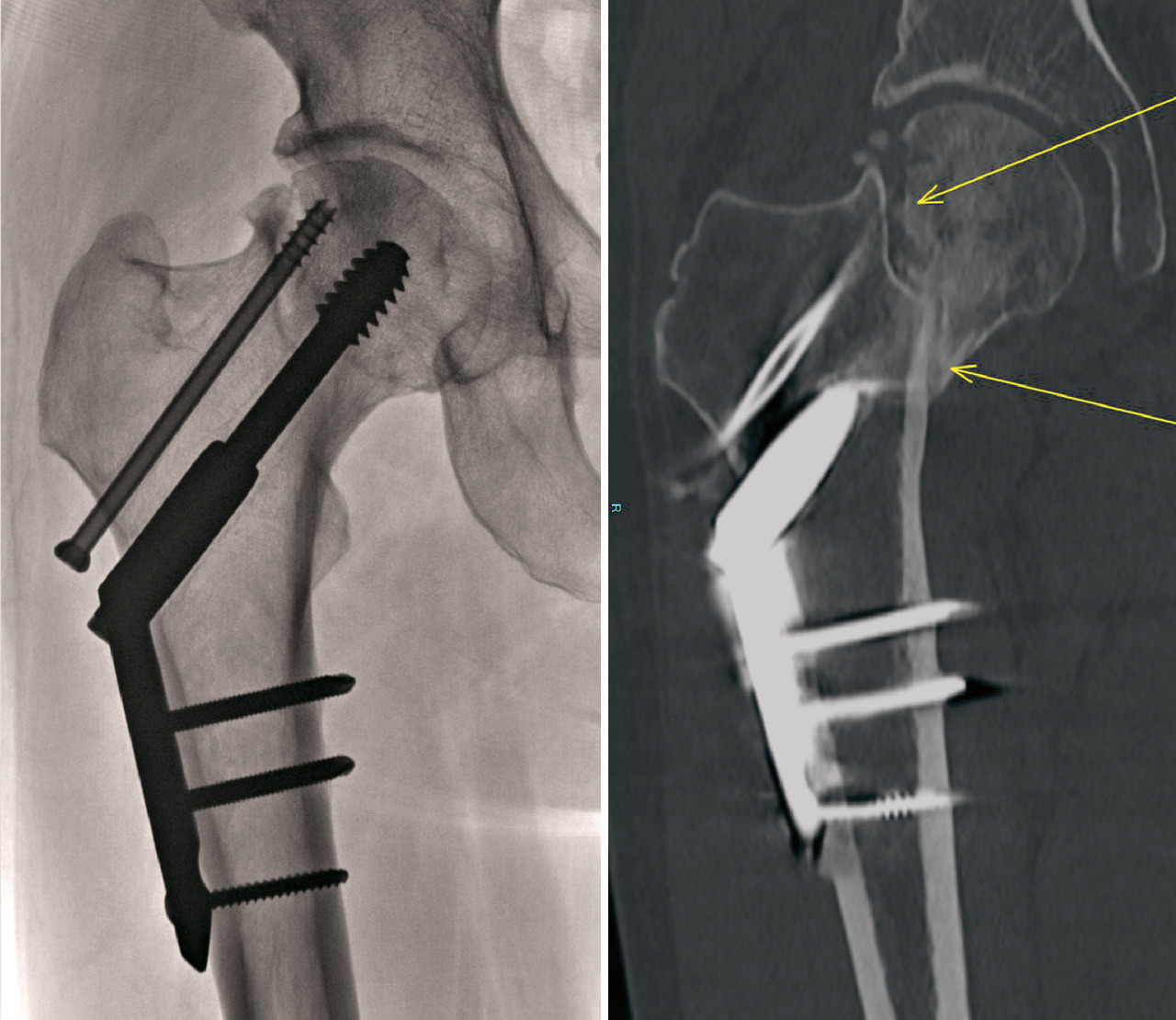
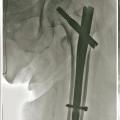
La faillite mécanique de l’ostéosynthèse (
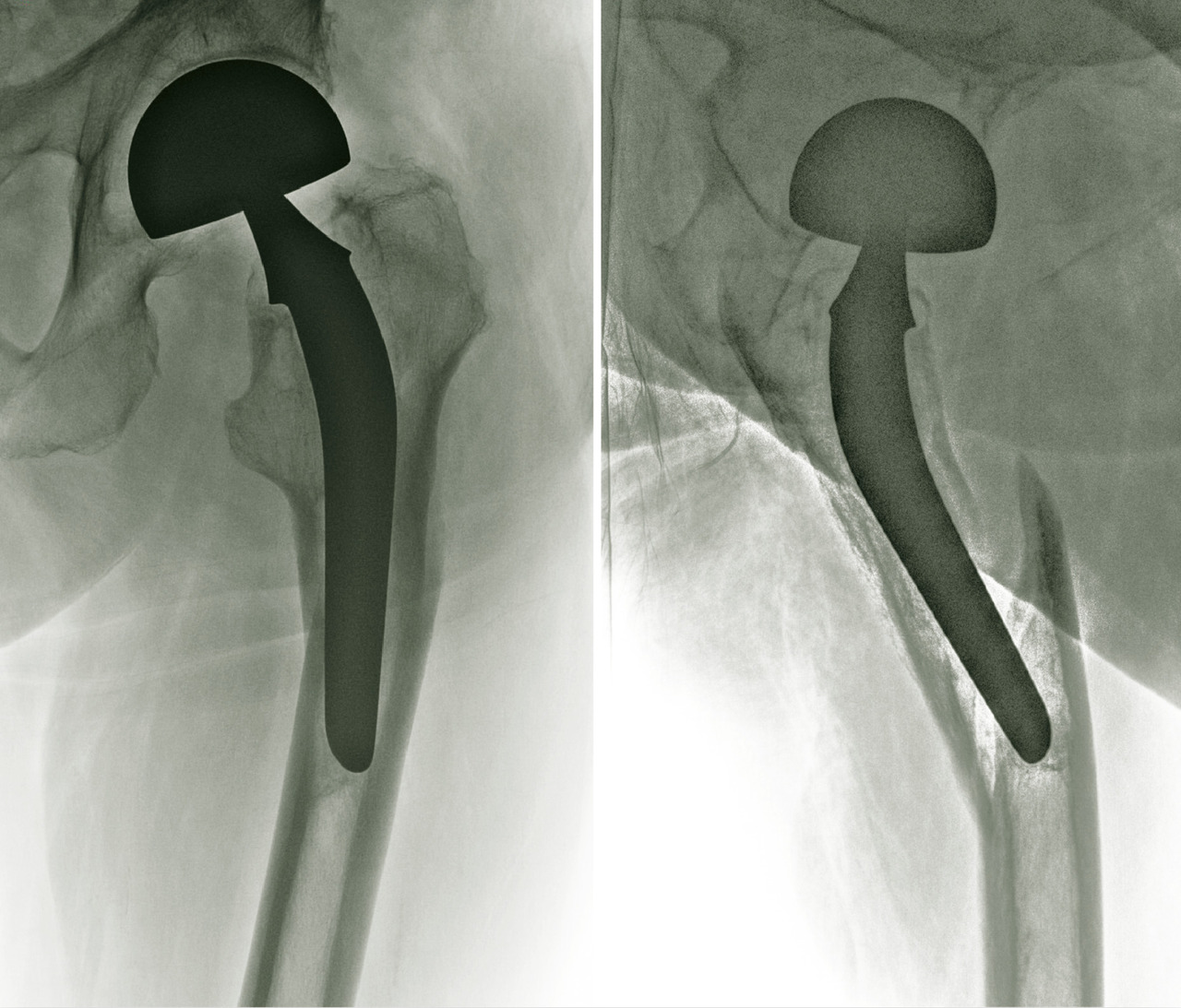
La luxation (
Les fractures périprothétiques (
La pseudarthrose (
L’ostéonécrose de la tête fémorale (
Les cals vicieux : cette complication concerne plus particulièrement les fractures du massif trochantérien. Ce cal vicieux est souvent responsable d’un excès de rotation externe et d’un raccourcissement. En général, chez les plus âgés, cela ne compromet pas le retour à l’autonomie et il est rare qu’une intervention soit nécessaire. En revanche, c’est une complication qu’il faut éviter chez les patients jeunes et qu’il faut corriger par une ostéotomie si elle survient.
Conclusion
POINTS FORTS À RETENIR
La fracture de l’extrémité supérieure du fémur met en jeu le pronostic vital dans l’année qui suit la fracture chez 25 % des patients âgés.
Les fractures cervicales vraies sont une urgence chez le patient jeune et doivent être opérées idéalement dans les 48 heures chez le patient âgé.
L’ostéosynthèse est indiquée dans les fractures Garden I et II, dans les fractures du massif trochantérien et chez les patients jeunes, quel que soit le type de fracture.
L’arthroplastie est indiquée dans les fractures cervicales vraies Garden III et IV chez les patients âgés.
Les principales complications après ostéosynthèse pour une fracture cervicale vraie Garden I ou II sont la nécrose de la tête fémorale et la pseudarthrose.
Les principales complications après ostéosynthèse du massif trochantérien sont la faillite du matériel.
Les principales complications après arthroplastie sont les luxations.
Dans tous les cas, le risque infectieux, chez ces patients fragiles, est important.

 Encadrés
Encadrés