Épidémiologie
Les allergies alimentaires ont émergé comme une seconde vague récente de « l’épidémie allergique » avec une forte augmentation de la prévalence au cours des 30 dernières années.
Elles affectent surtout les régions industrialisées et occidentalisées et sont plus communes chez les enfants que chez les adultes. On observe d’importantes différences géographiques, en particulier liées au régime alimentaire. On peut retenir une prévalence européenne globale autodéclarée des allergies alimentaires « courantes » en 2014 d’environ 6 %. On estime la prévalence de l’allergie à l’arachide entre 0,3 et 0,75 % en France (vs 2,1 % aux États-Unis), aux fruits à coque de 2 % (prédominance de la noisette en Europe), à l’œuf de 1,23 %. La prévalence de l’anaphylaxie augmente parallèlement à celle des allergies alimentaires. L’allergie à l’arachide en est la cause la plus fréquente depuis 2007.
Elles affectent surtout les régions industrialisées et occidentalisées et sont plus communes chez les enfants que chez les adultes. On observe d’importantes différences géographiques, en particulier liées au régime alimentaire. On peut retenir une prévalence européenne globale autodéclarée des allergies alimentaires « courantes » en 2014 d’environ 6 %. On estime la prévalence de l’allergie à l’arachide entre 0,3 et 0,75 % en France (vs 2,1 % aux États-Unis), aux fruits à coque de 2 % (prédominance de la noisette en Europe), à l’œuf de 1,23 %. La prévalence de l’anaphylaxie augmente parallèlement à celle des allergies alimentaires. L’allergie à l’arachide en est la cause la plus fréquente depuis 2007.
Facteurs favorisants
Les allergies alimentaires sont, comme les autres manifestations atopiques, influencées par le genre (masculin chez l’enfant), l’origine ethnique, la génétique, l’environnement et les interactions génome-environnement, y compris les effets épigénétiques.
Il existe également des facteurs de risque potentiels pouvant être pris en charge afin de réduire ou prévenir les allergies alimentaires, tels que la dermatite atopique, l’influence du microbiome, une carence en vitamine D, des habitudes alimentaires, l’obésité (étant un état inflammatoire) et le moment et la voie d’exposition aux aliments.
Il existe également des facteurs de risque potentiels pouvant être pris en charge afin de réduire ou prévenir les allergies alimentaires, tels que la dermatite atopique, l’influence du microbiome, une carence en vitamine D, des habitudes alimentaires, l’obésité (étant un état inflammatoire) et le moment et la voie d’exposition aux aliments.
Évolution
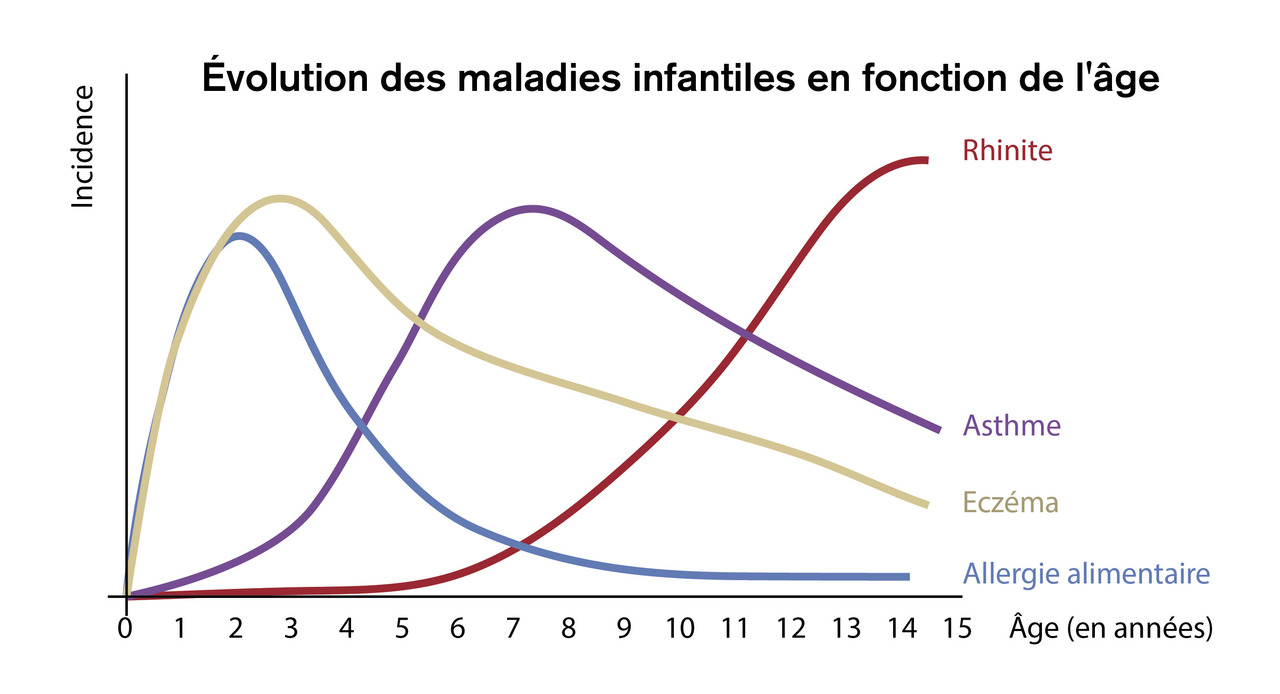
L’allergie est fréquente chez les enfants, adolescents et adultes. Dans le concept de la « marche atopique » (figure ), l’eczéma infantile et les allergies alimentaires précèdent l’apparition d’une maladie allergique des voies respiratoires (rhinite et asthme). Certaines manifestations peuvent cependant débuter à un âge plus tardif ou sans aucun autre signe d’atopie. La rémission et la rechute sont possibles à tout âge. Des données récentes sur l’évolution de l’allergie alimentaire chez l’enfant montrent un taux de résolution élevé dans l’enfance pour certains aliments : le lait (> 50 % entre 5 et 10 ans), l’œuf (environ 50 % entre 2 et 9 ans), le blé (50 % à l’âge de 7 ans) et le soja (45 % à l’âge de 6 ans). En revanche, d’autres persistent, et une résolution est peu probable, comme pour l’allergie à l’arachide ou aux fruits à coque. Certaines allergies (graines, poisson, crustacés) sont, elles, toujours considérées comme persistantes.
Diagnostic de l’allergie alimentaire
Le diagnostic d’allergie alimentaire IgE-médiée se fonde sur :
– l’anamnèse (histoire clinique compatible avec une réaction d’HSI) ;
– l’enquête catégorielle alimentaire ;
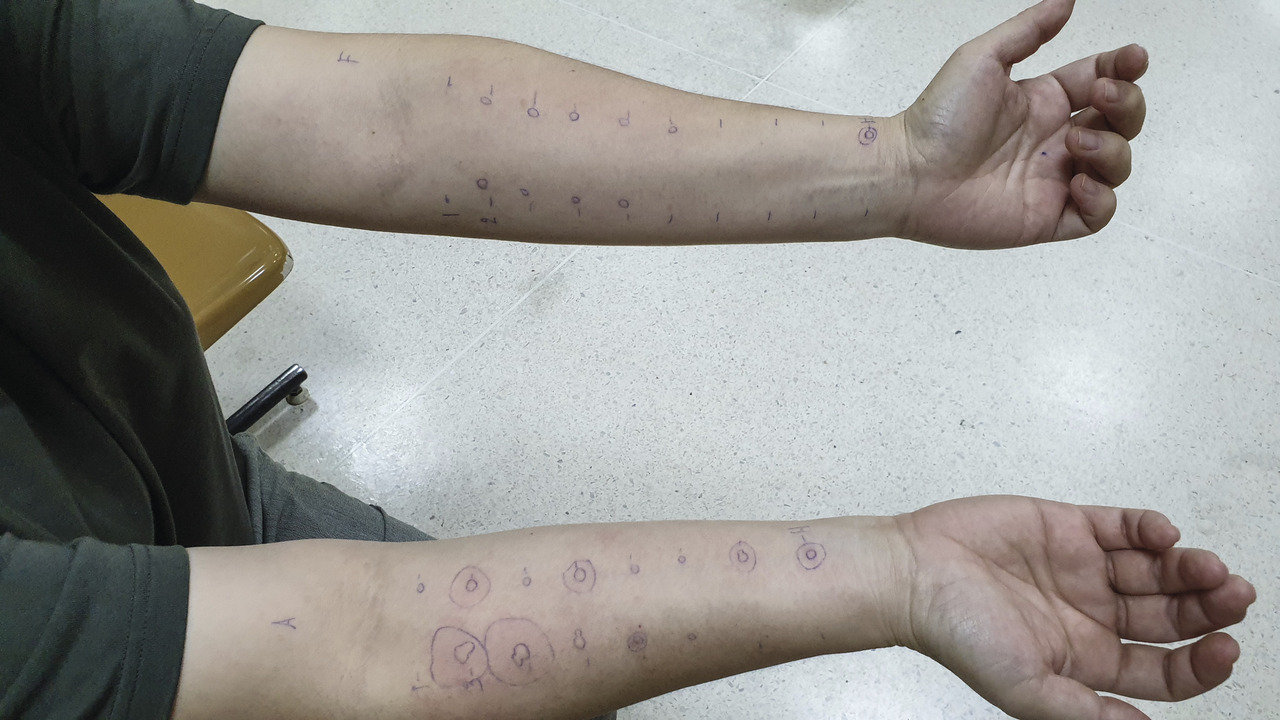
– les tests cutanés (pricks) avec des extraits standardisés ou, plus souvent, avec l’aliment natif. Un test négatif exclut généralement une allergie ;
– le dosage des IgE spécifiques unitaires et recombinants. Ceci permet d’expliquer les allergies croisées, de préciser le risque de réaction systémique sévère, ou de donner des informations sur la tolérance potentielle des formes cuites de l’aliment ;
– un test de provocation pour apporter si nécessaire la preuve de la responsabilité de l’aliment suspecté (gold standard).
– l’anamnèse (histoire clinique compatible avec une réaction d’HSI) ;
– l’enquête catégorielle alimentaire ;
– les tests cutanés (pricks) avec des extraits standardisés ou, plus souvent, avec l’aliment natif. Un test négatif exclut généralement une allergie ;
– le dosage des IgE spécifiques unitaires et recombinants. Ceci permet d’expliquer les allergies croisées, de préciser le risque de réaction systémique sévère, ou de donner des informations sur la tolérance potentielle des formes cuites de l’aliment ;
– un test de provocation pour apporter si nécessaire la preuve de la responsabilité de l’aliment suspecté (gold standard).
Actualité : le test d’activation des basophiles (TAB)
Les basophiles expriment à leur surface le récepteur de haute affinité pour les IgE, et sont avec les mastocytes les effecteurs principaux de la réponse allergique. Le test d’activation des basophiles est un test fonctionnel in vitro qui consiste à mesurer en cytométrie de flux l’activation des basophiles avec l’allergène incriminé. Il nécessite des contrôles négatif et positifs afin d’apprécier la dégranulation de base et de vérifier que les basophiles sont fonctionnels. On mesure le pourcentage de basophiles activés par différentes concentrations de l’allergène testé. Les caractéristiques statistiques du TAB sont bonnes (sensibilité et spécificité entre 75 et 100 %). Ce test pourrait être utile en particulier pour le suivi des inductions de tolérance orale.
Prise en charge
Régime d’éviction
L’éviction de l’allergène reste à la base de la mise en sécurité du patient, mais n’est plus la seule option thérapeutique.
Trousse d’urgence
Doit contenir de l’adrénaline en dispositif auto-injectable si :
– allergie à seuil bas ;
– allergie à l’arachide ou aux fruits à coque ;
– asthme associé ;
– allergie alimentaire multiple ;
– antécédent d’anaphylaxie ;
– mastocytose ;
– adolescent ou adulte jeune ;
– éloignement des structures médicales.
Mais également des bronchodilatateurs inhalés en cas d’asthme associé, voire après toute anaphylaxie pour certains experts. Penser à y associer un système adapté à l’âge de l’enfant (chambre d’inhalation++).
La place des antihistaminiques (efficaces uniquement sur les symptômes cutanéomuqueux) et des corticoïdes oraux est discutée.
– allergie à seuil bas ;
– allergie à l’arachide ou aux fruits à coque ;
– asthme associé ;
– allergie alimentaire multiple ;
– antécédent d’anaphylaxie ;
– mastocytose ;
– adolescent ou adulte jeune ;
– éloignement des structures médicales.
Mais également des bronchodilatateurs inhalés en cas d’asthme associé, voire après toute anaphylaxie pour certains experts. Penser à y associer un système adapté à l’âge de l’enfant (chambre d’inhalation++).
La place des antihistaminiques (efficaces uniquement sur les symptômes cutanéomuqueux) et des corticoïdes oraux est discutée.
Éducation thérapeutique
Les mesures précédentes doivent s’accompagner de séances d’éducation thérapeutique, afin de permettre l’apprentissage de la lecture des étiquettes, l’identification des aliments ou situations à risque, et bien entendu la conduite à tenir en cas de réaction allergique, ce qui inclut la technique d’utilisation du stylo d’adrénaline le cas échéant.
Induction de tolérance orale
Pour les allergies alimentaires IgE-médiées de type lait de vache, œuf, arachide comme le préconise l’EAACI, par des centres d’expertise allergologique ayant l’habitude de ces procédures.