Beaucoup d’informations, parfois contradictoires, circulent sur les besoins nutritionnels des nourrissons et les conseils pratiques permettant de les assurer. L’adultomorphisme (tendance à appliquer chez l’enfant des principes spécifiques à l’adulte), l’absence d’expérience pédiatrique de ceux qui les élaborent, qui ne sont pas toujours médecins, ou les nombreuses idées préconçues qui polluent la nutrition expliquent en partie ces informations divergentes.
L’objectif de cet article est de fournir des recommandations pratiques pour couvrir au mieux les besoins des nourrissons de moins de 1 an, en se fondant à la fois sur des données scientifiques validées et une importante expérience de terrain. Les principaux nutriments seront ainsi successivement détaillés, puis une attitude pratique générale sera proposée pour alimenter au mieux les nourrissons de 0 à 1 an.
L’objectif de cet article est de fournir des recommandations pratiques pour couvrir au mieux les besoins des nourrissons de moins de 1 an, en se fondant à la fois sur des données scientifiques validées et une importante expérience de terrain. Les principaux nutriments seront ainsi successivement détaillés, puis une attitude pratique générale sera proposée pour alimenter au mieux les nourrissons de 0 à 1 an.
Des besoins énergétiques variables d’un nourrisson à l’autre
Les besoins de chaque nourrisson lui sont spécifiques et le plus souvent déterminés par sa corpulence.
En pratique, il faut laisser le nourrisson manger à sa faim, sans le restreindre.1 Ainsi, s’il finit totalement son biberon, il faut lui proposer un volume de lait infantile plus important lors du repas suivant. Contrairement à une idée répandue, il n’y a aucun risque de le rendre obèse en lui proposant des apports énergétiques supérieurs à ses besoins. En effet, la régulation centrale du poids contrôle l’appétit afin de maintenir l’enfant sur sa courbe pondérale génétiquement programmée. Il s’arrête donc de boire dès qu’il n’a plus faim.
En pratique, il faut laisser le nourrisson manger à sa faim, sans le restreindre.1 Ainsi, s’il finit totalement son biberon, il faut lui proposer un volume de lait infantile plus important lors du repas suivant. Contrairement à une idée répandue, il n’y a aucun risque de le rendre obèse en lui proposant des apports énergétiques supérieurs à ses besoins. En effet, la régulation centrale du poids contrôle l’appétit afin de maintenir l’enfant sur sa courbe pondérale génétiquement programmée. Il s’arrête donc de boire dès qu’il n’a plus faim.
Les lipides, principale source énergétique
Quantitativement, les lipides doivent représenter 50 % des apports énergétiques totaux de 0 à 6 mois et 40 % de 6 à 12 mois.2 Ils constituent donc la principale source énergétique du nourrisson. Ces apports sont parfaitement assurés jusqu’à la diversification, grâce à une alimentation lactée exclusive, au sein ou au biberon. En revanche, dès que l’alimentation est diversifiée, seul l’ajout de graisses (beurre, crème, huile, margarine) dans tous les plats salés, faits maison ou en petits pots industriels, permet de les couvrir.1
Qualitativement, les apports en acides gras essentiels (AGE, acides linoléique et α-linolénique) et en acides arachidonique (ARA) et docosahexaénoïque (DHA) doivent impérativement être assurés par l’alimentation car leur synthèse est inexistante pour les premiers et insuffisante pour les seconds. Ces acides gras sont indispensables au bon développement neurologique : leur carence entraîne un déficit cognitif irréversible.3 Toutes les préparations infantiles 1er et 2e âges, étant enrichies en AGE et DHA, et presque toujours en ARA, permettent de couvrir la totalité des besoins, à condition d’en consommer 700 mL par jour, soit 3 biberons.1
Qualitativement, les apports en acides gras essentiels (AGE, acides linoléique et α-linolénique) et en acides arachidonique (ARA) et docosahexaénoïque (DHA) doivent impérativement être assurés par l’alimentation car leur synthèse est inexistante pour les premiers et insuffisante pour les seconds. Ces acides gras sont indispensables au bon développement neurologique : leur carence entraîne un déficit cognitif irréversible.3 Toutes les préparations infantiles 1er et 2e âges, étant enrichies en AGE et DHA, et presque toujours en ARA, permettent de couvrir la totalité des besoins, à condition d’en consommer 700 mL par jour, soit 3 biberons.1
Différentes sources de glucides
Les glucides participent aux besoins énergétiques avec les lipides. Leurs apports respectifs sont donc complémentaires. Les principaux glucides ingérés sont le lactose et la dextrine maltose présents dans les préparations infantiles, puis les sucres et l’amidon après la diversification. Aucun glucide n’exige d’apport spécifique chez le nourrisson.
Les céréales infantiles ne doivent pas être ajoutées dans le biberon avant l’âge de 4 à 6 mois, mais peuvent l’être après. Elles ont alors pour objectif d’assurer un apport énergétique suffisant, tout en permettant au nourrisson d’ingérer les importants volumes de lait infantile dont il a besoin pour répondre à ses besoins micronutritionnels.1
Une peur exagérée des apports sucrés après la diversification conduit de nombreux professionnels à proscrire tout ajout de sucre dans les desserts proposés aux nourrissons. Or aucune donnée scientifique ne justifie une telle recommandation. En effet, le sucre n’augmente pas l’appétence ultérieure pour le goût sucré, ni le risque d’obésité. Il est donc tout à fait possible d’ajouter du sucre, en quantité raisonnable, dans certains aliments (compotes, produits laitiers) afin d’en améliorer la palatabilité.
Les céréales infantiles ne doivent pas être ajoutées dans le biberon avant l’âge de 4 à 6 mois, mais peuvent l’être après. Elles ont alors pour objectif d’assurer un apport énergétique suffisant, tout en permettant au nourrisson d’ingérer les importants volumes de lait infantile dont il a besoin pour répondre à ses besoins micronutritionnels.1
Une peur exagérée des apports sucrés après la diversification conduit de nombreux professionnels à proscrire tout ajout de sucre dans les desserts proposés aux nourrissons. Or aucune donnée scientifique ne justifie une telle recommandation. En effet, le sucre n’augmente pas l’appétence ultérieure pour le goût sucré, ni le risque d’obésité. Il est donc tout à fait possible d’ajouter du sucre, en quantité raisonnable, dans certains aliments (compotes, produits laitiers) afin d’en améliorer la palatabilité.
L’excès de protéines ne doit pas être une préoccupation
Les besoins en protéines sont toujours assurés chez le nourrisson, à l’exception de certains régimes aberrants, notamment lorsque les préparations infantiles sont remplacées par des jus végétaux.4 Les formules infantiles puis les produits laitiers et carnés après la diversification sont les principales sources protéiques. Il faut cependant se méfier de certains laits infantiles 1er âge dont la concentration protéique est à la limite inférieure autorisée par la réglementation (1,2 mg/100 mL) mais dont l’aminogramme n’assure pas parfaitement les besoins en acides aminés indispensables.5
Comme le sucre, l’excès de protéines inquiète indûment de nombreux professionnels. Sont évoqués une altération de la fonction rénale ou un risque ultérieur d’obésité. Aucune donnée scientifique ne soutient ces craintes, et la réduction des apports protéiques ne repose donc que sur le principe de précaution. Plus clairement, l’excès de protéines ne doit pas être une préoccupation. Contrairement à un mythe répandu, il est donc tout à fait possible de donner un produit carné midi et soir à un nourrisson, surtout si ses apports en fer sont insuffisants (v. infra).1
Comme le sucre, l’excès de protéines inquiète indûment de nombreux professionnels. Sont évoqués une altération de la fonction rénale ou un risque ultérieur d’obésité. Aucune donnée scientifique ne soutient ces craintes, et la réduction des apports protéiques ne repose donc que sur le principe de précaution. Plus clairement, l’excès de protéines ne doit pas être une préoccupation. Contrairement à un mythe répandu, il est donc tout à fait possible de donner un produit carné midi et soir à un nourrisson, surtout si ses apports en fer sont insuffisants (v. infra).1
Dès 6 mois, supplémenter en fer les nourrissons allaités
Les besoins en fer absorbé ont été définis par la Société française de pédiatrie.6
Il est en effet préférable d’évaluer les apports en fer absorbé (tableau ), et non en fer ingéré, comme dans les autres recommandations, car la biodisponibilité du fer héminique (viandes, abats, poissons) atteint 20 à 30 %, alors que celle du fer non héminique (végétaux) ne dépasse pas 2 à 5 %. Des sels ferreux et de la vitamine C sont ajoutés aux préparations infantiles afin d’augmenter la biodisponibilité du fer, qui est ainsi de 10 à 20 %. On notera que le lait de mère contient très peu de fer, dont la biodisponibilité est de 50 %.6
Au cours des six premiers mois, les besoins en fer sont facilement assurés car ils sont faibles (tableau ). Chez l’enfant allaité au sein, le volume de lait ingéré ne permet d’assurer les besoins en fer qu’à partir de l’âge de 4 mois. Avant cet âge, les apports sont couverts par la récupération du fer de l’hémoglobine provenant de l’hémolyse physiologique des premières semaines de vie (l’hémoglobine diminue de 17 à 12 g/dL) et par le stock hépatique constitué au cours du troisième trimestre de la grossesse. Les prématurés, qui ne disposent pas de ce stock, doivent être supplémentés en fer.6
Entre 6 et 12 mois, les nourrissons allaités doivent être systématiquement supplémentés en fer, car le faible contenu martial du lait de mère ne permet pas d’assurer les importants besoins à cet âge (tableau ). Chez les enfants alimentés par une préparation infantile, 700 mL par jour sont nécessaires pour assurer la totalité des besoins, soit le même volume que pour les lipides.6 Les quantités de produits carnés ingérées à cet âge sont trop faibles pour contribuer significativement aux apports martiaux, qui reposent donc presque exclusivement sur les formules infantiles.
Il est en effet préférable d’évaluer les apports en fer absorbé (
Au cours des six premiers mois, les besoins en fer sont facilement assurés car ils sont faibles (
Entre 6 et 12 mois, les nourrissons allaités doivent être systématiquement supplémentés en fer, car le faible contenu martial du lait de mère ne permet pas d’assurer les importants besoins à cet âge (
Le fer, indispensable au développement neurologique
Une carence au cours de la première année de vie entraîne des lésions irréversibles à l’origine d’un déficit cognitif et de troubles neuropsychiatriques. Des apports insuffisants en fer sont aussi responsables d’anémie et augmentent la susceptibilité aux infections. Il ne faut donc pas hésiter à supplémenter en fer les nourrissons dont les apports alimentaires ne permettent pas d’assurer les besoins.
La carence en calcium très rare chez le nourrisson
L’alimentation lactée prédominante au cours de la première année de vie couvre facilement les besoins en calcium (tableau ). Avant la diversification, seuls les nourrissons alimentés par des jus végétaux risquent d’être carencés.4 Après la diversification, environ 400 mL de préparation infantile 2e âge par jour suffisent à assurer la totalité des besoins calciques.7 La carence en calcium est donc très rare chez le nourrisson, en dehors de certains régimes déviants.
Il est important de préciser que, si les produits laitiers (yaourt, petit suisse, fromage blanc) pourraient remplacer les formules infantiles pour assurer les apports en calcium, ils ne permettraient en aucun cas de couvrir les besoins en fer, AGE et DHA. Il n’est donc pas possible de compenser une ingestion insuffisante de lait infantile par des produits laitiers.
Il est important de préciser que, si les produits laitiers (yaourt, petit suisse, fromage blanc) pourraient remplacer les formules infantiles pour assurer les apports en calcium, ils ne permettraient en aucun cas de couvrir les besoins en fer, AGE et DHA. Il n’est donc pas possible de compenser une ingestion insuffisante de lait infantile par des produits laitiers.
De 400 à 800 UI de vitamine D médicamenteuse par jour pour tous les nourrissons
Un groupe d’experts français a récemment modifié les recommandations concernant la supplémentation en vitamine D, qui doit être systématique chez tous les nourrissons.7 Elle doit dorénavant être de 400 à 800 UI par jour, quel que soit le mode d’alimentation, au sein ou au biberon, et la couleur de peau.3
Seule la vitamine D sous forme médicamenteuse doit être prescrite (Adrigyl, Deltius, ZymaD). Depuis quelques années, des rumeurs infondées suggérant la survenue de troubles digestifs ou la présence de perturbateurs endocriniens conduisent certains professionnels à substituer ces médicaments par des compléments alimentaires. Une telle attitude doit être formellement proscrite. Des surdosages ayant mené les nourrissons en soins intensifs ont en effet été rapportés avec ces compléments, non approuvés par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM).7
Seule la vitamine D sous forme médicamenteuse doit être prescrite (Adrigyl, Deltius, ZymaD). Depuis quelques années, des rumeurs infondées suggérant la survenue de troubles digestifs ou la présence de perturbateurs endocriniens conduisent certains professionnels à substituer ces médicaments par des compléments alimentaires. Une telle attitude doit être formellement proscrite. Des surdosages ayant mené les nourrissons en soins intensifs ont en effet été rapportés avec ces compléments, non approuvés par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM).7
Les autres nutriments en justes proportions
Qu’en est-il des vitamines, des fibres, des antioxydants et du sel ?
Vitamines, fibres et antioxydants : quelle quantité de fruits et légumes ?
Ces nutriments sont principalement apportés par les fruits et légumes, dont la consommation, lorsqu’elle est insuffisante, inquiète souvent les parents. Il faut savoir les rassurer car aucune carence en ces différents nutriments n’a été décrite chez le nourrisson, au sein ou au biberon, ne consommant pas assez, voire pas du tout, de fruits et légumes. Au contraire, l’adultomorphisme pousse même certains parents et profession de santé, à exagérer l’apport de ces aliments réputés « sains ». De tels excès peuvent alors déséquilibrer l’alimentation, en réduisant notamment la consommation de lait infantile, et conduire à des carences.
Un usage modéré du sel est possible
Même si un apport sodé minimal est nécessaire au nourrisson, les conséquences délétères que pourrait avoir un excès de sel préoccupent davantage qu’une éventuelle carence. Comme pour le sucre, de nombreux professionnels de santé proscrivent formellement l’ajout de sel dans les plats préparés des nourrissons, arguant des potentiels risques ultérieurs d’hypertension artérielle ou d’appétence accrue pour la saveur salée. Là encore, aucune donnée scientifique sérieuse n’étaye ces craintes. Le sel étant un exhausteur de goût, il est donc tout à fait possible d’en ajouter modérément dans les plats des nourrissons.1
En pratique : les 1 000 premiers jours sont décisifs, y compris sur le plan alimentaire
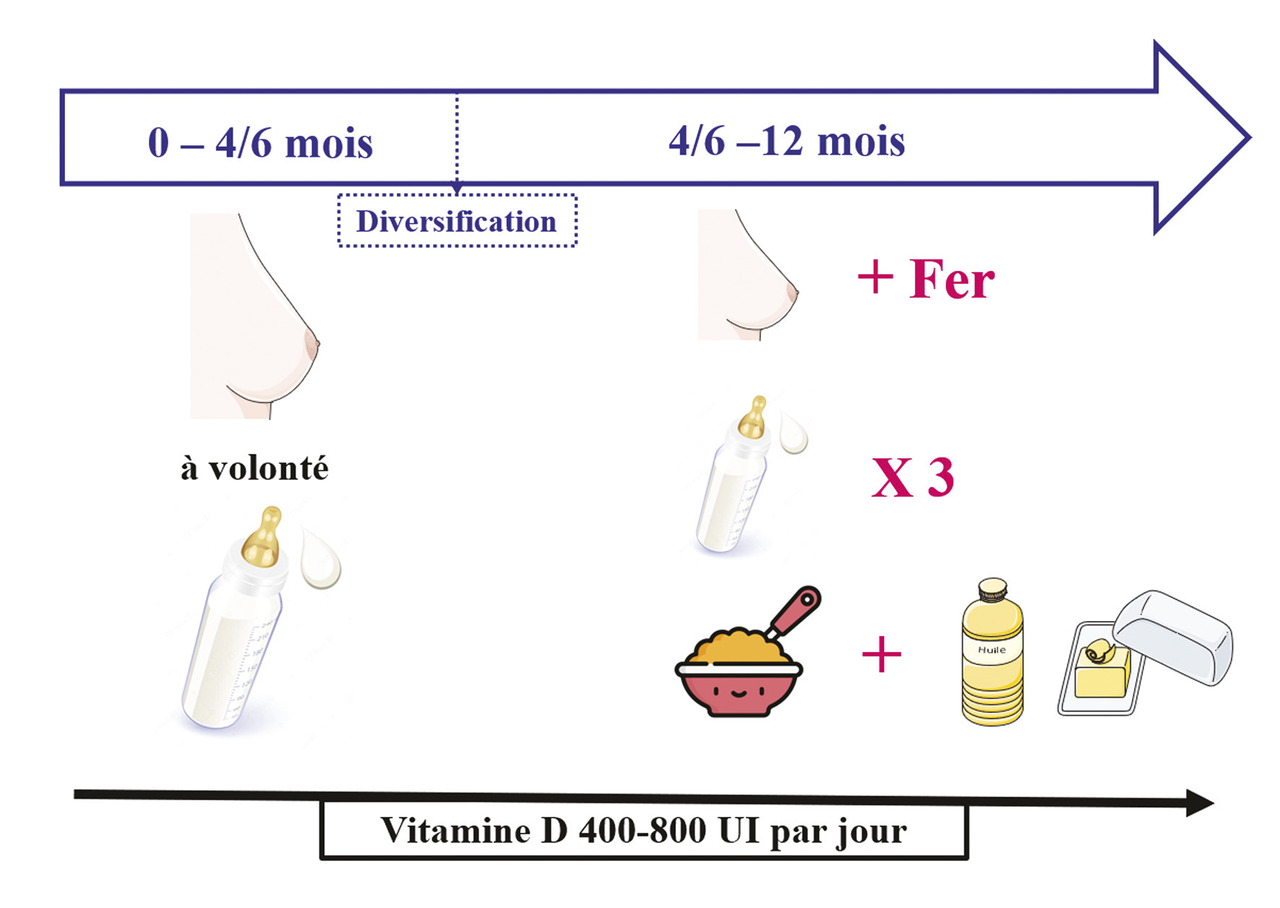
Les recommandations pratiques permettant d’assurer les apports indispensables au bon développement d’un nourrisson peuvent se résumer ainsi (figure ) :
– de 0 à 4 mois : allaitement maternel exclusif ou lait 1er âge standard si la mère ne souhaite pas ou ne peut pas allaiter ;
– de 4 à 6 mois : début de la diversification alimentaire, qui ne contribue que très peu à couvrir les besoins nutritionnels ;
– à partir de 6 mois, tout nourrisson exclusivement ou majoritairement allaité doit être supplémenté en fer ;
– après la diversification, 700 mL de lait par jour, soit 3 biberons, permettent d’assurer la totalité des besoins en fer, acides gras essentiels, acide arachidonique, acide docosahexaénoïque et calcium, principaux nutriments indispensables au bon développement du nourrisson ;
– des graisses (huile, beurre, crème, margarine) doivent être systématiquement ajoutées à tous les plats salés pour couvrir les importants besoins quantitatifs en lipides ;
– il est tout à fait possible de saler ou sucrer raisonnablement les plats proposés au nourrisson ;
– 400 à 800 UI par jour de vitamine D doivent être administrées à tous les nourrissons.
Les 1 000 premiers jours de vie sont capitaux pour la santé future. L’alimentation du nourrisson y tient une place essentielle pour, avant tout, prévenir les conséquences des carences nutritionnelles, sans se préoccuper d’éventuels excès, si ce n’est pour éviter les déséquilibres alimentaires, sources de carences.
– de 0 à 4 mois : allaitement maternel exclusif ou lait 1er âge standard si la mère ne souhaite pas ou ne peut pas allaiter ;
– de 4 à 6 mois : début de la diversification alimentaire, qui ne contribue que très peu à couvrir les besoins nutritionnels ;
– à partir de 6 mois, tout nourrisson exclusivement ou majoritairement allaité doit être supplémenté en fer ;
– après la diversification, 700 mL de lait par jour, soit 3 biberons, permettent d’assurer la totalité des besoins en fer, acides gras essentiels, acide arachidonique, acide docosahexaénoïque et calcium, principaux nutriments indispensables au bon développement du nourrisson ;
– des graisses (huile, beurre, crème, margarine) doivent être systématiquement ajoutées à tous les plats salés pour couvrir les importants besoins quantitatifs en lipides ;
– il est tout à fait possible de saler ou sucrer raisonnablement les plats proposés au nourrisson ;
– 400 à 800 UI par jour de vitamine D doivent être administrées à tous les nourrissons.
Les 1 000 premiers jours de vie sont capitaux pour la santé future. L’alimentation du nourrisson y tient une place essentielle pour, avant tout, prévenir les conséquences des carences nutritionnelles, sans se préoccuper d’éventuels excès, si ce n’est pour éviter les déséquilibres alimentaires, sources de carences.
Références
1. Tounian P, Javalet M, Sarrio F. Alimentation de l’enfant de 0 à 3 ans. Collection Pédiatrie au quotidien, 3e édition. Masson ; 2017.
2. European food safety authority (EFSA). Scientific Opinion on nutrient requirements and dietary intakes of infants and young children in the European Union. EFSA Journal 2013;11(10):3408.
3. Jasani B, Simmer K, Patole SK, Rao SC. Long chain polyunsaturated fatty acid supplementation in infants born at term. Cochrane Database Syst Rev 2017;3:CD000376.
4. Lemale J, Mas E, Jung C, Bellaiche M, Tounian P, French-speaking Pediatric Hepatology, Gastroenterology and Nutrition (GFHGNP). Vegan diet in children and adolescents. Recommendations from the French-speaking Pediatric Hepatology, Gastroenterology and Nutrition Group (GFHGNP). Arch Pediatr 2019;26:442-50.
5. Putet G, Labaune JM, Mace K, Steenhout P, Grathwohl D, Raverot V, et al. Effect of dietary protein on plasma insulin-like growth factor-1, growth, and body composition in healthy term infants: a randomised, double-blind, controlled trial (Early Protein and Obesity in Childhood (EPOCH) study). Br J Nutr 2016;115:271-84.
6. Tounian P, Chouraqui JP. Fer et nutrition. Arch Pediatr 2017;24(suppl 5):5S23-5S31.
7. Bacchetta J, Edouard T, Laverny G, et al. Vitamin D supplementation and calcium nutritional intakes in general pediatric populations: a French expert consensus paper. Soumis à publication.
2. European food safety authority (EFSA). Scientific Opinion on nutrient requirements and dietary intakes of infants and young children in the European Union. EFSA Journal 2013;11(10):3408.
3. Jasani B, Simmer K, Patole SK, Rao SC. Long chain polyunsaturated fatty acid supplementation in infants born at term. Cochrane Database Syst Rev 2017;3:CD000376.
4. Lemale J, Mas E, Jung C, Bellaiche M, Tounian P, French-speaking Pediatric Hepatology, Gastroenterology and Nutrition (GFHGNP). Vegan diet in children and adolescents. Recommendations from the French-speaking Pediatric Hepatology, Gastroenterology and Nutrition Group (GFHGNP). Arch Pediatr 2019;26:442-50.
5. Putet G, Labaune JM, Mace K, Steenhout P, Grathwohl D, Raverot V, et al. Effect of dietary protein on plasma insulin-like growth factor-1, growth, and body composition in healthy term infants: a randomised, double-blind, controlled trial (Early Protein and Obesity in Childhood (EPOCH) study). Br J Nutr 2016;115:271-84.
6. Tounian P, Chouraqui JP. Fer et nutrition. Arch Pediatr 2017;24(suppl 5):5S23-5S31.
7. Bacchetta J, Edouard T, Laverny G, et al. Vitamin D supplementation and calcium nutritional intakes in general pediatric populations: a French expert consensus paper. Soumis à publication.
Dans cet article
- Des besoins énergétiques variables d’un nourrisson à l’autre
- Les lipides, principale source énergétique
- Différentes sources de glucides
- L’excès de protéines ne doit pas être une préoccupation
- Dès 6 mois, supplémenter en fer les nourrissons allaités
- La carence en calcium très rare chez le nourrisson
- De 400 à 800 UI de vitamine D médicamenteuse par jour pour tous les nourrissons
- Les autres nutriments en justes proportions
- En pratique : les 1 000 premiers jours sont décisifs, y compris sur le plan alimentaire