Définitions et mécanismes des discriminations.
Principaux effets des discriminations sur les inégalités sociales et inégalités de santé.
Les inégalités sociales de santé (ISS) font référence à la relation étroite qui existe entre l’état de santé et la position socioéconomique et peuvent être définies comme des différences systématiques et observables d’état de santé entre individus de différents groupes sociaux. Les inégalités sociales de santé ne concernent donc pas seulement les plus précaires mais bien la population dans son ensemble. Le gradient social de santé renvoie au fait que plus on s’élève dans la hiérarchie sociale meilleur est l’état de santé, et inversement. Ce gradient social de santé est observé dans la majorité des pays, à la fois développés et en développement, selon le revenu, le niveau d’éducation ou encore la profession. La France, malgré une espérance de vie parmi les meilleures en Europe, fait partie des pays où les inégalités sociales (IS) de mortalité sont les plus élevées, en particulier pour les hommes. Ainsi, sur la période 2012-2016, chez les hommes, l’espérance de vie à la naissance des 5 % les plus aisés est de 84,4 ans, contre 71,7 ans parmi les 5 % les plus modestes, soit 13 ans d’écart (8 ans chez les femmes). Si l’on s’intéresse à la profession, un homme cadre de 35 ans peut espérer vivre encore 47 ans dont 34 sans incapacité tandis qu’un ouvrier peut espérer vivre encore 41 ans dont 24 sans incapacité. Ainsi, les catégories sociales moins favorisées font face à une « double peine » concernant à la fois durée et qualité de vie.
La situation est particulièrement marquée en France pour les inégalités sociales de mortalité prématurée, c’est-à-dire avant 65 ans, qui sont plus importantes que chez nos voisins européens et ne tendent pas à diminuer. Les cancers contribuent le plus fortement aux inégalités sociales de mortalité, avec une participation qui atteint presque 40 %.
La compréhension de la construction du gradient social de santé constitue un enjeu majeur en épidémiologie sociale, branche de l’épidémiologie qui cherche à comprendre comment la société et les différentes formes d’organisation sociale influencent la santé des populations et des individus qui la composent. De fait, plusieurs déterminants sont susceptibles d'agir sur l’état de santé des populations, qu’on appelle déterminants sociaux de la santé.
Déterminants des inégalités sociales de santé
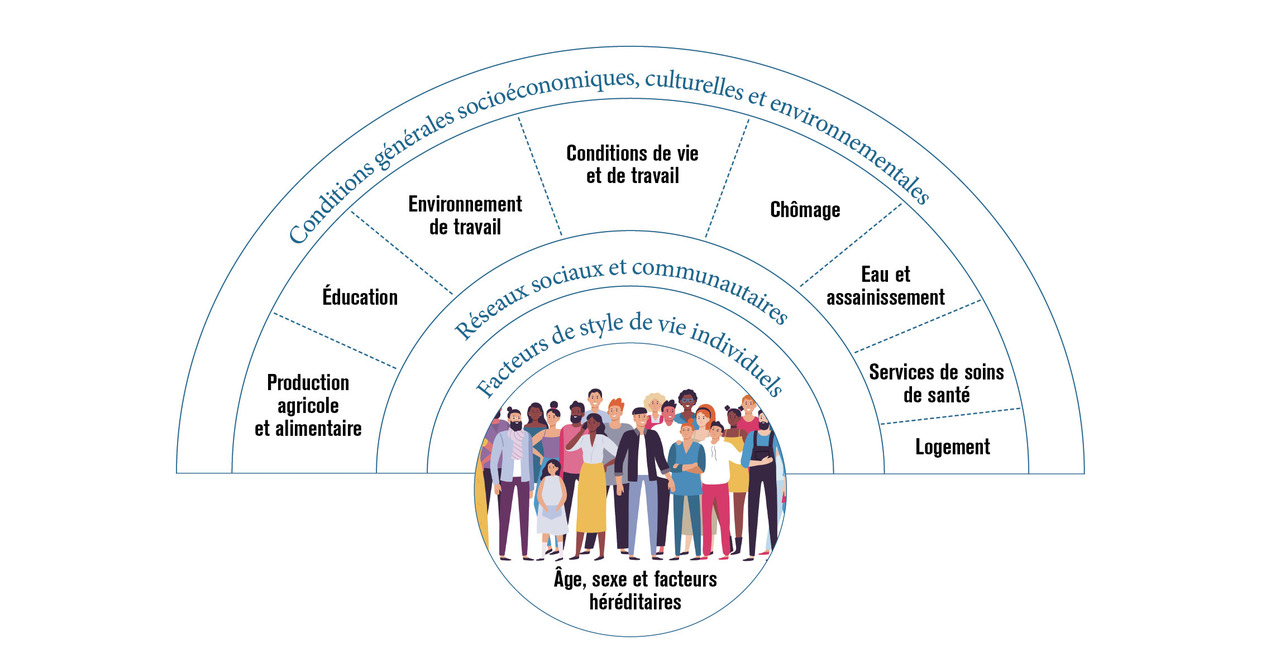
Les déterminants sociaux de la santé correspondent aux conditions sociales dans lesquelles les individus naissent, grandissent, vivent, travaillent et vieillissent ainsi que les systèmes mis en place pour faire face à la maladie. Ceux-ci conditionnent la façon dont une personne dispose des ressources physiques, sociales, économiques et personnelles pour satisfaire ses besoins, ses aspirations et s’adapter à son environnement. Le modèle de Dahlgren et Whitehead permet de représenter l’ensemble des déterminants sociaux de la santé de façon synthétique et informative sur 4 niveaux qui ne sont pas indépendants les uns des autres mais qui interagissent (
L’âge, le sexe et les facteurs héréditaires sont intrinsèques à l’individu, viennent ensuite les comportements individuels et l’accès aux soins, les facteurs liés aux communautés dans lesquelles s’inscrivent les individus, les conditions de vie et de travail et, enfin, les conditions économiques, culturelles et environnementales. La façon dont ces déterminants s’enchaînent et dont les inégalités sociales de santé se construisent renvoie à différents modèles théoriques. Plusieurs modèles complémentaires ont été proposés dans la littérature pour expliquer l’association entre situation sociale et santé, comme l’hypothèse de causalité, la perspective de parcours de vie, l’hypothèse de la sélection sociale et la théorie des causes fondamentales.
L’épidémiologie du parcours de vie, ou life course epidemiology, propose un cadre conceptuel particulièrement pertinent pour comprendre comment l’environnement social peut influencer l’état de santé. Elle aborde la santé comme le résultat d’une combinaison d’expositions multiples, physiques, chimiques, comportementales, psychosociales susceptibles de modifier des processus biologiques favorisant sur le long terme le développement de pathologies. Une question fondamentale est alors celle des mécanismes par lesquels l’environnement social précoce et tout au long de la vie agit sur l’état de santé ultérieur.
Transition du social vers le biologique
Une littérature de plus en plus abondante montre que l’environnement, notamment social, dans lequel nous vivons peut être littéralement incorporé, pénétré dans les corps. En 1994, Nancy Krieger a proposé la théorie écosociale de la distribution des maladies qui vise à comprendre les inégalités sociales de santé en rendant compte de la complexité des relations entre l’environnement social et la santé. Cette théorie tient compte d’un ensemble de facteurs opérant à différentes échelles, notamment le contexte social, écologique, historique mais aussi l’environnement de vie et de travail ou encore des facteurs individuels concernant les comportements et les histoires de vie. Ce modèle repose essentiellement sur la notion d'incorporation biologique (ou embodiment en anglais), autrement dit « la façon dont nous incorporons littéralement, biologiquement, notre expérience vécue dans un contexte sociétal et écologique, créant ainsi des modèles de santé et de maladie dans la population ».
Cette théorie repose sur différents principes :
- l’incorporation : qui correspond à un processus dynamique qui tient compte de la manière dont les événements passés ont pu impacter notre corps et la façon dont il répond aux événements présents. L’incorporation peut être reflétée par une modification de l’état de santé général mais peut également impliquer une modification biologique et moléculaire plus profonde ;
- les mécanismes de l’incorporation : différents mécanismes peuvent être à l’œuvre incluant entre autres des expositions environnementales (physique, chimique ou biologique), ou des expositions sociales (traumatismes, événements défavorables, vécu de discrimination) qui vont se produire différemment en fonction du contexte et de la hiérarchie sociale ;
- les interactions cumulées entre l’exposition, la sensibilité et la résistance : qui tient compte de l’importance du moment et de l’accumulation des expositions et des réponses que cela va provoquer de la part de l’organisme ;
- la reconnaissance de l’incorporation et de ces mécanismes dans les inégalités sociales de santé et dans les recherches pour expliquer ces inégalités.
Un concept similaire a été développé par Clyde Hertzman en 1999. Inspiré par les recherches sur les origines développementales de la santé et des maladies (DOHaD), il insiste sur l’importance des expositions vécues pendant l’enfance sur le fonctionnement et la structure du système nerveux central qui va à terme nuire au développement cognitif, social et comportemental, et, via ses étroites relations avec les systèmes immunitaire et hormonal, influencer l’état de santé.
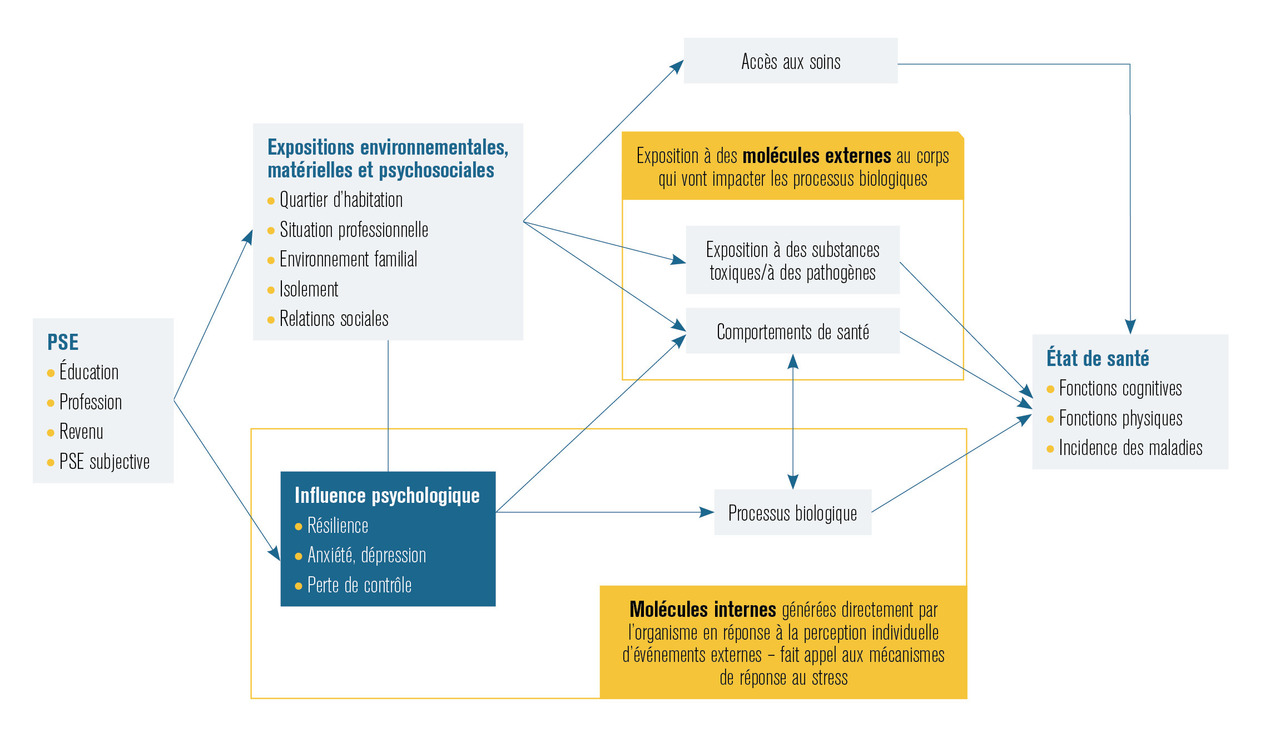
Ces travaux ont conduit à pouvoir schématiser comment la position socioéconomique d’un individu peut jouer sur sa santé. La position sociale peut avoir un effet sur l’état de santé des individus via trois mécanismes (
- un impact indirect sur la santé à travers les comportements de santé ainsi que les conditions de vie ;
- un impact direct sur la santé à travers les expositions psychosociales ;
- le dernier mécanisme relève de la façon dont les individus et le système de santé interagissent sous l’influence de leurs caractéristiques respectives et du contexte dans lequel ils évoluent.
Les deux premiers mécanismes jouent un rôle important sur l’incidence des maladies et font appel à différents types d’exposition, que notre équipe a distingué en deux types, exogènes et endogènes.
Mécanismes d’origine exogène
Ces mécanismes font référence à des entités ou des conditions socialement structurées et extérieures au corps, qui :
- soit pénètrent dans le corps et provoquent une réponse physiologique de celui-ci. On retrouve ici des expositions chimiques ou physiques telles que la pollution de l’air, l’exposition professionnelle aux carcinogènes ou aux infections virales, et les comportements (tabac, alcool, alimentation). L’effet de ces expositions peut être bénéfique (flore intestinale, développement du tube neural embryonnaire), nocif mais contenu ou positif (anticorps, tissu cicatriciel) ou pathologique (tuberculose respiratoire, mésothéliome) ;
- soit entraînent des dommages physiques (blessures, accidents) ou des efforts (mouvements, actions). La position socioéconomique via son influence sur l’environnement extérieur dans lequel nous vivons, par exemple la qualité du logement ou le type de profession, peut agir sur la probabilité de rencontrer ces facteurs exogènes tout au long de la vie et ainsi s’incorporer biologiquement. La position sociale influence également les comportements dits de santé (consommation de tabac, d’alcool, l’exercice physique, l’alimentation…). Ces déterminants, s’ils permettent d’expliquer en partie le gradient social de santé, ne sont pas en eux-mêmes les causes profondes des inégalités sociales de santé. Il est important de faire la distinction entre les « causes proximales », comme les comportements, et les « causes fondamentales », à l’origine de ces comportements. Ces dernières n’influencent pas forcément directement l’état de santé, mais elles conditionnent d’autres caractéristiques qui ont une influence directe sur l’état de santé.
Mécanismes d’origine endogène
Ces mécanismes renvoient à des processus par lesquels les interprétations sensorielles d’interactions socialement structurées avec l’environnement suscitent des réponses du système nerveux central, ainsi que des fonctions cognitives et psychologiques. Il s’agit de processus biologiques internes qui se produisent en conséquence de signaux sensoriels et neurobiologiques. Nos perceptions des situations, notre expérience des relations et d’autres expériences psychosociales quotidiennes entraînent une cascade de réponses physiologiques et psychologiques. L’isolement social, les contraintes organisationnelles liées au travail ou encore les adversités psychosociales, le vécu d’une discrimination correspondent à ce type d’exposition. Ce mécanisme reste encore peu étudié dans l’analyse des inégalités sociales de santé. Néanmoins, des travaux retrouvent un lien entre environnement psychosocial précoce et état de santé, même après ajustement sur les comportements et/ou la position sociale à l’âge adulte, en faveur de l’influence de ce type de mécanisme.
Une des difficultés réside dans l’identification des mécanismes biologiques par lesquels l’environnement social, notamment précoce, peut agir sur l’état de santé ultérieur et, plus largement, dans la mesure de l’incorporation biologique de l’environnement social. Notre environnement est hautement variable, exigeant une adaptation permanente de certains systèmes physiologiques. Trois principaux systèmes, nerveux (axe hypothalamo-hypophysaire), endocrinien et inflammatoire/immunitaire, sont impliqués dans ce processus d’adaptation que l’on appelle allostasie. Les expositions chroniques à des facteurs de stress et les différences interindividuelles dans la susceptibilité à ces stress sont associées à une activation prolongée de ces systèmes. Cela peut conduire, sur le long terme, à une charge allostatique, telle que définie par McEwen et al., avec des conséquences potentiellement néfastes en termes de santé. La charge allostatique reflète une mesure biologique de l’adaptation à l’ensemble des expositions auxquelles un individu est confronté au cours de la vie. De nombreux travaux utilisant la charge allostatique ont mis en évidence une association avec la morbimortalité ultérieure, mais aussi avec l’environnement socioéconomique et psychosocial, en particulier précoce.
Système de santé
Sans en être le déterminant majeur, le système de santé joue un rôle important dans les inégalités sociales de santé tout en présentant l’avantage d’être plus facilement accessible que d’autres types de déterminants, ce qui en fait une cible privilégiée dans les interventions de réduction des inégalités sociales de santé. En France, puisque que nous disposons d’une couverture médicale universelle et publique, on pourrait s’attendre à un effet compensatoire du système de santé, assurant, à tous, la prise en charge la meilleure et la plus adaptée à leur état clinique. Or c’est oublier la part liée au contexte, aussi bien physique que social/culturel, dans lequel individus et acteurs du système de santé évoluent. La dimension physique du contexte interroge d’abord sur l’accessibilité à l’offre de soins en termes de distance mais aussi de disponibilité. En France, l’inégale distribution spatiale de l’offre de soins sur le territoire, par exemple en médecine générale, en est une illustration. Plusieurs facteurs, tels que l’exposition à des barrières financières, d’accessibilité spatiale ou logistique, ou encore sociales et culturelles, sont en jeu derrière le moindre recours aux médecins généralistes des populations défavorisées en dépit d’un état de santé globalement moins bon. En parallèle, des travaux ont montré que l’évaluation de l’état de santé des patients par le médecin généraliste pouvait être affectée pas sa perception de la distance sociale les séparant. Des travaux sur la prise en charge, par exemple du diabète de type 2 ou en cancérologie, ont montré que plus les patients étaient défavorisés moins les indicateurs de qualité des soins et les résultats de santé étaient bons.
L’Organisation mondiale de la santé (OMS) prône la dispensation, à chacun, de soins adaptés et de qualité, comme un des instruments pour atteindre un des droits fondamentaux de tout être humain, qui est la possession du meilleur état de santé possible. À ce titre, il apparaît indispensable de comprendre les mécanismes sous-jacents à la réponse apportée par le système de santé aux besoins des individus. L’enjeu est double pour identifier, dans la trajectoire de soins, les périodes sensibles constituant des points de rupture potentiels ou des opportunités pour atteindre une prise en charge optimale, et pour identifier les déterminants à cibler pour intervenir en faveur de la qualité des trajectoires de soins. Plusieurs modèles de l’interaction entre l’usager et le système de santé ont été développés. Nous pouvons citer trois cadres d’analyse fournissant un panorama des principaux facteurs en jeu :
- parmi les modèles les plus anciens, le modèle comportemental d’utilisation des services de santé proposé par Andersen et al. décrit les comportements de santé individuels d’utilisation des services de santé comme la résultante de l’environnement extérieur, soit directe, soit indirecte, par l’intermédiaire de déterminants au niveau individuel. L’environnement intègre à la fois le contexte social, définissant les normes et la technologie, et le système de santé, caractérisé par ses ressources et leur organisation. Au niveau individuel, les auteurs distinguent : des facteurs prédisposants (caractéristiques démographiques, structure sociale du micro-environnement, croyances, valeurs) ; des facteurs facilitants (caractéristiques du microenvironnement familial et communautaire) ; les besoins de santé perçus par les individus et évalués (objectivement, y compris par le système de santé). La notion de plasticité est également introduite pour rendre compte de la capacité qu’ont ces facteurs d’être modifiés par l’intervention, par exemple une politique publique ;
- Penchansky et al. introduisent la notion d’adéquation entre les besoins des individus et la capacité du système de santé de répondre à ces derniers. L’accès aux services de santé dépend de l’adéquation entre les individus et le système de santé sur différents critères : la disponibilité, l’accessibilité, la commodité, l’abordabilité, l’acceptabilité ;
- plus récemment, Dixon-Wood et al. ont introduit le concept de candidacy (conscience de l’éligibilité aux soins par les patients eux-mêmes, capacité à naviguer au sein du système de santé, visibilité pour le système de santé) renvoyant à l’éligibilité des individus à une attention médicale ou une intervention, qui est le fruit d’une négociation entre les individus et les acteurs du système de santé, selon leurs perceptions et leurs intérêts, au fil de leurs interactions.
Inégalités sociales de santé et discrimination
Les inégalités sociales de santé sont principalement analysées via la position socioéconomique qui est mesurée par trois variables principales que sont le niveau d’éducation, les revenus, et la profession. Ces différentes mesures ne sont pas interchangeables et ne font pas référence aux mêmes types de mécanismes, qu’ils soient d’origine exogène ou endogène. Le niveau d’études est un acquis fondamental de l’individu au début de sa vie d’adulte qui influence de façon directe les styles de vie et les comportements de santé, grâce aux connaissances acquises et à la capacité à en acquérir d’autres. Il permet d’améliorer la littératie, la responsabilisation et l’estime de soi et encourage la participation dans la communauté. Indirectement, le niveau d’études oriente vers une profession et donc une catégorie sociale et un niveau de revenu. Il est protecteur vis-à-vis du chômage, prédit aussi l’exposition plus ou moins forte à des conditions de travail péjoratives pour la santé. Le revenu, en lui-même, n’influence pas directement l’état de santé, mais conditionne d’autres facteurs matériels : conditions de vie, conditions de travail, accès à un emploi, accès à un haut niveau d’études. Les revenus de la famille dans l’enfance jouent également un rôle important. La situation professionnelle peut avoir plusieurs conséquences sur la santé : directement, par les expositions professionnelles (physiques, chimiques), mais aussi psychosociales, et indirectement par les ressources qu’elle procure : financières, matérielles mais également en termes de sociabilité ou de statut social et identitaire.
La position socioéconomique n’est qu’une des dimensions des inégalités sociales de santé. D’autres déterminants comme le genre, l’ethnicité, l’orientation sexuelle sont susceptibles de conduire à des discriminations, qui peuvent être définies comme un traitement inégal et défavorable appliqué à certaines personnes en raison de leur origine, leur nom, leur sexe, leur apparence physique, etc., et jouer un rôle important dans les inégalités sociales de santé. Ces différentes dimensions, traditionnellement interprétées comme des catégories indépendantes les unes des autres, interagissent et ne fonctionnent pas de manière unitaire et réciproque comme des entités exclusives. Chaque catégorie relative à une position sociale (classe, genre, race, orientation sexuelle, handicap, âge, etc.) est, à elle seule, potentiellement insuffisante pour comprendre la construction sociale de la santé. Des travaux récents suggèrent que l’intégration des différentes catégories relatives à une position sociale pourrait permettre :
- d’une part, de mieux comprendre les inégalités sociales de santé et le phénomène d’incorporation biologique de l’environnement en montrant comment les diverses oppressions, discriminations d’origine structurelle affectent le fonctionnement biologique et, in fine, la santé ;
- d’autre part, de mieux comprendre comment ces dimensions influencent ou non l’accès et la prise en charge par le système de soins.
L’exemple récent de la Covid-19 permet d’illustrer l’intérêt de cette approche intégrée. Des différences ont été observées entre hommes et femmes face au risque d’infection et à son évolution. Des raisons liées à une réponse immunologique différente ont été évoquées. Cependant, l’explication sociale de l’infection à Covid-19 a été largement négligée en France, principalement en raison du manque de données. Or une analyse des données du Baromètre Covid-19 a montré que si, globalement, le risque d’un diagnostic médical d’infection à la Covid-19 est plus élevé chez les femmes, la prise en compte de l’interaction entre le sexe et la catégorie professionnelle modifie ce risque : les hommes autres que cadres sont moins à risque d’infection, ce qui n’est pas le cas chez les femmes. Ceci suggère que la distribution de l’infection à la Covid-19 puisse se comprendre selon l’intersection des catégories sociales où le genre, la profession et d’autres variables sociales expliquent en partie la répartition non aléatoire du virus, reflétant des inégalités structurelles. Il en est de même avec le risque plus élevé d’infection observé pour les personnes nées à l’étranger, qui disparaît une fois prises en compte les conditions de vie moins favorables et exposant à un plus grand risque d’infection (habitants dans une commune très dense, dans un logement plus souvent surpeuplé, avec des métiers plus à risque), comme le montre l’étude EPICOV.
Pour mener de tels travaux, il est fondamental de disposer d’informations sociales variées, qui sont très peu présentes dans les dossiers médicaux ou dans les bases de données médico-administratives. Aucune information sur la position socioéconomique, sur le pays de naissance, et plus largement sur les conditions de vie n’est collectée de manière systématique dans les dossiers médicaux ou les bases médico-administratives, expliquant la difficulté de mener des travaux d’épidémiologie sociale en France. Le retard de la France par rapport à ses voisins européens dans l’analyse du lien entre déterminants sociaux et infection par la Covid-19 en est un exemple caricatural.
Coût des ISS
L’amélioration de la santé pour tous est un facteur déterminant de la croissance économique. Des études menées au Canada et aux États-Unis ont montré que le surcoût en lien avec les inégalités sociales était très important et en augmentation. Une étude britannique a montré que le surcoût des séjours hospitaliers en lien avec les inégalités sociales est lui aussi majeur.
Les inégalités sociales de santé imposent un lourd fardeau économique à la société, et peuvent alors s’apparenter aux maladies chroniques. La prise en compte de ces inégalités sociales de santé de manière adaptée dans le cadre d’un parcours de soins permettrait de réduire les dépenses de santé et d’améliorer l’efficience des systèmes de santé. Il est alors essentiel de mieux comprendre les mécanismes d’influence des déterminants individuels sur les dépenses de santé. Par exemple, une étude australienne de 2018 a évalué l’efficience et l’impact sur l’équité d’une politique de santé visant à réduire le nombre de spots de publicité télévisés en faveur de boissons et d’aliments gras et sucrés à partir de 9 h 30. Les résultats montrent que cette intervention est cost-saving, c’est-à-dire qu’elle permet d’améliorer le bénéfice en santé en termes d’apport énergétique journalier et de l’indice de masse corporelle (IMC) tout en réduisant les coûts de prise en charge. En complément, cette étude a mis en évidence que l’intervention était plus efficiente pour les enfants des groupes sociaux défavorisés, avec une économie financière 1,4 fois plus élevée et un effet sur l’IMC 1,5 fois plus élevé chez les enfants issus de groupes sociaux les plus défavorisés.
Universalisme proportionné : une solution contre les inégalités sociales de santé ?
Face au constat que les inégalités sociales de santé demeurent très présentes au sein de nos sociétés, il est urgent de réfléchir aux réponses à apporter face à cette problématique. Puisque les inégalités sociales de santé découlent des conditions d’existence des individus et de leur mode de vie, il semble fondamental d’agir en amont sur les facteurs qui influencent cet état de santé. Il est ainsi de plus en plus largement reconnu que pour réduire les inégalités sociales de santé, les interventions et les politiques ne doivent pas se limiter aux déterminants intermédiaires mais doivent inclure des politiques qui se concentrent spécifiquement sur les mécanismes produisant de façon systématique une distribution inégale des déterminants de la santé dans la population. Si l’on prend l’exemple du tabac, cela revient à ne plus mettre uniquement l’accent sur des messages de prévention centrés sur l’effet nocif du tabac pour le fumeur et les personnes qui le côtoient mais à s’intéresser aux déterminants du tabagisme (culture familiale, capital culturel, situation économique, etc.) et à tenter d’agir sur ces derniers (promotion de la santé à l’école, régulation de la publicité, remboursement des aides au sevrage sur une longue durée, accès facilité aux consultations de tabacologie).
En termes de type d’intervention, l’approche universelle fait référence aux interventions qui s’adressent à l’ensemble de la population et qui ne visent pas un groupe en particulier. Cette approche consiste à soutenir de la même manière tous les membres de la communauté, indépendamment de leur statut socio-économique. Elle découle de la volonté de garantir à tous les citoyens le même accès aux services de santé. Dans la pratique, il a cependant été démontré que les interventions universelles parviennent rarement à atteindre l’ensemble des groupes sociaux. En raison de différents obstacles individuels et structurels (manque d’argent, manque de temps, problème de langue, peur d’être jugé, difficulté à se projeter dans l’avenir, inadéquation des messages et/ou des prestations), les groupes les plus défavorisés ont souvent du mal à accéder à ces interventions. De fait, celles-ci finissent par bénéficier davantage aux personnes qui sont déjà en situation favorable. Elles tendent ainsi à reproduire les inégalités sociales de santé, voire même à les creuser encore davantage.
L’approche ciblée renvoie quant à elle aux interventions visant spécifiquement certains groupes de la population, appartenant généralement aux couches les plus défavorisées, qui sont identifiés à partir d’études épidémiologiques comme étant davantage à risque. Ce type d’approche permet de mieux adapter les interventions aux caractéristiques des groupes-cibles et de rationaliser les coûts en offrant des services aux personnes qui en ont le plus besoin mais présente toutefois un certain nombre de faiblesses. En effet, la focalisation sur des groupes spécifiques peut amener à négliger les besoins d’autres groupes de la population, notamment les groupes intermédiaires de la société, dont la santé est également à risque.
L’universalisme proportionné constitue une approche mixte, se situant à l’interface entre l’approche universelle et l’approche ciblée, qui répond à l’approche des inégalités sociales de santé conçue comme un gradient social qui concerne l’ensemble de la population et pas seulement les groupes les plus pauvres ou les plus exclus. Elle vise à pallier les faiblesses respectives de ces deux approches. Elle met l’accent sur le fait que bien qu’universelles, les politiques publiques et d’interventions pourraient être modulées en fonction des besoins des populations et de leur état de santé. À ce jour, ce type d’approche reste néanmoins trop peu développé en France dont le mode de pensée reste très « égalitariste », donc inéquitable. Le développement de politiques de santé équitables, prenant en compte les différentes discriminations et inégalités susceptibles d’influencer l’état de santé des populations, tant face au risque de maladies que dans la prise en charge, est un enjeu majeur qui nécessite de repenser la santé dans un cadre bien plus large que le seul soin. L’exemple de la gestion de la crise du Covid illustre bien la difficulté mais aussi la nécessité d’adapter les stratégies de prévention, de vaccination et de prise en charge au plus près des besoins des populations et des territoires.
POINTS FORTS À RETENIR
Le gradient social de santé renvoie au fait que plus on s’élève dans la hiérarchie sociale meilleur est l’état de santé, et inversement.
La France fait partie des pays où le gradient social de mortalité est le plus marqué.
La position sociale peut avoir un impact indirect sur la santé à travers les comportements de santé et les conditions de vie mais aussi un impact biologique direct à travers les expositions psychosociales et le stress physiologique. On parle d’incorporation biologique du social.
Sans en être le déterminant majeur, le système de santé joue un rôle important dans les inégalités sociales de santé.
D’autres déterminants que la position socioéconomique comme le genre, l’ethnicité, l’orientation sexuelle sont susceptibles de conduire à des inégalités de santé.
L’approche dite d’universalisme proportionné met l’accent sur le fait que bien qu’universelles, les politiques publiques doivent être modulées en fonction des besoins des populations.
Delpierre C, Castagné R, Lang T, Kelly-Irving M. Environnement social, incorporation biologique et inégalités sociales de santé. Med Sci (Paris) 2018;34:740-4.
Mackenbach JP, Stirbu I, Roskam A-JR, Schaap MM, Menvielle G, Leinsalu M, et al. Socioeconomic inequalities in health in 22 European countries. N Engl J Med 2008;358:2468-81.
Mackenbach JP, Hu Y, Artnik B, Bopp M, Costa G, Kalediene R, et al. Trends In Inequalities In Mortality Amenable To Health Care In 17 European Countries. Health Aff (Millwood) 2017;36:1110-8.
Menvielle G, Kunst AE, Stirbu I, Strand BH, Borrell C, Regidor E, et al. Educational differences in cancer mortality among women and men: a gender pattern that differs across Europe. Br J Cancer 2008;98:1012-9.
Menvielle G. Inégalités sociales de mortalité par cancer en France : état des lieux et évolution temporelle. Bulletin épidémiologique hebdomadaire 2008:289-92.
Dahlgren G, Whitehead M. Policies and strategies to promote social equity in health. Stockholm, Sweden: Institute for Futures Studies. https://www.iffs.se/policies-and-strategies/
Krieger N. Epidemiology and the web of causation: has anyone seen the spider? Soc Sci Med 1994;39:887-903.
Krieger N. Theories for social epidemiology in the 21st century: an ecosocial perspective. Int J Epidemiol 2001;30:668-77.
Hertzman C. The biological embedding of early experience and its effects on health in adulthood. Ann N Y Acad Sci 1999;896:85-95.
Hertzman C. Social inequalities in health, early child development and biological embedding. Rev Epidemiol Sante Publique 2013;61 Suppl 2:S39-46.
Adler NE, Stewart J. Health disparities across the lifespan: meaning, methods, and mechanisms. Ann N Y Acad Sci 2010;1186:5-23.
Kelly-Irving M, Delpierre C. The Embodiment Dynamic over the Life Course: A Case for Examining Cancer Aetiology. In: Meloni M, Cromby J, Fitzgerald D, Lloyd S, editors. The Palgrave Handbook of Biology and Society. London: Palgrave Macmillan UK; 2018. p. 519-40. doi:10.1057/978-1-137-52879-7_22.
Blane D, Kelly-Irving M, d’Errico A, Bartley M, Montgomery S. Social-biological transitions: how does the social become biological? Longitudinal and Life Course Studies 2013;4:136-46.
McEwen BS, Stellar E. Stress and the individual. Mechanisms leading to disease. Arch Intern Med 1993;153:2093-101.
Seeman TE, Singer BH, Rowe JW, Horwitz RI, McEwen BS. Price of adaptation--allostatic load and its health consequences. MacArthur studies of successful aging. Arch Intern Med 1997;157:2259-68.
Ducros D, Nicoules V, Chehoud H, Bayle A, Souche A, Tanguy M, et al. Use of medical and administrative databases to measure social health inequalities. Sante Publique 2015;27:383-94.
Delpierre C. Inégalités sociales d’accès aux soins et à la prévention en Midi-Pyrénées, France, 2012. Bulletin épidémiologique hebdomadaire 2016;1:2-8.
Schieber AC, Delpierre C, Lepage B, Afrite A, Pascal J, Cases C, et al. Do gender differences affect the doctor-patient interaction during consultations in general practice? Results from the INTERMEDE study. Fam Pract 2014;31:706-13.
Huisman M, Kunst AE, Mackenbach JP. Socioeconomic inequalities in morbidity among the elderly; a European overview. Soc Sci Med 2003;57:861-73.
Rueda S, Artazcoz L, Navarro V. Health inequalities among the elderly in western Europe. J Epidemiol Community Health 2008;62:492-8.
Hoebel J, Rommel A, Schröder SL, Fuchs J, Nowossadeck E, Lampert T. Socioeconomic Inequalities in Health and Perceived Unmet Needs for Healthcare among the Elderly in Germany. Int J Environ Res Public Health 2017;14.
Grintsova O, Maier W, Mielck A. Inequalities in health care among patients with type 2 diabetes by individual socio-economic status (SES) and regional deprivation: a systematic literature review. Int J Equity Health 2014;13:43.
Lemmens VEPP, van Halteren AH, Janssen-Heijnen MLG, Vreugdenhil G, Repelaer van Driel OJ, Coebergh JWW. Adjuvant treatment for elderly patients with stage III colon cancer in the southern Netherlands is affected by socioeconomic status, gender, and comorbidity. Ann Oncol 2005;16:767-72.
Dejardin O, Bouvier AM, Herbert C, et al. Social and geographic disparities in access to reference care site for patients with colorectal cancer in France. Br J Cancer 2005;92:1842-5.
Lamy S, Bettiol C, Grosclaude P, Compaci G, Albertus G, Récher C, et al. The care center influences the management of lymphoma patients in a universal health care system: an observational cohort study. BMC Health Serv Res 2016;16 a:336.
Aday LA, Andersen R. A framework for the study of access to medical care. Health Serv Res 1974;9:208-20.
Andersen RM. Revisiting the behavioral model and access to medical care: does it matter? J Health Soc Behav 1995;36:1-10.
Andersen R, Newman JF. Societal and individual determinants of medical care utilization in the United States. Milbank Mem Fund Q Health Soc 1973;51:95-124.
Penchansky R, Thomas JW. The concept of access: definition and relationship to consumer satisfaction. Med Care 1981;19:127-40.
Ricketts TC, Goldsmith LJ. Access in health services research: the battle of the frameworks. Nurs Outlook 2005;53:274-80.
Guagliardo MF. Spatial accessibility of primary care: concepts, methods and challenges. Int J Health Geogr 2004;3:3.
Dixon-Woods M, Cavers D, Agarwal S, Annandale E, Arthur A, Harvey J, et al. Conducting a critical interpretive synthesis of the literature on access to healthcare by vulnerable groups. BMC Med Res Methodol 2006;6:35.
Mackenzie M, Conway E, Hastings A, Munro M, O’Donnell C. Is ‘Candidacy’ a Useful Concept for Understanding Journeys through Public Services? A Critical Interpretive Literature Synthesis. Social Policy & Administration 2013;47:806-25.
Melnyk KA. Barriers: a critical review of recent literature. Nurs Res 1988;37:196-201.
HCSP. Indicateurs de suivi des inégalités sociales de santé. Paris: Haut Conseil de la santé publique; 2013. https://www.hcsp.fr/explore.cgi/avisrapportsdomaine?clefr=360. Accessed 4 May 2021.
Collins PH. Intersectionality’s Definitional Dilemmas. Annu Rev Sociol 2015;41:1-20.
Carde E. Les inégalités sociales de santé au prisme de l’intersectionnalité. Sciences sociales et sante 2021;39:5-30.
Soulier A, Colineaux H, Kelly-Irving M. Intersectionnalité et incorporation : expliquer la genèse des inégalités sociales de santé. Sciences sociales et santé 2021;39:31-41.
Cookers P. Les inégalités sociales au temps du COVID-19 : Parution d’un numéro spécial de la revue Questions de santé publique. IReSP. https://www.iresp.net/actualite/numero-special-de-la-revue-question-de-sante-publique-les-inegalites-sociales-au-temps-du-covid-19/. Accessed 4 May 2021.
Lutz A, Zuercher K, Nanchen D, Pasche M. Towards proportionate universalism in health promotion and prevention : reflections and courses of action. Rev Med Suisse 2019;15:1987-90.
Site web https://www.insee. fr/fr/statistiques/3319895

 Encadrés
Encadrés