Les troubles psychiatriques sont un motif de consultation fréquent : 15 % des consultations en médecine générale.1 Parmi ces patients, certains ont des troubles sévères, c’est-à-dire ayant un impact important sur leur fonctionnement. D’autres ont des troubles résistants, c’est-à-dire n’ayant pas répondu de façon satisfaisante à deux traitements antidépresseurs prescrits à posologie efficace pendant une durée suffisante. La prévalence de la dépression résistante aux traitements médicamenteux est estimée à 30 %.2 Par ailleurs, certains symptômes sont peu accessibles à un traitement pharmacologique : émoussement affectif, apragmatisme, retrait social dans la schizophrénie et symptômes cognitifs. Les thérapeutiques médicamenteuses, par leur action systémique, peuvent exposer les patients à des effets indésirables métaboliques ou neurologiques. En cas de troubles sévères et résistants, ces effets indésirables sont plus fréquents, car les posologies administrées sont plus importantes et plusieurs traitements sont fréquemment prescrits de façon concomitante. La stimulation cérébrale est une nouvelle approche thérapeutique qui permet de limiter les effets indésirables systémiques par son action focale.
Plusieurs techniques de stimulation cérébrale existent : certaines sont utilisées dans la pratique clinique quotidienne et d’autres restent encore du domaine de la recherche. Il existe des techniques de stimulation non invasive comme l’électroconvulsivothérapie (ECT), la stimulation magnétique transcrânienne répétitive (repetitive transmagnetic stimulation [rTMS]) et la stimulation transcrânienne à courant continu (transcranial direct-current stimulation [TDCS]) ainsi que des techniques de stimulation cérébrale invasive comme la stimulation cérébrale profonde (deep brain stimulation [DBS]) et la stimulation du nerf vague (vagus nerve stimulation [VNS]).
Ces techniques sont généralement indiquées dans les troubles psychiatriques sévères ou résistants après adressage par le médecin traitant à un psychiatre. Le site de la Step (Stimulation transcrânienne en psychiatrie : https ://annuaire.step-afpbn.org/) référence les centres qui pratiquent l’ECT, la rTMS et la TDCS.
Électroconvulsivothérapie, sous anesthésie générale courte
L’électroconvulsivothérapie est une technique de stimulation cérébrale faisant partie de la pratique clinique courante. Elle consiste en la génération d’une crise comitiale de courte durée induite par un courant électrique alternatif via deux électrodes positionnées sur le scalp. Le positionnement des électrodes en unilatéral droit est à privilégier (une électrode sur le vertex et une électrode sur la région temporale droite) par rapport à la stimulation bilatérale (deux électrodes temporales), pour limiter les effets indésirables mnésiques.
L’ECT est significativement plus efficace que la pharmacothérapie dans la dépression.3 Elle bénéficie de recommandations professionnelles.4
Elle est indiquée en première intention pour les patients atteints de dépression sévère avec des caractéristiques psychotiques ou lorsque le pronostic vital est engagé (risque suicidaire, altération grave de l’état général).
La dépression pharmacorésistante est une indication de deuxième intention. L’ECT est également indiquée dans les accès maniaques lorsque l’agitation est mal contrôlée par les médicaments ou lorsque l’amélioration tarde à se manifester. Enfin, elle est indiquée dans la schizophrénie en cas de pronostic vital engagé, de symptômes thymiques au premier plan ou de catatonie.4
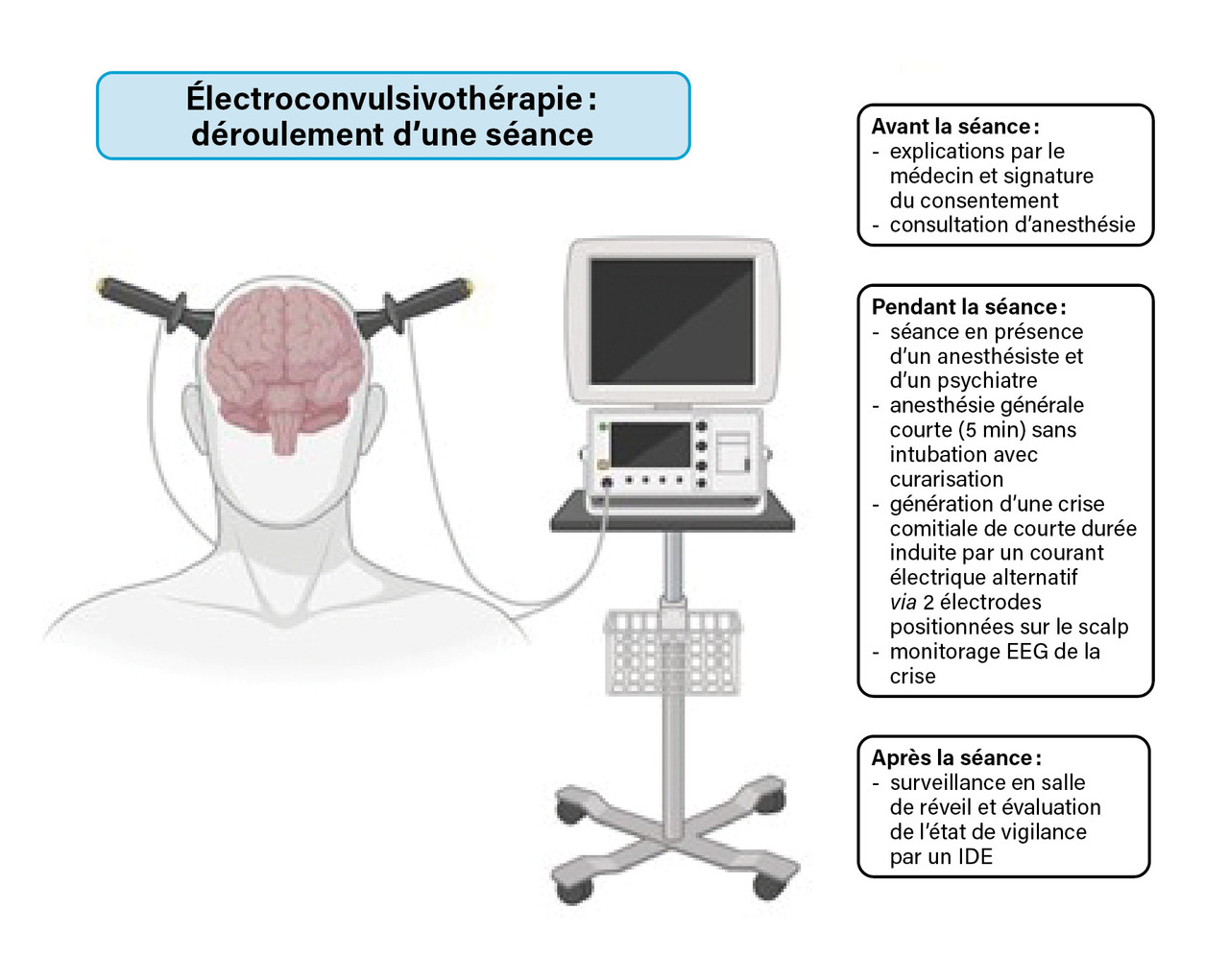
Le consentement du patient est nécessaire.
La séance est réalisée sous anesthésie générale sans intubation avec curarisation pour minimiser les effets indésirables myosquelettiques liés à la crise comitiale. Une consultation d’anesthésie est réalisée au préalable.
La séance est monitorée par un électroencéphalogramme permettant de contrôler la qualité de la crise. Le déroulement d’une séance d’ECT est décrit dans la figure 1.
Les séances peuvent être réalisées en hospitalisation ou en ambulatoire selon l’état clinique du patient.
Il existe plusieurs types de cure. On définit une phase d’attaque avec la réalisation de trois séances d’ECT par semaine pour atteindre une quinzaine de séances. Des ECT de consolidation sont possibles ensuite si les séances d’attaque sont efficaces et que le trouble est résistant que des rechutes sont observées, au rythme d’une séance par semaine pendant un mois, puis d’une séance par quinzaine durant deux mois, puis d’une séance par mois durant trois mois.
Une surveillance en salle de réveil est nécessaire, à la recherche d’une confusion postictale.
L’amnésie antérograde est un effet indésirable de régression rapide à la fin de la cure d’ECT. Un autre effet indésirable rapporté est l’amnésie rétrograde, qui disparaît généralement dans les mois suivant la cure. L’hypertension intracrânienne est une contre-indication absolue. Les autres contre-indications sont un accident vasculaire récent, un infarctus du myocarde récent, un phéochromocytome, la présence d’un processus expansif intracrânien et les contre-indications anesthésiques (tableau 1).
Stimulation magnétique transcrânienne répétitive en ambulatoire
La stimulation magnétique transcrânienne répétitive (rTMS) est utilisée en recherche avec des recommandations d’experts de rang A.
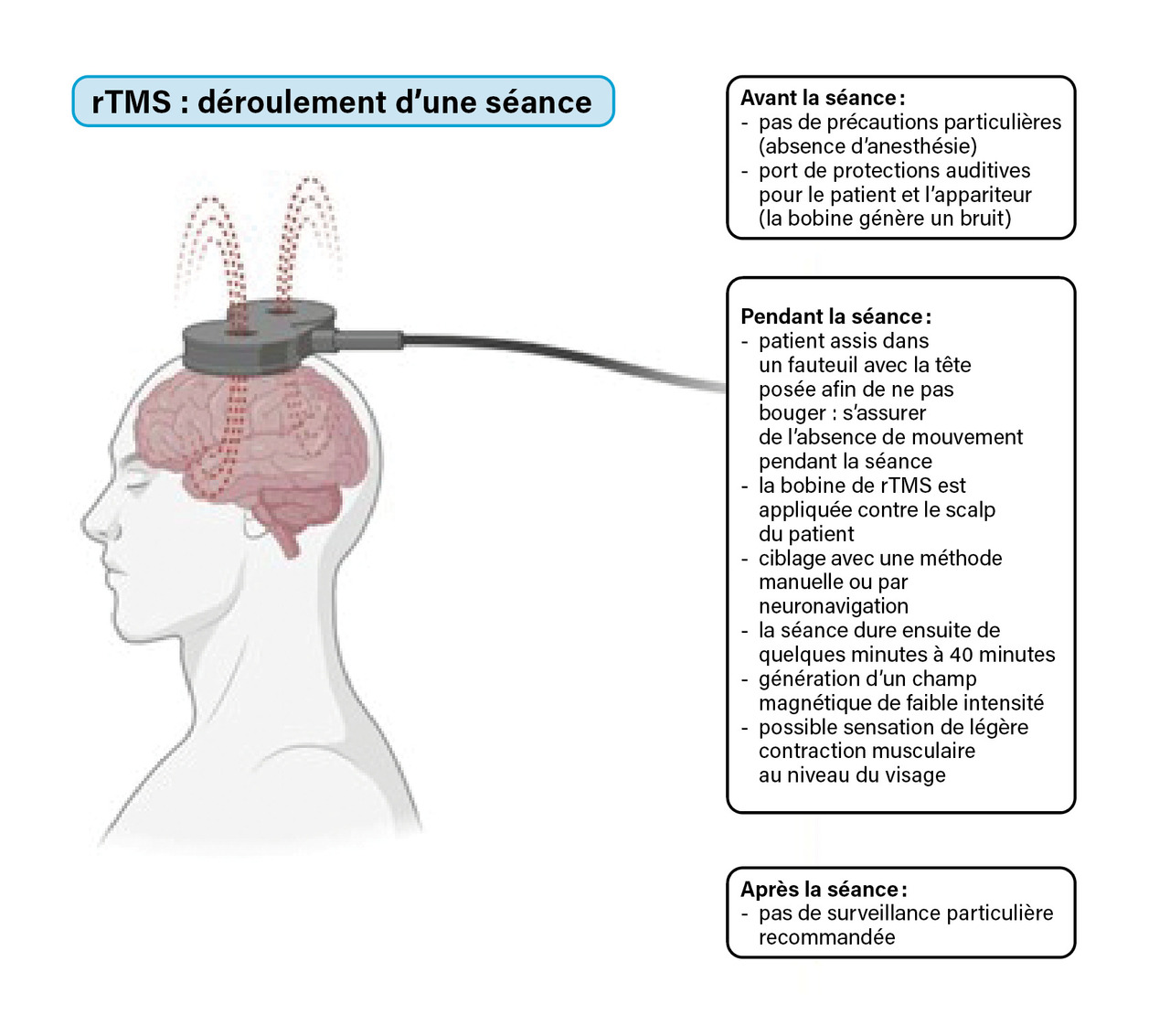
Elle est réalisée en appliquant une bobine magnétique contre le scalp du patient. La bobine de stimulation est reliée à un appareil de rTMS qui permet de générer un courant électrique alternatif. Ce courant induit une variation du champ magnétique dans la bobine et permet de créer un champ électrique de faible intensité au contact du scalp. Le champ électrique induit une modification de la neuro-excitabilité des neurones au contact de la bobine. L’intensité du traitement est déterminée en fonction du seuil moteur du patient (intensité minimum à laquelle au moins 50 % des pulses entraînent une réponse motrice). Les stimulations basses fréquences (inférieures à 1 hertz) ont un effet inhibiteur sur les neurones tandis que les stimulations hautes fréquences (de 10 à 50 hertz) sont neuro-excitatrices.5 La cible dépend de la pathologie prise en charge. Il est possible de cibler une zone donnée du cerveau en utilisant des méthodes manuelles de repérage ou la neuronavigation. Cette dernière est une méthode permettant, grâce à un dispositif comprenant une caméra infrarouge, de cibler une zone cérébrale donnée. Elle nécessite la réalisation d’une imagerie par résonance magnétique (IRM) cérébrale anatomique pour repérer la zone cérébrale à cibler avant la séance de rTMS.
Les séances peuvent être réalisées en ambulatoire. Le déroulement d’une séance de rTMS est résumé dans la figure 2. Comme pour l’ECT, des séances de consolidation ou de maintenance peuvent être proposées chez les patients améliorés par la rTMS pour maintenir le bénéfice des séances dans le temps et limiter les rechutes.
Les recommandations européennes établies par Lefaucheur et al.6 rapportent une efficacité de rang A (efficacité définitive) dans la dépression résistante pour la rTMS haute fréquence ciblant le cortex préfrontal dorsolatéral gauche. Une efficacité de rang B (efficacité probable) est décrite dans le syndrome de stress post-traumatique pour la rTMS haute fréquence ciblant le cortex préfrontal dorsolatéral droit.6
Les protocoles sont variables, généralement une ou deux séances par jour pendant vingt à trente jours. Des protocoles intensifs proposent la réalisation de dix séances par jour pendant une à deux semaines.
Actuellement, la TMS n’est pas un traitement reconnu par la Haute Autorité de santé dans le traitement des pathologies psychiatriques. Son niveau de preuve étant élevé dans la dépression résistante, elle est donc proposée dans le cadre de protocoles de recherche ou de façon compassionnelle en fonction des centres, dans cette indication.
La TMS, en modifiant l’excitabi-lité corticale, est susceptible de déclencher une crise d’épilepsie. Néanmoins, ce risque est considéré comme exceptionnel, de l’ordre de 0,1 % en l’absence d’antécédent neurologique significatif (épilepsie ou processus expansif intracrânien). Ainsi, un antécédent d’épilepsie ou la présence d’un processus expansif intracrânien constituent des contre-indications. La présence d’élément ferromagnétique (implant coch-léaire, pacemaker, corps étranger intracrânien) est également une contre-indication du fait de l’application d’un champ magnétique.
Les effets indésirables possibles sont des céphalées transitoires, des douleurs musculaires, un risque de crise d’épilepsie et un risque de virage maniaque.
Aucune surveillance particulière n’est recommandée à l’issue de la séance de rTMS.
Stimulation transcrânienne à courant continu : réalisable à domicile
La stimulation transcrânienne à courant continu (TDCS) est une technique utilisée dans le cadre de protocoles de recherche.
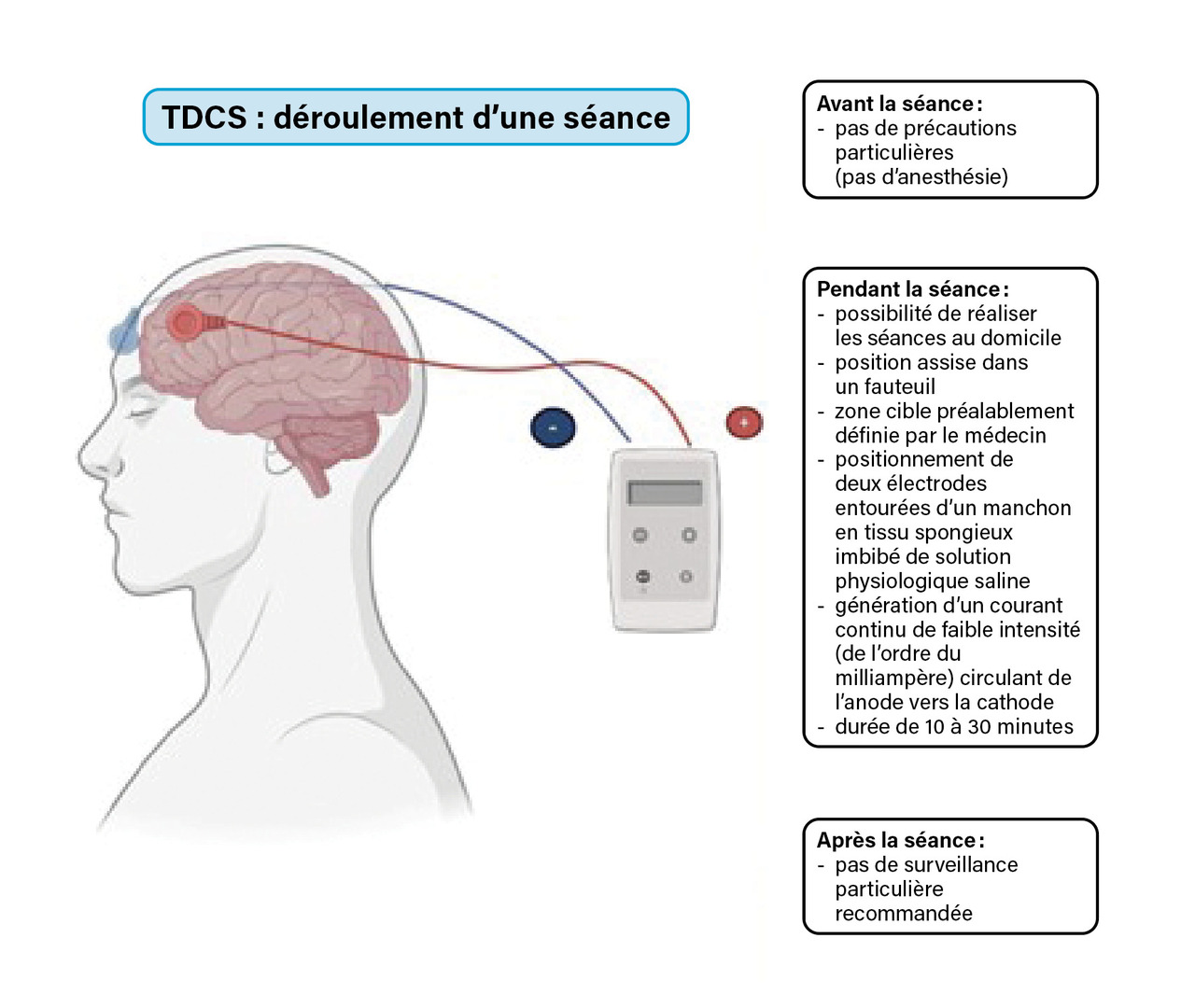
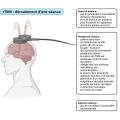
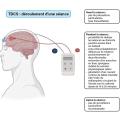
La TDCS consiste en la génération d’un courant continu de faible intensité (de l’ordre du milliampère) circulant de l’anode vers la cathode, délivré au moyen de deux électrodes. La stimulation dure de dix à trente minutes. Cela entraîne une hyperexcitabilité des neurones des régions corticales situées sous l’anode et une hypo-excitabilité de celles situées en regard de la cathode. La cible varie en fonction de la pathologie à traiter.
Le nombre de séances par jour et la durée totale de la cure diffèrent selon les protocoles ; des études restent à mener pour définir un protocole consensuel.
Comparativement aux autres techniques de stimulation, la TDCS présente l’intérêt d’être de faible coût économique et de pouvoir être réalisée à domicile grâce à des dispositifs portatifs. Le déroulement d’une séance de TDCS est décrit dans la figure 3.
Ce traitement est utilisé uniquement dans le cadre de protocoles de recherche chez des patients avec des dépressions résistantes ou des troubles addictologiques. Il n’est pas reconnu par la Haute Autorité de santé dans le traitement des pathologies psychiatriques.
Les recommandations européennes sur l’usage thérapeutique de la TDCS établies par Lefaucheur et al. notent une efficacité de rang B (efficacité probable) dans la dépression sévère résistante (avec une stimulation anodale du cortex préfrontal dorsolatéral gauche) et dans le craving (avec une stimulation du cortex préfrontal dorsolatéral droit).7
Les effets indésirables sont limités (picotements, démangeaisons, myalgies et brûlures). Il n’y a pas de contre-indication.
Deux autres techniques à l’étude
D’autres techniques de stimulation cérébrale sont à l’étude comme la stimulation cérébrale profonde et la stimulation du nerf vague.
La stimulation cérébrale profonde consiste en l’implantation chirurgicale de plusieurs électrodes intracérébrales ciblant une zone précise. Elles sont reliées à un générateur positionné sous la peau au niveau de la clavicule. Ce dernier génère une stimulation électrique à haute fréquence et de faible intensité.
L’opération est réalisée sous anesthésie générale. Les paramètres de stimulation sont ensuite réglés de manière non invasive : fréquence, amplitude, largeur de l’impulsion.8
La découverte d’effets indésirables psychiatriques chez les patients implantés pour des indications neurologiques (maladie de Parkinson) a conduit à évaluer son intérêt dans les troubles obsessionnels compulsifs.9 Elle ne bénéficie pas de recommandations par la Haute Autorité de santé en psychiatrie.
La stimulation du nerf vague (VNS) consiste en la pose sous anesthésie générale d’un générateur électrique implanté sous la peau au niveau de la clavicule. Il est connecté à une électrode placée autour du faisceau cervical du nerf vague gauche.
La stimulation se fait en cascade : du nerf vague au noyau du faisceau solitaire puis aux différentes régions cérébrales. Cette méthode permet de délivrer de manière régulière des impulsions électriques de faible intensité (milliampères).
L’effet de la VNS est retardé et persiste dans le temps.10
La VNS a été initialement indiquée dans l’épilepsie, et l’amélioration de symptômes thymiques chez certains patients stimulés a conduit à étudier cette technique dans la dépression. Elle ne bénéficie pas d’indications validées par la Haute Autorité de santé en psychiatrie. Elle est étudiée dans la dépression sévère résistante, notamment dans le traitement de maintenance, avec un intérêt prophylactique.
Indications dans les troubles psychiatriques sévères et résistants
Les techniques de stimulation cérébrale constituent une solution thérapeutique dans les troubles psychiatriques sévères et résistants. En France, l’électroconvulsivothérapie bénéficie de recommandations professionnelles et établies par la Haute Autorité de santé ; les autres techniques sont en phase d’étude (tableau 2). Il existe une hétérogénéité dans la littérature concernant certaines méthodes comme la rTMS et la TDCS, du fait des cibles, des montages et des protocoles différents. Des études complémentaires restent à mener pour fixer ces paramètres. Les enjeux sont également de développer une médecine de précision et de ne pas avoir une cible unique pour un même trouble mais de l’adapter en fonction d’un patient donné, par exemple grâce à l’imagerie cérébrale.
2. Zhdanava M, Pilon D, Ghelerter I, et al. The prevalence and national burden of treatment-resistant depression and major depressive disorder in the United States. J Clin Psychiatry 2021;82(2):29169.
3. UK ECT Review Group. Efficacy and safety of electroconvulsive therapy in depressive disorders: A systematic review and meta-analysis. Lancet Lond Engl 2003;361(9360):799‑808.
4. Agence nationale d’accréditation et d’évaluation en santé (ANAES) Indications et modalités de l’électroconvulsivothérapie. Avril 1997. Acta Endosc1998;28(2):151‑5.
5. Klomjai W, Katz R, Lackmy-Vallee A. Basic principles of transcranial magnetic stimulation (TMS) and repetitive TMS (rTMS). Ann Phys Rehabil Med 2015;58(4):208‑13.
6. Lefaucheur JP, Aleman A, Baeken C, et al. Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation (rTMS): An update (2014–2018). Clin Neurophysiol 2020;131(2):474‑528.
7. Lefaucheur JP, Antal A, Ayache SS, et al. Evidence-based guidelines on the therapeutic use of transcranial direct current stimulation (tDCS). Clin Neurophysiol 2017;128(1):56‑92.
8. Holtzheimer PE, Mayberg HS. Deep brain stimulation for psychiatric disorders. Annu Rev Neurosci 2011;34:289.
9. Mallet L, Polosan M, Jaafari N, et al. Subthalamic nucleus stimulation in severe obsessive-compulsive disorder. N Engl J Med 2008;359(20):2121‑34.
10. Austelle CW, Cox SS, Wills KE, et al. Vagus nerve stimulation (VNS): Recent advances and future directions. Clin Auton Res 2024;34(6):529-47.