La neuropathie avec insensibilité à la douleur étant le terrain de prédilection des plaies du pied du patient diabétique, il ne faut pas compter sur le patient pour « tirer la sonnette d’alarme ». Il peut avoir un abcès plantaire sans se plaindre d’autre chose que d’avoir « trouvé du pus dans sa chaussette ». Il peut avoir une cellulite nécrosante sans avoir mal, ni même avoir remarqué qu’un de ses orteils était « devenu noir ».
Il faut donc déchausser systématiquement les patients diabétiques identifiés comme ayant une neuropathie et a fortiori tous ceux qui ont déjà eu une plaie chronique et connaître les signes de gravité nécessitant une prise en charge en urgence par un centre expert.
Il faut donc déchausser systématiquement les patients diabétiques identifiés comme ayant une neuropathie et a fortiori tous ceux qui ont déjà eu une plaie chronique et connaître les signes de gravité nécessitant une prise en charge en urgence par un centre expert.
Quand adresser le patient en urgence à l’hôpital ?
Certaines plaies doivent être prises en charge en urgence en milieu hospitalier :
– les plaies associées à une fièvre (qui est toujours un signe de gravité) ou à des signes de sepsis sévère ;
– les plaies qui nécessitent un drainage chirurgical de l’infection ; pour le savoir, il faut mettre des gants et inspecter la plaie à la recherche de pus ou d’un abcès collecté ;
– les plaies associées à une nécrose ; la plaie sera débridée en urgence s’il s’agit d’une cellulite nécrosante, ou revascularisée en urgence s’il s’agit d’une artérite ;
– les plaies associées à une hyper-glycémie sévère (> 2,5 g/L) nécessitant de l’insuline.
– les plaies associées à une fièvre (qui est toujours un signe de gravité) ou à des signes de sepsis sévère ;
– les plaies qui nécessitent un drainage chirurgical de l’infection ; pour le savoir, il faut mettre des gants et inspecter la plaie à la recherche de pus ou d’un abcès collecté ;
– les plaies associées à une nécrose ; la plaie sera débridée en urgence s’il s’agit d’une cellulite nécrosante, ou revascularisée en urgence s’il s’agit d’une artérite ;
– les plaies associées à une hyper-glycémie sévère (> 2,5 g/L) nécessitant de l’insuline.
Que faire pour les autres types de plaies ?
Pour les autres plaies, il y a trois réflexes thérapeutiques à avoir1, 2 en attendant de prendre l’avis d’un expert dans les 15 jours.
Mettre immédiatement la plaie en décharge totale
Sans suppression permanente de l’appui ou du frottement, la plaie n’a aucune chance de cicatriser (v. p. 616 ). Mettre le patient en arrêt de travail et lui prescrire une chaussure de décharge sur ordonnance, non substituable, adaptée à la localisation de la plaie. La chaussure est différente pour les plaies plantaires de l’avant-pied, les plaies du talon très postérieures, les plaies du dos du pied ou du dessus des orteils (v. p. 616 ). Le plus difficile est de décharger les plaies du médio-pied ou les plaies plantaires du talon : fauteuil roulant ou déambulateur avec tablette ou plâtres ou bottes de décharge (à réaliser dans un centre expert).
Rechercher une infection des tissus
Ce diagnostic est uniquement clinique : rougeur, chaleur, pus (il faut presser les pourtours de la plaie pour le rechercher et c’est un signe d’urgence [v. supra ]), odeur.
C’est uniquement dans ce cas qu’il faut envoyer le patient au laboratoire faire un prélèvement bactériologique et lui remettre une ordonnance pour 8 jours d’antibiotiques à débuter sans attendre le résultat.3
Les germes les plus fréquents sont Staphylococcus aureus et le streptocoque bêtahémolytique ; l’antibiothérapie est probabiliste, clindamycine (300 mg x 3/j) ou pristinamycine (3 g/j), ou amoxicilline-acide clavulanique.
Si la plaie n’est pas infectée cliniquement, il ne faut pas faire de prélèvement, car celui-ci sera toujours positif (germe colonisant mais non pathogène) et le patient va demander des antibiotiques inutiles.
C’est uniquement dans ce cas qu’il faut envoyer le patient au laboratoire faire un prélèvement bactériologique et lui remettre une ordonnance pour 8 jours d’antibiotiques à débuter sans attendre le résultat.3
Les germes les plus fréquents sont Staphylococcus aureus et le streptocoque bêtahémolytique ; l’antibiothérapie est probabiliste, clindamycine (300 mg x 3/j) ou pristinamycine (3 g/j), ou amoxicilline-acide clavulanique.
Si la plaie n’est pas infectée cliniquement, il ne faut pas faire de prélèvement, car celui-ci sera toujours positif (germe colonisant mais non pathogène) et le patient va demander des antibiotiques inutiles.
Rechercher la cause de la plaie, pour la traiter
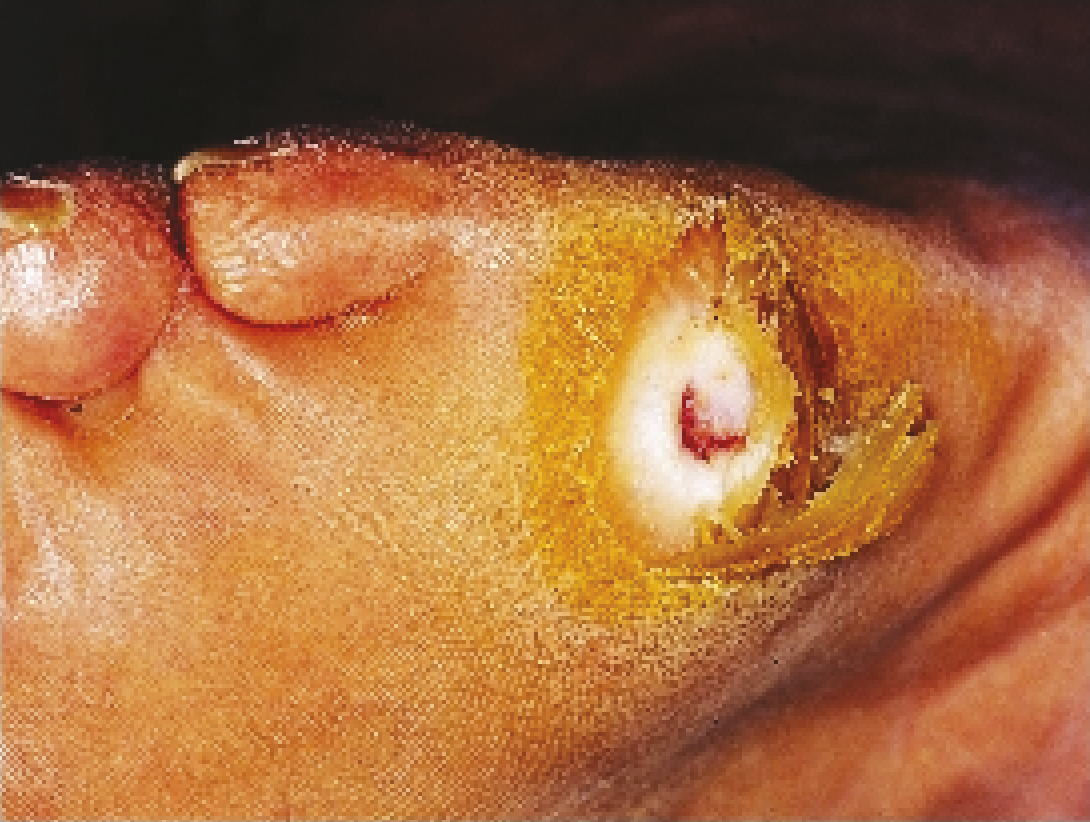
La cause la plus fréquente est l’hyperkératose : c’est la corne dure qui a creusé la plaie (fig. 1 ). Il faut faire une ordonnance pour que l’infirmier(ère) retire cette corne avec une curette ou un scalpel (fig. 2 ).
La 2e cause est la chaussure : il ne faut pas que le patient la remette.
La 3e cause est le soin d’auto-pédicurie (coricide, ciseaux…) : il faut remettre au patient une ordonnance « Forfait podologique pour pied diabétique de grade 3 : 6 consultations de podologie par an ».
La 2e cause est la chaussure : il ne faut pas que le patient la remette.
La 3e cause est le soin d’auto-pédicurie (coricide, ciseaux…) : il faut remettre au patient une ordonnance « Forfait podologique pour pied diabétique de grade 3 : 6 consultations de podologie par an ».
Quel pansement ?
Un pansement, quel qu’il soit, n’aide pas une plaie à cicatriser si le pied n’est pas totalement déchargé, et si l’ostéite et l’artérite oblitérante du membre inférieur n’ont pas été traitées.
Le passage d’un(e) infirmier(ère) à domicile permet de surveiller la plaie, de veiller à ce que le patient utilise bien sa chaussure de décharge, et de faire des soins locaux (fig. 2 ).
Si la plaie est exsudative, un pansement absorbant (type Algostéril) est utile.
Si la plaie est très sèche, on peut mettre un pansement gras (type Jelonet ou Adaptic).
Si une détersion de la fibrine est nécessaire, elle doit être faite par l’infirmier(ère) à l’aide d’une curette (fig. 2 ). Un pansement type UrgoClean peut participer à cette détersion.
Un seul pansement a fait ses preuves dans le pied diabétique sur des plaies neuro-ischémiques non infectées : le pansement UrgoStart qui permet de réduire le délai de cicatrisation de 2 mois.4
Le passage d’un(e) infirmier(ère) à domicile permet de surveiller la plaie, de veiller à ce que le patient utilise bien sa chaussure de décharge, et de faire des soins locaux (
Si la plaie est exsudative, un pansement absorbant (type Algostéril) est utile.
Si la plaie est très sèche, on peut mettre un pansement gras (type Jelonet ou Adaptic).
Si une détersion de la fibrine est nécessaire, elle doit être faite par l’infirmier(ère) à l’aide d’une curette (
Un seul pansement a fait ses preuves dans le pied diabétique sur des plaies neuro-ischémiques non infectées : le pansement UrgoStart qui permet de réduire le délai de cicatrisation de 2 mois.4
Quels examens complémentaires ?
Quelques examens complémentaires doivent être demandés :
– un prélèvement bactériologique uniquement (mais obligatoirement) si on débute une antibiothérapie ;
– une radiographie, à la recherche d’une ostéite qui est toujours localisée dans la continuité de la plaie ;
– hémogramme, protéine C-réactive (CRP) ; une CRP élevée signe une infection tissulaire grave ;
– hémoglobine glyquée, créatininémie.
– un prélèvement bactériologique uniquement (mais obligatoirement) si on débute une antibiothérapie ;
– une radiographie, à la recherche d’une ostéite qui est toujours localisée dans la continuité de la plaie ;
– hémogramme, protéine C-réactive (CRP) ; une CRP élevée signe une infection tissulaire grave ;
– hémoglobine glyquée, créatininémie.
Comment et pourquoi contacter un expert dans les 15 jours pour ces plaies en apparence peu graves ?
L’avis d’un centre expert* est indispensable dans les deux semaines pour deux raisons :
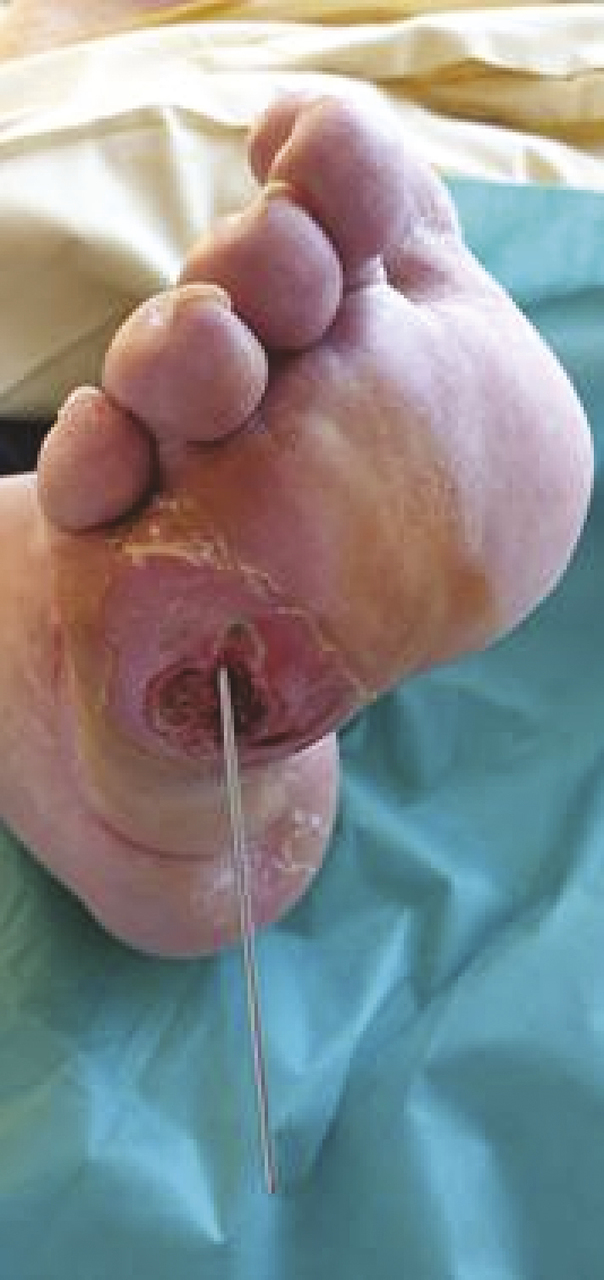
– la recherche et le traitement d’une ostéite : exploration de la plaie à l’aide d’un stylet stérile (fig. 3 ). Le traitement est chirurgical (v. p. 628 ) ou médical (6 semaines d’antibiotiques à diffusion osseuse [v. encadré p. 631 ) après une biopsie osseuse ;
– le traitement d’une artériopathie oblitérante des membres inférieurs qui peut aussi passer inaperçue (claudication intermittente rare) et entraîner brutalement une gangrène.
– la recherche et le traitement d’une ostéite : exploration de la plaie à l’aide d’un stylet stérile (
– le traitement d’une artériopathie oblitérante des membres inférieurs qui peut aussi passer inaperçue (claudication intermittente rare) et entraîner brutalement une gangrène.
Pourquoi cette plaie non inflammatoire ne cicatrise- t-elle pas ?
Plusieurs causes sont à rechercher : la mise en décharge n’est pas faite, ou l’est de manière intermittente, or la cicatrisation nécessite une décharge totale et permanente, et une plaie non mise en décharge est souvent exsudative, avec des pansements trempés ; il y a une ostéite au fond de la plaie ; ou une artériopathie oblitérante qui doit être traitée.
Pour ces trois raisons, il est nécessaire de prendre l’avis d’un centre expert (dans les 48 heures selon les recommandations de la Haute Autorité de santé), mais en particulier si la plaie ne diminue pas de taille au bout de 15 jours de traitement.
Pour ces trois raisons, il est nécessaire de prendre l’avis d’un centre expert (dans les 48 heures selon les recommandations de la Haute Autorité de santé), mais en particulier si la plaie ne diminue pas de taille au bout de 15 jours de traitement.
*La liste des centres experts français est sur le site https://www.urgomedical.fr/annuaire_pied/
Références
1. Société francophone du diabète. Pour la prévention et le traitement local des troubles trophiques podologiques chez les patients diabétiques. Recommandations de la Société française de dermatologie. Référentiel de bonne pratique, SFD 2015. Med Mal Metab 2015;9:1-36. www.sfdiabete.org ou http://bit.ly/2EvD46V
2. International Diabetic Foot Study Group. The IDFSG guidelines: http://www.iwgdf.org/files/2015/website_development.pdf Traduction en français disponible sur le site de la Société francophone du diabète www.sfdiabete.org ou http://bit.ly/2YHZc5u
3. Société de pathologie infectieuse de langue française. Prise en charge du pied diabétique infecté. Med Mal Infect 2007;37:26-50.
4. Edmonds M, Lázaro-Martínez JL, Alfayate-García JM, et al. Sucrose octasulfate dressing versus control dressing in patients with neuroischaemic diabetic foot ulcers (Explorer): an international, multicentre, double-blind, randomised, controlled trial. Lancet Diabetes Endocrinol 2018;6):186-96.
2. International Diabetic Foot Study Group. The IDFSG guidelines: http://www.iwgdf.org/files/2015/website_development.pdf Traduction en français disponible sur le site de la Société francophone du diabète www.sfdiabete.org ou http://bit.ly/2YHZc5u
3. Société de pathologie infectieuse de langue française. Prise en charge du pied diabétique infecté. Med Mal Infect 2007;37:26-50.
4. Edmonds M, Lázaro-Martínez JL, Alfayate-García JM, et al. Sucrose octasulfate dressing versus control dressing in patients with neuroischaemic diabetic foot ulcers (Explorer): an international, multicentre, double-blind, randomised, controlled trial. Lancet Diabetes Endocrinol 2018;6):186-96.