Connaître les principes de l’organisation médicale face à une SSE et un afflux de victimes : rang B.
Savoir se protéger face à une SSE : rang A.
Savoir apporter son aide en préhospitalier : rang A.
Comprendre le principe du tri des victimes et son impact sur le délai de prise en charge : rang B.
Savoir s’entraîner et débriefer : rang B.
Définition d’une « situation sanitaire exceptionnelle » (rang A)
La situation sanitaire exceptionnelle (SSE) englobe toutes les situations susceptibles d’avoir, de façon immédiate et imprévisible, un impact significatif sur l’organisation des soins en provoquant une tension du système de soins. Cette tension peut résulter :
-
d’une augmentation notable de la demande de soins ; elle peut être liée à un événement avec une cinétique rapide provoquant brutalement un afflux de victimes, par exemple un accident de la voie publique de grande ampleur, un attentat terroriste ou une catastrophe naturelle. À l’inverse, elle peut aussi être liée à un phénomène avec une cinétique plus lente, comme une pandémie, qui sature le système de soins et dépasse les capacités d’hospitalisation en provoquant une affluence de malades ;
-
d’une diminution de l’offre de soins, liée à une destruction des structures de soins du fait d’un accident technologique ou d’une catastrophe naturelle, ou d’un défaut de fonctionnement efficace (par exemple, une panne électrique majeure ou, plus généralement, une défaillance des moyens techniques ou matériels nécessaires au fonctionnement d’un hôpital). La défaillance du système d’information d’un hôpital, qu’elle soit liée à une panne ou à un acte terroriste, type « cyberattaque », entre dans ce cadre. De même, un défaut persistant de personnels spécialisés peut être responsable d’une perturbation des soins et créer une tension hospitalière. Ces diminutions de l’offre de soins peuvent être par elles-mêmes responsables de tensions importantes mais elles peuvent aussi aggraver l’impact d’une augmentation de la demande de soins.
De la médecine de catastrophe à la situation sanitaire exceptionnelle
Dans les années 1980, en France, il est apparu clairement que la survenue d’une catastrophe provoquant un afflux de victimes nécessitait, pour apporter une réponse médicale efficace, la mise en place d’une organisation préhospitalière et hospitalière spécifique. C’est ainsi que s’est développée la médecine de catastrophe et que les premiers plans d’organisation de la réponse médicale, le plan rouge préhospitalier pour le service d’aide médicale urgente (SAMU), puis le plan blanc à l’hôpital, ont été mis en place. Pendant plus de quarante ans, le système de santé a été confronté, à de nombreuses reprises, à la prise en charge de victimes nombreuses et multiples : vagues successives d’attentats terroristes, canicules depuis 2003, pandémies grippales et de SARS-CoV- 2, etc. Ces événements ont conduit à la nécessité de diversifier les modalités de réponse et donc à la multiplication de plans pour y faire face. Parallèlement, le système de santé a été soumis à des tensions récurrentes, liées ou non à des catastrophes, mais nécessitant aussi une adaptation de l’organisation des soins. Les nombreux retours d’expérience (RETEX) qui en ont résulté ont conduit à deux conclusions :
-
pour le système de santé, le point commun de ces situations est leur impact sur les soins. Elles nécessitent de mettre en place une organisation exceptionnelle pour apporter une réponse médicale spécifique et adaptée. Elles constituent donc des SSE ;
-
contrairement aux réactions initiales au décours de chaque crise, pour anticiper et organiser les réponses à tous les types de SSE, la multiplication des plans n’est pas la bonne solution, il faut une réponse globale : le dispositif ORSAN (organisation de la réponse sanitaire).
Réponse du système de santé aux situations sanitaires exceptionnelles : le dispositif ORSAN (rang A)
Depuis 2016, le dispositif ORSAN a été introduit dans le code de la santé publique pour faire face aux SSE. Il a depuis été modifié à de nombreuses reprises pour prendre en compte les RETEX des SSE récentes.
Sa dernière évolution date de 2024 et s’accompagne de la publication de deux documents : le « Guide méthodologique d'élaboration du dispositif ORSAN régional » et le « Guide méthodologique d’élaboration du plan de gestion des tensions hospitalières et des situations sanitaires exceptionnelles des établissements de santé ». Le dispositif ORSAN a pour objectif d’organiser la réponse du système de santé, la mobilisation des professionnels de santé et la montée en puissance des opérateurs de soins, pour faire face aux SSE quel qu’en soit le type. Il est déclenché par le directeur de l’agence régionale de santé (ARS) à la demande des services hospitaliers ou préhospitaliers. C’est une organisation cohérente et globale du système sanitaire apportant une réponse progressive adaptée aux besoins de la population, à l’ampleur de la SSE et anticipant son risque d’aggravation ou d’extension. Le dispositif ORSAN optimise la prise en charge des victimes de la SSE, définit les parcours de soins des patients et structure les filières de soins. Il précise les approches les plus efficientes au sein de chaque territoire en prenant en compte les particularités et les ressources locales disponibles. Il permet d’assurer les meilleurs soins aux blessés ou aux malades directement concernés par la SSE, tout en préservant le plus efficacement possible la continuité des soins courants. Le dispositif ORSAN et le dispositif ORSEC (organisation de la réponse de sécurité civile) du ministère de l’Intérieur sont complémentaires. Les mesures prises au titre du dispositif ORSEC ou du dispositif ORSAN peuvent ainsi être mises en œuvre concomitamment dans le cadre d’une SSE nécessitant l’intervention de moyens de secours importants car impliquant de nombreuses victimes. Leur articulation permet notamment de favoriser et garantir la continuité des parcours de soins.
Le dispositif ORSAN comprend plusieurs plans et les dispositions transversales qui constituent la réponse opérationnelle aux SSE. Mais il concerne aussi l’anticipation et la préparation de ces mesures : la formation des personnels, l’élaboration des besoins en matériels et la réalisation d’exercices de mise en situation.
Plans et dispositions transversales du dispositif ORSAN
Cinq plans opérationnels de réponse aux SSE constituent le dispositif ORSAN :
-
le plan ORSAN AMAVI (accueil massif de victimes) concerne l’afflux d’un grand nombre de blessés à la suite d’un accident collectif catastrophique, d’un attentat ou d’une catastrophe naturelle. Le plan AMAVI peut être coordonné avec le plan préhospitalier NOVI (nombreuses victimes) du dispositif ORSEC placé sous l’autorité du préfet ;
-
le plan ORSAN MEDICO-PSY (médico-psychologique) porte sur la prise en charge de nombreuses victimes blessées psychiquement au cours d’un événement grave ;
-
le plan ORSAN EPI-CLIM (épidémie saisonnière et phénomène climatique) concerne un afflux de patients à la suite d’une épidémie saisonnière (type bronchiolite ou grippe), de tensions hospitalières persistantes, d’un événement de nature climatique ou environnemental (pollution, canicule, grand froid, etc.) ;
-
le plan ORSAN REB (risque épidémiologique et biologique) répond à différents types de risque épidémique et biologique. Il comprend les différentes phases de réponse à une pandémie (endiguer l’introduction, limiter la propagation, atténuer les effets, anticiper les éventuels rebonds). L’exemple d’application le plus récent en est la pandémie de Covid- 19 ;
-
le plan ORSAN NRC (nucléaire, radiologique, chimique) traite les victimes contaminées par un agent chimique (incluant les toxines), nucléaire ou radiologique, et les victimes irradiées.
Outre ces cinq plans génériques, des plans spécifiques peuvent être développés dans certaines régions pour faire face à des risques particuliers, sismique ou cyclonique par exemple.
Le dispositif ORSAN est doté de neuf dispositions spécifiques transversales (DST) :
-
mobilisation des ressources humaines de renfort ;
-
organisation d’une campagne de vaccination exceptionnelle en structure sanitaire ;
-
montée en puissance et dilatation de l’offre de soins critiques ;
-
organisation des évacuations sanitaires de masse ;
-
coordination de la continuité de la prise en charge médicale des patients en cas d’évacuation de structures sanitaires ;
-
organisation d’une campagne de dépistage massif d’un agent infectieux ;
-
coordination du renforcement de la sécurisation des structures sanitaires ;
-
cybersécurisation des établissements sanitaires ;
-
accueil et gestion des ressources humaines de renfort projetées.
Ces DST viennent en complément des cinq plans opérationnels de réponse aux SSE.
Points forts du dispositif ORSAN
Globalité du dispositif
Le dispositif concerne l’ensemble des secteurs de l’offre de soins. Il implique donc les établissements de soins mais aussi :
-
les soins de ville : la participation des soins ambulatoires et de la médecine libérale se révèle indispensable ; cette complémentarité démontre sa pertinence dans le cadre d’une pandémie ;
-
les établissements et services médico-sociaux (dont les établissements d’hébergement pour personnes âgées dépendantes [Ehpad]), particulièrement impactés par la canicule et le Covid- 19 par exemple, qui disposent d’un plan spécifique dit « plan bleu ».
Organisation stratifiée et complémentaire
Le dispositif ORSAN se décline à tous les niveaux d’organisation du système de soins : dans chaque établissement, au niveau départemental, régional et zonal. Dans le cadre du dispositif ORSAN régional, l’ARS classifie chaque établissement en fonction du rôle qu’il doit jouer dans les parcours de soins en cas de SSE. Cette classification détermine les établissements de première ligne qui disposent d’un service d’urgence et d’un plateau technique de référence, et ceux de deuxième ligne qui ont des services hospitaliers de spécialité mais sans service d’urgence. Les établissements de troisième ligne sont ceux qui viennent seulement en renfort, notamment en acceptant des patients transférés des deux catégories précédentes. Lorsque la SSE prend la dimension d’une crise sanitaire, elle est gérée au niveau national par le Centre opérationnel de régulation des réponses aux urgences sanitaires et sociales (CORRUSS) qui fait partie du Centre de crises sanitaires (CCS) du ministère de la Santé.
Volet préhospitalier
Dans tous les plans ORSAN, il existe un volet préhospitalier qui implique les SAMU et les structures mobiles d’urgence et de réanimation (SMUR). Ces structures médicales sont spécifiques du système d’urgence français ; elles permettent des prises en charge préhospitalières spécialisées et coordonnées avec les soins hospitaliers.
SAMU
Sa mission habituelle est de recevoir les appels d’urgence (par le 15 ou le 112) et d’y apporter la réponse médicale la plus adaptée. De ce fait, au cours d’une SSE, la régulation médicale du SAMU peut jouer plusieurs rôles :
-
l’identification de la SSE ; elle reçoit les appels des témoins ou des victimes de la SSE et déclenche des moyens d’intervention pour débuter la prise en charge des victimes. Dans le cadre d’une SSE de cinétique rapide (un accident majeur ou un attentat terroriste) provoquant de multiples blessés, le 15 reçoit un afflux d’appels très rapide concernant ces derniers. Lorsqu’un phénomène de cinétique plus lente se manifeste, le 15 réceptionne un nombre important d’appels de patients, de plus en plus nombreux, présentant tous les mêmes symptômes d’une maladie connue ou inconnue ;
-
l’alerte ; la régulation médicale communique les informations relatives à la SSE aux autorités sanitaires et aux établissements de soins de première ligne, qui peuvent ainsi anticiper l’évolution et déclencher les plans adaptés ;
-
la régulation des admissions hospitalières ; la régulation médicale permet d’identifier au téléphone les victimes de la SSE. Elle les oriente alors, par des moyens spécifiquement adaptés, vers les parcours de soins et les structures qui ont été prévus par le dispositif ORSAN. Dans de nombreux départements, la régulation médicale du SAMU est maintenant incluse dans le service d’accès aux soins (SAS). Le SAS associe l’aide médicale urgente et la régulation des appels de « soins non programmés » gérés par la médecine libérale. Le SAS peut donc apporter un large éventail de réponses aux demandes du public, depuis un simple conseil après évaluation téléphonique jusqu’à l’intervention d’une équipe de réanimation d’un SMUR. Cette coordination entre les soins de ville et l’hôpital est très utile en cas de SSE. Elle a été largement utilisée au cours de la pandémie de Covid- 19 pour informer les patients des mesures à prendre au début des symptômes, pour évaluer la gravité et faciliter la prise en charge dans des structures hospitalières ou en ambulatoire ;
-
l’organisation des transports vers les structures de soins ; la régulation médicale du SAMU participe à la mobilisation des moyens de transport sanitaire pour évacuer vers les structures adaptées les victimes d’une SSE. Elle organise aussi les transferts interhospitaliers des patients les plus gravement atteints.
SMUR
Les équipes de réanimation préhospitalière des SMUR sont régulées par le SAMU et ont plusieurs rôles dans la prise en charge des victimes de SSE :
-
la médicalisation de l’évaluation initiale de la situation sur le terrain. Elle permet à la régulation médicale d’analyser la gravité de la situation et de dimensionner les renforts médicaux et d’en organiser l’envoi sur le terrain ;
-
la catégorisation des victimes selon la gravité de leur état et la nécessité de soins prioritaires, qui correspond au processus de triage médical ;
-
la réalisation de soins spécialisés de réanimation sur le terrain, dont la complexité est adaptée aux circonstances, notamment en cas de prise en charge simultanée d’un grand nombre de victimes. Ils peuvent être réalisés soit directement sur le site, soit au sein d’un poste médical avancé ;
-
la facilitation de la répartition des victimes au sein des filières de soins par l’envoi d’un médecin régulateur du SAMU sur les lieux, dans les situations qui imposent un déploiement important de moyens de secours et de soins sur un ou plusieurs sites où sont concentrées les victimes.
SAMU et SMUR, maillons préhospitaliers essentiels
La régulation médicale du SAMU et l’intervention d’équipes médicales du SMUR sur le terrain permettent ainsi de dispenser aux victimes les plus gravement atteintes des soins médicaux et d’utiliser l’ensemble des ressources hospitalières disponibles pour les admettre. Elle peut donc fragmenter l’afflux de victimes dès la phase préhospitalière en les répartissant sur plusieurs établissements d’un département ou d’une région. Cette stratégie permet de limiter la mise en tension systématique des établissements hospitaliers situés à proximité d’un accident catastrophique. Cependant, elle ne supprime pas la nécessité d’un plan d’organisation de l’établissement hospitalier, de réorganiser les soins pour accueillir un grand nombre de victimes régulées ou non régulées se présentant spontanément.
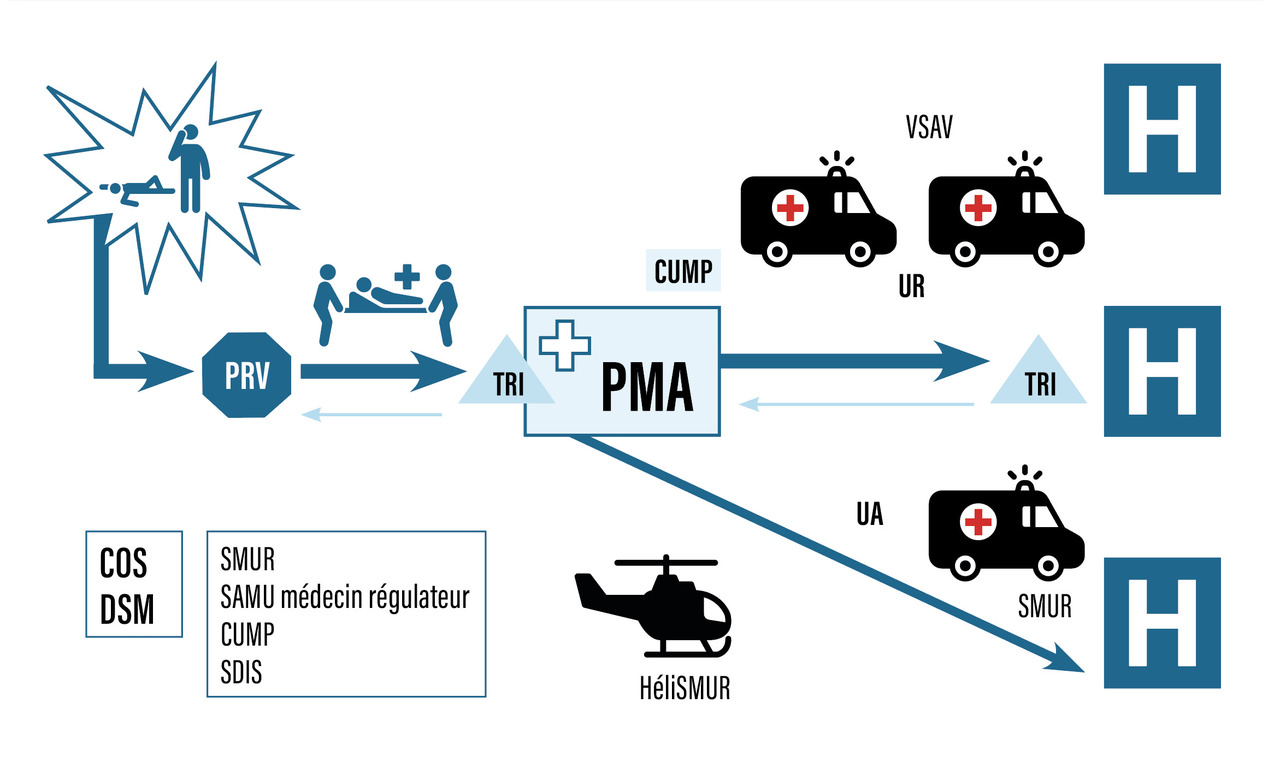
La mobilisation du dispositif préhospitalier s’effectue en première intention dans le cadre du dispositif départemental, mais pour les SSE de grande ampleur ou de longue durée, elle peut être étendue à une ou plusieurs régions ou à la zone de défense. SAMU et SMUR ont aussi en charge les évacuations sanitaires de masse, organisées au niveau national, comme cela a été nécessaire au cours de certaines phases de la pandémie à Covid- 19. La figure 1 illustre le dispositif préhospitalier de prise en charge de nombreuses victimes (NOVI). Le plan NOVI-ORSEC s’articule avec le dispositif AMAVI-ORSAN. En effet, les équipes médicales des SAMU et des SMUR assurent la médicalisation sur le terrain de la chaîne médicale de l’avant. Le directeur des secours médicaux (DSM) est nommé par le commandant des opérations de secours et le préfet du département. Cette fonction peut être attribuée au médecin chef du service départemental d’incendie et de secours ou au responsable du SAMU départemental.
Plan de gestion des tensions hospitalières et des situations sanitaires exceptionnelles des établissements de santé (PGTHSSE) [rang B]
Organisation
Il s’agit de la déclinaison opérationnelle du dispositif ORSAN au niveau de l’établissement de santé. Son élaboration est obligatoire ; elle est réalisée sous l’égide de l’ARS et fait partie des éléments requis pour la certification de l’établissement.
Le PGTHSSE a pour but, au niveau de l’établissement, de répondre à une situation de tension et/ou à une demande accrue de soins. Il permet à l’établissement de modifier temporairement sa façon de fonctionner. Le déclenchement du PGTHSSE est effectué par le directeur général de l’établissement en relation avec l’ARS. Il est envisagé dès que les besoins de soins dépassent les moyens ordinaires. Il peut être déclenché seul ou en conjonction avec la mobilisation du dispositif préhospitalier et/ou le déclenchement de plans de secours du domaine ORSEC.
Le plan est conçu pour être utilisé de manière graduelle :
-
le niveau 1 correspond au « plan de mobilisation interne ». Il concerne une tension qui dépasse les fluctuations habituelles de l’activité de l’établissement. La gestion de cette situation nécessite une organisation spécifique, une mobilisation adaptée des ressources internes de l’établissement pour optimiser la prise en charge des patients et une vigilance active concernant l’évolution. Cependant, elle ne compromet pas le fonctionnement courant de l’établissement. C’est typiquement ce qui peut se produire au cours d’une épidémie hivernale, de la réponse à un accident catastrophique à effet limité, ou du manque de personnel dans certains services spécialisés. La réponse doit permettre un retour rapide à un régime courant d’activité ;
-
le niveau 2 correspond au plan blanc. L’établissement est confronté à une situation qui risque d’avoir un impact majeur sur son fonctionnement et de provoquer un déséquilibre dangereux de l’offre et de la demande de soins. Cet événement est potentiellement fortement consommateur de moyens. L’établissement doit donc se réorganiser de manière très significative pour augmenter son potentiel de prise en charge. Il faut qu’il se recentre sur le traitement des victimes de la SSE, tout en conservant l’essentiel de la prise en charge des autres patients. Pour cela, il met en place une organisation exceptionnelle des parcours de soins, des protocoles de prise en charge adaptés au niveau de tension et à l’afflux de victimes (par exemple, triage des patients, rationalisation des examens complémentaires, mutualisation des équipes soignantes). Cette organisation comprend aussi des mesures spécifiques au type de situation qui est à l’origine de la SSE, par exemple la décontamination des victimes, la protection des personnels en cas de risque de contagion ou de contamination, etc.
Le plan blanc mobilise, de manière exceptionnelle, l’ensemble des capacités humaines, logistiques et médicales de l’établissement (par exemple, le maintien sur place des équipes, le rappel de personnels en repos, la réaffectation de personnels dans les services de première ligne, etc.). Il peut aussi éventuellement prévoir des renforts provenant d’autres établissements de santé (par exemple, le recours à des chirurgiens ou des médecins spécialisés). Il utilise, si nécessaire, un plan anticipé de régulation des admissions avec le SAMU, la déprogrammation de patients et la libération de lits par sortie anticipée. Le plan blanc s’accompagne aussi de mesures logistiques et matérielles qui ont été préalablement préparées pour permettre la montée en puissance de la capacité de soins de l’établissement. La réponse aux attentats terroristes de 2015 et à la pandémie de Covid- 19 sont des exemples de déclenchement du plan blanc, niveau 2 du PGTHSSE.
Cellule de gestion de crise hospitalière
La cellule de gestion de crise hospitalière est responsable de la mise en œuvre des mesures du plan. C’est l’unique organe de décision et de coordination au sein de l’établissement de santé (ES) qui, autour du directeur, va permettre l’adaptation de l’offre de soins à la SSE et la gestion des différents niveaux du plan. Sa taille et sa composition sont adaptées au niveau de déclenchement. Pour le plan de mobilisation interne, une cellule restreinte est suffisante. Pour le plan blanc, c’est la cellule complète qui est mobilisée. Elle doit être activée en moins de quarante-cinq minutes et disposer de moyens autonomes pour fonctionner : une salle assez vaste, des postes de travail, un secrétariat et des moyens de communication adaptés. La gestion d’un ES dans le cadre du plan blanc est complexe et nécessite une organisation spécifique et la coordination de nombreuses actions. Elle est répartie autour de plusieurs fonctions :
-
la fonction centrale est la « décision ». Elle est incarnée par le directeur de l’ES, un directeur opérationnel, le référent des plans de l’établissement et le directeur médical de crise. Cette fonction est fondamentale car elle assure le pilotage de la réponse, la mise en place du plan et les contacts avec les autorités ;
-
la fonction « préhospitalière », en relation avec le SAMU, permet de suivre le dispositif préhospitalier et l’évolution de la SSE. La fonction « suivi des victimes » est très importante pour assurer la traçabilité des prises en charge. Elle utilise notamment le dispositif informatique national SI-VIC (système d’information de suivi des victimes). Elle met aussi en place l’accueil et l’accompagnement des familles de victimes ;
-
la fonction « parcours de soins » gère la prise en charge des victimes dans l’établissement (accueil, triage, mobilisation des plateaux techniques, des filières d’aval des urgences, implication des services spécialisés et de l’urgence médico-psychologique) ;
-
la fonction « sécurité » gère la protection de l’établissement tant sur le plan structurel que sur le respect de la confidentialité et sur la protection des données numériques ;
-
la fonction « logistique » détermine les moyens matériels et médico-techniques et en organise la mobilisation ;
-
la fonction « communication » interne et externe à l’établissement fait le lien en particulier avec les médias.
Directeur médical de crise
Il est le chef d’orchestre médical de l’organisation de la prise en charge immédiate des victimes. Il fait partie d’une liste de médecins qui ont été préidentifiés pour cette tâche par le directeur de l’ES et le président de la commission médicale d’établissement (CME). Il anticipe l’arrivée des victimes, en relation avec le SAMU. Il organise le triage médical des victimes, dès l’arrivée au service d’urgence (encadré Tri médical) [rang B], il mobilise les services de première ligne et coordonne les étapes du parcours de soins jusqu’à l’admission dans un service d’hospitalisation adapté. C’est l’interlocuteur médical de la cellule de crise hospitalière. À ce titre, il propose à la cellule la stratégie médicale de l’établissement, l’évaluation des ressources médicales nécessaires et les mesures de réorganisation des soins pour adapter l’offre de soins à la SSE. En lien avec le directeur de l’ES et le président de la CME, il concourt à l’application dans les services des décisions de la cellule de gestion de crise.
Levée du plan
La levée du plan est une phase tout aussi critique que son déclenchement. Elle doit être anticipée et les modalités doivent en être connues et diffusées à l’ensemble des services de l’ES.
Pour les SSE à cinétique courte, il faut notamment s’assurer que tous les services qui ont été mobilisés ont bien reçu la notification de la levée du plan.
Pour le plan blanc, qui modifie profondément le fonctionnement de l’établissement, une période de récupération progressive de l’établissement peut être nécessaire avant le retour à une situation normale. Le plan blanc est un dispositif exceptionnel qui a un coût humain et financier important, il ne peut pas être un mode de fonctionnement régulier. Son déclenchement est de la responsabilité du directeur de l’établissement en lien avec l’ARS. Chaque déclenchement d’un plan fait l’objet d’un débriefing. Ce débriefing, organisé par des personnels formés, est nécessaire pour analyser le plan, son déclenchement, ses conséquences et le vécu des équipes qui y ont participé. Ces éléments font partie du RETEX formalisé, qui est établi par la direction de l’ES.
Mesures complémentaires des plans ORSAN
Savoir se protéger face à une SSE (rang A)
Il est important pour tout médecin ou tout soignant confronté à une SSE d’être capable de se protéger. En effet, s’il devient lui-même une victime, il sera dans l’incapacité d’assurer sa mission de soin au moment où il est urgent d’agir et où les ressources peuvent manquer pour faire face à un afflux de victimes. Les mesures à mettre en œuvre pour se protéger dépendent des circonstances, du type de SSE et de la mission du médecin.
Dans le contexte préhospitalier, l’intervention médicale s’effectue dans le cadre d’un plan. La première mesure de protection est donc de respecter les zones de danger identifiées par les équipes de secours sur place.
L’équipe médicale intervient le plus vite possible, mais dans une zone sécurisée par les services de secours (police, pompiers). Le médecin et son équipe ne sont pas censés s’engager dans une zone ou un bâtiment dans lequel il existe un danger évident ou potentiel d’incendie, d’intoxication, d’explosion ou d’effondrement. De même, dans le contexte d’un attentat terroriste ou d’une fusillade, l’équipe médicale doit veiller à ne pas s’exposer aux tirs des agresseurs. Elle doit respecter le zonage mis en place par les forces de l’ordre et ne pas s’engager en zone rouge, dite « d’exclusion », ou en zone orange, dite « d’extraction ». Le poste médical avancé (PMA), où se concentre les moyens médicaux, est implanté dans un endroit à l’abri d’une aggravation, c’est-à-dire en zone verte sécurisée. Cependant, il existe des exceptions : par exemple, une équipe SMUR entraînée peut participer en tenue de protection nucléaire, radiologique, biologique et chimique (NRBC) au triage et à la décontamination des victimes sur le terrain ; elle peut aussi intervenir au point de rassemblement des victimes (PRV) entre la zone orange et la zone verte, sous couvert d’une protection policière. Ceci souligne l’importance d’une intervention conjointe des différents services d’urgence et du partage de l’information concernant le risque et les actions en cours.
La protection des équipes hospitalières fait aussi partie de la réponse aux SSE. Par rapport aux soins quotidiens, elle prend un relief particulier dans le cadre d’un afflux dans un SAU de victimes qui peuvent être contaminées, contaminantes ou contagieuses. Les mesures de protection s’intègrent dans les plans blancs ORSAN correspondants :
-
identification rapide du risque en analysant les symptômes initiaux des victimes d’une intoxication collective (appelés toxidromes) ou les signes cliniques d’une maladie transmissible. Le contexte, le lieu de survenue, les informations transmises par les témoins ou les secours sont aussi importants. Ces informations permettent de donner l’alerte dans l’établissement et de déclencher, si c’est indiqué, le plan ORSAN correspondant. Elles sont aussi transmises au SAMU, qui peut corroborer les faits observés ;
-
isolement des victimes suspectes d’être contaminantes ou contagieuses dans un lieu identifié (extérieur ou intérieur) au SAU ;
-
port des tenues de protection adaptées au risque par les personnels recevant ou soignant les victimes. La figure 2 montre une tenue de décontamination chimique portée par un personnel soignant à l’entrée d’une chaîne de décontamination à l’entrée de l’hôpital ;
-
en cas de contamination chimique, mise en place de mesures de décontamination sommaire (notamment le déshabillage) puis déploiement d’une chaîne de décontamination de l’établissement (ou mobile, mise en place par le service départemental d’incendie et de secours [SDIS]).
Ces mesures permettent ainsi aux équipes d’urgence de dispenser les soins adaptés à la situation avec le maximum de sécurité et d’efficacité.
L’intrusion d’un agresseur armé dans un SAU ou tout autre service hospitalier est une éventualité particulièrement dangereuse. La protection du personnel et des patients nécessite d'alerter très rapidement le service de sécurité de l’établissement (sans utiliser l’alarme d’évacuation incendie) et les forces de l’ordre. Elle repose sur des mesures immédiates de confinement dans des locaux sécurisés, pour les personnels et les patients dont ils ont la responsabilité. Ces mesures sont maintenues jusqu’à l’intervention des forces de l’ordre et la neutralisation de l’agresseur.
Enfin, se protéger face à une SSE ne s’improvise pas. Ces mesures sont incluses dans des formations et des exercices d’entraînement qui sont réalisés en amont. S’y associent des mesures générales de protection, importantes pour les personnels soignants au quotidien comme en cas de SSE, telles que les gestes barrières et la vaccination spécifique dans le contexte d’épidémie pouvant prendre la dimension d’une SSE.
Prise en charge médico-psychologique
Elle s’adresse non seulement aux victimes mais aussi au personnel soignant. Au décours de l’événement, ils peuvent bénéficier d’une évaluation du risque de syndrome de stress post-traumatique, de mesures préventives et, si nécessaire, d’une prise en charge.
Savoir apporter son aide en préhospitalier (rang A)
Apporter son aide en préhospitalier en tant que médecin dans le cadre d’une SSE peut recouvrir des circonstances et des niveaux d’implication très différents.
Plusieurs situations peuvent être envisagées.
Le médecin fait partie d’une équipe de secours qui est missionnée pour intervenir sur le terrain. Il s’agit donc d’un médecin SAMU-SMUR, d’un médecin sapeur-pompier dont l’intervention est régie par le plan qui a été déclenché. Dans le cadre plan NOVI, il est intégré dans la chaîne préhospitalière de secours et de soins qui est dirigée par le DSM. À ce titre, il peut être affecté à la médicalisation de l’avant des personnes gravement blessées, au triage à l’entrée ou aux soins à l’intérieur du PMA, à la régulation médicale sur site, aux évacuations et aux transports médicalisés vers les hôpitaux recevant les victimes.
L’intervention médicale préhospitalière n’est pas limitée aux médecins urgentistes. Dans le cadre d’une pandémie (plans ORSAN REB, EPIVAC) ou de SSE climatique (ORSAN CLIM) où il est nécessaire de prendre en charge des victimes ambulatoires, en ville ou à domicile, les médecins généralistes sont des acteurs fondamentaux du plan. Ce plan, qui peut être national, est coordonné sur le terrain par les ARS.
Le médecin peut avoir été prépositionné à l’endroit où survient une SSE. C’est le cas, par exemple, pour les établissements dans lesquels il existe un risque spécifique (usine ou chantier de grande ampleur…).
Réglementairement, un médecin du travail peut être affecté à ce type de sites. En cas de SSE, son action s’intègre à celle des secours.
La présence d’un médecin peut aussi faire partie d’un dispositif prévisionnel de secours (par exemple, dans un stade ou lors d’un rassemblement de foule important). En cas de SSE, la présence de ces médecins, outre leur activité propre (urgence ambulatoire et infirmerie) fait partie du plan de secours. Elle constitue un élément précurseur du plan. Leur rôle comprend notamment l’alerte initiale et l’évaluation de la situation, le déclenchement du plan local SSE, les premiers soins d’urgence et l’organisation de la réponse médicale initiale sur site. Leur mission, pour laquelle ils sont formés, est coordonnée avec celle des secours extérieurs, et s’intègre alors dans le plan déclenché.
Au cours d’une SSE telle qu’un accident catastrophique, la présence d’un médecin peut aussi être inopinée ou fortuite. Il peut même faire partie des impliqués. L’aide qu’il peut apporter dépend alors des circonstances et de ses compétences. Cependant, dans le système d’urgence préhospitalier français, sa présence sur place peut se révéler particulièrement utile. En effet, il peut agir de diverses manières :
-
donner une alerte comprenant une dimension médicale au SAMU ; il indique par téléphone (appel au 15) au médecin régulateur des précisions sur les circonstances, le nombre, le type et la gravité apparente des victimes ainsi que la présence de moyens de secours déjà sur place. Même fragmentaires, ces informations peuvent être très utiles pour dimensionner la réponse médicale et corroborer les éléments d’alerte des autres services d’urgence (police, pompiers) ;
-
il peut aussi, sans s’exposer lui-même au danger, inciter les impliqués à se mettre à l’abri, identifier les victimes en détresse vitale et commencer les premiers soins de sauvetage, ne serait-ce qu’au titre de l’assistance aux personnes en danger. Dans le cadre du plan NOVI lié à un attentat terroriste ou une fusillade, la mise en place immédiate de garrots improvisés ou la compression des plaies artérielles en cas d’hémorragie massive peut être déterminante pour le pronostic des victimes, a fortiori si elle est pratiquée ou dirigée par un médecin. Ces gestes, largement enseignés au cours des études médicales, sont fondés sur la stratégie de « damage control » préhospitalier employée par les militaires pour le secours au combat. Dès l’arrivée des équipes SMUR et l’identification d’un DSM, le médecin sur place transmet toutes les informations pertinentes pour l’évaluation de la situation et la prise en charge des victimes, notamment les plus gravement atteintes. Le DSM peut ensuite demander (ou non) au médecin sur place de s’associer au dispositif en fonction du contexte et des compétences médicales requises.
Savoir s’entraîner et débriefer (rang B)
Le dispositif ORSAN prévoit des formations pour les personnels et la réalisation régulière d’exercices. Ces exercices servent à former les personnels, à entretenir leurs compétences mais aussi à faire progresser les plans.
Ils font partie des critères retenus pour la certification des établissements.
Plusieurs types d’exercice peuvent être réalisés dans le contexte hospitalier et/ou préhospitalier. Il s’agit d’exercices théoriques partiels, qui portent sur tout ou partie de la stratégie de la réponse à la SSE. Ils sont souvent réalisés sous forme d’ateliers et peuvent faire appel à des animations avec des figurines simulant les personnels, les victimes et le déroulement du plan. Ce type d’exercice s’inspire des « wargames » utilisés pour la formation des militaires. D’autres exercices fonctionnels partiels sont réalisés physiquement. Ils concernent :
-
des procédures ; par exemple, rappel des personnels, organisation de la cellule de crise, utilisation du système d’identification SI-VIC, zonage des locaux d’accueil des victimes, mesures d’isolement et de confinement ;
-
l’apprentissage de techniques et l’utilisation de matériels spécifiques ; par exemple, triage des victimes, habillage et déshabillage des tenues de protection, montage et utilisation de la chaîne de décontamination NRBC, pose de garrots et gestes de « damage control ». Ces gestes techniques peuvent aussi être réalisés dans le cadre des ateliers du cours AFGSU (attestation de formation aux gestes et soins d’urgence) enseignés dans les centres d’enseignement des soins d’urgence (CESU).
Les exercices globaux sont plus complexes à organiser car ils recouvrent simultanément la majorité des actions du plan dans le domaine stratégique et fonctionnel. Par exemple, il peut s’agir d’une simulation d’un plan blanc AMAVI pour répondre à un afflux de blessés à la suite d’un attentat pour lequel le plan NOVI préhospitalier a été déclenché. Il peut s’agir aussi de simuler, dans le cadre du plan NRC, un accueil de victimes contaminées en grand nombre. Les scénarios de ces exercices comprennent la réalisation des parcours de soins dans l’établissement, nécessitent la participation de plusieurs services, des circuits fléchés avec le déploiement de matériel. Ils impliquent beaucoup de participants, des victimes simulées, des joueurs, des évaluateurs et des animateurs. Ce type d’exercice impose une forte mobilisation des personnels, une préparation rigoureuse et un débriefing structuré. En conséquence, dans les hôpitaux de première ligne, ils ne sont généralement réalisés qu’une ou deux fois par an.
Tous les intervenants dans le cadre d’un plan ORSAN doivent avoir participé à des exercices au cours de leur formation. Ils peuvent être effectués dans le cadre d’un service, d’un établissement (plan de formation aux SSE), ou être intégrés dans un exercice de grande envergure départemental, régional ou national.
À la suite d’un exercice, notamment quand il est complexe, ou du déclenchement d’un plan pour répondre à une véritable SSE, le débriefing est une étape importante de l’évaluation et de la capitalisation des expériences. Il peut prendre plusieurs formes :
-
le débriefing à chaud est réalisé au décours immédiat de l’événement, en groupe avec un animateur. Il rassemble les intervenants qui présentent et commentent à tour de rôle, fonction par fonction, leurs actions. Il permet d’analyser collectivement ce qui a été accompli : le déroulement du plan et les actions des personnels, les résultats et le vécu des participants. Les points positifs et ceux qui nécessitent une amélioration sont mis en évidence ;
-
le débriefing à distance ne se limite pas à l’évaluation de la performance individuelle des participants, il prend en compte la globalité de la réponse, la compréhension de la situation, la coordination des équipes et la pertinence du plan. Ces informations sont essentielles pour faire évoluer les plans ; elles servent de base à l’amélioration continue du dispositif. Elles permettent ainsi de capitaliser sur les leçons des expériences réelles, mais aussi sur des simulations. Ces débriefings sont donc des outils qui concourent au retour d’expérience (RETEX) global de l’événement. Ce RETEX donne lieu à un rapport. Ces procédures doivent être distinguées du débriefing psychologique : il s’agit d’une technique d’entretien utilisée par les psychiatres des cellules d’urgence médico-psychologique (CUMP), qui analysent l’impact potentiel d’un événement catastrophique sur les victimes et les personnels qui sont intervenus pour les secourir. C’est donc une procédure médicale qui participe à la prévention et au traitement du syndrome de stress post-traumatique.
Conclusion
En quarante ans, les situations, les modalités d’exercice, les technologies ont évolué et ont conduit à la création de dispositifs toujours plus ambitieux pour répondre au mieux aux besoins des patients, au quotidien comme au cours d’une SSE. Ainsi, loin d’être gravés dans le marbre, les plans du dispositif ORSAN doivent être régulièrement analysés et mis à jour. Ils doivent s’enrichir des RETEX des événements réels ou des exercices. Ils peuvent aussi être complétés par de nouvelles dispositions découlant des connaissances médicales ou techniques, renforçant ainsi la réponse aux SSE.
Tri médical (rang B)
Le tri médical (ou triage) est une technique issue de la médecine militaire. Elle est utilisée pour adapter l’organisation des secours et des soins à un afflux de victimes lorsque les ressources sont limitées. Il s’oppose à la tendance naturelle du « première victime arrivée, première soignée ». Le médecin trieur évalue la situation, répartit les moyens dont il dispose et prend en priorité les victimes les plus gravement atteintes qu’il peut sauver.
Dans le cadre des plans NOVI et AMAVI, le triage est effectué par un médecin. Il utilise une catégorisation simplifiée :
-
les urgences absolues (UA) sont prioritaires pour une évacuation vers l’hôpital et une prise en charge rapide, par des moyens médicalisés. Les extrêmes urgences (EU) constituent un sous-groupe de patients qui nécessitent un acte chirurgical d’hémostase le plus rapide possible ;
-
les urgences relatives (UR) sont prises en charge par des moyens non médicalisés. Elles ne présentent pas de détresse vitale et leur traitement est plus simple et moins urgent.
Le triage n’est pas une dégradation des soins ; il bénéficie aux patients les plus gravement atteints. C’est une mesure respectant les principes éthiques, car il ne prend en compte que les critères médicaux de la victime et il est effectué par des professionnels formés, utilisant une technique reconnue. Le triage est évolutif et peut être répété à plusieurs étapes du parcours de soins. Il peut être adapté à tout type de situation sanitaire exceptionnelle entraînant un afflux de victimes. Au cours d’une pandémie par exemple, il permet d’organiser l'admission des patients les plus gravement atteints en réanimation.
Mesures concrètes du plan blanc AMAVI
Le plan blanc (niveau 2 du PGTHSSE) AMAVI est un des plans du dispositif ORSAN les plus fréquemment déclenchés. Il répond à la prise en charge d'un afflux massif de victimes à la suite d’un accident catastrophique ou d’un attentat terroriste. Le déclenchement de ce plan par le directeur de l’établissement de soins se traduit par la mise en place de mesures très concrètes :
-
activation, dès réception de l’alerte ou des premières victimes, de la cellule de gestion de crise hospitalière et mobilisation du directeur médical de crise (DMC) qui prend la direction opérationnelle du dispositif ;
-
mise en relation avec le SAMU et l’agence régionale de santé (ARS), et transmission des capacités immédiates de prise en charge de l’établissement (adultes et pédiatriques) et de leur évolution ;
-
sécurisation des accès, avec une extrême vigilance dans le contexte d’un attentat terroriste ;
-
mise en place de la signalétique permettant notamment d’orienter les victimes et les véhicules de secours vers le service d’accueil des urgences (SAU) ou le lieu d’accueil dédié ;
-
organisation du parking et du déchargement des victimes devant l’entrée du SAU ;
-
mise en œuvre du renfort d’effectifs médicaux et paramédicaux pour l’accueil et le tri médical (urgences absolues/urgences relatives) au SAU ;
-
réorganisation, suivant le plan prévu, des locaux du SAU affectés à la zone de tri des patients, à la zone de dégagement des patients présents et aux zones de regroupement des victimes en fonction de leur gravité (zones UA et UR) et des priorités de prise en charge (intervention chirurgicale prioritaire) ;
-
gestion des renforts humains des services mobilisés (maintien sur place, rappel des personnels en repos, prolongation d’ouverture de la crèche du personnel) ;
-
mise à disposition du matériel supplémentaire dédié au plan blanc ;
-
organisation de l’augmentation d’activité des blocs chirurgicaux en gérant le tableau opératoire : finalisation des interventions en cours, report des actes non urgents, mise en place d’un circuit des urgences absolues chirurgicales dans le bloc ;
-
organisation de l’accueil des personnes se présentant pour une urgence courante dans une zone dédiée ;
-
mise en place d’un secrétariat dédié aux victimes et à leur identification (intégration des données dans SI-VIC) pour assurer l’identitovigilance ; sécurisation du mode de gestion des victimes « non identifiées » (bracelet SINUS [système d’information numérique unique standardisé] ou bracelet délivré par l’hôpital) ;
-
gestion des places en salle de surveillance post-interventionnelle (SSPI) et des lits d’aval dans les unités d’hospitalisation concernées ;
-
mise en place du dispositif d’urgence médico-psychologique à destination des impliqués, des familles de victimes, des victimes somatiques hospitalisées et des soignants ;
-
organisation de l’accueil des familles (circuit, prise en charge et lieux d’attente spécifiques avec toutes les commodités...).
Drapeaux rouges
-
Les consignes de sécurité doivent être parfaitement appliquées au cours d’une situation sanitaire exceptionnelle (SSE). Un médecin blessé, contaminé ou incapable de soigner devient une victime de plus. C’est une double erreur : pour lui et pour la réponse à la SSE.
-
Le premier médecin au contact d’un afflux de victimes sur le terrain ou aux urgences de l’hôpital ne doit pas se précipiter pour prendre en charge une victime en oubliant de donner une alerte circonstanciée. C’est une erreur qui risque de faire perdre du temps et de l’efficacité au déclenchement du plan.
-
La réponse à une SSE ne s’improvise pas : il faut s’être préparé pour agir avec calme, précision et suivre les consignes du plan. L’improvisation ou des ordres contradictoires provoquent une agitation désordonnée.
-
À l’arrivée d’un afflux de victimes, le tri médical est essentiel pour définir les situations les plus urgentes. Considérer que les victimes doivent être prises en charge dans leur ordre chronologique d’arrivée est une erreur.
-
L’identitovigilance et le contrôle des prescriptions doivent être une préoccupation permanente.
Une situation sanitaire exceptionnelle (SSE) provoque un déséquilibre entre l’offre et la demande de soins. Elle nécessite une adaptation de l’organisation des soins, qui prend la forme de plans.
Le système de santé s’est doté du dispositif ORSAN (organisation de la réponse sanitaire) pour faire face à tous types de SSE. Il se décline à toutes les échelles, de la dimension nationale jusque localement dans un établissement.
En préhospitalier, le dispositif ORSAN s’articule avec le dispositif ORSEC (organisation de la réponse de sécurité civile) du ministère de l’Intérieur. Le plan NOVI (nombreuses victimes) ORSEC repose sur les équipes médicales des SAMU/SMUR du dispositif ORSAN pour déployer une chaîne médicale de l’avant.
Chaque établissement hospitalier doit obligatoirement disposer d’un plan de gestion des tensions hospitalières et des situations sanitaires exceptionnelles des établissements de santé (PGTHSSE) qui est déclenché par le directeur de l’établissement. Ce plan comporte deux niveaux : le plan de mobilisation interne et le plan blanc.
Le plan blanc correspond au niveau 2 du PGTHSSE : il mobilise toutes les ressources de l'établissement pour faire face à une SSE importante avec notamment un afflux de victimes.
Le plan blanc réunit autour du directeur de l’établissement une cellule de gestion de crise. Le directeur médical de crise (DMC) est le chef d'orchestre de la réponse médicale. Il réorganise les parcours de soins.
Le tri médical est une technique qui permet d'identifier les patients à traiter en priorité en cas d’afflux de victimes. Il est indispensable pour optimiser l’utilisation des ressources de soins.
Le plan blanc ne s'improvise pas, il nécessite une préparation rigoureuse des personnels, des locaux, des matériels et des exercices de simulation. Toute mise en œuvre du plan blanc fait l'objet d'une analyse et d'un retour d'expérience.
L'item 333 est essentiellement organisationnel mais comprend des notions que tout médecin doit connaître, quels que soient sa spécialité et son mode d’exercice, pour s'intégrer à la réponse à une situation sanitaire exceptionnelle (SSE).
Ces notions sont indispensables pour certains spécialistes comme les urgentistes, les anesthésistes-réanimateurs, les réanimateurs et les chirurgiens. En effet, ils peuvent se retrouver en première ligne dans ces circonstances. L’item 333 peut donc faire l'objet de questions théoriques précises concernant les composants des plans et leurs domaines d'application.
Cet item pourrait aussi être utilisé dans un dossier concernant un afflux de malades ou de blessés où l’adaptation des parcours de soins serait nécessaire. Dans ce cas, les notions de triage, d'alerte, d'organisation de la gestion des tensions hospitalières pourraient être associées à la prise en charge diagnostique et thérapeutique de plusieurs patients de gravités différentes.
Guide méthodologique d’élaboration du dispositif ORSAN régional, ministère de la Santé. https://sante.gouv.fr/IMG/pdf/guide_orsan_2024.pdf
Dans cet article
- Définition d’une « situation sanitaire exceptionnelle » (rang A)
- De la médecine de catastrophe à la situation sanitaire exceptionnelle
- Réponse du système de santé aux situations sanitaires exceptionnelles : le dispositif ORSAN (rang A)
- Plan de gestion des tensions hospitalières et des situations sanitaires exceptionnelles des établissements de santé (PGTHSSE) [rang B]
- Mesures complémentaires des plans ORSAN
- Conclusion

 Encadrés
Encadrés