Objectif
Identifier les situations d’urgence et planifier leur prise en charge.
Introduction
En France, le nombre de passages liés aux urgences traumatologiques augmente chaque année. D’un côté, on retrouve une population jeune avec des traumatismes des membres secondaires à la pratique du sport ou à des accidents de la voie publique comme lors de l’utilisation de la trottinette électrique, en plein essor ces dernières années. De l’autre côté, on retrouve une population âgée victime de traumatismes minimes, comme une chute de sa hauteur qui a des conséquences majeures sur l’autonomie de ces patients fragiles. La prise en charge de cette pathologie est assez codifiée aux urgences.
Le praticien a le choix entre :
- un traitement fonctionnel, avec une immobilisation partielle comme pour une entorse bénigne de la cheville ;
- un traitement orthopédique, avec la réalisation d’une immobilisation plâtrée pour une durée déterminée ;
- un traitement chirurgical par ostéosynthèse ou arthroplastie, comme dans le cadre des fractures de l’extrémité supérieure du fémur.
Il peut être utile dans certains cas de combiner deux traitements complémentaires comme la réalisation d’une immobilisation par plâtre afin de protéger un traitement chirurgical par ostéosynthèse.
Les deux objectifs communs à ces prises en charge sont :
- la réduction de la fracture si elle est déplacée, par manœuvre externe en cas de traitement orthopédique ou par abord chirurgical en cas de traitement par ostéosynthèse ;
- l’immobilisation par plâtre en cas de traitement orthopédique et à l’aide d’une plaque vissée ou d’un enclouage centromédullaire en cas de traitement chirurgical. Cette immobilisation en position réduite est réalisée pendant une période suffisamment longue pour obtenir la consolidation osseuse.
Ces traitements sont décidés et réalisés sous la responsabilité d’un médecin. La réalisation d’une immobilisation plâtrée est donc un acte médical. Comme pour une intervention chirurgicale, il est primordial de comprendre les indications du traitement orthopédique et ses limites, de connaître les étapes de la réalisation d’une bonne immobilisation plâtrée, et enfin de savoir les modalités de surveillance d’un malade sous plâtre.
Principes et indications d’un traitement orthopédique
Principes de l’immobilisation plâtrée
L’objectif d’une immobilisation plâtrée est de maintenir une articulation ou un segment osseux jusqu’à consolidation de la fracture.
Elle sera appliquée directement sur le membre si la fracture ne présente pas de déplacement ou après réduction sous sédation adaptée en cas de déplacement de la fracture.
Il existe deux grands types d’immobilisation des membres :
- la « gouttière plâtrée » entourant la moitié postérieure du membre, réalisée soit dans le cadre de l’urgence soit en postopératoire afin de limiter le risque de compression et de syndrome des loges. Dans ce cas, la gouttière est maintenue en place à l’aide d’une bande circulaire qui ne doit pas être trop serrée. La gouttière plâtrée est donc amovible afin de permettre les pansements postopératoires et la surveillance cutanée ;
- le plâtre « circulaire » entourant le membre en totalité. Il est réalisé le plus souvent en semi-urgence une fois que l’œdème a diminué, compte tenu du risque élevé de syndrome des loges. Il peut être bivalvé, c’est-à-dire coupé en deux dans le sens de la longueur immédiatement après sa confection et maintenu par une bande ou des sparadraps circulaires, afin de limiter le risque de syndrome des loges.
Le traitement orthopédique par immobilisation plâtrée présente des avantages par rapport au traitement chirurgical :
- taux de consolidation élevé, avec un risque limité de pseudarthrose. En effet, l’hématome post-fracturaire est optimal et permettra la formation d’un cal osseux primaire qui sera ossifié entre 30 et 90 jours en fonction du segment osseux ;
- absence de complications liées au traitement chirurgical (risques liés à l’anesthésie, troubles de la cicatrisation, hémorragie, lésion nerveuse…) ;
- diminution du risque infectieux.
Le risque de déplacement secondaire est l’inconvénient principal d’un traitement orthopédique. Il sera limité par la bonne réalisation de l’immobilisation plâtrée, qui sera placée au contact direct de la fracture afin d’éviter une mobilité de celle-ci. Il existe également un risque de raideur articulaire inhérent à l’immobilisation et proportionnel à la durée de celle-ci. Le plus souvent, cette raideur récupère grâce à une rééducation bien conduite. Enfin, il existe des complications thromboemboliques, qui peuvent être majorées par rapport à un traitement chirurgical, l’amyotrophie secondaire à l’immobilisation prolongée et le risque de cal vicieux en cas de mauvaise réduction initiale.
Indications du traitement orthopédique
Les indications du traitement orthopédique sont nombreuses et à prendre au cas par cas. Nous pouvons retenir que l’indication repose bien sûr sur les caractéristiques de la fracture : os atteint, orientation du trait de fracture, stabilité de la fracture, déplacement initial, fracture ouverte... Les caractéristiques du patient entrent en jeu également : l’âge, l’autonomie, les comorbidités... Les objectifs et les attentes sont différents entre une personne jeune, active et sportive et une personne âgée dont l’autonomie est réduite. En prenant l’exemple d’une fracture de l’extrémité inférieure du radius distal d’une personne âgée de plus de 80 ans, ostéoporotique, le traitement orthopédique est le traitement de choix. D’une part, la déminéralisation osseuse rend la tenue du matériel d’ostéosynthèse difficile et, d’autre part, un cal vicieux sera très bien toléré par rapport à la demande fonctionnelle.
Les indications du traitement orthopédique pour chaque articulation ou segment osseux sont détaillées dans les items dédiés.
Confection du plâtre
Cadre « légal »
Il faut débuter la préparation du plâtre en expliquant au patient ce qui va être réalisé afin de le rassurer. Pour être efficace et sûre, l’immobilisation plâtrée doit être réalisée dans des bonnes conditions. Pour cela, une aide technique est indispensable à la réalisation d’un plâtre. Son rôle sera de maintenir la réduction temporaire et de tenir le membre en bonne position afin d’aider l’opérateur à préparer le matériel. L’immobilisation doit être réalisée dans une salle dédiée, avec le matériel disponible et équipée du matériel de surveillance post-sédation. Cette salle devra être proche de la salle de radiologie afin de réaliser un contrôle post-immobilisation rapide et systématique. Dans certains cas, la réduction nécessite la réalisation de scopie afin de confirmer la restitution d’un bon alignement du segment osseux avant la confection du plâtre. Dans ce cas, il est préférable de réaliser cette réduction au bloc opératoire.
L’analgésie et/ou la sédation doivent être optimales pour la réalisation d’une immobilisation plâtrée correcte. La prise en charge de la douleur est primordiale dans le cadre des urgences traumatiques. Elle fait intervenir bien sûr les traitements médicamenteux antalgiques jusqu’au palier 3 mais également l’immobilisation du membre traumatisé. Une immobilisation par attelle sera mise en place sur le lieu du traumatisme, puis sera relayée le plus rapidement possible par une immobilisation plâtrée adaptée.
L’étendue de l’immobilisation doit être adaptée à la location de la fracture et au type de fracture. Afin d’immobiliser une fracture au niveau d’un segment osseux, il est nécessaire d’immobiliser l’articulation sus- et sous-jacente. Par exemple, pour une fracture de jambe, un plâtre cruropédieux immobilisera le membre inférieur depuis la cuisse jusqu’au pied afin d’immobiliser le genou et la cheville. De même, pour immobiliser une articulation, la contention doit prendre les pièces osseuses sus- et sous-jacentes. Il est important de laisser libre les doigts et les orteils pour permettre une mobilisation et une surveillance de leur sensibilité et leur mobilité.
La position du membre lors de l’immobilisation doit être respectée, dès la préparation et jusqu’au séchage. Elle doit maintenir le membre en position de fonction en proscrivant les positions extrêmes (pas de flexion du coude > 90 °). La position à respecter au membre supérieur : coude à 90 ° de flexion, pronosupination intermédiaire, poignet en extension neutre, pouce en opposition. Au niveau du membre inférieur : genou à 10 ° de flexion, cheville à 90 ° de flexion en luttant contre le varus de l’arrière-pied.
Préparation du membre et réalisation générale
Il faut inspecter les régions qui seront recouvertes par l’appareil plâtré, prévoir des fenêtres éventuelles au-dessus des points suspects type plaie, et nettoyer soigneusement la partie à plâtrer. Les bagues et bracelets doivent être retirés. Les immobilisations au niveau du membre supérieur sont réalisées en position assise, le membre supérieur du patient étant posé sur la table qui servira à la confection du plâtre. Pour les immobilisations du membre inférieur, la réalisation d’une botte plâtrée est plus aisée en décubitus ventral, le genou étant fléchi à 90 °. La réalisation d’une immobilisation cruropédieuse se fera en décubitus dorsal. En cas de réduction et de sédation nécessaires, le plâtre sera réalisé en décubitus dorsal avec une surveillance des paramètres vitaux et la présence d’un médecin urgentiste ou d’un médecin anesthésiste-réanimateur.
La réalisation d’une immobilisation plâtrée suit les mêmes règles pour tous les types de plâtre. Nous détaillerons ensuite les spécificités en fonction de la localisation anatomique. La réalisation commune peut être séparée en trois étapes.
1re étape : le temps de préparation
Cette étape est primordiale pour la suite de la réalisation. Elle débute par la préparation du jersey, du coton, des bandes de plâtre et des bandes circulaires de crêpe type Velpeau adaptés à la longueur et au diamètre du segment osseux immobilisé. Il est prudent de prendre entre 5 et 10 cm de plus de chaque côté car le plâtre a tendance à rétrécir après mouillage. Les tailles du jersey, du coton et des bandes de plâtre seront détaillées par la suite. Il faut recouvrir deux tiers du diamètre du membre. En moyenne, sept épaisseurs de plâtre disposées en accordéon sont nécessaires afin d’éviter un plâtre qui casse. Il faut trouver un compromis entre une immobilisation solide et légère. Tout le matériel sera prêt avant de débuter la deuxième étape. À ce moment-là, la position de fonction du membre doit être strictement respectée par le patient.
2e étape : la pose du plâtre
Le jersey est d’abord posé à même la peau en faisant attention aux plis (coude, genou, cheville). Il faut le choisir pas trop large pour éviter les plis et pas trop serré pour limiter le risque de compression. Il est possible d’utiliser deux ou trois épaisseurs de jersey sans coton en cas de plâtre après réduction d’une fracture instable, dans le but de limiter le risque de déplacement secondaire. Ensuite, une épaisseur de coton est mise en place afin de protéger la peau en insistant sur les zones d’appui à risque (malléoles, olécrane, tête de la fibula…). Les bandes de plâtre seront mouillées avec de l’eau tiède afin d’accélérer la prise du plâtre et appliquées sur le coton à la main pour être au plus près de la fracture sans être compressif. L’eau du bac de trempage sera renouvelée pour chaque appareil. Lors de cette étape de trempage, il faut insister sur l’application en faisant des allers et retours afin d’éviter des plis ou des irrégularités d’épaisseur. Les extrémités distales doivent rester apparentes et mobiles afin de pouvoir les surveiller.
3e étape : l’étape de finition
Il est possible, durant cette étape, de renforcer les zones de faiblesse où le plâtre a tendance à être fragilisé (coude, genou, plante du pied…). Pour cela, deux ou trois épaisseurs sont rajoutées uniquement dans cette zone. Le lissage est une étape importante afin d’assurer une homogénéité de l’appareil, qui augmentera sa résistance. Ensuite, une ou deux bandes de crêpe sont appliquées afin de finaliser le plâtre. Le jersey pourra être éversé aux extrémités pour protéger les bords du plâtre. Il ne faut pas trop les serrer, pour éviter un syndrome des loges. Il est également possible de terminer le plâtre avec de la résine en surface. Le patient et l’aide doivent garder la position de fonction jusqu’à la fin complète du séchage. Il faut informer que le temps de séchage complet de l’appareil plâtré dure entre 36 à 48 heures et que le patient devra rester tranquille et ne pas reposer l’appareil sur une surface dure au risque de le déformer pendant cette durée.
Une dernière vérification immédiate est réalisée avec le patient : extrémités du plâtre, vérification que le plâtre n’est pas trop serré en vérifiant la mobilité et la sensibilité des doigts et des orteils et de la circulation, vérification de la longueur du plâtre ou, inversement, des appuis trop courts (diaphyse ulnaire, tubérosité tibiale antérieure). Des retouches peuvent être réalisées, mais en cas d’anomalie plus importante, le plâtre doit être refait.
Si une immobilisation circulaire a été réalisée pour un traumatisme aigu ou après une chirurgie, il doit être fendu immédiatement d’une extrémité à l’autre, jusqu’au jersey. On écarte ensuite les deux berges du plâtre pour permettre l’expansion de l’œdème.
À la fin de la réalisation du plâtre, il faut nettoyer le membre avec un coton imbibé d’eau tiède.
Particularités en fonction du type de plâtre
Il existe de nombreux types d’immobilisation plâtrée qui ont chacun des particularités et des complications spécifiques que nous avons résumées dans le
Ce qu’il ne faut pas faire
Voici une liste de ce qu’il ne faut pas faire, en fonction des trois étapes de réalisation, au risque d’obtenir un appareil plâtré défectueux, incapable de remplir sa fonction et pouvant compromettre le devenir du malade.
1re étape : la préparation
Bandes de plâtre pas adaptées au patient : l’immobilisation risque de ne pas être efficace en cas de bandes trop petites, ou à risque de compression si les bandes de plâtre sont trop grandes.
Eau de trempage trop chaude : temps de prise accéléré.
2e étape : la réalisation
Bandes plâtrées trop mouillées : risque de plâtre noyé avec une faible résistance.
Erreurs d’essorage des bandes : temps de prise allongé en cas d’absence d’essorage pour éliminer l’eau ou pertes excessives de plâtre si essorage vertical.
Bande de plâtre circulaire trop serrée : risque de compression et d’ischémie du membre.
Fermeture de l’angle d’une articulation en cours de confection de l’appareil (coude ou cheville) : la fermeture de l’angle conduit à la création d’une arrête plâtrée se rapprochant des téguments et les comprimant.
Appareil maintenant le coude en hyperflexion : risque de syndrome de Volkmann.
Appareil ne prenant pas les articulations sus- et sous-jacentes : compromet la fixation de l’articulation ou du foyer de fracture avec risque de déplacement secondaire.
Appareil recouvrant l’extrémité distale du membre: risque de raideur articulaire (articulation métacarpo-phalangienne) et de diagnostic retardé de compression.
3e étape : la finition
Ne pas renforcer les zones de faiblesse : risque de plâtre défectueux.
Ne pas attendre le séchage complet : risque de fragiliser le plâtre et de déplacement secondaire.
Surveillance d’un malade sous plâtre
La surveillance d’un malade sous plâtre commence dès le choix du traitement orthopédique jusqu’à la réalisation correcte de celui-ci et se termine après son ablation. Par exemple, un traitement orthopédique sur une fracture déplacée instable de l’avant-bras est à risque élevé de complication (déplacement secondaire, syndrome des loges), qui nécessite une surveillance médicale rapprochée.
La première étape de cette surveillance débutera donc aux urgences immédiatement après la confection de l’immobilisation. Elle fera intervenir une surveillance clinique de la bonne tolérance du plâtre et une surveillance des paramètres vitaux après la sédation. Une radiographie post-immobilisation doit systématiquement être réalisée afin de servir de référence pour le suivi de la consolidation, même en cas de fracture strictement non déplacée.
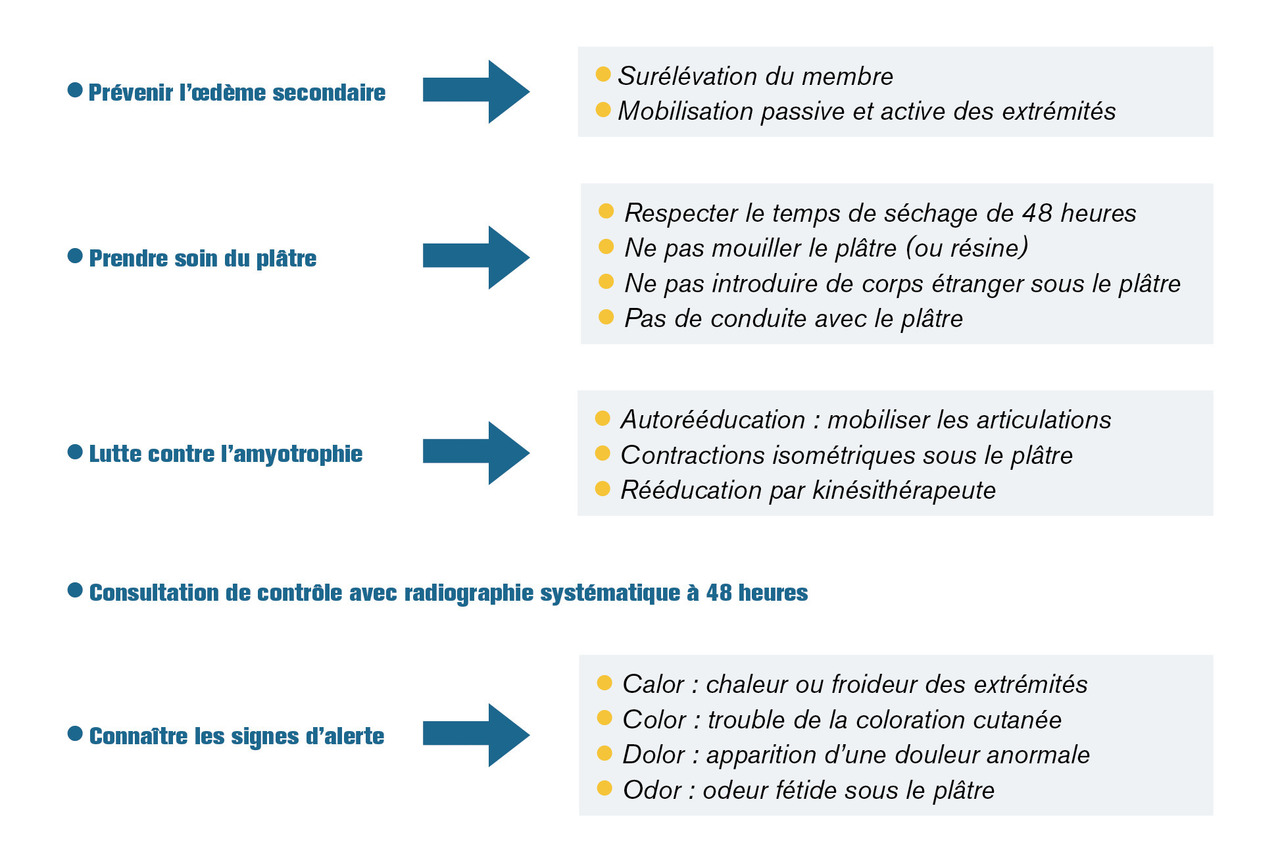
Ensuite, un temps d’information et d’éducation du patient constituera la deuxième étape de la surveillance. Une fiche-conseils doit être remise au patient, de préférence datée et signée, sur laquelle est donné un rendez-vous de contrôle de surveillance.
Conseils à donner au patient
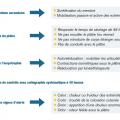
Prévenir le patient que l’œdème secondaire à la fracture peut entraîner une impression d’être serré dans le plâtre pendant les 48 à 72 premières heures. Il faut surélever le membre immobilisé surtout au début au-dessus du niveau du cœur afin de favoriser le retour veineux. Au membre supérieur, une écharpe de maintien est donnée de façon à ce que le poignet soit plus haut que le coude en position debout. Lors du décubitus, la main sera surélevée par un coussin. Au membre inférieur, la cheville doit être surélevée par rapport au genou sur une chaise la journée ou sur un coussin la nuit sur 5 à 10 cm. Localement, l’apposition de glace peut aider l’œdème à se résorber.
Le patient doit prendre soin de l’appareil plâtré afin de garantir une bonne consolidation. Il ne doit pas le mouiller (même un appareil en résine) ni le souiller. Deux épaisseurs de sac en plastique peuvent être utilisées avec prudence lors de la douche, mais en aucun cas le plâtre doit être immergé dans l’eau. Un plâtre mouillé sera inefficace et devra être changé. Le patient doit respecter les consignes de non-appui jusqu’à la fin de l’immobilisation plâtrée. Il ne doit pas chercher à enlever le plâtre par ses propres moyens aux risques de se blesser et également d’entraîner un déplacement secondaire de la fracture. En cas de démangeaison sous le plâtre, on ne doit pas se gratter et ne pas mettre d’objet à l’intérieur de l’immobilisation.
Il est important de faire des exercices de contraction isométrique sous le plâtre (membre inférieur) afin de lutter contre l’amyotrophie et une mobilisation des articulations sus- et sous-jacentes laissées libres par l’immobilisation (métacarpo-phalangienne) afin de lutter contre la raideur articulaire et la maladie thromboembolique veineuse.
Le patient doit veiller à ne pas abîmer le plâtre. L’appareil plâtré peut subir deux catégories de traumatisme : un choc unique qui provoquera une cassure unique ou bien une série de compressions qui auront tendance à « mâcher » le plâtre et le fragiliser. Il sera possible dans ces deux cas de le réparer avec des bandes de plâtre placées à l’endroit du choc ou de le remplacer si les dégâts sont trop importants.
En cas de persistance d’un de ces symptômes, le patient devra contacter un médecin rapidement.
Le patient doit toujours avoir à l’esprit les quatre signes d’alarme : calor, color, dolor, odor. La chaleur et les fourmillements témoignent d’une compression sous le plâtre. Ils peuvent s’accompagner d’une chaleur importante ou d’un refroidissement et d’une perte de sensibilité. Un changement de couleur avec œdème des extrémités résulte également d’une compression. Dans ces deux cas, la mise en position déclive du membre associée à une fente du plâtre en urgence est indiquée après avis médical. L’apparition de douleurs sous plâtre peut correspondre à plusieurs problèmes. En effet, un plâtre qui va bien ne fait pas mal. Un plâtre défectueux peut faire mal. Une douleur pulsatile équivaut à une gêne circulatoire sous le plâtre. Un appui anormal donne des douleurs de compression. Un avis médical doit être pris en urgence. Enfin, une odeur fétide peut cacher une escarre sous le plâtre, qui peut ne pas être douloureuse. Une fenêtre en regard de l’escarre est alors indiquée.
Ces situations d’urgence peuvent être potentiellement graves et nécessitent que le patient et son entourage les connaissent.
Les conseils à donner à un malade sous plâtre sont résumés dans la
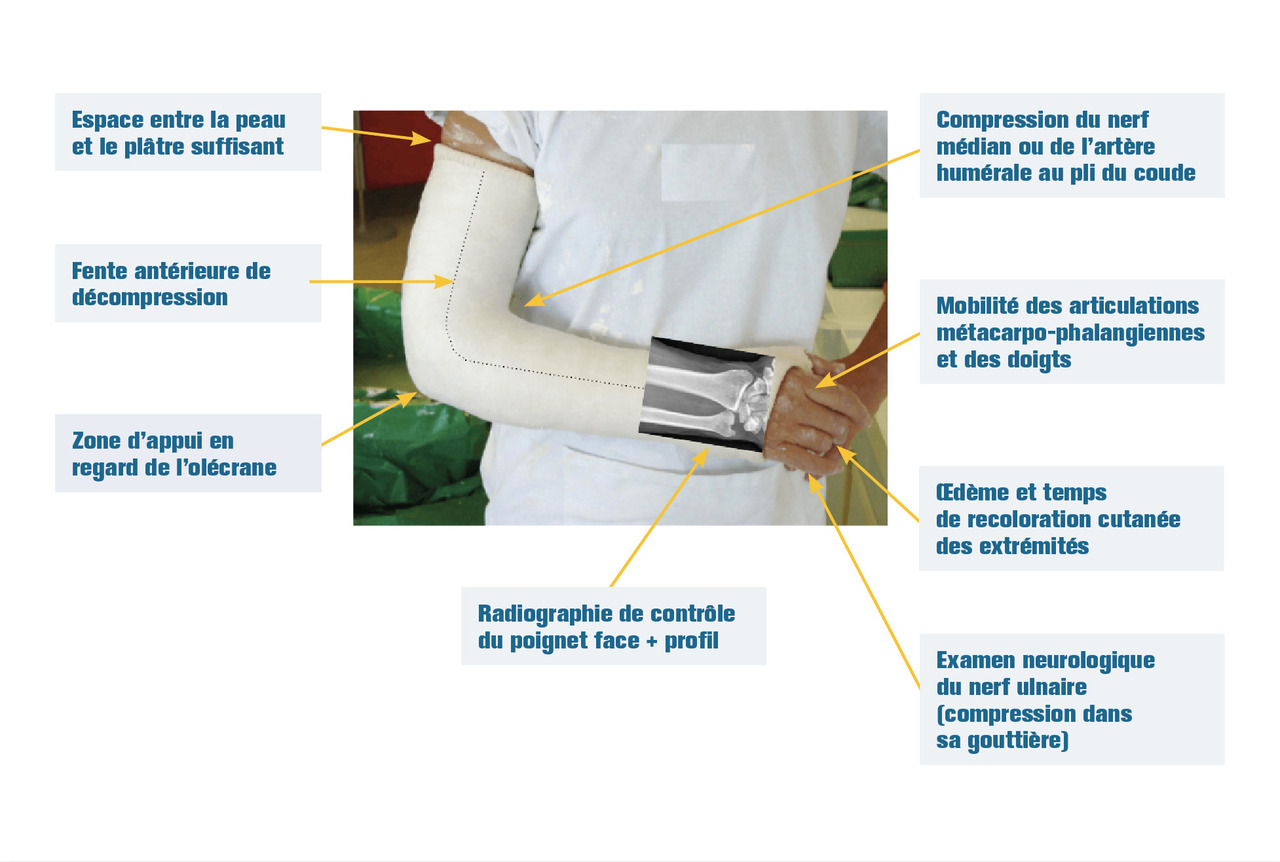
Modalités de la surveillance (fig. 2)
La surveillance clinique et paraclinique continuera à moyen et long termes afin de vérifier la bonne tolérance de l’immobilisation et la consolidation osseuse de la fracture. Pour cela, le patient devra se présenter à une série de consultations qui comportera en plus un contrôle radiographique de face et de profil. Une rééducation adaptée sera ensuite réalisée afin de récupérer les bonnes amplitudes articulaires.
La fréquence de surveillance dépend du type de fracture et du type d’immobilisation. Le plus souvent, ces rendez-vous sont prescrits à J2, J8, J21, J45, puis tous les mois jusqu’à la consolidation osseuse. Cette consolidation osseuse varie de 30 jours à 3 mois en fonction du segment osseux et de l’âge du patient. Les objectifs de ces consultations sont :
- vérifier que l’appareil plâtré est toujours efficace, avec une inspection et un examen clinique général. En effet, les attelles confectionnées en urgence ne seront plus efficaces quand l’œdème sera résorbé et que l’amyotrophie aura débutée. Elles devront être remplacées par un plâtre circulaire. On peut directement les transformer en plâtre circulaire en rajoutant soit une bande de plâtre circulaire soit une bande de résine circulaire ou les refaire intégralement. Un plâtre mouillé, souillé, cassé ne sera plus efficace et devra être refait en ajoutant éventuellement une bande de résine afin de le renforcer ;
- rechercher l’absence de signes d’alerte précédemment décrits (douleur sous le plâtre, œdème des extrémités, sensation de plâtre trop serré, troubles de la recoloration des extrémités, odeur fétide) ;
- réaliser une radiographie de face et de profil du segment osseux en totalité afin de contrôler l’absence de déplacement secondaire et vérifier la bonne consolidation osseuse. Cette radiographie permet également de vérifier l’absence d’un espace trop important entre le plâtre et le membre ;
- préciser de nouveau les signes d’alerte et les conseils d’autosurveillance au patient et à son entourage.
Les modalités de surveillance d’un malade sous plâtre sont détaillées dans le
Situations d’urgence
Syndrome des loges ou syndrome compartimental
L’incidence du syndrome des loges est de 7,3/105 chez l’homme, avec un âge moyen de 30 ans, et de 0,7/105 chez la femme, avec un âge moyen de 44 ans. Les fractures sont la principale cause (69 % des cas), principalement au niveau du tibia (36 % des cas) et plus précisément au niveau de la loge antérieure (muscle jambier antérieur, long extenseur de l’hallux et des orteils). Les autres causes retrouvées sont les contusions sans fracture et le crush syndrome. L’incidence est la même pour les fractures fermées ou ouvertes.
Au niveau des membres, les muscles sont regroupés dans des loges musculaires. Le syndrome des loges correspond à l’augmentation de la pression dans une loge musculaire entraînant une diminution du débit de perfusion tissulaire, provoquant des troubles neuromusculaires et une nécrose tissulaire. Nous allons nous intéresser essentiellement au syndrome des loges aigu le plus urgent, mais il existe également un syndrome des loges chronique. Les causes sont multiples et peuvent s’ajouter :
- causes diminuant la taille du compartiment (pansement compressif, plâtres circulaires, brûlures) ;
- causes augmentant le contenu dans la loge musculaire (traumatisme type fracture ou chirurgie, compression prolongée des membres, hypersollicitation musculaire).
Dans le cadre d’une compression sous plâtre, le syndrome des loges est secondaire à la fracture, mais le plâtre va aggraver la situation et peut la masquer. La fracture va augmenter la pression dans les compartiments musculaires inextensibles du fait de l’immobilisation plâtrée, de l’œdème tissulaire et de l’hématome fracturaire, qui va entraîner une hypoperfusion tissulaire. Cette hypoperfusion va provoquer une ischémie responsable de la nécrose tissulaire lorsqu’elle persiste au-delà de 4 à 8 heures. Le degré de nécrose tissulaire est directement proportionnel à sa durée et à l’importance de la pression. Le tissu musculaire est le premier touché, suivi des fibres nerveuses. Le phénomène est auto-entretenu, car la nécrose tissulaire provoque la libération de cytokines pro-inflammatoires qui va augmenter la perméabilité vasculaire, et donc la pression dans la loge.
C’est une urgence médico-chirurgicale, et aucun examen ne doit retarder le traitement. Les signes cliniques sont secondaires à l’ischémie tissulaire :
- augmentation de l’intensité de la douleur, avec sensation de tension sous le plâtre, associée à une augmentation de la consommation d’antalgiques (stade précoce) ;
- douleurs et œdèmes des extrémités associés à des douleurs secondaires à la contraction volontaire et à l’étirement des masses musculaires ;
- douleurs à la palpation des loges musculaires, impossible à réaliser avec une immobilisation plâtrée ;
- paresthésies et hypoesthésie dans un territoire cutané distal (stade plus tardif) ;
- les pouls distaux sont difficiles à palper et le plus souvent encore présents. Le temps de recoloration est augmenté.
La présence de ces signes cliniques est suffisante au diagnostic et doit alerter le patient, son entourage et le personnel médical. Le traitement doit être réalisé dans les 6 heures, car les phénomènes deviennent ensuite irréversibles. Aucun examen n’est nécessaire pour confirmer le diagnostic. Il faudra alors immédiatement ouvrir largement le plâtre et surveiller la diminution, voire la disparition, des symptômes. Il n’est pas utile de trop surélever le membre car cela risque de diminuer l’oxygénation tissulaire et d’aggraver la situation. Si la régression des symptômes n’est pas rapidement obtenue, il faudra enlever complètement l’appareil plâtré. Si dans les 3 à 4 heures, les symptômes sont toujours présents, un avis chirurgical est nécessaire en urgence. La mesure des pressions sera alors indiquée mais ne doit pas retarder le traitement. La pression tissulaire est pathologique quand elle dépasse les 30 mmHg. La fasciotomie ou aponévrotomie de décharge sera réalisée en urgence afin de décomprimer toutes les loges musculaires du membre concerné.
Un délai diagnostique et/ou thérapeutique trop long de prise en charge engendre des séquelles :
- persistance de symptômes sensitifs (paresthésies, hypoesthésie, voire anesthésie) ;
- perte de la fonction du muscle selon le degré d’ischémie et de nécrose tissulaire. Si la nécrose musculaire dans la loge est totale, une prise en charge chirurgicale consistera à enlever totalement les muscles nécrosés, avec des conséquences fonctionnelles irréversibles ;
- rétraction tendineuse irréversible secondaire à la nécrose musculaire. Cela correspond au syndrome de Volkmann au niveau du membre supérieur : attitude en flexion de poignet, hyperextension des métacarpo-phalangiennes et flexion des phalanges. Au niveau du membre inférieur, la rétraction des muscles fléchisseurs entraînera une griffe irréversible des orteils.
La prévention constitue le meilleur moyen d’éviter le syndrome des loges et repose sur plusieurs éléments fondamentaux que nous avons précisés auparavant :
- réalisation d’une gouttière plâtrée non circulaire ou bivalvée après un traumatisme ou une chirurgie ;
- confection du plâtre avec le membre en bonne position dès la mise en place du jersey (flexion du coude pas supérieure à 90 °) ;
- éducation du patient, à donner par écrit (surélévation du membre, entretien du plâtre) ;
- informations du patient et de son entourage sur les situations d’urgence (augmentation ou apparition de douleurs sous le plâtre).
Déplacement secondaire
Les déplacements secondaires du foyer de fracture sont fréquents et surviennent généralement dans les 15 jours qui suivent la mise en place de l’immobilisation plâtrée. Deux causes principales sont retrouvées :
- l’immobilisation inefficace : une immobilisation inappropriée est inefficace dès sa conception. Par exemple, une mauvaise indication, une fracture trop instable, un plâtre pas suffisamment solide, surdimensionné, n’immobilisant pas les articulations sus- et sous-jacentes autorise une mobilité anormale au niveau de la fracture. Une mobilité anormale peut également être secondaire à la diminution physiologique de l’œdème post-traumatique et la résorption de l’hématome à 15 jours du traumatisme ou lors des manipulations pendant les pansements ou les soins locaux ;
- la non-observance du patient : la détérioration du plâtre par le patient facilite le déplacement secondaire. L’appareil plâtré peut être dégradé par l’appui, la marche, l’humidité…
En cas de déplacement secondaire dans les 15 jours suivant la fracture, une réduction orthopédique est indiquée au bloc opératoire sous anesthésie, associée ou non à une prise en charge chirurgicale par ostéosynthèse. Il est également possible de réaliser une modification de l’appareil plâtré afin de réaxer le membre, ce que l’on appelle la gypsothérapie. Si les 15 jours sont dépassés, la consolidation sera déjà avancée, avec la constitution d’un cal fibreux, et la réduction sera alors impossible. La fracture évoluera vers un cal vicieux dont la prise en charge est spécifique.
Les moyens de prévention d’un déplacement secondaire sont :
- la réalisation technique correcte de l’appareil plâtré initialement ;
- un contrôle radiologique systématique après la mise en place du plâtre, qui servira de cliché de référence ;
- la réfection ou circularisation du plâtre en cas de détérioration ou de résorption de l’œdème à J15 ;
- un contrôle clinique et radiographique précoce à J2, J8 et J15 ;
- l’éducation du patient sur les consignes à respecter et les conséquences.
Maladie thromboembolique veineuse
La maladie thromboembolique veineuse est une complication fréquente et grave lors d’une immobilisation prolongée. Le risque thromboembolique augmente en cas de facteurs de risque associés : âge, antécédents personnels ou familiaux d’événements thromboemboliques, thrombophilie, néoplasie, obésité, tabac… Dès qu’il existe une suspicion clinique, le plâtre doit être enlevé ou bivalvé en urgence afin de permettre un examen clinique en fonction de la fracture et de l’avancée de la consolidation. Une forte suspicion clinique devra conduire à la réalisation d’un écho-doppler veineux du membre en urgence associé ou non à une anticoagulation curative précoce. Une douleur thoracique, une anxiété majorée, des signes respiratoires ou généraux devront faire rechercher directement une embolie pulmonaire.
La prévention de la maladie thromboembolique par les anticoagulants type héparine de bas poids moléculaire, sauf contre-indications, en cas d’immobilisation plâtrée du membre inférieur est systématique et recommandée dès la puberté. Sa durée sera proportionnelle à la durée du non-appui plantaire.
Pour le membre supérieur, cette prescription n’est pas obligatoire et pourra se discuter en fonction de certains critères et antécédents.
La surveillance plaquettaire hebdomadaire est systématique pendant toute la durée du traitement par héparine de bas poids moléculaire. Le patient doit être informé que la thromboprophylaxie n’élimine pas le risque de maladie thromboembolique veineuse, qui se situe autour de 4 %.
Escarres
Une compression permanente prolongée secondaire à des plis en regard des zones d’appui sous le plâtre ou une friction répétée due à un plâtre trop lâche peuvent entraîner une nécrose cutanée sous le plâtre. Cette nécrose cutanée peut s’infecter si elle n’est pas prise en charge rapidement. Les symptômes cliniques comme une douleur anormale, une fébricule, la présence de ganglions anormaux, une odeur nauséabonde et un plâtre taché notamment au coude ou au talon doivent alerter. Chez les enfants, il peut être utile de chercher un objet qui a pu se glisser sous le plâtre. Il faudra alors réaliser soit un fenêtrage du plâtre afin de décomprimer la zone d’appui et réaliser des soins locaux, soit un changement complet du plâtre. Les moyens de prévention sont également utiles pour éviter cette complication, notamment la bonne réalisation du plâtre en protégeant les reliefs osseux (styloïdes radiales et cubitales, la tubérosité tibiale antérieure, les malléoles externe et interne) et informer le patient sur les signes d’alerte.
Compressions neurologiques
Une compression artérielle ou neurologique directement par le plâtre peut provoquer une ischémie ou un déficit neurologique. La compression est favorisée par un conflit au niveau des plis de flexion par le plâtre, ou un point d’appui en regard d’un relief osseux. Il faut rechercher par exemple une compression du nerf fibulaire commun autour du col de la fibula ou une compression du nerf ulnaire au niveau de la gouttière épitrochléo-olécranienne. Un examen clinique bilatéral et comparatif sera systématique, à la recherche de paresthésies, d’hypoesthésie, voire anesthésie, paralysie isolée, douleur localisée en fonction du territoire neurologique touché. Un changement de plâtre est nécessaire en urgence en renforçant la protection des zones à risque.
Ischémie artérielle aiguë
L’ischémie du membre secondaire à une compression sous plâtre est rare. Il faut rechercher une pathologie vasculaire sous-jacente (artériopathie oblitérante des membres inférieurs, embolie artérielle cardiaque…) aggravée par le plâtre. Le tableau clinique sera aigu, avec une douleur brutale, une abolition des pouls périphériques, une pâleur des extrémités. C’est une urgence médico-chirurgicale.
Complications à plus long terme
Cal vicieux
Un déplacement secondaire non dépisté ou négligé peut conduire à un cal vicieux, qui correspond à une fracture déplacée non consolidée. Le cal vicieux peut se présenter dans les trois plans de l’espace (frontal, sagittal ou rotatoire) associé ou non à un trouble de la longueur du segment osseux (allongement ou raccourcissement). Il peut être mal toléré sur le plan mécanique et fonctionnel (impotence fonctionnelle, raideurs articulaires structurales par butoirs osseux) et avoir des répercussions sur les articulations sus- ou sous-jacentes, favorisant ou décompensant une dégénérescence arthrosique. La prise en charge thérapeutique est chirurgicale le plus souvent et nécessite une chirurgie de correction de la déformation avec restitution des axes physiologiques (ostéotomie correctrice).
Pseudarthrose
Une pseudarthrose est une absence de consolidation après le double du temps de consolidation de la fracture, soit à 6 mois après une fracture dont la consolidation normale est de 3 mois, comme au niveau du fémur, de l’humérus ou du tibia. On parle de retard de consolidation en cas d’absence de consolidation à 3 mois après une fracture (dont le délai normal de consolidation est de 3 mois). La pseudarthrose est plus fréquente en cas de traitement chirurgical par ostéosynthèse, mais le risque existe aussi avec un traitement orthopédique. Elle peut être favorisée par une chambre de mobilité entre le plâtre et le segment osseux ou par l’absence d’immobilisation de l’articulation sus- ou sous-jacente. Il existe en plus des facteurs propres à la fracture (localisation, fracture ouverte, infection…) et propres au patient (âge, tabac, diabète...). À l’ablation du plâtre, il faut vérifier l’absence de douleur au niveau de la fracture, qui est normalement consolidée. Si la palpation est douloureuse et que la radiographie ne retrouve pas de cal osseux, il faudra poursuivre l’immobilisation en essayant d’arrêter les facteurs favorisants (tabac). Dans ce cas, la prise en charge est longue et complexe. Il faudra en premier lieu comprendre pourquoi la fracture n’a pas consolidé, et ensuite mettre en place un traitement médico-chirurgical adapté.
Raideur
La raideur articulaire est habituelle après un traitement orthopédique prolongé. Elle est favorisée par l’âge du patient et par le caractère articulaire de la fracture. Il est important de connaître les délais de consolidation des différents segments osseux afin de ne pas prolonger un traitement orthopédique inutilement. Une rééducation bien conduite, à débuter immédiatement à l’arrêt de l’immobilisation, est indiquée et permet le plus souvent une récupération complète des amplitudes articulaires.
Syndrome douloureux régional complexe de type 1
Un syndrome douloureux régional complexe peut survenir après une immobilisation plâtrée indépendamment du traumatisme initial, dans un délai variable. Il est caractérisé par un syndrome hyperalgique autour d’un segment ostéoarticulaire. Il est associé à une allodynie, un enraidissement et des troubles vasomoteurs fluctuants entre phase chaude et froide. Le début est souvent progressif et peut débuter sous le plâtre ou à l’ablation de celui-ci. Il faut systématiquement rechercher des facteurs favorisants liés à l’appareil plâtré (plâtre compressif, œdème majeur des extrémités). La prise en charge est longue et complexe, entraînant un retentissement fonctionnel, socioprofessionnel et psychologique majeur. Des séquelles fonctionnelles sont possibles. Il faut systématiquement écarter un diagnostic différentiel (infection, maladie thromboembolique veineuse, syndrome des loges).
POINTS FORTS À RETENIR
L’immobilisation plâtrée est un acte médical qui engage la responsabilité du médecin.
Une douleur anormale sous plâtre doit faire évoquer une complication potentiellement grave si elle est négligée (syndrome des loges, déplacement secondaire, compression vasculonerveuse, complications cutanées).
Les règles de confection d’un appareil plâtré sont essentielles à connaître afin d’éviter la survenue des complications.
Le syndrome des loges est une urgence médico-chirurgicale. Aucun examen ne doit retarder la prise en charge.
Une fiche d’information et d’éducation d’« Un malade sous plâtre » doit être donnée au patient et son entourage dès la confection de l’appareil plâtré en précisant les éléments de surveillance et les signes d’alerte.
Surveillance d’un malade sous plâtre/résine, diagnostiquer une complication
L’item 365 « Surveillance d’un malade sous plâtre » fait partie des items d’orthopédie à connaître pour l’ECN. Il est déjà tombé plusieurs fois, avec des dossiers de syndrome des loges sur fracture ouverte ou syndrome des loges et algodystrophie secondaire à une fracture de Pouteau-Colles. Il peut être intégré dans un dossier clinique dans deux circonstances :
dans un dossier orienté purement orthopédie incluant le diagnostic de la fracture (par exemple, une fracture de l’extrémité inférieure du radius), les modalités de traitement et de la surveillance d’un malade sous plâtre avec la survenue d’une complication type syndrome des loges ou thrombose veineuse. Dans ce type de dossier, il vous sera demandé d’avoir les réflexes de cet item (points forts à retenir) ;
dans un dossier transversal d’orthogériatrie, qui pourra débuter par une fracture de l’extrémité inférieure du radius secondaire à une ostéoporose non diagnostiquée puis enchaîner sur des complications liées à la chute (traumatisme crânien sous anticoagulant, par exemple) et finir par la perte d’autonomie secondaire à ce traumatisme et la prise en charge gériatrique à plus long terme. La prise en charge de l’ostéoporose secondaire est un problème de santé publique. Il faut pour cela connaître les modalités du dépistage et du traitement dans la prévention primaire et secondaire.
Traitement orthopédique et complications
Traitement orthopédique
Le traitement orthopédique permet, grâce à un moyen simple et efficace, le plâtre, de faire consolider des fractures, d'obtenir la cicatrisation ligamentaire dans le cadre d’entorses graves et de protéger une ostéosynthèse. L’emploi de la contention plâtrée pour l’homme en Europe a débuté au XVIIIe siècle. De nos jours, il est toujours utilisé quotidiennement dans le monde et a l’avantage d’être d’emploi et d’application faciles, de s’adapter à la forme du membre, d’être léger et solide et d’un prix de revient peu élevé. Pour autant, les appareils plâtrés mal faits ou mal surveillés peuvent amener à des accidents redoutables, aboutissant souvent à des suites judiciaires secondaires à des complications infectieuses graves, voire des amputations dans les cas les plus graves. La responsabilité du médecin qui a réalisé le plâtre est mise en cause dans ce cas.
Il est donc essentiel pour tout médecin de connaître :
– les modalités techniques de réalisation d’un appareil plâtré. Il existe deux types d’immobilisation des membres en orthopédie. La « gouttière plâtrée » qui entoure seulement la moitié postérieure du membre. Cette immobilisation est réalisée en urgence afin de limiter les risques de compression et de syndrome des loges. Le plâtre circulaire est réalisé en semi-urgence le plus souvent, quand l’œdème s’est résorbé. Dans certaines indications, un plâtre circulaire peut être réalisé en urgence (fracture instable), mais il doit être systématiquement fendu ou bivalvé et maintenu par une bande. La réalisation d’une immobilisation plâtrée suit les mêmes règles pour tous les types de plâtre. Les modalités techniques en fonction du type d’immobilisation sont résumées dans le tableau 1. Une bonne connaissance des techniques de réalisation permet de limiter, voire d’éviter, la survenue de complications souvent graves ;
– les informations à donner au patient après la réalisation d’un plâtre. Elles doivent lui être données par écrit aux urgences et également lors de la consultation de contrôle à 48 heures. Il est également primordial de les donner à son entourage. Une fiche d’information (fig. 1) résume les consignes à donner.
Surveillance clinique et paraclinique d’un malade sous plâtre
La surveillance d’un malade sous plâtre repose sur des consultations de contrôle réalisées par un médecin. La première consultation obligatoire aura lieu à 48 heures de la réalisation du plâtre, puis à J8, J21, J45, puis tous les mois jusqu’à la consolidation osseuse. Les objectifs seront de vérifier la consolidation osseuse et de surveiller l’apparition de complications. Les paramètres cliniques et paracliniques à surveiller sont résumés dans les fig. 2 et tableau 2.
Complications du traitement orthopédique
Les complications du traitement orthopédique sont moins nombreuses que celles du traitement chirurgical, mais elles ne sont pas pour autant moins graves. Au premier plan existe le syndrome des loges, qui correspond à l’augmentation de la pression dans la loge musculaire inextensible du fait du plâtre. Aucun examen paraclinique ne doit retarder sa prise en charge en urgence. Dès la suspicion clinique, le plâtre doit être fendu ou bivalvé, voire enlevé si les symptômes persistent. L’aponévrotomie n’est réalisée que si ce premier geste ne suffit pas à faire disparaitre les symptômes. Les déplacements secondaires du foyer de fracture sont fréquents et surviennent dans les 15 premiers jours. Une radiographie de contrôle avec deux incidences doit être réalisée à chaque consultation. D’autres complications doivent être connues : la maladie thromboembolique veineuse, qui nécessite une prévention par héparine de bas poids moléculaire en cas d’immobilisation du membre inférieur, les escarres cutanées et les complications infectieuses, les compressions neurologiques et vasculaires. À plus long terme, les complications à connaître sont le cal vicieux, la pseudarthrose, la raideur articulaire et le syndrome douloureux régional complexe.
Orthopédie-Traumatologie. P. Mansat sous l’égide de la Société française des chirurgiens orthopédistes et traumatologues et du Collège français de chirurgie pédiatrique. Réussir l’ECN. Ellipses.
Surveillance d’un malade sous plâtre. L. Ajavon. EMC 2018. Elsevier.
Dispositifs de compression/Contention médicale à usage individuel en orthopédie/rhumatologie/traumatologie. Rapport d’évaluation, HAS 2012.
Prévention de la maladie thrombo-embolique veineuse. SFAR 2011.

 Encadrés
Encadrés