L’ablation mécano-chimique et l’ablation des veines au cyanoacrylate, dites « techniques non thermiques non tumescentes » ont été développées en vue d’éliminer le risque de lésion thermique. Les différentes techniques d’ablation non thermique évitent complètement le recours à une anesthésie tumescente, réduisent la durée d’intervention, la douleur per-interventionnelle, les ecchymoses et les lésions des nerfs sensoriels.
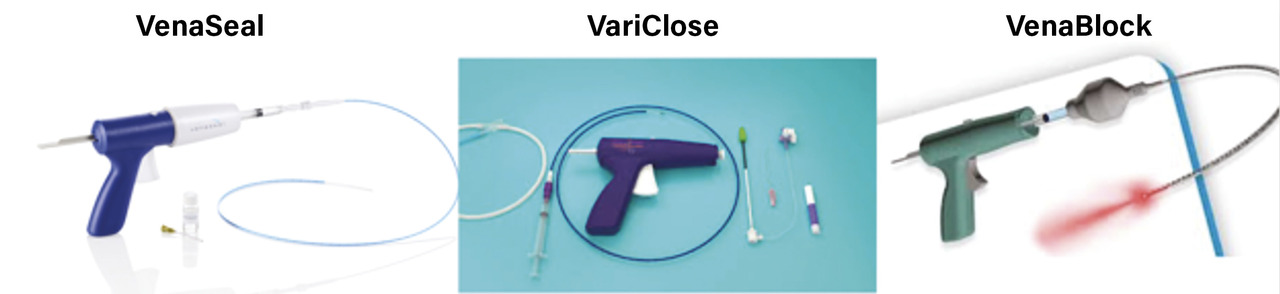
Colle cyanoacrylate
Les colles cyanoacrylates (VenaSeal, VariClose, VenaBlock) sont utilisées depuis de nombreuses années dans le traitement des malformations veineuses cérébrales, des anévrismes cérébraux, dans l’embolisation des veines ovariques (syndrome de congestion pelvienne) et des veines spermatiques (varicocèles). Elles étaient donc les candidates idéales pour le traitement des veines saphènes incompétentes.
Le N-butyl-2-cyanoacrylate est administré par voie intravasculaire et se polymérise au contact du sang, entraînant l’occlusion du vaisseau. Dans les modèles animaux, les veines traitées au cyanoacrylate ont dans un premier temps une réponse inflammatoire de l’intima de la paroi veineuse et des tissus environnants. Cette réaction inflammatoire induit une réponse immunologique de type granulomateux avec présence de cellules géantes, puis on observe un afflux de fibroblastes envahissant à soixante jours la lumière veineuse pour obtenir une transformation fibreuse de la veine.1
Le N-butyl-2-cyanoacrylate est administré par voie intravasculaire et se polymérise au contact du sang, entraînant l’occlusion du vaisseau. Dans les modèles animaux, les veines traitées au cyanoacrylate ont dans un premier temps une réponse inflammatoire de l’intima de la paroi veineuse et des tissus environnants. Cette réaction inflammatoire induit une réponse immunologique de type granulomateux avec présence de cellules géantes, puis on observe un afflux de fibroblastes envahissant à soixante jours la lumière veineuse pour obtenir une transformation fibreuse de la veine.1
Matériel et technique
VenaSeal
Le système de fermeture VenaSeal est une procédure non tumescente, non thermique et non sclérosante qui utilise un adhésif médical breveté délivré par voie endoveineuse pour occlure la veine (La veine saphène est ponctionnée sous écho-Doppler. Après mise en place de l’introducteur (7F), le dilatateur est mené jusqu’à la jonction saphéno-fémorale (JSF) sur un guide ; puis il est remplacé par le cathéter d’infusion qui est placé à 5 cm de la JSF. Ce dernier est relié à la seringue de l’appareil d’injection (pistolet). La gâchette du pistolet est comprimée une première fois, l’infuseur est ensuite retiré de 1 cm et la gâchette est à nouveau comprimée avant de retirer le cathéter d’infusion de 3 cm. La veine est alors comprimée pendant trois minutes à l’aide de la sonde d’échographie. Par la suite, un retrait est effectué tous les 3 cm, ce qui permet, à chaque étape, de délivrer une dose de 0,08 mL de cyanoacrylate, suivi d’une compression de trente secondes, tout le long de la veine à traiter. La dernière injection est réalisée à 3 cm du site d’introduction du cathéter, puis ce dernier est retiré.
VariClose et VenaBlock
Les systèmes VariClose et VenaBlock utilisent aussi le cyanoacrylate, mais sous une forme plus liquide, avec un matériel relativement similaire, sauf le système de retrait qui est continu (Essais contrôlés randomisés
Cyanoacrylate versus laser endoveineux
La plus grande série comparant l’utilisation de cyanoacrylate (n = 154) à EVLA (laser endoveineux) [n = 156] est une étude prospective chez des patients de classes C2 à C4 (classification CEAP) dont le diamètre des veines était inférieur à 15 mm. Le temps opératoire était plus court (15 ± 2,5 minutes versus 33,2 ± 5,7) et la douleur peropératoire plus faible (3,1 ± 1,6 versus 6,5 ± 2,3) dans le groupe cyanoacrylate. Sept cas de paresthésies temporaires ou permanentes ont été observés dans le groupe EVLA, comparativement à aucun dans le groupe cyanoacrylate. Les taux de fermeture à un, trois et douze mois étaient de 87,1 %, 91,7 % et 92,2 % pour EVLA et de 96,7 %, 96,6 % et 95 % pour cyanoacrylate, respectivement. Les deux groupes ont vu une amélioration significative évaluée par le VCSS (venous clinical severity score) et l’AVVQ (Aberdeen varicose vein questionnaire) douze mois après la procédure.6Cyanoacrylate versus radiofréquence
L’étude contrôlée randomisée VeClose montre qu’à douze mois les symptômes et la qualité de vie sont améliorés dans les deux groupes. La plupart des événements indésirables étaient légers à modérés et non liés au matériel ou à la procédure. Il n’y a pas eu de différence de douleur peropératoire. La procédure par radiofréquence était significativement plus rapide que celle par VenaSeal. Le taux d’occlusion était respectivement pour le cyanoacrylate et la radiofréquence de 96,8 et 95,9 % à un an, 95,3 et 94 % à deux ans, 94,4 et 91,9 % à trois ans et 91,4 et 85,2 % à cinq ans.4,5,7-10Cyanoacrylate, laser endoveineux ou radiofréquence
Aucune différence n’a été observée dans les taux d’occlusion entre les trois modalités. La colle est cependant apparue supérieure en ce qui concerne la douleur périprocédurale, le retour au travail et la diminution du VCSS.11Mechanochemical endovenous ablation (MOCA)
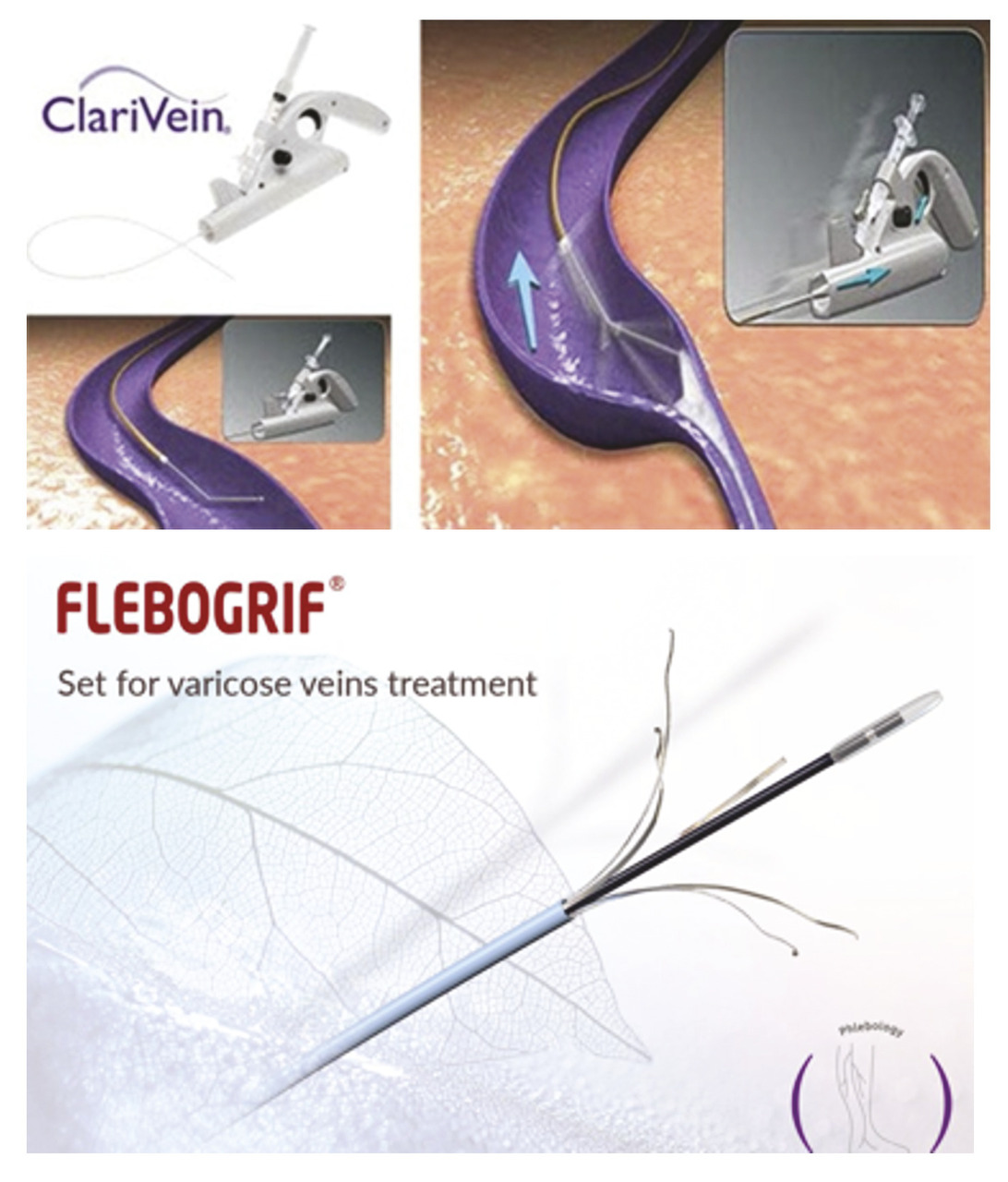
L’ablation mécano-chimique endoveineuse (MOCA) est une procédure hybride endovasculaire qui comporte deux composantes : une abrasion mécanique via un cathéter spécial et une ablation chimique par injection de mousse sclérosante ou de sclérosant liquide (tétradécylsulfate de sodium ou polidocanol). Il existe deux systèmes : ClariVein et Flebogrif (fig. 2 ).
Matériel et technique
ClariVein
ClariVein est un cathéter de perfusion avec un embout de fil rotatif conçu pour la dispersion contrôlée à 360 degrés du produit sclérosant. Il est introduit par voie percutanée (introducteur 5F) dans la veine saphène sous contrôle échographique. La pointe du cathéter est facile à visualiser pour un positionnement précis à 1,5 à 2 cm de la JSF et 1 cm de la jonction saphéno-poplitée. Le cathéter est connecté à l’unité de motorisation qui fait tourner le fil et la pointe de dispersion permettant une perfusion du produit sclérosant. Les utilisateurs de la méthode recommandent d’utiliser du tétradécylsulfate de sodium à 1,5 % (grande veine saphène : 6-10 cm3 ; petite veine saphène : 2-4 cm3) ; d’autres praticiens utilisent du polidocanol (POL).Flebogrif
La grande veine saphène est ponctionnée avec une aiguille 18G qui introduit un fil-guide à extrémité en J de 0,035. Flebogrif est inséré grâce à un introducteur placé sur le guide. Le cathéter est clairement visible à l’échographie, permettant un placement précis de sa partie terminale à la JSF. Alors que la tige métallique de Flebogrif reste à l’endroit désiré, le cathéter est tiré distalement, ce qui permet le déploiement des griffes dans la JSF. Ensuite, l’ensemble du dispositif – cathéter et tige à griffes ouvertes – est tiré distalement à une vitesse constante d’environ 1 cm/sec. Simultanément, à partir d’environ 3 cm de la JSF, de la mousse sclérosante est administrée (de 1 à 3 % de POL fabriqué selon la méthode de Tessari). Lors de l’injection, il convient d’appliquer une pression sur la JSF afin de réduire le risque de migration rapide de la mousse vers la veine fémorale. La lésion mécanique de l’endothélium veineux combinée à l’administration de mousse sclérosante est poursuivie le long de toute la veine traitée. Une technique similaire peut être utilisée pour l’ablation de la petite veine saphène. Après la procédure, un bandage élastique ou un dispositif de compression de classe II est appliqué. Immédiatement après, les patients sont mobilisés et une courte marche (15 minutes) est recommandée.Une étude pilote rapporte un taux d’occlusion de 90 % à douze mois. Quatorze patients (35,9 %) avaient des signes d’inflammation des tissus adjacents, tels qu’une induration palpable et une rougeur de la peau. L’amélioration moyenne des scores VCSS était de 3,56 points.15
Essais contrôlés randomisés
ClariVein versus MOCA avec différentes concentrations de POL
Un essai contrôlé randomisé a étudié 600 personnes classées CEAP C2 à C4 et ayant une grande veine saphène incompétente traitées par ClariVein. Une compression postopératoire par superposition de dispositifs de classe I et de classe II a été mise en place. Les patients étaient répartis en trois groupes, chaque groupe comprenant 200 patients : MOCA (traitement par sclérothérapie, mécaniquement assisté) + 2 % de POL liquide (groupe I), MOCA + 3 % de POL liquide (groupe II) et MOCA + 1 % de mousse de POL (groupe III).Les résultats à six semaines de suivi ont montré un taux d’occlusion de grande veine saphène significativement meilleur pour les groupes I et II (respectivement 100 % et 96,4 %) en comparaison du groupe III (56,5 %) (p < 0,001).12
ClariVein versus radiofréquence
Deux études avec des suivis à court terme (un et six mois) ont montré des taux d’occlusion, des scores de sévérité clinique, des scores de qualité de vie génériques et spécifiques à la maladie similaires entre les groupes. La douleur per-procédure était significativement moindre dans le groupe ClariVein.13,14Flebogrif versus EVLA
Un essai contrôlé randomisé a étudié 100 grandes veines saphènes (n = 50 EVLA et n = 50 Flebogrif), avec un succès opératoire pour l’ensemble des patients. Cette étude suggère que Flebogrif présente des avantages considérables par rapport à l‘EVLA. Outre sa faisabilité technique plus aisée, il permet une meilleure amélioration clinique, une diminution de la fréquence des complications postopératoires et un retour plus rapide aux activités normales. Cette étude a toutefois des limites : la taille de l’échantillon a été choisie arbitrairement et l’étude peut donc être insuffisamment puissante pour détecter certains points d’extrémité statistiquement ou cliniquement pertinents. De plus, la durée du suivi était limitée à un an.15, 16Références
1. Almeida JI, Min RJ, Raabe R, McLean DJ, Madsen M. Cyanoacrylate adhesive for the closure of truncal veins: 60-day swine model results. Vasc Endovascular Surg 2011;45(7):631‑5.
2. Almeida JI, Javier JJ, Mackay EG, Bautista C, Cher DJ, Proebstle TM. Thirty-sixth-month follow-up of first-in-human use of cyanoacrylate adhesive for treatment of saphenous vein incompetence. J Vasc Surg Venous Lymphat Disord 2017;5(5):658‑66.
3. Proebstle TM, Alm J, Dimitri S, Rasmussen L, Whiteley M, Lawson J, et al. The European multicenter cohort study on cyanoacrylate embolization of refluxing great saphenous veins. J Vasc Surg Venous Lymphat Disord 2015;3(1):2‑7.
4. Morrison N, Gibson K, Vasquez M, Weiss R, Cher D, Madsen M, et al. VeClose trial 12-month outcomes of cyanoacrylate closure versus radiofrequency ablation for incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2017;5(3):321‑30.
5. Morrison N, Gibson K, Vasquez M, Weiss R, Jones A. Five-year extension study of patients from a randomized clinical trial (VeClose) comparing cyanoacrylate closure versus radiofrequency ablation for the treatment of incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2020;8(6):978-89.
6. Bozkurt AK, Yılmaz MF. A prospective comparison of a new cyanoacrylate glue and laser ablation for the treatment of venous insufficiency. Phlebology 2016;31(1 Suppl):106‑13.
7. Morrison N, Gibson K, McEnroe S, Goldman M, King T, Weiss R, et al. Randomized trial comparing cyanoacrylate embolization and radiofrequency ablation for incompetent great saphenous veins (VeClose). J Vasc Surg 2015;61(4):985‑94.
8. Kolluri R, Gibson K, Cher D, Madsen M, Weiss R, Morrison N. Roll-in phase analysis of clinical study of cyanoacrylate closure for incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2016;4(4):407‑15.
9. Gibson K, Morrison N, Kolluri R, Vasquez M, Weiss R, Cher D, et al. Twenty-four month results from a randomized trial of cyanoacrylate closure versus radiofrequency ablation for the treatment of incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2018;6(5):606-13.
10. Morrison N, Kolluri R, Vasquez M, Madsen M, Jones A, Gibson K. Comparison of cyanoacrylate closure and radiofrequency ablation for the treatment of incompetent great saphenous veins: 36-month outcomes of the VeClose randomized controlled trial. Phlebol J Venous Dis 2018;026835551881025.
11. Eroglu E, Yasim A. A randomised clinical trial comparing n-butyl cyanoacrylate, radiofrequency ablation and endovenous laser ablation for the treatment of superficial venous incompetence: Two year follow up results. Eur J Vasc Endovasc Surg 2018;56(4):553-60.
12. Lam YL, Toonder IM, Wittens CHA. Clarivein mechano-chemical ablation an interim analysis of a randomized controlled trial dose-finding study. Phlebology 2016;31(3):170‑6.
13. Lane T, Bootun R, Dharmarajah B, Lim CS, Najem M, Renton S, et al. A multi-centre randomised controlled trial comparing radiofrequency and mechanical occlusion chemically assisted ablation of varicose veins. Final results of the Venefit versus Clarivein for varicose veins trial. Phlebology 2017;32(2):89‑98.
14. Bootun R, Lane T, Dharmarajah B, Lim C, Najem M, Renton S, et al. Intra-procedural pain score in a randomised controlled trial comparing mechanochemical ablation to radiofrequency ablation: The Multicentre Venefit versus ClariVein for varicose veins trial. Phlebol J Venous Dis 2016;31(1):61‑5.
15. Ciostek P, Kowalski M, Woźniak W, Miłek T, Myrcha P, Migda B. Phlebogriffe. A new device for mechanochemical ablation of incompetent saphenous veins: A pilot study. Phlebol Rev 2016;23(3):72‑7.
16. Tawfik AM, Sorour WA, El-Laboudy ME. Laser ablation versus mechanochemical ablation in the treatment of primary varicose veins: A randomized clinical trial. J Vasc Surg Venous Lymphat Disord 2020;8(2):211‑5.
2. Almeida JI, Javier JJ, Mackay EG, Bautista C, Cher DJ, Proebstle TM. Thirty-sixth-month follow-up of first-in-human use of cyanoacrylate adhesive for treatment of saphenous vein incompetence. J Vasc Surg Venous Lymphat Disord 2017;5(5):658‑66.
3. Proebstle TM, Alm J, Dimitri S, Rasmussen L, Whiteley M, Lawson J, et al. The European multicenter cohort study on cyanoacrylate embolization of refluxing great saphenous veins. J Vasc Surg Venous Lymphat Disord 2015;3(1):2‑7.
4. Morrison N, Gibson K, Vasquez M, Weiss R, Cher D, Madsen M, et al. VeClose trial 12-month outcomes of cyanoacrylate closure versus radiofrequency ablation for incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2017;5(3):321‑30.
5. Morrison N, Gibson K, Vasquez M, Weiss R, Jones A. Five-year extension study of patients from a randomized clinical trial (VeClose) comparing cyanoacrylate closure versus radiofrequency ablation for the treatment of incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2020;8(6):978-89.
6. Bozkurt AK, Yılmaz MF. A prospective comparison of a new cyanoacrylate glue and laser ablation for the treatment of venous insufficiency. Phlebology 2016;31(1 Suppl):106‑13.
7. Morrison N, Gibson K, McEnroe S, Goldman M, King T, Weiss R, et al. Randomized trial comparing cyanoacrylate embolization and radiofrequency ablation for incompetent great saphenous veins (VeClose). J Vasc Surg 2015;61(4):985‑94.
8. Kolluri R, Gibson K, Cher D, Madsen M, Weiss R, Morrison N. Roll-in phase analysis of clinical study of cyanoacrylate closure for incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2016;4(4):407‑15.
9. Gibson K, Morrison N, Kolluri R, Vasquez M, Weiss R, Cher D, et al. Twenty-four month results from a randomized trial of cyanoacrylate closure versus radiofrequency ablation for the treatment of incompetent great saphenous veins. J Vasc Surg Venous Lymphat Disord 2018;6(5):606-13.
10. Morrison N, Kolluri R, Vasquez M, Madsen M, Jones A, Gibson K. Comparison of cyanoacrylate closure and radiofrequency ablation for the treatment of incompetent great saphenous veins: 36-month outcomes of the VeClose randomized controlled trial. Phlebol J Venous Dis 2018;026835551881025.
11. Eroglu E, Yasim A. A randomised clinical trial comparing n-butyl cyanoacrylate, radiofrequency ablation and endovenous laser ablation for the treatment of superficial venous incompetence: Two year follow up results. Eur J Vasc Endovasc Surg 2018;56(4):553-60.
12. Lam YL, Toonder IM, Wittens CHA. Clarivein mechano-chemical ablation an interim analysis of a randomized controlled trial dose-finding study. Phlebology 2016;31(3):170‑6.
13. Lane T, Bootun R, Dharmarajah B, Lim CS, Najem M, Renton S, et al. A multi-centre randomised controlled trial comparing radiofrequency and mechanical occlusion chemically assisted ablation of varicose veins. Final results of the Venefit versus Clarivein for varicose veins trial. Phlebology 2017;32(2):89‑98.
14. Bootun R, Lane T, Dharmarajah B, Lim C, Najem M, Renton S, et al. Intra-procedural pain score in a randomised controlled trial comparing mechanochemical ablation to radiofrequency ablation: The Multicentre Venefit versus ClariVein for varicose veins trial. Phlebol J Venous Dis 2016;31(1):61‑5.
15. Ciostek P, Kowalski M, Woźniak W, Miłek T, Myrcha P, Migda B. Phlebogriffe. A new device for mechanochemical ablation of incompetent saphenous veins: A pilot study. Phlebol Rev 2016;23(3):72‑7.
16. Tawfik AM, Sorour WA, El-Laboudy ME. Laser ablation versus mechanochemical ablation in the treatment of primary varicose veins: A randomized clinical trial. J Vasc Surg Venous Lymphat Disord 2020;8(2):211‑5.