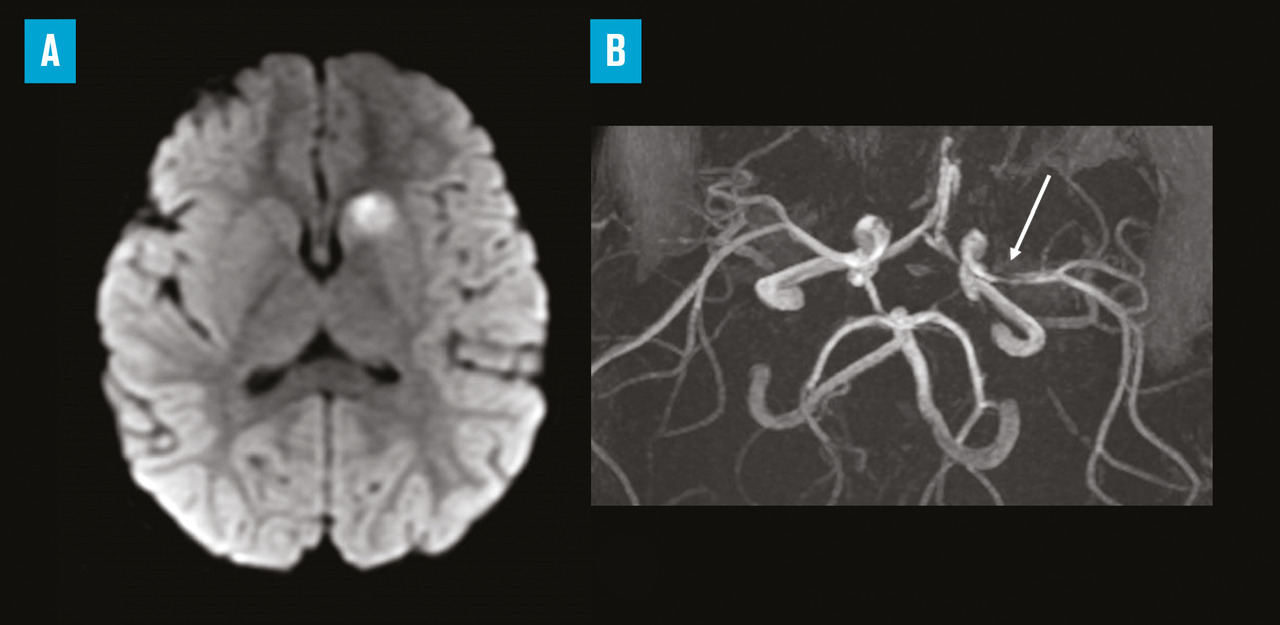
Un événement soudain aux conséquences graves, puisque la majorité des enfants gardent des séquelles. La simple évocation du diagnostic doit conduire à une prise en charge spécialisée immédiate dans une filière de type « alerte AVC ».
L’accident ischémique cérébral, ou infarctus artériel cérébral, chez l’enfant est un événement soudain, aux conséquences graves. En effet, la majorité des enfants gardent des séquelles de cet accident. Une reconnaissance précoce, permettant une prise en charge adaptée au sein d’une filière identifiée, puis un suivi prolongé ajusté au parcours développemental sont des éléments permettant d’améliorer le pronostic de ces enfants, sur les plans moteur, cognitif, de sa participation sociale et de sa future vie d’adulte.
Si la présentation clinique de l’infarctus artériel cérébral de l’enfant diffère peu de celle de l’adulte (v. infra), ce sont la fréquence de l’événement dans la population, ses causes, la dynamique développementale de l’enfant et le suivi au long cours qui représentent les principales spécificités pédiatriques.
Si la présentation clinique de l’infarctus artériel cérébral de l’enfant diffère peu de celle de l’adulte (v. infra), ce sont la fréquence de l’événement dans la population, ses causes, la dynamique développementale de l’enfant et le suivi au long cours qui représentent les principales spécificités pédiatriques.
Épidémiologie
Les accidents vasculaires cérébraux (AVC) périnatals (non traités ici) sont la forme la plus fréquente des AVC de l’enfant, avec une fréquence autour de 1/1 000 à 1/3 000 naissances, soit autour de 600 cas par an. En dehors de la période néonatale, l’AVC de l’enfant représente moins de 1 % de l’ensemble des AVC, soit 1 millier d’AVC par an en France (v. tableau). Parmi les AVC, l’infarctus artériel cérébral (là aussi hors nouveau-nés) a une incidence annuelle de 1 à 3/100 000 enfants par an dans les pays développés.1-3 On observe un pic d’incidence entre 1 et 5 ans, puis une augmentation quasi continue de l’incidence à partir de l’âge de 10 ans, pour rejoindre celle des adultes jeunes. Il s’agit d’une pathologie grave, avec une mortalité de 5 % qui atteint 15 % en cas de récidive. Au moins deux tiers des enfants garderont des séquelles sur le long terme, dans les domaines moteur, cognitif, comportemental, thymique, avec un retentissement sur la participation sociale et familiale.4 De ce fait, environ 10 % des personnes vivant en France avec les séquelles d’un AVC ont eu cet accident durant l’enfance, avec toutes les conséquences personnelles, familiales, sociales et professionnelles que cela implique.
Causes des infarctus artériels cérébraux de l’enfant (hors période néonatale)
Les infarctus artériels cérébraux de l’enfant sont liés à une obstruction artérielle aiguë intracrânienne, du fait du contenant (artériopathie sténosante intracrânienne aiguë ou chronique) plus fréquemment que du fait du contenu (embolie d’origine cardiaque, transcardiaque ou artérielle, rarement thrombophilie majeure).
Les causes emboliques cardiaques ou transcardiaques prédominent chez les plus jeunes, notamment les patients ayant une cardiopathie congénitale avec un shunt droite-gauche ou équivalent (cavité unique), ou acquise (myocardite, myocardiopathie dilatée ou restrictive).
Les causes emboliques artério-artérielles sont secondaires aux dissections artérielles cervicales carotidiennes ou aux artériopathies vertébrales focales (cause d’infarctus artériels cérébraux multiples de la circulation postérieure).
La persistance du foramen ovale n’est retenue comme mécanisme qu’après exploration soigneuse, afin d’éliminer les autres causes.
Parmi les artériopathies intracrâniennes, l’artériopathie cérébrale focale de l’enfant est la plus fréquente. Il s’agit d’une entité assez spécifique à la petite enfance, caractérisée par une sténose d’allure inflammatoire – souvent post-infectieuse – intéressant typiquement le segment proximal de l’artère cérébrale moyenne, évoluant durant quelques semaines et sans récidive ultérieure. Les infections virales, notamment respiratoires hautes, et la varicelle sont les causes les plus fréquentes de ces artériopathies focales transitoires. La prévention des récidives précoces par aspirine est efficace, et le traitement peut ensuite être arrêté 18 à 24 mois après l’AVC, lorsque tous les critères diagnostiques (notamment l’absence d’évolutivité de l’atteinte artérielle) ont été réunis.
Les artériopathies chroniques sont plus rares.5
Les causes emboliques cardiaques ou transcardiaques prédominent chez les plus jeunes, notamment les patients ayant une cardiopathie congénitale avec un shunt droite-gauche ou équivalent (cavité unique), ou acquise (myocardite, myocardiopathie dilatée ou restrictive).
Les causes emboliques artério-artérielles sont secondaires aux dissections artérielles cervicales carotidiennes ou aux artériopathies vertébrales focales (cause d’infarctus artériels cérébraux multiples de la circulation postérieure).
La persistance du foramen ovale n’est retenue comme mécanisme qu’après exploration soigneuse, afin d’éliminer les autres causes.
Parmi les artériopathies intracrâniennes, l’artériopathie cérébrale focale de l’enfant est la plus fréquente. Il s’agit d’une entité assez spécifique à la petite enfance, caractérisée par une sténose d’allure inflammatoire – souvent post-infectieuse – intéressant typiquement le segment proximal de l’artère cérébrale moyenne, évoluant durant quelques semaines et sans récidive ultérieure. Les infections virales, notamment respiratoires hautes, et la varicelle sont les causes les plus fréquentes de ces artériopathies focales transitoires. La prévention des récidives précoces par aspirine est efficace, et le traitement peut ensuite être arrêté 18 à 24 mois après l’AVC, lorsque tous les critères diagnostiques (notamment l’absence d’évolutivité de l’atteinte artérielle) ont été réunis.
Les artériopathies chroniques sont plus rares.5
Diagnostic et prise en charge à la phase aiguë
Les signes cliniques devant faire évoquer un infarctus artériel cérébral chez l’enfant ne sont dans la majorité des situations pas différents de ceux de l’adulte. Il s’agit typiquement de la survenue brutale d’un déficit neurologique focal, le plus souvent un déficit moteur unilatéral, typiquement une hémiplégie aiguë, qui peut être associé à un trouble aigu du langage (aphasie) en contexte non fébrile.1, 2 La survenue de convulsions, la plupart du temps avec une composante focale, est une spécificité pédiatrique observée chez 30 % des enfants, notamment les plus jeunes. L’association à un déficit moteur focal durable suivant (et a fortiori précédant) la crise est un élément qui doit faire évoquer l’infarctus artériel cérébral.
La simple évocation du diagnostic doit conduire à une prise en charge spécialisée immédiate, suivant une filière de soins pédiatrique (ou individualisant les enfants au sein d’une filière générale) identifiée préalablement, de type « alerte AVC ». La filière permet un accès rapide à l’imagerie diagnostique et à un avis spécialisé pour l’utilisation de thérapeutiques de recanalisation artérielle de la phase hyperaiguë. L’imagerie par résonance magnétique (IRM) est l’imagerie diagnostique de référence. En effet, un déficit neurologique focal aigu est secondaire à un AVC dans seulement 20 % des cas chez l’enfant. Outre le fait que la tomodensitométrie ne permet pas le diagnostic à la phase hyperaiguë de l’infarctus artériel cérébral, il n’identifie pas non plus les diagnostics différentiels les plus fréquents (migraine accompagnée, déficit postcritique…), nécessitant pourtant une prise en charge neuropédiatrique adaptée urgente.6 En France, l’établissement de filière de prise en charge des alertes AVC enfant est piloté par région, faisant intervenir les acteurs de l’urgence préhospitalière et hospitalière, neurologues vasculaires des unités neurovasculaires, pédiatres et neuropédiatres, radiologues, réanimateurs pédiatriques. Toute suspicion d’AVC chez l’enfant doit faire l’objet d’un appel au 15 – comme recommandé chez l’adulte – afin de permettre une régulation préhospitalière pour une entrée rapide dans la filière de soins dédiée. Ainsi, le patient a un accès direct en IRM dans un centre préparé à l’accueil des enfants suspects d’AVC, un avis spécialisé, la possibilité d’une hospitalisation en unité de surveillance continue pour la prise en charge initiale.7
Ces filières « alerte AVC de l’enfant » ont montré qu’au-delà de fluidifier le circuit patient (acteurs préalablement identifiés, protocoles élaborés en amont), de réduire le délai de prise en charge et de rendre possible l’accès aux thérapeutiques de recanalisation, elles améliorent l’efficience de l’ensemble de la filière neuropédiatrique aiguë.6-8 En effet, les traitements de la phase hyperaiguë de l’infarctus cérébral de l’adulte, thrombolyse et thrombectomie, étaient encore inenvisageables chez l’enfant il y a quelques années du fait du délai diagnostique ne permettant pas de les proposer dans leur fenêtre temporelle d’utilisation.
Lorsque le diagnostic positif d’infarctus artériel cérébral est fait dans les 4 h 30 suivant le début des signes, l’indication d’un traitement thrombolytique par r-tPA (Actilyse) doit être discutée au cas par cas, de manière pluridisciplinaire (pédiatre et neurologue vasculaire) en respectant les contre-indications établies chez l’adulte. Son administration a lieu en unité de surveillance continue pédiatrique, ou en unité neurovasculaire pour les adolescents. Un traitement endovasculaire (thrombectomie) peut également être discuté lorsqu’une occlusion artérielle proximale est mise en évidence, avec des arguments pour une cause embolique à l’infarctus. Une atteinte artérielle locale (artériopathie cérébrale focale) est au contraire en défaveur de l’utilisation de ces techniques interventionnelles. Là aussi, le traitement doit être discuté au cas par cas et de manière pluridisciplinaire, incluant les pédiatres, et réalisé dans des unités spécialisées.6
La simple évocation du diagnostic doit conduire à une prise en charge spécialisée immédiate, suivant une filière de soins pédiatrique (ou individualisant les enfants au sein d’une filière générale) identifiée préalablement, de type « alerte AVC ». La filière permet un accès rapide à l’imagerie diagnostique et à un avis spécialisé pour l’utilisation de thérapeutiques de recanalisation artérielle de la phase hyperaiguë. L’imagerie par résonance magnétique (IRM) est l’imagerie diagnostique de référence. En effet, un déficit neurologique focal aigu est secondaire à un AVC dans seulement 20 % des cas chez l’enfant. Outre le fait que la tomodensitométrie ne permet pas le diagnostic à la phase hyperaiguë de l’infarctus artériel cérébral, il n’identifie pas non plus les diagnostics différentiels les plus fréquents (migraine accompagnée, déficit postcritique…), nécessitant pourtant une prise en charge neuropédiatrique adaptée urgente.6 En France, l’établissement de filière de prise en charge des alertes AVC enfant est piloté par région, faisant intervenir les acteurs de l’urgence préhospitalière et hospitalière, neurologues vasculaires des unités neurovasculaires, pédiatres et neuropédiatres, radiologues, réanimateurs pédiatriques. Toute suspicion d’AVC chez l’enfant doit faire l’objet d’un appel au 15 – comme recommandé chez l’adulte – afin de permettre une régulation préhospitalière pour une entrée rapide dans la filière de soins dédiée. Ainsi, le patient a un accès direct en IRM dans un centre préparé à l’accueil des enfants suspects d’AVC, un avis spécialisé, la possibilité d’une hospitalisation en unité de surveillance continue pour la prise en charge initiale.7
Ces filières « alerte AVC de l’enfant » ont montré qu’au-delà de fluidifier le circuit patient (acteurs préalablement identifiés, protocoles élaborés en amont), de réduire le délai de prise en charge et de rendre possible l’accès aux thérapeutiques de recanalisation, elles améliorent l’efficience de l’ensemble de la filière neuropédiatrique aiguë.6-8 En effet, les traitements de la phase hyperaiguë de l’infarctus cérébral de l’adulte, thrombolyse et thrombectomie, étaient encore inenvisageables chez l’enfant il y a quelques années du fait du délai diagnostique ne permettant pas de les proposer dans leur fenêtre temporelle d’utilisation.
Lorsque le diagnostic positif d’infarctus artériel cérébral est fait dans les 4 h 30 suivant le début des signes, l’indication d’un traitement thrombolytique par r-tPA (Actilyse) doit être discutée au cas par cas, de manière pluridisciplinaire (pédiatre et neurologue vasculaire) en respectant les contre-indications établies chez l’adulte. Son administration a lieu en unité de surveillance continue pédiatrique, ou en unité neurovasculaire pour les adolescents. Un traitement endovasculaire (thrombectomie) peut également être discuté lorsqu’une occlusion artérielle proximale est mise en évidence, avec des arguments pour une cause embolique à l’infarctus. Une atteinte artérielle locale (artériopathie cérébrale focale) est au contraire en défaveur de l’utilisation de ces techniques interventionnelles. Là aussi, le traitement doit être discuté au cas par cas et de manière pluridisciplinaire, incluant les pédiatres, et réalisé dans des unités spécialisées.6
Prise en charge rééducative et suivi développemental
La Classification internationale du fonctionnement, du handicap et de la santé9 permet une analyse en profondeur du devenir fonctionnel post-AVC et de ses déterminants : taille/localisation de la lésion, âge lors de l’accident, thérapie, contexte de vie… Son originalité est de proposer une trame biopsychosociale aux évaluations développementales et aux programmes ciblés de rééducation (éventuellement intensive), de guidance et d’accompagnement permettant d’optimiser la récupération. En effet, les infarctus artériels cérébraux de l’enfant surviennent, par définition, chez un être en développement. Dès lors, l’objectif n’est pas de revenir à l’état antérieur mais, au-delà de la récupération, d’accompagner le développement moteur, cognitif, psychologique, comportemental, éducatif et social de cet enfant jusqu’à l’âge adulte. De ce fait, la dynamique de prise en charge tient compte de l’âge et du stade de développement auxquels survient cet accident, du contexte familial, et se doit d’être régulièrement réévaluée. Les atteintes motrices sont les plus facilement observables. Les atteintes cognitives et langagières peuvent passer inaperçues initialement, notamment chez les enfants les plus jeunes.
La dynamique développementale et l’augmentation de la charge cognitive imposée à l’enfant au fur et à mesure qu’il grandit (augmentation de la difficulté et de la complexité des tâches cognitives, scolaires, puis professionnalisantes) peuvent révéler des difficultés plusieurs années après la survenue de l’AVC. Cette non-concomitance de la survenue de l’AVC et de l’observation de certaines séquelles est une particularité de l’enfant à ne pas méconnaître et dont la famille doit être informée. Le retentissement de l’AVC sur la vie familiale et la participation sociale est également à prendre en compte et à évaluer lors des consultations de suivi. Du fait de cette trajectoire développementale, ce suivi neuropédiatrique et de médecine physique et de réadaptation, à la fois médical et médico-social, se fera jusqu’à la transition enfant-adulte.10
La dynamique développementale et l’augmentation de la charge cognitive imposée à l’enfant au fur et à mesure qu’il grandit (augmentation de la difficulté et de la complexité des tâches cognitives, scolaires, puis professionnalisantes) peuvent révéler des difficultés plusieurs années après la survenue de l’AVC. Cette non-concomitance de la survenue de l’AVC et de l’observation de certaines séquelles est une particularité de l’enfant à ne pas méconnaître et dont la famille doit être informée. Le retentissement de l’AVC sur la vie familiale et la participation sociale est également à prendre en compte et à évaluer lors des consultations de suivi. Du fait de cette trajectoire développementale, ce suivi neuropédiatrique et de médecine physique et de réadaptation, à la fois médical et médico-social, se fera jusqu’à la transition enfant-adulte.10
Références
1. Mallick AA, Ganesan V, Kirkham FJ, et al. Childhood arterial ischaemic stroke incidence, presenting features, and risk factors: a prospective population-based study. Lancet Neurol 2014;13:35-43.
2. Steinlin M, Pfister I, Pavlovic J, et al. The first three years of the Swiss Neuropaediatric Stroke Registry (SNPSR): a population-based study of incidence, symptoms and risk factors. Neuropediatrics 2005;36:90-7.
3. Tuppin P, Samson S, Woimant F, Chabrier S. Management and 2-year follow-up of children aged 29 days to 17 years hospitalized for a first stroke in France (2009-2010). Arch Pediatr 2014;21:1305-15.
4. Mallick AA, Ganesan V, Kirkham FJ, et al. Outcome and recurrence 1 year after pediatric arterial ischemic stroke in a population-based cohort. Ann Neurol 2016;79:784-93.
5. Chabrier S, Sébire G, Fluss J. Transient cerebral arteriopathy, postvaricella arteriopathy, and focal cerebral arteriopathy or the unique susceptibility of the m1 segment in children with stroke. Stroke 2016;47:2439-41.
6. Lehman LL, Beslow LA, Steinlin M, Kossorotoff M, Mackay MT. what will improve pediatric acute stroke care? Stroke 2019;50:249-56.
7. Tabone L, Mediamolle N, Bellesme C, et al. Regional pediatric acute stroke protocol: initial experience during 3 years and 13 recanalization treatments in children. Stroke 2017;48:2278-81.
8. Bernard TJ, Rivkin MJ, Scholz K, et al. Emergence of the primary pediatric stroke center: impact of the Thrombolysis In Pediatric Stroke (TIPS) trial. Stroke 2014;45:2018-23.
9. World Health Orginization. International Classification of Functioning, Disability and Health (ICF). http://www.who.int/ classifications/icf/en/
10. Soufi S, Chabrier S, Bertoletti L, Laporte S, Darteyre S. Lived experience of having a child with stroke: A qualitative study. Eur J Paediatr Neurol 2017;21:542-8.
2. Steinlin M, Pfister I, Pavlovic J, et al. The first three years of the Swiss Neuropaediatric Stroke Registry (SNPSR): a population-based study of incidence, symptoms and risk factors. Neuropediatrics 2005;36:90-7.
3. Tuppin P, Samson S, Woimant F, Chabrier S. Management and 2-year follow-up of children aged 29 days to 17 years hospitalized for a first stroke in France (2009-2010). Arch Pediatr 2014;21:1305-15.
4. Mallick AA, Ganesan V, Kirkham FJ, et al. Outcome and recurrence 1 year after pediatric arterial ischemic stroke in a population-based cohort. Ann Neurol 2016;79:784-93.
5. Chabrier S, Sébire G, Fluss J. Transient cerebral arteriopathy, postvaricella arteriopathy, and focal cerebral arteriopathy or the unique susceptibility of the m1 segment in children with stroke. Stroke 2016;47:2439-41.
6. Lehman LL, Beslow LA, Steinlin M, Kossorotoff M, Mackay MT. what will improve pediatric acute stroke care? Stroke 2019;50:249-56.
7. Tabone L, Mediamolle N, Bellesme C, et al. Regional pediatric acute stroke protocol: initial experience during 3 years and 13 recanalization treatments in children. Stroke 2017;48:2278-81.
8. Bernard TJ, Rivkin MJ, Scholz K, et al. Emergence of the primary pediatric stroke center: impact of the Thrombolysis In Pediatric Stroke (TIPS) trial. Stroke 2014;45:2018-23.
9. World Health Orginization. International Classification of Functioning, Disability and Health (ICF). http://www.who.int/ classifications/icf/en/
10. Soufi S, Chabrier S, Bertoletti L, Laporte S, Darteyre S. Lived experience of having a child with stroke: A qualitative study. Eur J Paediatr Neurol 2017;21:542-8.