Les facteurs d’origine professionnelle pèsent largement sur la santé des populations (encadré 1). Les maladies d’origine professionnelle sont nombreuses et diverses (cancers, troubles de l’audition, affections respiratoires, affections articulaires et troubles musculosquelettiques, affections psychiques, troubles dermatologiques et allergiques, troubles de la reproduction, maladies cardiovasculaires). De fait, pratiquement l’ensemble des pathologies, somatiques et psychiques, est potentiellement concerné par des facteurs de risque d’origine professionnelle ; ceux-ci sont d’ailleurs eux-mêmes très nombreux et de nature variée.
Poids des facteurs professionnels parmi les déterminants de santé des populations
On peut regrouper ces facteurs de risque professionnels en grandes catégories : agents chimiques, biologiques, physiques, facteurs biomécaniques ou encore organisationnels, relationnels et éthiques. En effet, l’organisation du travail génère également des contraintes de charge mentale, de rythme de travail qui peuvent retentir sur la santé physique et psychique des travailleurs. Les pathologies qui découlent de l’exposition à ces nombreux facteurs de risque sont donc, elles aussi, diverses et multifactorielles. Par exemple, l’exposition à certaines substances chimiques peut générer des pathologies respiratoires comme l’asthme. L’exposition à des facteurs psychosociaux peut générer une souffrance psychique, voire un épuisement professionnel.
Néanmoins, les expositions aux facteurs de risque professionnels et les troubles ou maladies associés sont évitables, grâce à des mesures préventives adaptées aux conditions de travail et à l’évolution des caractéristiques de la population au travail (vieillissement, précarité…).
La reconnaissance du caractère professionnel de l’accident ou de la maladie permet, quant à elle, une meilleure prise en charge des soins et diverses compensations financières.
Processus de reconnaissance et de réparation des maladies professionnelles
La sécurité des travailleurs est sous la responsabilité de leur employeur. Tout employeur est tenu envers sessalariés à une obligation de résultat en matière de santé et de sécurité au travail. La prévention des maladies professionnelles est donc de sa responsabilité.
C’est la loi du 25 octobre 1919 qui a inscrit dans le droit français la notion de « maladies professionnelles » après le précédent texte de loi du 9 avril 1898 qui a permis l’indemnisation des victimes d’accidents du travail. En France, la reconnaissance de ces maladies professionnelles repose principalement sur un système de tableaux dans lesquels sont fixées les conditions pour bénéficier de la « présomption d’origine professionnelle » sans avoir à prouver le lien entre sa maladie et son travail.1 Cette disposition s’applique pour le régime général, dans le cadre du régime agricole2 et, plus récemment, aux fonctionnaires.3
Les tableaux de maladies professionnelles sont créés et révisés régulièrement par décret. La création et la modification des tableaux résultent en grande partie d’un compromis social permettant de mettre en discussion les données scientifiques avec les considérations financières, politiques et sociétales au fur et à mesure de l’évolution des techniques et de l’amélioration des connaissances épidémiologiques. L’accès aux tableaux des maladies professionnelles est disponible en ligne sur le site de l’INRS.4
Toute affection qui répond aux conditions médicales, professionnelles et administratives mentionnées dans les tableaux est systématiquement « présumée » d’origine professionnelle, sans qu’il soit nécessaire d’en établir la preuve.
Pour les maladies non listées dans ces tableaux ou ne remplissant pas toutes les conditions des tableaux, un système complémentaire d’expertise a été mis en place en 1993, qui ne repose pas sur la présomption d’origine. Ce système complémentaire permet de réparer un certain nombre de maladies imputables à l’activité professionnelle. Dans cette situation, c’est un comité spécifique pour la reconnaissance des maladies professionnelles qui se prononce sur l’existence d’un lien « direct et essentiel » entre la pathologie et l’activité professionnelle habituelle. Ces comités ont une organisation régionale. Si l’avis du comité est positif, cela permet d’enclencher la procédure de reconnaissance.
Concrètement, si l’origine professionnelle de la pathologie d’un travailleur est suspectée, son médecin doit lui transmettre un certificat médical qui décrit la nature et les symptômes de sa pathologie. Il appartient ensuite au travailleur de faire une déclaration de maladie professionnelle auprès de l’Assurance maladie du régime dont il dépend et d’y joindre le certificat médical suivant le processus de reconnaissance correspondant à sa situation. De plus, chaque médecin généraliste ou spécialiste (y compris le médecin du travail) peut adresser le patient à un centre régional de consultation sur les pathologies professionnelles et environnementales dans un centre hospitalier universitaire. Ces centres ont pour objectif l’aide au diagnostic médical, au traitement des maladies ayant pour origine une exposition professionnelle, et l’accompagnement médico-social.
La reconnaissance d’une maladie professionnelle permet in fine au patient de bénéficier de prestations sociales particulières.
Depuis la loi du 17 août 2015, les troubles psychiques sont susceptibles d’être reconnus comme maladie professionnelle (MP). Ils ne sont pas inscrits dans les tableaux de MP mais peuvent faire l’objet de la procédure de reconnaissance spécifique via le système complémentaire d’expertise.
Pourtant, malgré le dispositif de reconnaissance existant, le simple dénombrement des maladies indemnisées ne reflète pas la réalité de l’impact du travail dans la survenue de pathologies. C’est pourquoi, la notion de maladie à caractère professionnel (MCP) a été introduite par le législateur afin de contribuer à l’évolution des tableaux de maladies professionnelles et au repérage de nouvelles pathologies d’origine professionnelle (encadré 2). Est ainsi défini comme MCP toute pathologie ou symptôme lié au travail et n’ayant pas fait l’objet d’une reconnaissance en maladie professionnelle au moment de la visite. Bien que la déclaration des MCP soit une obligation légale pour tout docteur en médecine (article L461 - 6 du code de la sécurité sociale), rares sont les médecins qui déclarent des MCP. C’est pourquoi, dans le cadre de sa mission de surveillance épidémiologique, Santé publique France (ex-Institut de veille sanitaire), en partenariat avec l’Inspection médicale du travail et les Observatoires régionaux de santé a mis en place depuis 2003 un programme de surveillance des MCP s’appuyant sur ce système législatif.5 L’objectif de ce programme est d’estimer le taux de prévalence des MCP signalées et de contribuer à l’évaluation de la sous-déclaration des MP. Ces données complètent ainsi celles des statistiques sur les maladies reconnues et indemnisées en MP. Ce programme MCP s’appuie sur un réseau de médecins volontaires et leurs équipes qui, durant deux périodes de deux semaines consécutives sur un an (les « quinzaines MCP »), signalent toutes les MCP rencontrées lors des visites médicales.6
Nécessaires données épidémiologiques
Les données épidémiologiques sont nécessaires pour identifier les priorités de prévention, quantifier et suivre les expositions professionnelles, les maladies en lien avec le travail et leurs conséquences sur l’emploi et la sous-reconnaissance des maladies professionnelles. Il existe de nombreux acteurs impliqués sur cette question de la santé au travail et produisant des données ou des supports de prévention (Cnam,7 Santé publique France,8 DARES,9 INRS,10 Inserm,11 Eurogip12…). La production de ces données peut se faire à différentes échelles de territoire (local, national et international).
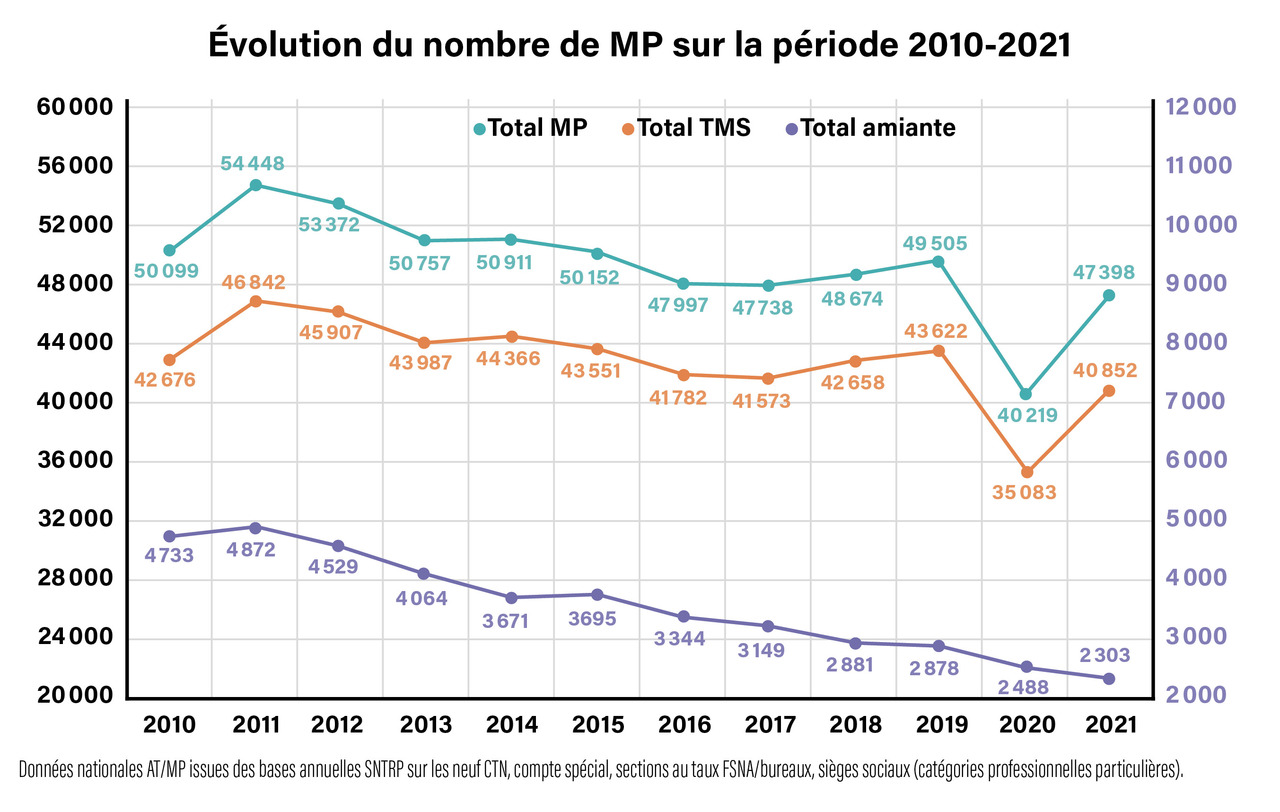
Chaque année, la Direction des risques professionnels de l’Assurance maladie publie un rapport avec les éléments statistiques et financiers sur les maladies professionnelles.13 Aujourd’hui, on dénombre près de 50 000 salariés concernés chaque année par une maladie professionnelle dont 87 % sont des troubles musculosquelettiques (TMS).
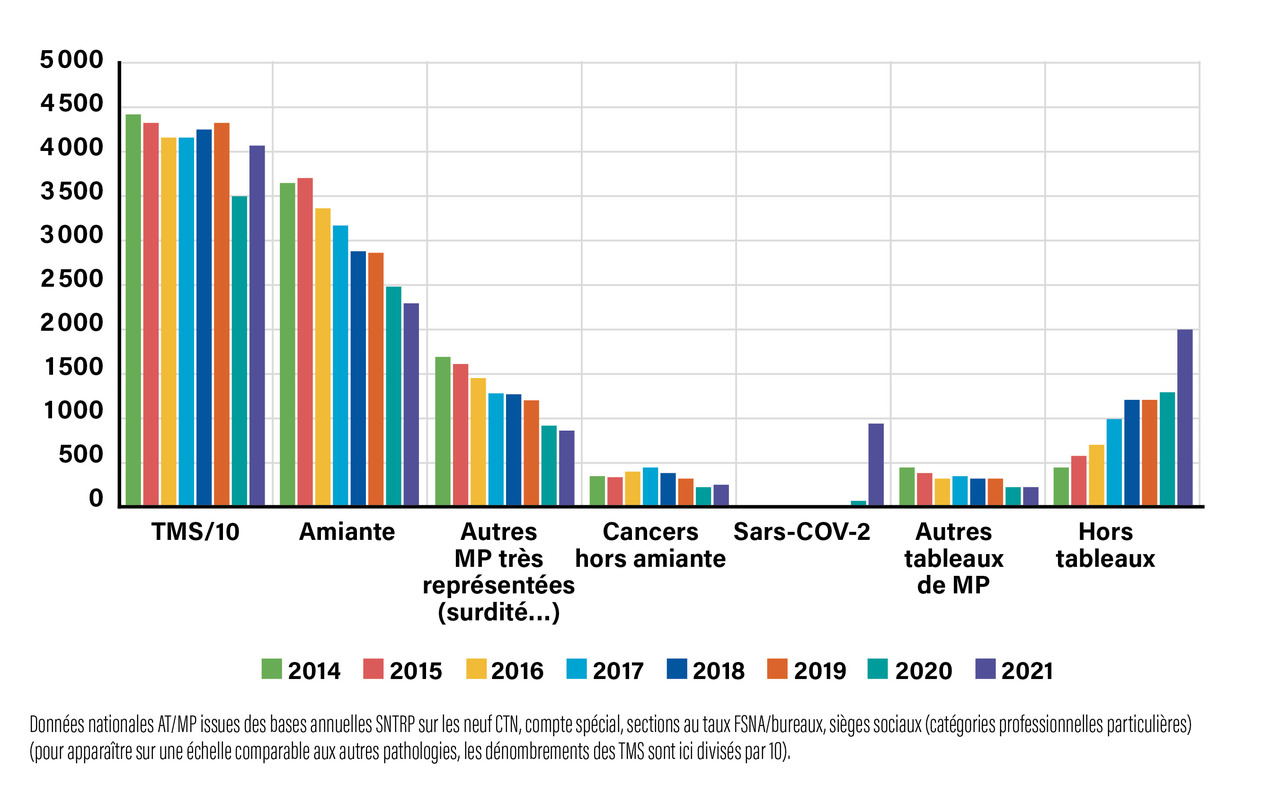
La figure 1 indique l’évolution du nombre de maladies professionnelles sur la période 2010 - 2021. La figure 2 présente, quant à elle, l’évolution du nombre de maladies professionnelles par grandes familles sur la période 2014 - 2021. Les chiffres sur les maladies à caractère professionnel sont disponibles sur le site de Santé publique France.6 Á propos de la sous-déclaration de ces accidents du travail et maladies professionnelles, une commission présidée par un magistrat de la Cour des Comptes remet tous les trois ans au Parlement et au Gouvernement un rapport évaluant le coût réel pour la branche maladie de la sous-déclaration des AT-MP. Elle formule également des recommandations visant à limiter la sous-déclaration des accidents du travail et des maladies professionnelles.14
Reconnaître les maladies professionnelles : implication du corps médical
Selon l’Organisation internationale du travail, la santé appliquée à l’environnement de travail s’entend comme une forme d’organisation matérielle du travail, soit générant un bien-être de la personne sur son lieu de travail, soit permettant d’écarter tout risque de danger physique et/ou mental pour l’individu.15 La santé au travail représente un champ immense en matière de pathologies et de déterminants (encadré 3). La reconnaissance du caractère professionnel de l’accident ou de la maladie permet une prise en charge des soins et diverses compensations financières. Comme expliqué précédemment, il existe pour cela deux grands cadres de reconnaissance en maladie professionnelle :
le système des tableaux de maladies professionnelles : si la maladie est inscrite dans un tableau et que les conditions qui en découlent sont réunies, l’affection est « présumée d’origine professionnelle » (la preuve de la relation de cause à effet n’est pas exigée) ;
un système complémentaire de reconnaissance en maladie professionnelle permettant la présentation d’un dossier à l’un des comités régionaux de reconnaissance en maladie professionnelle qui statue sur la reconnaissance.
La sous-déclaration et le défaut de reconnaissance des maladies professionnelles ont trois conséquences :
- une mise en place plus difficile des mesures de prévention ;
- une perte de droits du patients et de ses ayants droit ;
- une prise en charge indue par la branche maladie de la Sécurité sociale et non par les financements dédiés aux maladies professionnelles.
En sa qualité de médecin de premier recours, le médecin généraliste peut contribuer à la prévention d’une maladie professionnelle par la connaissance de l’activité professionnelle actuelle ou passée de ses patients (y compris chez le sujet retraité). Le corps médical dans son ensemble et a fortiori le médecin généraliste jouent un rôle majeur dans l’accompagnement des patients en pensant à l’éventualité d’une origine professionnelle face à une pathologie. C’est ainsi donner la possibilité de sortir le patient de l’exposition au risque et éviter l’aggravation de la maladie. Le rôle du médecin traitant n’est pas de déclarer une maladie professionnelle mais de certifier l’existence d’une pathologie. C’est au travailleur qu’il appartient de déclarer sa maladie professionnelle (contrairement aux accidents de travail où c’est le rôle de l’employeur). De nombreux documents et conseils sont disponibles en ligne.16,17
À l’avenir, il est fort probable que les évolutions technologiques et démographiques entraîneront des conséquences sur les risques professionnels. Notre société va être confrontée à de nombreux changements tels que les évolutions des normes collectives, les échelles de ces normes en milieu professionnel, l’impact des facteurs environnementaux et climatiques. Tous ces paramètres pourront entraîner de nouvelles organisations de travail et des modifications des risques professionnels auxquels seront confrontés les travailleurs.
Les risques professionnels, la désinsertion professionnelle mais aussi la santé des personnes sans emploi constituent un véritable enjeu de société qui engage l’ensemble du corps médical.
Pour aller plus loin
1. Informations patients « Maladies professionnelles ». Maladie professionnelle : votre prise en charge. Ameli.fr. https ://vu.fr/eONlV
2. Caisse nationale d’assurance maladie des travailleurs salariés (CNAMTS) . http ://www.risquesprofessionnels.ameli.fr
3. Formulaire patient S 6100b déclaration MP. http ://www.ameli.fr/fileadmin/user_upload/formulaires/S6100.pdf
4. Assurance maladie. Ameli.fr. Maladies professionnelles : https ://assurance-maladie.ameli.fr/etudes-et-donnees/par-theme/risques-professionnels-et-sinistralite/maladies-professionnelles
5. Institut national de recherche et de sécurité pour la prévention des accidents du travail et des maladies professionnelles (INRS). Les maladies professionnelles. Tableaux des maladies professionnelles http ://www.inrs-mp.fr/mp/cgibin/mppage.pl
6. Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail (Anses). Les consultations de pathologie professionnelle : https ://www.anses.fr/fr/system/files/RNV3P-CPP.pdf
7. Santé publique France. Les maladies à caractère professionnel (MCP). https ://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-liees-au-travail/maladies-a-caractere-professionnel
Institut national du cancer (INCa). Cancers d’origine professionnelle. https ://www.e-cancer.fr/Patients-et-proches/Demarches-sociales/Cancers-d-origine-professionnelle
8. Santé publique France. Troubles musculo-squelettiques. https ://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-liees-au-travail/troubles-musculo-squelettiques
9. Bulletin épidémiologique hebdomadaire (BEH), n° 12, 28 avril 2020. Surveillance et déclaration des mésothéliomes en France : bilan des 20 ans de surveillance du Programme national de surveillance du mésothéliome pleural. http ://beh.santepubliquefrance.fr/beh/2020/12/index.html
1. Chiffres clés
47 398 maladies professionnelles reconnues en 2021 (contre 40 219 en 2020)*
604 565 accidents du travail avec arrêt en 2021*
702 accidents du travail mortels en 2021*
1 à 2 millions de salariés sont, à court ou moyen terme, exposés à un risque de désinsertion professionnelle en raison de leur état de santé ou d’un handicap
2. Définitions
Accident du travail (AT)
Tout accident survenant pendant et sur le lieu de travail est présumé « accident du travail » quelle qu’en soit la cause.1
Accident de trajet
Un accident de trajet est un événement soudain et imprévu à l’origine de dommage corporel et qui se produit pendant le trajet aller ou retour entre les points suivants :2
- résidence et lieu de travail ;
- lieu de travail et lieu de restauration (restaurant, cantine ou tout autre lieu où le travailleur prend habituellement ses repas).
Maladies professionnelles (MP)
Une maladie professionnelle est la conséquence de l’exposition plus ou moins prolongée à un facteur de risque qui existe lors de l’exercice habituel de la profession. Il est presque toujours difficile d’identifier exactement le point de départ de la maladie. Cela est d’autant plus vrai qu’il existe le plus souvent une non-spécificité de la plupart des affections générées par le travail, de leur caractère le plus souvent plurifactoriel et du délai d’apparition, parfois très long, qui éloigne le diagnostic de la maladie de la période d’exposition au facteur professionnel déclenchant. C’est pour cela que la reconnaissance de ces maladies professionnelles repose principalement sur un système de tableaux dans lesquels sont fixées les conditions pour bénéficier de la « présomption d’origine professionnelle » sans avoir à prouver le lien entre sa maladie et son travail.
Maladies à caractère professionnel (MCP)
Maladie ou symptôme lié au travail mais non reconnu en Maladie Professionnelle au moment de la visite. L’article L461 - 6 du code de la sécurité sociale oblige tout docteur en médecine à signaler tout symptôme ou maladie qu’il pense être en relation avec le travail. Ce dispositif contribue à l’évaluation de la sous-déclaration des maladies professionnelles (recensement des MCP via un système de surveillance dédié).
3. Principales conséquences des risques professionnels
Troubles musculosquelettiques
Les troubles musculosquelettiques (TMS) sont des pathologies aux causes diverses et souvent multiples. S'il existe des facteurs de risque individuels (avancée en âge, diabète, obésité, insuffisance thyroïdienne, rhumatismes inflammatoires, maladies endocriniennes, grossesse, activités extraprofessionnelles…), le rôle des facteurs professionnels est clairement avéré, que ce soit dans l’apparition, le maintien ou l’aggravation des symptômes. Les contraintes professionnelles qui favorisent la survenue des TMS sont de nature physique (contraintes biomécaniques, répétitivité des gestes, outils vibrants ou travail au froid) et/ou psychosociale (forte demande psychologique, faible soutien social au travail, travail sous contrainte, etc.).
Les TMS représentent ainsi la première cause de maladie professionnelle indemnisée, avec 87 % des maladies professionnelles reconnues par le régime général : 40 852 cas en 2021. Ce phénomène est néanmoins largement sous-estimé par les statistiques de maladies professionnelles.1
Affections psychiques
Les pathologies mentales caractérisées, la souffrance psychique liée au travail (comme la détresse psychologique, le stress, le burn-out) ainsi que les conduites suicidaires (pensées suicidaires, tentatives de suicide et décès par suicide) représentent un lourd fardeau en santé publique. D’après l’Organisation mondiale de la santé (OMS), dans les pays développés, les pathologies psychiatriques seraient responsables de 35 à 45 % de l’absentéisme au travail.2 Aujourd’hui, il n’existe pas de tableau de maladie professionnelle pour les pathologies psychiques engendrées par le travail. La reconnaissance des pathologies psychiques en maladie professionnelle se fait via les comités régionaux de reconnaissance des maladies professionnelles, qui se prononcent au cas par cas.
Il existe aujourd’hui une forte hausse de la prise en charge des affections psychiques : augmentation de 74 % par rapport à 2019, soit 1 279 reconnues en 2021 contre 587 en 2017.
Accidents de la circulation routière
Les accidents corporels de la circulation routière au cours de l’activité professionnelle sont la première cause d’accidents mortels au travail. Cela regroupe, d’une part, les accidents de la route au cours d'une mission pour l’employeur et, d’autre part, les accidents de la route sur le trajet domicile-travail. Selon la dernière étude menée par Santé publique France sur les accidents corporels de la circulation routière sur les trajets professionnels de l’année 2017, environ trois quarts des victimes étaient blessées sur le trajet domicile-travail (74 %) et un quart en mission. Pour les accidents de trajet domicile-travail, les secteurs d’activité les plus concernés étaient la santé humaine et l’action sociale, certaines activités de commerce, la restauration et les centres d’appels. Les secteurs d’activité identifiés comme les plus concernés par les accidents de mission étaient le transport routier de voyageurs et de fret ou encore la collecte des déchets non dangereux.3
2. Article L751-7 du code rural.
3. Article 10 de l’ordonnance n° 2017-53 du 19 janvier 2017.4. Rapport de l'Anses. Guide méthodologique pour l’élaboration de l’expertise en vue de la création ou de la modification de tableaux de maladies professionnelles, ou de recommandations aux comités régionaux de reconnaissance des maladies professionnelles.
5. Article L461-6 du code de la sécurité sociale.
6. Santé publique France. Les maladies à caractère professionnel (MCP). https://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-liees-au-travail/maladies-a-caractere-professionnel
7. Assurance maladie. Risques professionnels et sinistrabilité. https://assurance-maladie.ameli.fr/etudes-et-donnees/par-theme/risques-professionnels-et-sinistralite
8. Santé publique France. Agence nationale de santé publique. https://www.santepubliquefrance.fr/
9. Direction de l'animation de la recherche, des études et des statistiques (DARES). https://dares.travail-emploi.gouv.fr/
10. Institut national de recherche et de sécurité pour la prévention des accidents du travail et des maladies professionnelles (INRS) https://www.inrs.fr/
11. Institut national de la santé et de la recherche médicale (Inserm). https://www.inserm.fr/
12. Observatoire et centre de ressources sur les questions relatives à l’assurance et à la prévention des accidents du travail et des maladies professionnelles. https://eurogip.fr/
13. Rapport annuel 2021 de l’Assurance maladie. Risques professionnels. Éléments statistiques et financiers. https://vu.fr/Loayb
14. International Labour Organization (ILO). BIT, SOLVE : Intégrer la promotion de la santé dans les politiques de sécurité et de santé au travail - https://www.ilo.org/wcmsp5/groups/public/---ed_protect/---protrav/---safework/documents/instructionalmaterial/wcms_205085.pdf

 Encadrés
Encadrés