L’acné est une pathologie inflammatoire chronique très fréquente du follicule pilosébacé. Elle touche 85 % des adolescents et peut persister à l’âge adulte. Ces dernières années, des études ont d’ailleurs confirmé l’augmentation de la prévalence de l’acné chez l’adulte, notamment chez la femme. Quelle que soit sa sévérité, elle affecte l’apparence physique et peut donc avoir un retentissement psychologique important, justifiant une prise en charge adaptée.
Quatre facteurs physiopathogéniques
La physiopathogénie est complexe et implique quatre principaux facteurs sur un terrain génétique prédisposant : la sébogenèse sous dépendance des androgènes, l’hyperkératinisation folliculaire anormale, la colonisation bactérienne, avec notamment la présence de Cutibacterium acnes, et les phénomènes inflammatoires.
Des avancées récentes ont montré que les modifications de composition du sébum ont un effet pro-inflammatoire ; elles altèrent la fonction barrière cutanée, induisent des modifications de la kératinisation, et participent à la formation du comédon. Parallèlement, le déséquilibre du microbiome cutané est un élément majeur dans la survenue de l’acné. Une perte de diversité entre les phylotypes de C. acnes, avec une prédominance du phylotype IA1, est observée. Cette dysbiose entraîne une stimulation de l’immunité innée, puis de l’immunité adaptative.1
Prévalence et facteurs de risque
Dans les études, la prévalence de l’acné de la femme adulte varie entre 25 et 40 % : 50 % de 20 à 29 ans, 35 % de 30 à 39 ans et près de 20 % de 40 à 49 ans.2
Chez l’homme adulte, la prévalence de l’acné est plus faible, de 8 à 10 % tous âges confondus.
Il existe fréquemment des antécédents familiaux d’acné, plaidant en faveur d’un terrain génétique prédisposant.
Des facteurs environnementaux, réunis sous le terme d’exposome, peuvent influencer la survenue, la durée et la sévérité de l’acné :3
- facteurs nutritionnels (aliments avec un indice glycémique élevé) ;
- prises médicamenteuses (corticoïdes, contraception progestative seule, certains antiépileptiques, lithium…) ;
- toxiques (tabac, cannabis...) ;
- facteurs climatiques (chaleur, UV...) ;
- facteurs psychologiques (stress, troubles du sommeil, mode de vie...) ;
- facteurs mécaniques à type de frottements ;
- cosmétiques non adaptés.
Ces facteurs agissent sur la barrière cutanée et le microbiome cutané et stimulent la production de sébum ainsi que l’immunité innée.
Présentation clinique spécifique de l’adulte
La présentation clinique de l’acné de l’adulte diffère de celle de l’adolescent et varie selon le sexe4 (tableau). Elle est plus sévère chez l’homme mais plus fréquente chez la femme.
Chez l’homme
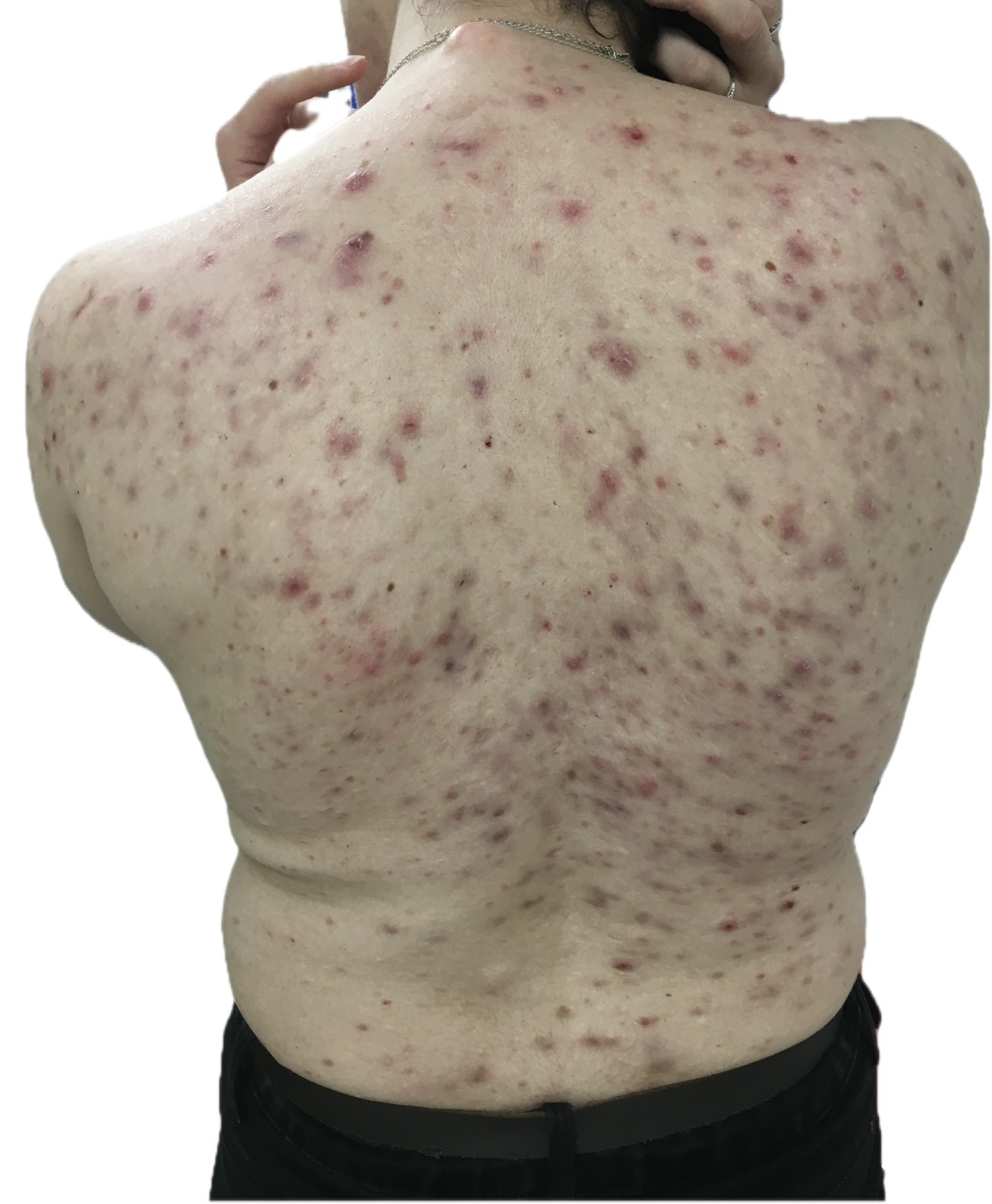
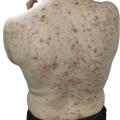
Il s’agit souvent d’une acné du tronc5 (fig. 1) ou, plus rarement, d’une forme particulière d’acné sévère et chronique : l’acné conglobata. Cette forme se caractérise par la présence de nodules inflammatoires, kystes et comédons polyporeux. Elle est favorisée par la prise d’hormones anabolisantes chez les sportifs.
L’acné conglobata peut s’associer chez un même patient à des signes d’hidradénite suppurée ou à un kyste pilonidal. Des particularités cliniques ont été individualisées : atteinte de la nuque, présence de kystes, d’abcès, de cicatrices en pont ou en corde (fig. 1).
Chez la femme
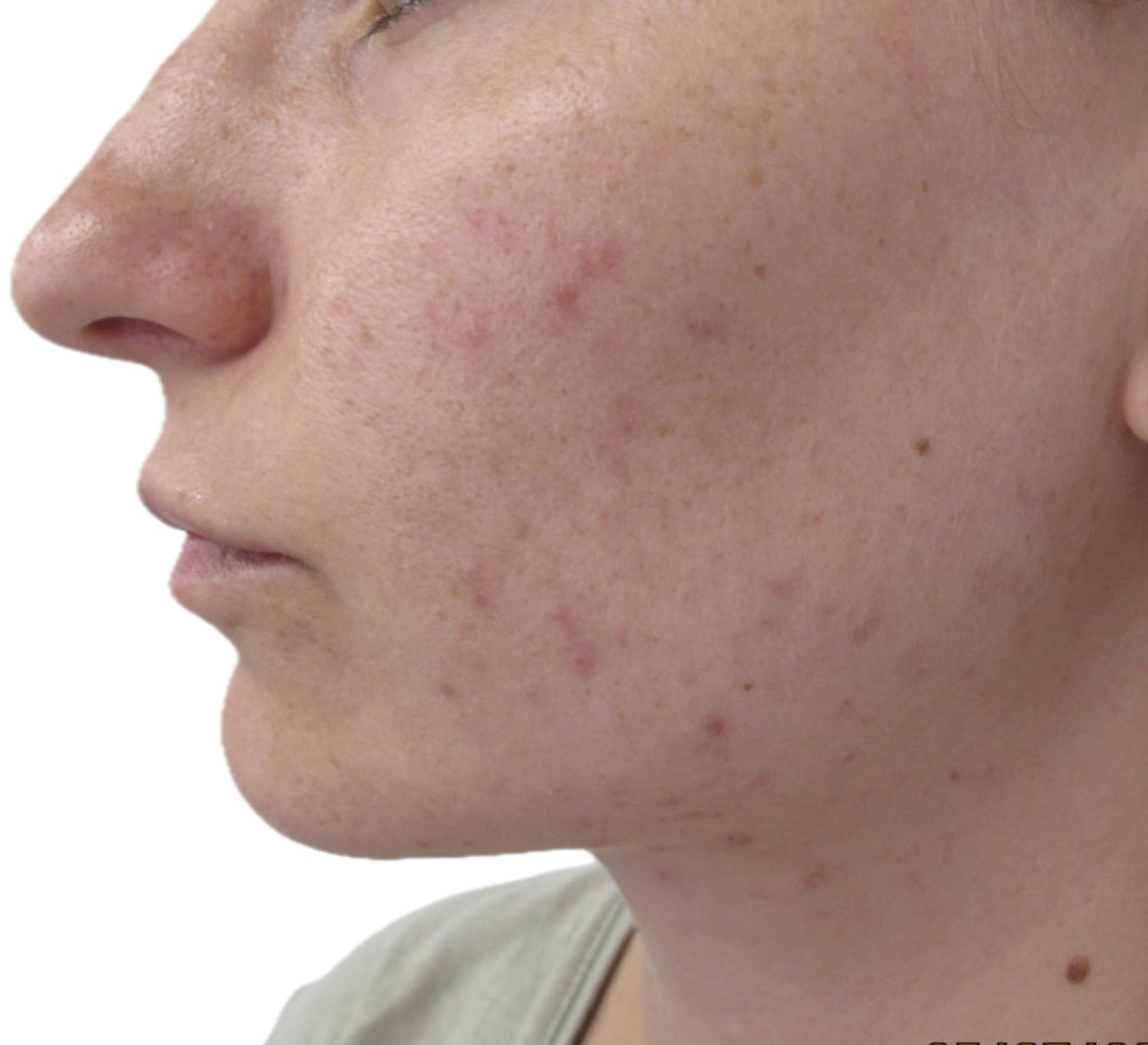
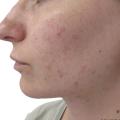
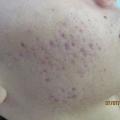
L’acné de la femme adulte (fig. 2) est définie comme une acné survenant chez une femme de plus de 25 ans. On en distingue trois sous-types :
- l’acné persistante, qui correspond à la poursuite d’une acné apparue à l’adolescence ;
- l’acné récurrente, qui constitue une rechute, à l’âge adulte, d’une acné présente à l’adolescence et qui avait régressé ;
- l’acné tardive, qui apparaît à l’âge adulte (20 % des cas).
Dans 5 à 10 % des cas, l’acné de la femme adulte peut s’intégrer dans un tableau d’hyperandrogénie clinique et biologique (généralement syndrome des ovaires polykystiques), mais le plus souvent elle est isolée et le bilan hormonal est normal Considérée comme une pathologie hormonale périphérique, elle est liée à une hypersensibilité des récepteurs aux androgènes situés sur les kératinocytes et les sébocytes.6
Cliniquement, il s’agit d’une acné du bas du visage, modérée, à prédominance inflammatoire (fig. 2). Il peut exister des nodules, des hyperpigmentations post-inflammatoires ou des excoriations. Les fluctuations au cours du cycle avec poussées avant les règles sont fréquentes (70 % des patientes).
L’acné impacte l’apparence physique mais aussi la santé mentale des femmes, avec des conséquences sur leur vie professionnelle – les patientes acnéiques pensent paraître plus jeunes que leur âge réel, et donc moins expérimentées – et, dans leur vie sociale et personnelle, elles peuvent être amenées à reporter des réunions ou des rencontres en cas de poussée d’acné.7
Choisir le traitement en fonction de la sévérité de l’acné
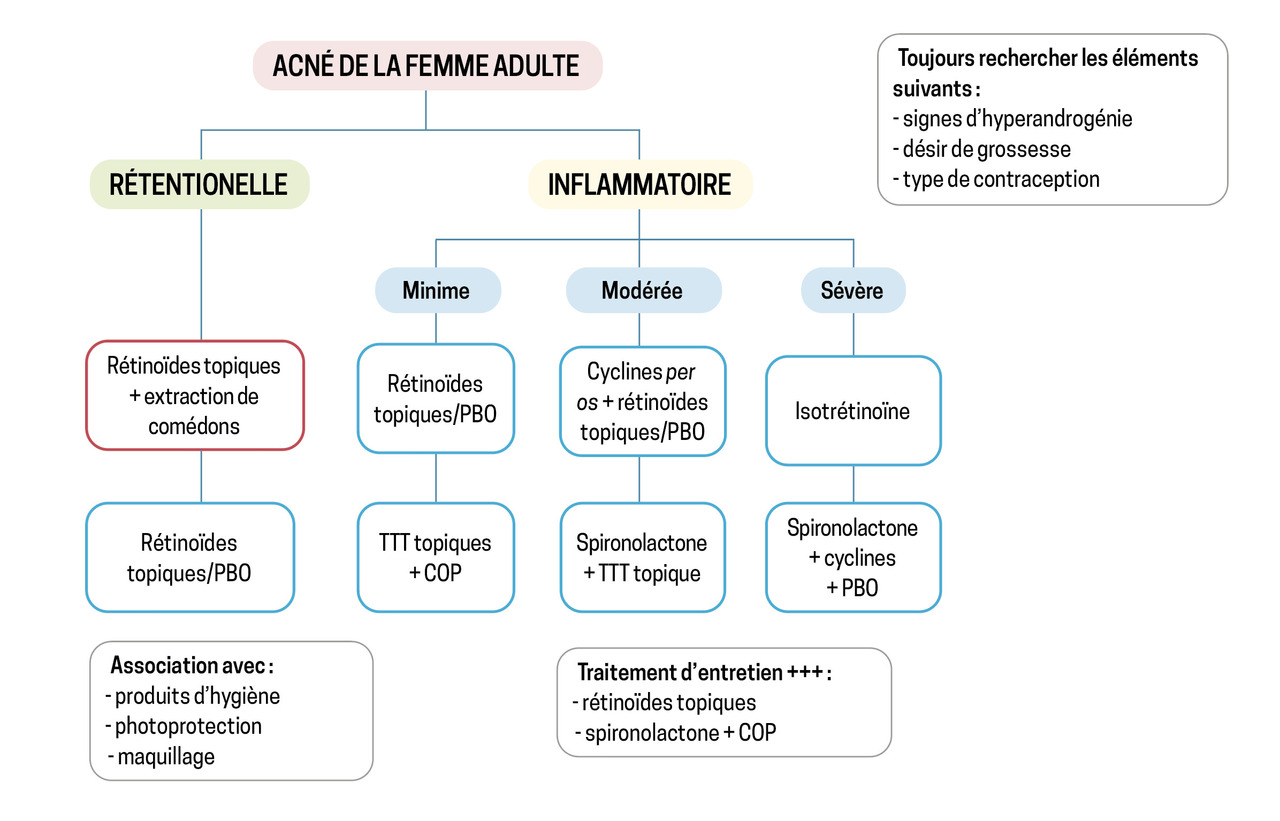
Plusieurs paramètres sont à prendre en compte dans le choix thérapeutique, notamment la sévérité de l’acné et l’évolution cicatricielle, la réponse aux précédents traitements, l’impact psychologique et social, la présence ou non de signes cliniques d’hyperandrogénie chez la femme et le désir de grossesse (fig. 3).
Des recommandations internationales ont été publiées en 2024 et guident la prise en charge selon la sévérité de l’acné.8 Celle-ci est évaluée en fonction du type et du nombre de lésions acnéiques et de l’étendue sur le visage. Par ailleurs, l’échelle de sévérité Global Acne Evaluation (GEA), validée par Auffret et al., est utilisée dans les recommandations de la Société française de dermatologie.
Acnés minimes à modérées
Dans les acnés minimes à modérées, les traitements topiques sont généralement suffisants. Les molécules classiquement utilisées sont le peroxyde de benzoyle, les rétinoïdes topiques (trétinoïne, adapalène et trifarotène) et les antibiotiques locaux (érythromycine et clindamycine). Cette dernière classe ne doit cependant plus être utilisée en monothérapie en raison du risque d’antibiorésistance.
L’observance est faible et l’arrêt précoce des traitements est fréquent, du fait des irritations ou de l’absence d’effet rapide.
Ces dernières années, de nouvelles stratégies ont été développées combinant plusieurs traitements topiques. Ces combinaisons fixes (PBO-adapalène, PBO-clindamycine) sont particulièrement utiles car elles associent plusieurs mécanismes d’action ; elles permettent une optimisation de l’efficacité et une simplification du protocole de soins (une seule application par jour). L’association à des produits dermocosmétiques permet d’améliorer la tolérance à ces traitements et donc l’observance.
Acnés modérées ou modérées à sévères
Les cyclines (lymécycline ou doxycycline) sont ici indiquées, en combinaison avec le peroxyde de benzoyle, les rétinoïdes topiques ou l’association peroxyde de benzoyle-adapalène afin de minimiser le risque d’antibiorésistance.
Un suivi dermatologique régulier est recommandé pour ajuster le traitement si nécessaire.
La durée de traitement doit être limitée : entre trois et six mois.
Les cures d’antibiotiques répétées ou prolongées sont à éviter. L’association d’une antibiothérapie locale et d’une antibiothérapie générale est contre-indiquée.9
Acnés sévères résistantes aux traitements
Dans les cas d’acné sévère résistante au traitement par cyclines et topiques antiacnéiques, l’isotrétinoïne est recommandée ; elle peut même être proposée en première intention en cas d’acné très sévère.
Depuis 2015, l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) a décidé de restreindre les conditions de prescription et de délivrance de l’isotrétinoïne orale et de renforcer les mesures pour réduire les risques liés à sa tératogénicité.10 La prescription initiale d’isotrétinoïne orale est donc réservée aux dermatologues, mais les renouvellements de prescription peuvent être effectués par les médecins généralistes. La patiente doit être informée des effets indésirables de l’isotrétinoïne, notamment du risque tératogène. Elle doit obligatoirement signer un consentement après information concernant les risques de malformations fœtales et les autres effets indésirables avant que le traitement ne soit débuté. Une contraception doit être instaurée un mois avant le début du traitement et poursuivie jusqu’à un mois après l’arrêt. Des tests de grossesse sont réalisés systématiquement avant de débuter le traitement, puis tous les mois (dans les 3 jours avant la consultation) et un mois après l’arrêt du traitement. La prescription et la délivrance de l’isotrétinoïne se font uniquement sur présentation du carnet de suivi qui est délivré à la patiente au premier rendez-vous.
Traitement en pratique
Chez l’homme
L’acné est souvent résistante aux traitements classiques par cyclines et nécessite un traitement par isotrétinoïne. Cependant, avant de l’instaurer, il est important de rechercher des signes d’hidradénite suppurée ; en effet, dans ce cas, des aggravations de l’acné induites par le traitement sont décrites.
L’arrêt de la prise de produits anabolisants est indispensable.
Des injections de corticoïdes peuvent être proposées en complément dans les nodules inflammatoires ou les cicatrices.
Dans les cas d’acné conglobata résistante aux traitements conventionnels ou s’aggravant sous isotrétinoïne, un traitement par biothérapie de type anti-TNF alpha peut être proposé.
Chez la femme
La contraception œstroprogestative (COP) peut avoir un intérêt dans le traitement de l’acné minime à modérée, mais de plus en plus de femmes adultes ne souhaitent plus prendre d’hormones.
Les études n’ont pas montré de supériorité d’une COP par rapport à une autre. En première intention, si la femme est d’accord, une COP contenant du lévonorgestrel ou du norgestimate peut être conseillée. En cas de contre-indication aux œstrogènes, une contraception progestative seule peut être discutée. Cependant, les études ont montré qu’il existe un risque d’aggravation de l’acné, s’expliquant par l’activité androgénique du lévonorgestrel.11
Dans les cas d’acné sévère de la femme adulte avec évolution cicatricielle ou de retentissement psychologique important, l’isotrétinoïne est à discuter, en l’absence de contre-indication et en association avec une contraception efficace. Toutefois, les patientes se montrent parfois craintives et réticentes en raison des possibles effets indésirables et du nécessaire suivi biologique mensuel.
Dans les cas d’acné modérée de la femme adulte avec poussées prémenstruelles, la spironolactone peut être proposée comme alternative aux antibiotiques. Elle est utilisée pour son action anti-androgénique puisqu’elle bloque l’activité de la 5 -alpharéductase et les récepteurs périphériques aux androgènes.12 Deux essais récemment publiés ont d’ailleurs permis de valider son utilisation.13 - 14 La dose optimale se situe entre 100 et 150 mg/j. Une contraception efficace est recommandée en association, en raison du risque théorique de féminisation du fœtus masculin. La tolérance est très bonne. Chez les patientes de moins de 45 ans, un suivi biologique n’est pas utile. La durée du traitement reste à préciser, mais doit probablement être prolongée. Cette prescription n’a pas actuellement d’autorisation de mise sur le marché.
Quel que soit le traitement choisi, il faut prévenir les patientes que les résultats thérapeutiques sont souvent plus longs à obtenir que chez l’adolescent. En outre, après le traitement d’attaque, un traitement d’entretien est indispensable pour minimiser les risques de récidive.
Limiter l’aggravation et les cicatrices
Il est important, au cours de la consultation, de prodiguer des conseils personnalisés concernant les cosmétiques et les produits de maquillage pour éviter les aggravations en lien avec l’utilisation de produits non adaptés.15
Une photoprotection d’indice 50 est indispensable en raison du risque photosensibilisant de certains traitements antiacnéiques et du risque de pigmentation des cicatrices.
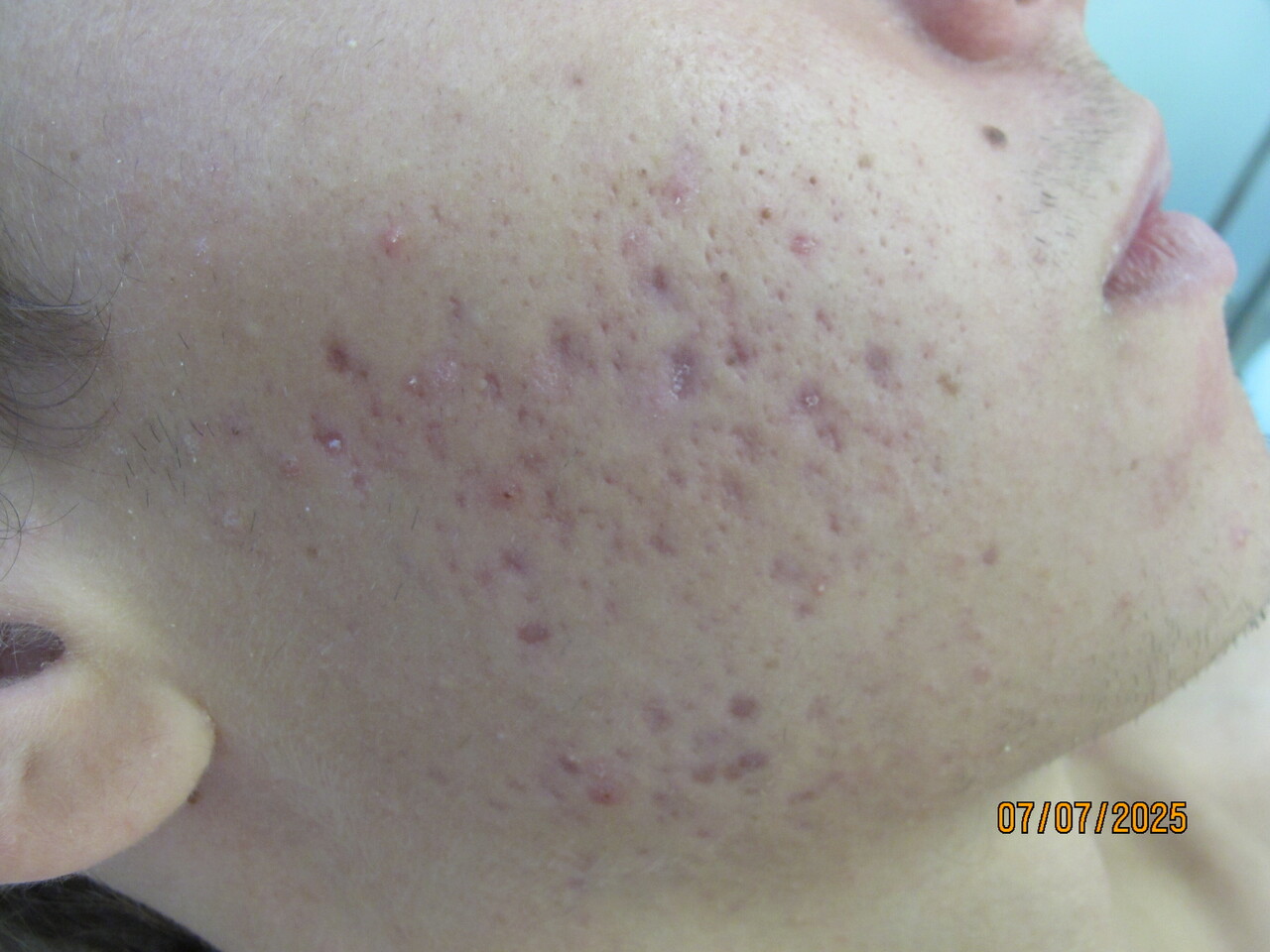
Les cicatrices d’acné constituent la complication la plus redoutée car elles affectent l’apparence physique et persistent bien au-delà des lésions actives d’acné (fig. 4). Elles peuvent donc avoir des conséquences psychologiques importantes et prolongées. Les principaux facteurs de risque de cicatrices sont le sexe masculin, les antécédents familiaux d’acné et de cicatrices d’acné, la sévérité de l’acné et le délai de mise en route d’un traitement efficace.
Un suivi au long cours est indispensable.
2. Rocha MA, Bagatin E. Adulte-onset acne: Prevalence, impact, and management challenges. Clin Cosmet Investig Dermatol 2018;11:59-69.
3. Dreno B, Shourick J, Kerob D, et al. The role of exposome in acne: Results from an international patient survey. J Eur Acad Dermatol Venereol 2020;34(5):1057-64.
4. Kutlu Ö, Karadağ AS, Wollina U. Adult acne versus adolescent acne: A narrative review with a focus on epidemiology to treatment. An Bras Dermatol 2023;98(1):75-83.
5. Ballanger F, Claudel JP, Leccia MT, et al. Truncal acne in adolescents and young adults: Self-reported perception. Acta Derm Venereol 2023;103:adv5123.
6. Branisteanu DE, Toader MP, Porumb EA, et al. Adult female acne: Clinical and therapeutic particularities (Review). Exp Ther Med 2022;23(2):151.
7. Barbieri JS, Fulton R, Neergaard R, et al. Patient perspectives on the lived experience of acne and Its treatment among adult women with acne: A qualitative study. JAMA Dermatol 2021;157(9):1040-6.
8. Reynolds RV, Yeung H, Cheng CE, et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol 2024;90(5):1006.e1-1006.e30.
9. National Institute for health and Care Excellence. Acne vulgaris: Management (NICE guidelines). 25 juin 2021.
https://www.nice.org.uk/guidance/ng198
10. Société française de dermatologie. Haute Autorité de santé. Recommandations de prise en charge de l’acné. 20 octobre 2015.
https://document.sfdermato.org/groupe/centre-de-preuves/label-recommandations-acne-post-college.pdf
11. Fontes de Oliveira EC, Campos Senra J, Lunardi Rocha AL. The impact of using the levonorgestrel-releasing intrauterine device on the incidence of acne in adolescents and young women. Eur J Contracept Reprod Health Care 2024;29(5):233-8.
12. Bagatin E, Rocha MA, Proençade Freitas TH, et al. Treatment challenges in adult female acne and future directions. Expert Rev Clin Pharmacol 2021;14(6):687-701.
13. Santer M, Lawrence M, Renz S, et al. Effectiveness of spironolactone for women with acne vulgaris (SAFA) in England and Wales: Pragmatic, multicentre, phase 3, double blind, randomised controlled trial. BMJ 2023;381:e074349.
14. Dreno B, Nguyen JM, Hainaut E, et al. Efficacy of spironolactone compared with doxycycline in moderate acne in adult females: Results of the multicentre, controlled, randomized, double-blind prospective and parallel female acne spironolactone vs doxycycline efficacy (FASCE) study. Acta Derm Venereol 2024;104:adv26002.
15. Baldwin HE, Ablon G, Callender V, et al. Challenges in adult acne and the role of skin care in managing the condition. J Drugs Dermatol 2024;23(8):674-9.