Les fiches de ce kit concernent la consommation de cocaïne, d’alcool, de tabac et de cannabis, les pathologies duelles (troubles de l’usage + trouble psychiatrique), les médicaments substitutifs aux opioïdes, les addictions en période périnatale, les conduites à risque chez les adolescents, l’addiction aux jeux de hasard et d’argent, ainsi que l’exposition aux écrans. Elles peuvent toutes être téléchargées dans l’encadré à la fin de cet article. Nous en avons résumées certaines ci-après.
Écrans : accompagner selon l’âge
L’usage excessif et problématiquedes écrans peut concerner aussi bien les enfants que les adolescents et les adultes :
- Chez les tout-petits, l’exposition précoce peut avoir des effets délétères sur l’acquisition de la mémoire lente et du langage, et sur les interactions parent-enfant, diminuant ensuite les capacités d’adaptation sociale. En France, l’exposition quotidienne aux écrans concerne près d’un tiers des moins de 2 ans, avec une durée estimée à plus de 3 heures/jour, et plus de la moitié dès 5 ans.
- Chez les adolescents, les écrans peuvent être vecteurs d’envahissement ludique et social, avec des conséquences somatiques (sédentarité…), psychiques (anxiété, troubles du sommeil…) et sociales, ainsi qu’un facteur d’exposition précoce à certains contenus interdits aux mineurs (pornographie jeux de hasard, paris...). Les 13 - 18 ans déclarent passer 6h45 par jour devant un écran.
- Chez les adultes, l’hyperconnexion – qui concernerait 80 % des Français –, peut aussi avoir des conséquences somatiques et psychiques, et s’accompagner d’autres consommations addictogènes (tabac, acool, drogues, voire addictions comportementales comme jeux et achats compulsifs…).
Quels drapeaux rouges ?
Évaluer le niveau d’exposition (pour les enfants, s’aider de la règle des 3 - 6 - 9 - 12, pour les adolescents et les jeux vidéo, les normes PEGI sont utiles) et la dépendance : Internet Addiction Test, Game Addiction Scale pour les jeux vidéo, critères du CIM- 11 pour les troubles du jeu, Indice canadien du jeu excessif (une autre fiche est spécifiquement dédiée aux jeux d’argent et de hasard, qu’ils soient sur écrans ou non).
Les facteurs de gravité chez l’adulte sont : comorbidités psychiatriques et en particulier addictives, isolement familial ou social, précarité.
Accompagner et prendre en charge
S’il s’agit d’une exposition précoce de l’enfant, rappeler aux parents les utilisations adaptées à l’âge (règle des 3 - 6 - 9 - 12), la règle des « 4 Pas » (pas d’écran le matin, ni pendant les repas, ni avant de se coucher, ni dans la chambre) et l’importance des interactions relationnelles et de l’exemple parental.
S’il agit d’une exposition excessive chez l’ado engendrant une inquiétude parentale, proposer des groupes de soutient (maison des ados, CSAPA…), voire rassurer si diabolisation, en interaction avec les parents seuls ; avec l’adolescent présent, la priorité est d’écouter son ressenti et le sens qu’il donne à son utilisation des écrans. Il existe une fiche dédiée pour les addictions chez l’adolescent, dont celle aux écrans, avec des astuces pour établir une relation de soins adaptée à celui-ci.
Si la demande de prise en charge émane du patient : entretien motivationnel, programmer un suivi avec des objectifs limités et mesurables et des consultations fréquentes, orienter si besoin vers des structures adaptées.
Cocaïne : des complications multipliées par 6 depuis 2010
Récemment, plusieurs addictologues ont alerté sur une hausse préoccupante de la consommation de cocaïne en France : plus accessible (prix en baisse), son usage s’est amplement « démocratisé ». Selon l’Observatoire français des drogues et des tendances addictives (OFDT), la part des 18 - 64 ans ayant expérimenté cette substance a été multipliée par 4 en deux décennies (rapport 2019) et la proportion d’usagers dans l’année a aussi fortement augmenté (0,3 % en 2000 à 1,6 % en 2017). Il s’agit désormais de la 2e drogue illicite la plus consommée après le cannabis.
Il est donc important pour le médecin traitant de savoir repérer une consommation à risque, en traiter les complications (aiguës et chroniques) et éventuellement aider au sevrage.
Quels effets et quels risques ?
Consommée surtout pour ses effets mimant une symptomatologie maniaque (assurance, estime de soi, besoin réduit de sommeil, euphorie et énergie accrue, idées de grandeur, hypervigilance, excitation sexuelle), la cocaïne entraîne, en phase de « descente » (quelques minutes à quelques heures après l’ingestion), une dysrégulation hédonique avec l’apparition possible de troubles délirants aigus, dysphorie, asthénie, irritabilité, perte de l’estime de soi et anxiété.
Vomissements et douleurs abdominales, mydriase et pâleur cutanée sont des symptômes fréquents lors de la consommation, mais les risques somatiques aigus sont principalement cardiovasculaires : tachycardie et HTA (complications multipliées par 6 entre 2010 et 2016), surrisque d’infarctus du myocarde, d’AVC, d’hémorragie cérébrale et de convulsions (dans les 60 minutes suivant la prise, le risque de syndrome coronaire est multiplié par 24 ; il est augmenté par l’association avec l’alcool).
Ainsi, tout AVC chez un sujet de moins de 50 ans sans antécédent doit faire évoquer un usage de cocaïne.
La surdose est une urgence médicale, engageant le pronostic vital : risque de décès par arrêt cardiorespiratoire, hémorragie cérébrale… Il n’existe pas d’antidote (traitement de chaque complication).
Une consommation chronique entraîne une dépendance « psychique », avec apparition de pensées obsédantes, trouble anxieux, dépression, troubles de l’humeur, hallucinations, délire paranoïde (notamment au bruit). Les complications somatiques de l’usage prolongé sont principalement : perforation de la cloison nasale, dysfonctionnements hormonaux chez les femmes, pannes sexuelles ou troubles de l’érection.
Que peut faire le MG ?
- En parallèle de l’orientation vers le spécialiste :
Repérer les autres consommations : médicaments (benzodiazépines, opioïdes, traitements substitutifs...) et substances (alcool, dont l’usage en association est fréquent, tabac, cannabis...).
Dépister : VIH, hépatites B et C.
Évaluer les facteurs de gravité : âge précoce de début de la consommation et ancienneté de celle-ci ; célibat et/ou instabilité de résidence ; problèmes judiciaires ; antécédent de traitement pour dépendance à l’alcool ou autres substances ; polyconsommation de substances psychoactives ; dépendance et sévérité des problèmes addictifs ; être un usager revendeur de cocaïne ; présence de comorbidités psychiatriques ; TDAH.
- Encourager et accompagner le sevrage :
Traitement symptomatique pour les manifestations apparaissant quelques jours à plusieurs semaines après l’arrêt de la cocaïne (humeur dysphorique, asthénie, hypersomnie, augmentation de l’appétit, ralentissement psychomoteur, agitation) : éviter les neuroleptiques, utiliser une benzodiazépine ou la N-acétylcystéïne hors AMM. D’autres traitements sont à l’étude pour la gestion du craving et la prévention de la rechute (outre la N-acétylcystéine : le méthylphénidate, le topiramate et le disulfirame), mais aucun n’a d’AMM.
Bon à savoir : il n’existe pas de médicaments de substitution officiel.
Cannabis : interroger les adolescents
Expérimentée par 39 % des jeunes (17 ans) et 45 % des adultes (18 - 64 ans) – avec des usages réguliers respectifs de 7,2 % et 3,6 % –, le cannabis est la substance illicite la plus consommée en France. Les effets le plus souvent recherchés sont : euphorisant, anxiolytique, sédatif, antalgique.
Quels risques ?
Des attaques de panique et un syndrome de dépersonnalisation peuvent survenir dès le premier usage.
La consommation régulière peut entraîner : diminution des capacités de mémorisation et d’apprentissage ; risques (rares) d’infarctus du myocarde ; risque d’isolement (social, familial, scolaire) ; révélation ou aggravation de troubles psychiques (schizophrénie, par exemple) ; risques ORL et pulmonaires, de cancers, d’évolution vers un trouble de l’usage.
Pendant l’adolescence, la consommation de cannabis perturbe le développement synaptique et neuronal (perturbations du raisonnement et du jugement, et risque de dépendance au produit d’autant plus élevés que la consommation débute précocement) : en parler de manière détaillée aux patients.
Rôle du MG
Les médecins généralistes ont une place privilégiée pour repérer un usage problématique. Or ils interrogent encore trop peu les patients sur leur consommation : 28,7 % pour le cannabis, contre 92,2 % pour le tabac et 71,7 % pour l’alcool ! Or les enquêtes suggèrent que, si les adolescents n’abordent pas le sujet spontanément en consultation, ils sont néanmoins prêts à échanger sur leur consommation lorsqu’ils sont interrogés par leur médecin.
Pour aborder la question, il peut être utile de s’appuyer sur un « outil standardisé » : questionnaire CAST, par exemple (figure 1).
L’évaluation faite, des objectifs raisonnables peuvent être définis et un suivi envisagé :
- Consommation non problématique : proposer un arrêt, pour voir si c’est possible, tout en restant à disposition.
- Consommation problématique : proposer des objectifs gradués, avec orientation vers un spécialiste si besoin.
Quand la situation devient trop sévère, adresser vers une structure adaptée, selon le territoire : centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) ; consultations jeunes consommateurs (CJC), microstructures, services hospitaliers d’addictologie...
Pour trouver une structure proche du domicile du patient : www.drogues-info-service.fr/Recherche-professionnelle-multicriteres
Tabac : un suivi régulier jusqu’à la stabilisation
Première cause de décès évitables (75 000/an), la consommation de tabac concerne encore 25 % de la population adulte en France (fumeurs quotidiens).
Le médecin traitant joue un rôle clé dans le sevrage : choix, avec le patient, d’une stratégie qui lui soit adaptée (arrêt immédiat ou réduction contrôlée et progressive), puis surveillance rapprochée (adaptation du traitement et prévention de la rechute) en général d’au moins 3 mois.
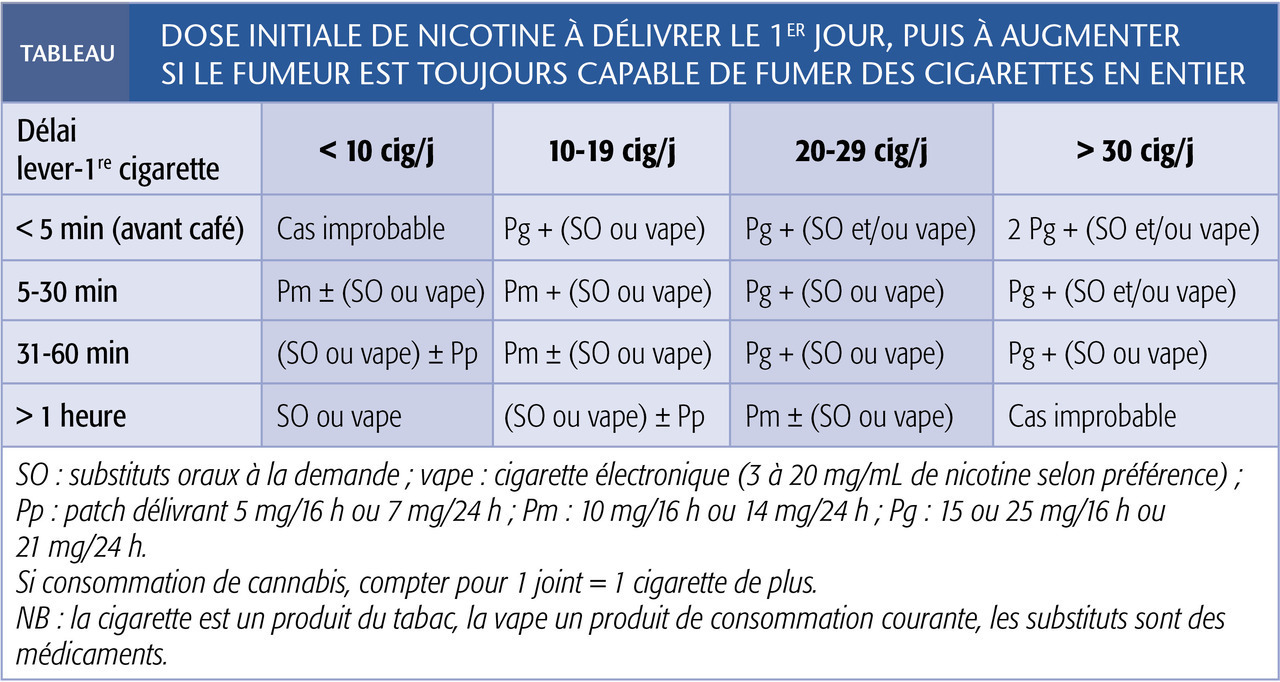
La substitution nicotinique, pour être efficace, nécessite une adaptation progressive de posologie (tableau). Pour traiter au mieux l’hyponicotinémie 24 h/24, le médecin doit idéalement trouver la bonne dose en 1 ou 2 semaines.
En seconde intention, la varénicline (Champix) est indiquée, à des posologies progressives (mais elle est interdite chez la femme enceinte). Elle est toutefois en rupture de stock depuis mi- 2021.
L’association avec des interventions de soutien augmente les chances de réussite : entretien motivationnel, TCC, infirmière ASALEE, etc. Le suivi régulier est important.
Alcool : évaluer et réduire les risques
Si les risques de la consommation d’alcool sont bien connus, tous les patients ne sont pas prêts, pour autant, à cesser toute consommation.
L’important est alors de réduire les risques : la diminution de la consommation est une option qui doit être entendue et reconnue, avec des bénéfices pour la santé des patients (sur les risques cardiovasculaires, la santé mentale, le sommeil, etc.).
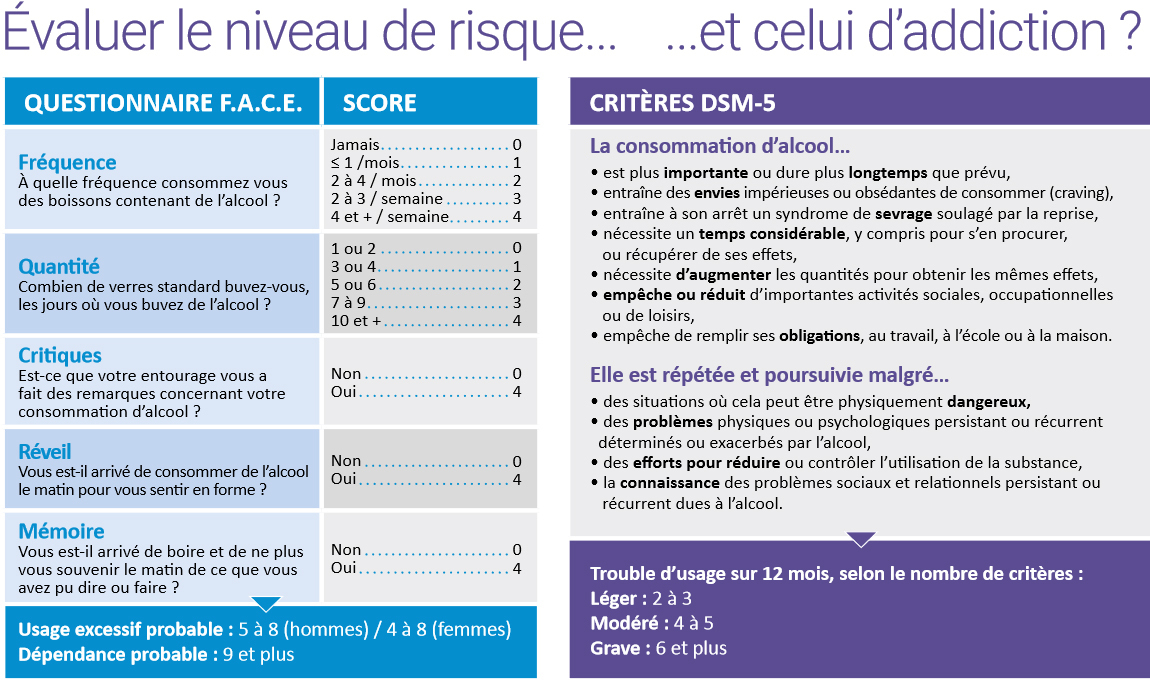
Le questionnaire FACE permet d’évaluer le niveau de risque (usage excessif ou dépendance) ; pour les troubles de l’usage et risques addictifs, se référer aux critères du DSM- 5 (figure 2).
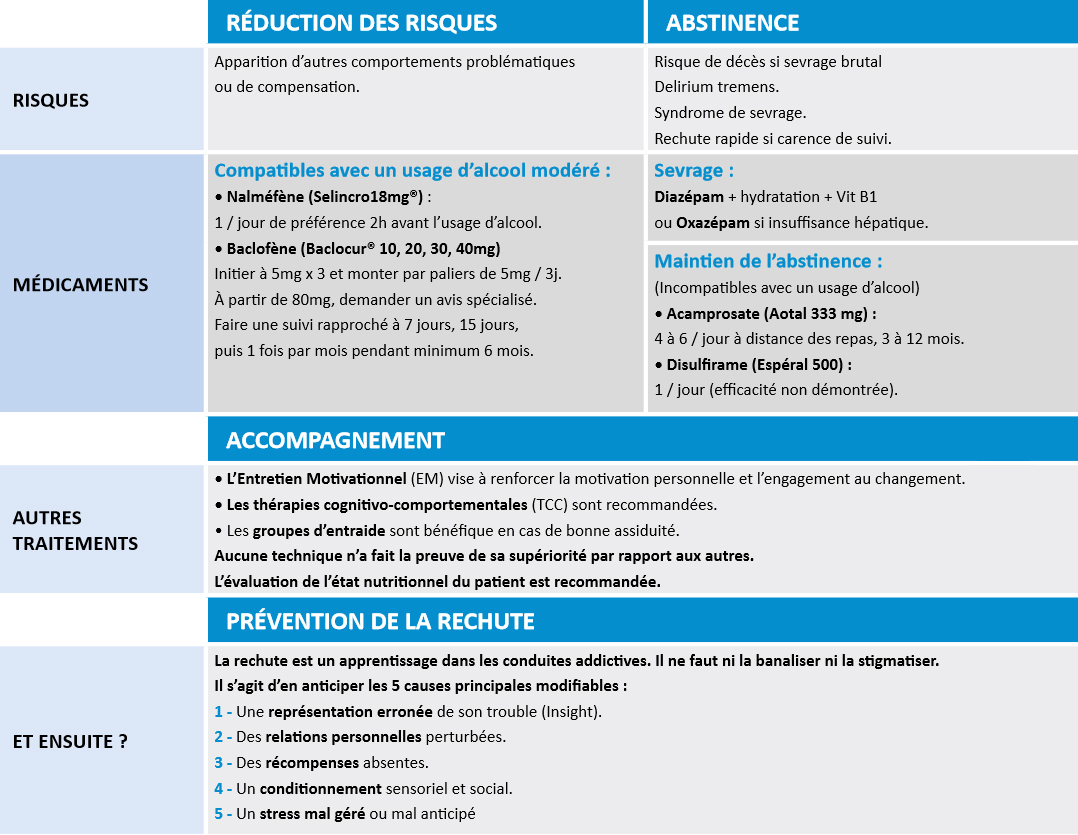
La figure 3 présente les différents traitements ou modes d’accompagnement possibles.
Adresser le patient vers un suivi spécialisé est important (c’est le suivi collaboratif qui a montré les meilleurs taux d’abstinence à 6 mois) : centres de soins, d’accompagnement et de prévention en addictologie (CSAPA) ; psychologues, psychiatres, addictologues, privés ou du dispositif spécialisé…
Situations particulières
Pour les pathologies duelles (trouble de l’usage de substances + trouble psychiatrique avec co-influence des deux), les conduites à risque chez les adolescents et la consommation des substances psychoactives en période périnatale, des fiches spécifiques ont été élaborées (liens dans l’encadré ci-dessous).
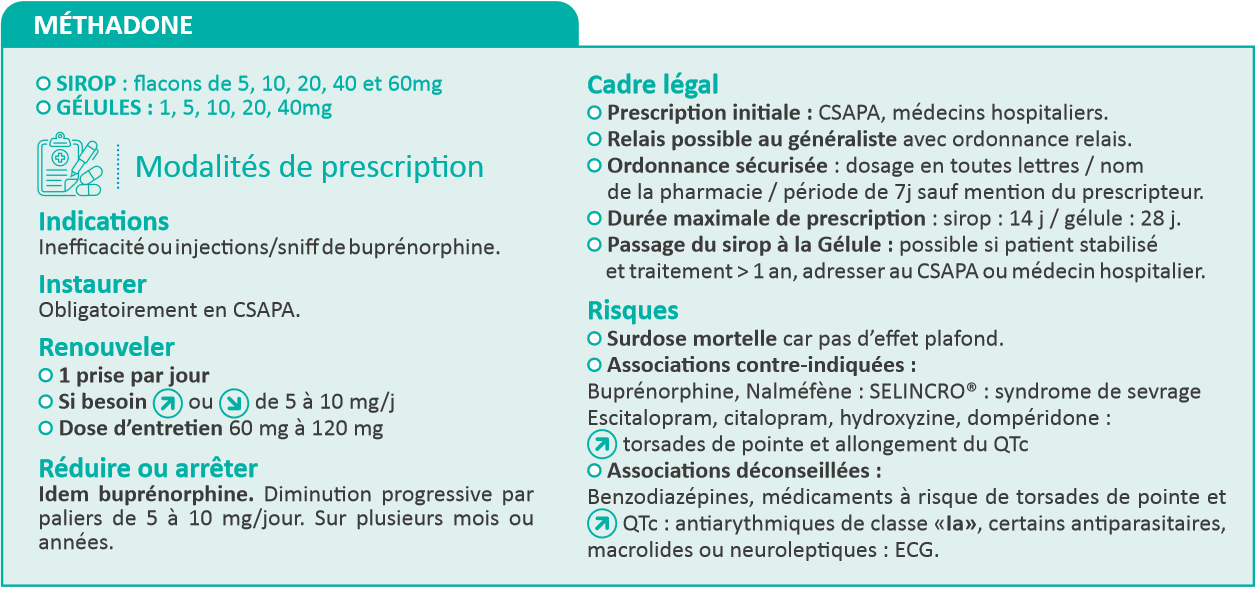
Enfin, en cas de trouble de l’usage des opioïdes, une fiche est également disponible pour la prescription de médicaments substitutifs aux opioïdes (MSO). Les modalités de prescription de buprénorphine et méthadone sont résumées dans les figures 4 et 5. Tout accompagnement d’un patient consommateur d’opioïde nécessite, en outre, la prescription de naloxone et une éducation thérapeutique : Prenoxad 0,91 mg/mL seringue préremplie (AMM adultes) ; Nyxoid 1,8 mg pulvérisation nasale (AMM > 14 ans). Possibilité de les administrer à des enfants par un médecin si ingestion accidentelle.
Les liens du « kit addicto » du CMG
À lire aussi :
Aubert JP. Accompagner un patient alcoolodépendant en médecine générale. Rev Prat Med Gen 2022;36(1065);137-9.
Dautzenberg B. Tabac : les clés pour réussir le sevrage !Rev Prat (en ligne) 12 novembre 2021.
Comment prescrire une substitution aux opioïdes ?Rev Prat (en ligne) mai 2022.

 Encadrés
Encadrés