Interactions avec l’alimentation (fig. 1)
Il y a quelques décennies, il fallait bien connaître les fromages pour prescrire en toute sécurité certains antidépresseurs. En effet, les aliments riches en tyramine (fromages matures, aliments fermentés, bière, vin, etc.) peuvent entraîner une hypertension sévère chez les personnes traitées par antidépresseur IMAO (inhibiteurs de la monoamine oxydase). Actuellement, cette situation est exceptionnelle : le seul « vieux » IMAO non sélectif et irréversible encore commercialisé en France (iproniazide) est très rarement prescrit.
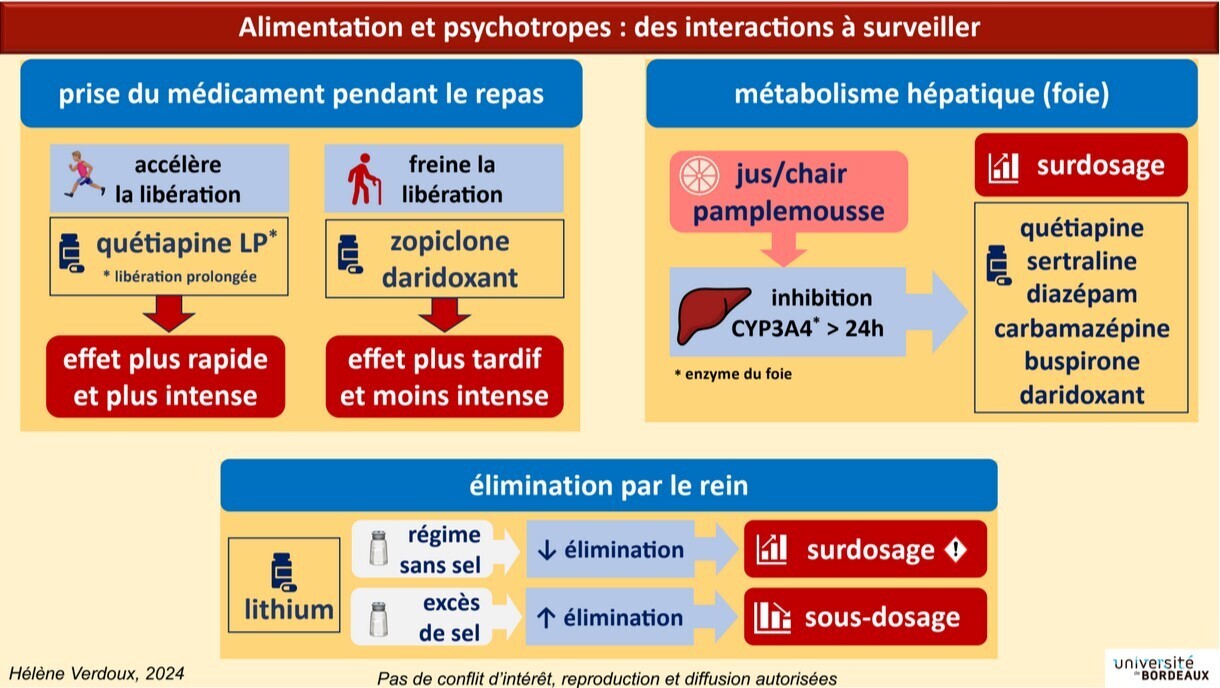
Tout d’abord, l’alimentation peut modifier l’absorption du médicament au niveau digestif :
- Il faut prendre en dehors des repas la quétiapine à libération prolongée (seule disponible en France), car les graisses accélèrent la libération du principe actif ; cela peut entraîner un effet sédatif trop rapide ou intense.
- Inversement, les graisses ralentissent l’absorption des hypnotiques comme le zolpidem, la zopiclone et le daridorexant (l’effet survient plus tard et est moins intense) ; il est aussi conseillé de les prendre en dehors des repas.
- Les aliments riches en fibres diminuent l’absorption des antidépresseurs tricycliques.
L’alimentation peut aussi modifier le métabolisme hépatique ou digestif de certains médicaments :
- Le pamplemousse est le plus à risque : il peut entraîner un surdosage de nombreux médicaments en inhibant le CYP3A4 ; un seul pamplemousse ou un verre de jus augmentent le risque, surtout dans les 6 h suivantes, avec des effets qui perdurent plus de 24 h ! Les principaux psychotropes concernés sont : quétiapine, sertraline, diazépam, carbamazépine, buspirone, daridorexant, méthadone.
- Le pamplemousse allonge aussi le QTc, donc prudence avec les psychotropes ayant le même effet.
Enfin, l’alimentation peut modifier l’élimination des médicaments par le rein :
- L’élimination du lithium est influencée par la quantité de sel dans les aliments, car pour le rein, le lithium et le sodium sont « équivalents ».
- Si l’alimentation est pauvre en sel, le rein « stocke » le lithium à la place, avec un risque de surdosage.
- Inversement, si l’alimentation est riche en sel, le lithium est d’avantage éliminé. Il faut donc faire attention aux changements dans la quantité de sel.
Interactions avec la caféine (fig. 2)
La caféine est présente dans de nombreuses boissons, incluant les boissons dites énergisantes, dont la consommation est actuellement croissante. De ce fait, il est important de connaître les interactions entre la caféine et les médicaments psychotropes car certaines sont plutôt contre-intuitives !
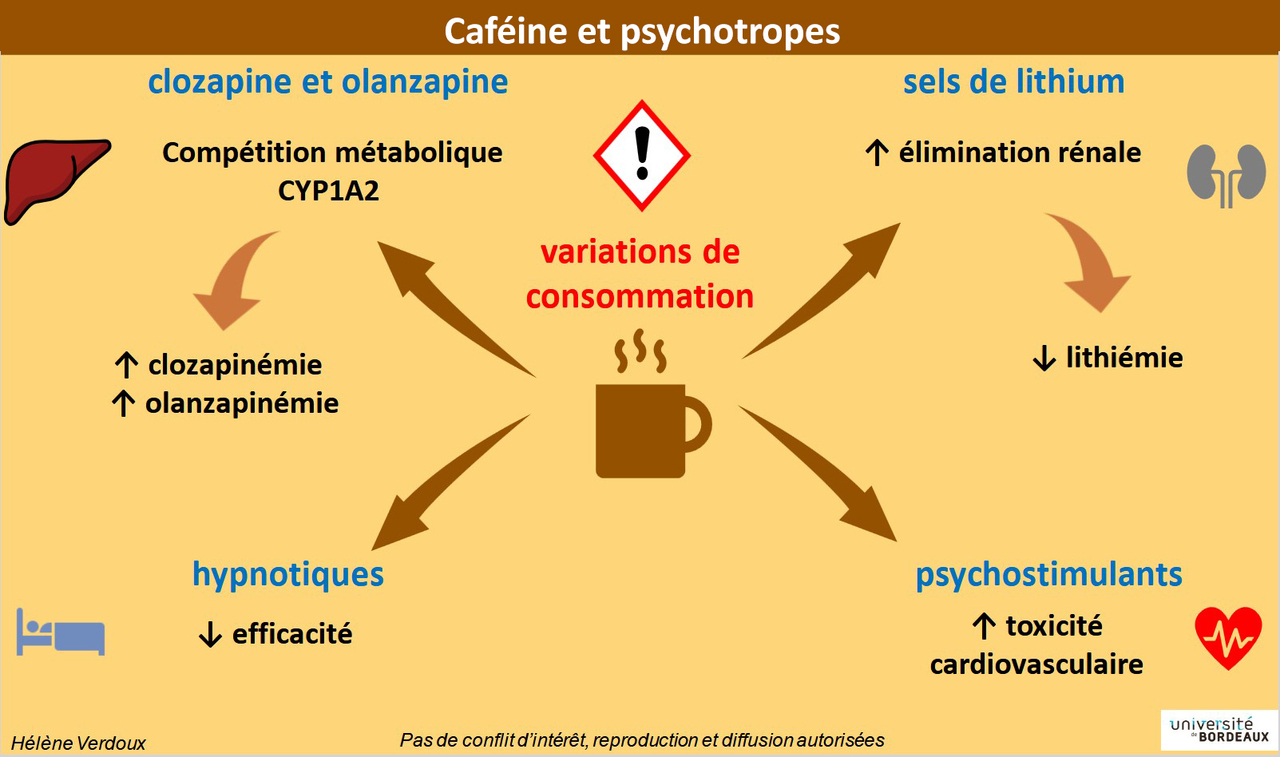
La caféine est métabolisée (transformée) au niveau du foie par le cytochrome P450 CYP1A2. Elle est en « compétition » avec les médicaments également métabolisés par le CYP1A2, comme la clozapine (médicament à marge thérapeutique étroite). De plus, du fait des effets sédatifs de la clozapine, les usagers de ce médicament peuvent augmenter leur consommation de caféine. Un cercle vicieux s’installe, puisque la caféine augmente les taux de clozapine et donc la sédation !
La caféine augmente aussi l’élimination rénale du lithium, et peut donc diminuer la lithiémie. Pour atteindre la fourchette thérapeutique, le nombre de comprimés doit donc être plus important.
Ainsi, l’augmentation de la consommation de caféine entraîne un risque :
- de surdosage et donc d’intoxication pour la clozapine ;
- de sous-dosage et donc de rechute pour le lithium.
(Et vice-versa pour la réduction de consommation.)
Les périodes à risque de variations de consommation sont :
- l’hospitalisation avec un accès limité au café ou aux boissons énergisantes, surtout en cas de restriction de la liberté d’aller et venir ;
- la sortie d’hospitalisation ;
- les changements d’activité, par exemple reprise d’une activité professionnelle.
La caféine peut réduire l’efficacité des hypnotiques, surtout en cas de consommation l’après-midi et le soir.
Elle peut augmenter la toxicité cardiaque (tachycardie, arythmie, hypertension) des psychostimulants.
Elle abaisse le seuil épileptogène et peut donc augmenter le risque de crise convulsive surtout en cas de prise d’autres médicaments épileptogènes (clozapine, lithium, psychostimulants) ou de sevrage de médicaments anticonvulsivants (benzodiazépines).
À retenir : la consommation de caféine à dose modérée peut avoir des effets bénéfiques pour la santé, en particulier au niveau cardiovasculaire. Il n’y pas de raison d’arrêter le café si on prend des psychotropes, il faut juste limiter les quantités et connaître les risques liés aux variations de consommation !
Interactions avec l’alcool (fig. 3)
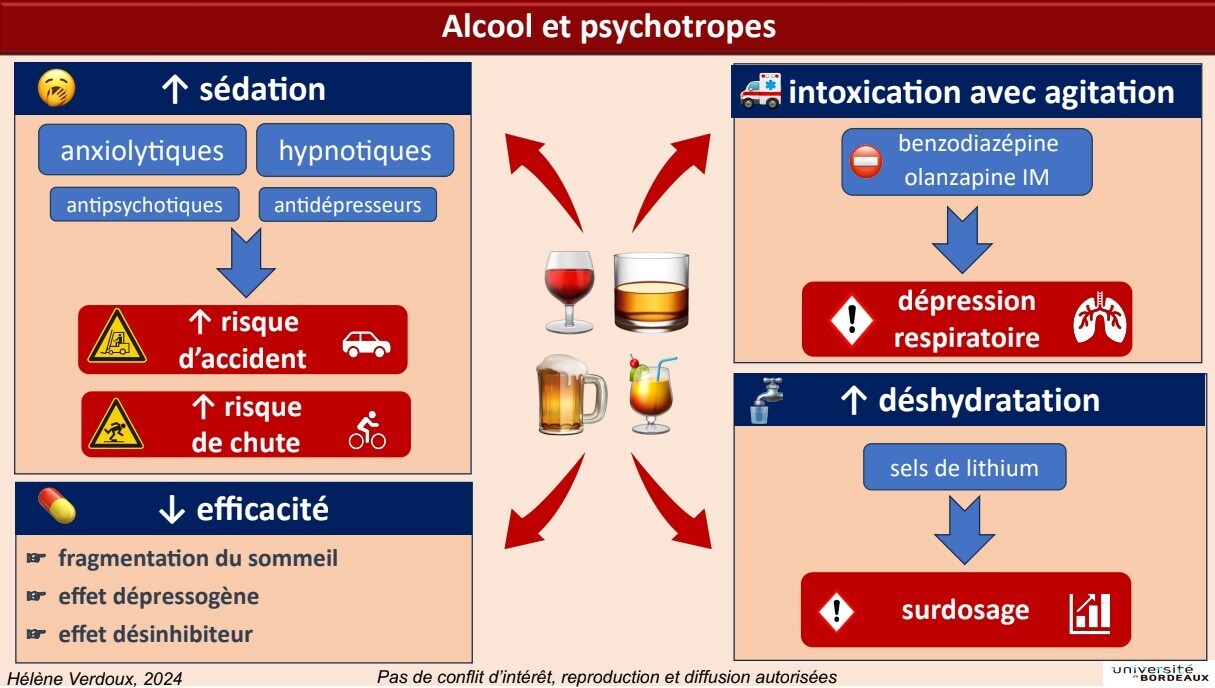
Les risques d’accident et de chute sont liés au fait que l’alcool augmente les effets sédatifs :
- de tous les anxiolytiques (benzodiazépines, hydroxyzine) ;
- de tous les hypnotiques (benzodiazépines, zopiclone, alimémazine, etc.) ;
- de nombreux antipsychotiques (clozapine, olanzapine, quétiapine, cyamémazine, etc.) ;
- de nombreux antidépresseurs (mirtazapine, miansérine, amitryptiline, etc.) ;
- de certains régulateurs de l’humeur (valproate et ses dérivés).
Attention : il peut être très risqué de sauter une prise d’un traitement psychotrope pour pouvoir consommer de l’alcool. Par exemple, arrêter une benzodiazépine augmente le risque de crise convulsive lié à l’alcool.
L’alcool a des effets opposés à ceux ciblés par les psychotropes :
- Effet « dépressogène » : la consommation chronique d’alcool entraîne l’apparition de symptômes dépressifs. Les traitements antidépresseur ou thymorégulateur sont moins efficaces.
- Insomnie : l’alcool est un faux-ami car il induit le sommeil, mais ensuite il le fragmente et réduit sa durée.
- Désinhibition : l’alcool peut aggraver l’effet désinhibiteur de certains psychotropes (par ex. : psychostimulant) et le risque de passage à l’acte suicidaire (par ex. : antidépresseur en début de traitement).
Les effets de certains psychotropes sur la respiration et les troubles de la déglutition sont aggravés par l’alcool, avec un risque majoré de pause respiratoire et de fausse route.
Attention : en cas d’agitation lors d’une alcoolisation aigüe, il ne faut jamais prescrire de benzodiazépines et éviter l’olanzapine intramusculaire. Les antipsychotiques non sédatifs sont recommandés, c’est une des rares indications de l’halopéridol en 1re ligne.
L’alcool induit une déshydratation pouvant entraîner un surdosage en lithium, ou aggraver les risques liés à la consommation de psychotropes en cas de canicule.
À retenir : les effets combinés de l’alcool et des psychotropes varient d’une personne à l’autre. Toute consommation d’alcool est potentiellement à risque, même pour des médicaments réputés « non sédatifs » ou pour des doses d’alcool considérées comme compatibles avec la conduite par la législation française.
Vieta E, Garriga M, Cardete L, et al. Protocol for the management of psychiatric patients with psychomotor agitation. BMC Psych 2017;17:328.
De Leon J. Psychopharmacology: Atypical Antipsychotic Dosing: The Effect of Smoking and Caffeine. Psych Services 2004;55(5).
Frigerio S, Strawbridge R, Young AH. The impact of caffeine consumption on clinical symptoms in patients with bipolar disorder: A systematic review. Bipolar Dis 18 septembre 2020.
Haldun O, Papaseit E, Martín S, et al. Interaction of Energy Drinks with Prescription Medication and Drugs of Abuse. Pharmaceutics 2021;13(10);1532.
Vanattou-Saïfoudine N, McNamara R, Harkin A. Caffeine provokes adverse interactions with 3,4-methylenedioxymethamphetamine (MDMA, ‘ecstasy’) and related psychostimulants: mechanisms and mediators. British J Pharmacol 1 juin 2012.
Bailey DG, Dresser G, Arnold JMO. Grapefruit–medication interactions: Forbidden fruit or avoidable consequences? Canadian Med Asso J 2013;185(4);309-16.
Naguy A, Pridmore S, Alamiri B. The Ofttimes Overlooked Food-Drug Interactions in Psychopharmacotherapy. Psychiastrist.com 1er juin 2023.