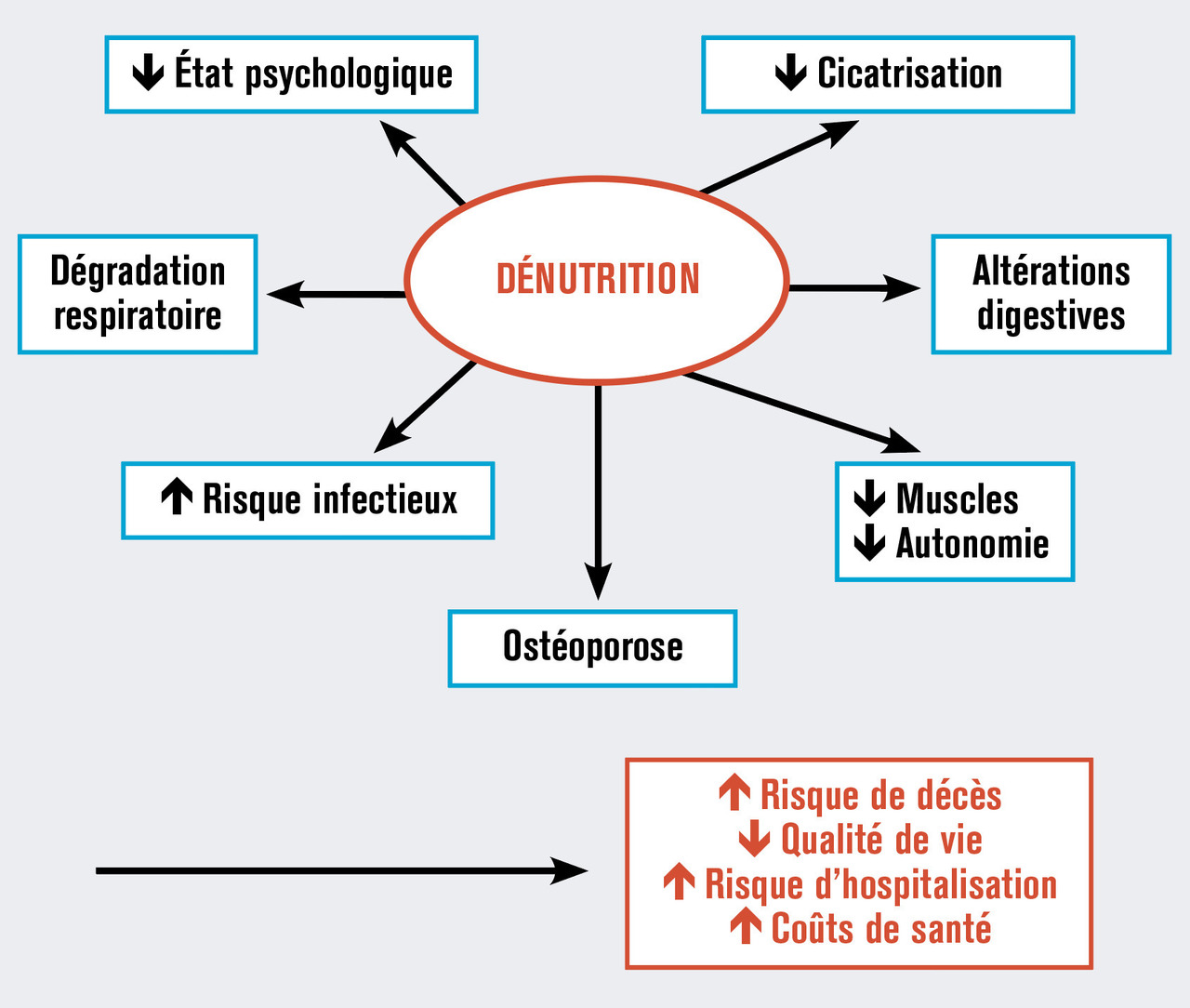
Situations à risque de dénutrition
Il existe en France, hors secteur médical, de multiples structures gériatriques qui participent à la prévention, comme les associations ou les sociétés d’aide aux personnes à domicile, les structures municipales ou territoriales de type centres d’action sociale, mais aussi les mutuelles ou les caisses d’assurance maladie. La difficulté est qu’elles se heurtent probablement à un défaut d’identification de la dénutrition par les intervenants professionnels ou bénévoles et à une sous-évaluation des risques qui y sont liés. Un large chantier pourrait être ouvert à ce sujet.
Il existe aussi des plateformes médicalisées d’appui gérontologique à domicile, qui intègrent le plus souvent une évaluation nutritionnelle simple dans l’évaluation globale du patient, et auxquelles les médecins traitants peuvent faire appel. La région Nouvelle-Aquitaine dispose ainsi d’un réseau de santé, mis en place par l’agence régionale de santé (ARS), spécialisé dans l’alimentation et la nutrition, en particulier orienté vers les personnes âgées vivant en établissement d’hébergement pour personnes âgées dépendantes (EHPAD) ou à domicile : le réseau Limousin Nutrition (LINUT).4 Cette structure unique en Europe est conventionnée, avec plus de 100 EHPAD ou établissements assimilés et près de 200 médecins généralistes. Elle permet de réaliser des évaluations nutritionnelles dans les établis- sements médico-sociaux et à domicile, en faisant des propositions thérapeutiques, et a également une forte activité de formation orientée vers les médecins, les paramédicaux et les personnels de restauration collective. Enfin, ce réseau propose des services d’aide aux commissions de menus en EHPAD et d’un suivi informatisé des menus et plans alimentaires.4
Modalités de diagnostic de la dénutrition
Le diagnostic de la dénutrition est fondé sur la présence d’un des critères de la Haute Autorité de santé (HAS), en sachant qu’un seul critère suffit pour établir le diagnostic.1, 2 Les principaux critères chez la personne âgée sont la variation de poids, l’indice de masse corporelle (IMC), l’albuminémie, la préalbu- minémie, le Mini Nutritional Assessment (MNA®) [
Le poids doit être obtenu en sous- vêtements. Le calcul de la variation de poids nécessite d’avoir un poids initial de référence, qui est parfois de détermination peu aisée. En cas de pathologie aiguë, on se réfère au poids avant la maladie,1 ou au poids usuel stable.
L’IMC est obtenu par la formule IMC = poids (en kg)/taille (en mètre) au carré ; la taille doit être mesurée en position debout ou, en cas d’incapacité à tenir debout, par application des formules de Chumlea à partir de la hauteur de genou (HG). Taille pour les femmes (cm) = 84,88 - 0,24 x âge (ans) + 1,83 x HG (cm) ; taille pour les hommes (cm) = 64,19 - 0,04 x âge (ans) + 2,03 x HG (cm).
Attention ! le poids et l’IMC peuvent être des critères mis en échec en particulier en cas de stockage hydrique, et dans ce cas il peut y avoir une situation de dénutrition avec œdèmes, de pronostic plus mauvais que s’il y a un amaigrissement diffus avec perte de poids et baisse de l’IMC. La recherche des œdèmes et de leur cause lors de la dénutrition est donc importante.
L’albuminémie et la préalbuminémie sont d’interprétation délicate, du fait de nombreuses situations qui peuvent faire baisser leur valeur indépendamment de l’état nutri- tionnel :1 état inflammatoire, insuf- fisance hépatique, pertes protéiques digestives ou rénales, hyperhydratation en rapport avec une insuffisance rénale ou cardiaque ou avec des perfusions, etc. Son utilisation en première intention chez la personne âgée n’est pas recommandée.2
Le score MNA® dans sa forme longue comme dans sa forme brève (MNA-SF®) est d’application parfois délicate si le patient a des troubles cognitifs, et il est consommateur de temps, car il nécessite d’obtenir au minimum l’IMC, la variation de poids, l’évaluation de la prise alimentaire dans les mois précédents, de la motricité et de l’état neuropsychologique et de stress (
Le bilan de l’état nutritionnel doit inclure chez la personne âgée une évaluation de la prise alimentaire et des boissons. Le recueil des prises alimentaires peut être fait par un diététicien, à partir soit d’un rappel de l’alimentation des 24 heures, ou de 3 jours ou plus, soit d’un cahier d’enregistrement prospectif de l’alimentation, au jour le jour et en général sur des durées de 3 à 8 jours.8 Les résultats sont obtenus à l’aide de logiciels spécifiques, et une enquête alimentaire de ce type demande du temps. En secteur de soins ou en EHPAD, les feuilles quotidiennes d’enregistrement alimentaire de type Programme national nutrition santé (PNNS) sont d’utilisation aisée, mais sont moins précises. De façon encore plus simple, on peut utiliser aussi bien en ville qu’en secteur de soins une évaluation visuelle analogique de consommation alimentaire,9 graduée de 0 (« je ne mange rien du tout ») à 10 (« je mange comme d’habitude »), ou en ciblant uniquement la consommation du dernier repas principal de « je n’ai rien mangé » à « j’ai tout mangé » (par tranches de 25 %). L’alerte est donnée (présence d’un risque de dénutrition) si le patient (ou l’entourage) note pour le premier critère un score inférieur à 7, ou pour le second critère un score inférieur ou égal à un quart du repas
Prise en charge de la dénutrition
La répartition calorique est habituellement de 12-15 % en protéines, 30-35 % en lipides et 50-55 % glucides.12 Concernant les apports spécifiques en protéines, du fait d’une réduction du stock protéique avec l’âge, le niveau d’apports proposé est de 1,2 à 1,6 g/kg/j.10 Il est possible que des apports « pulsés » (avec par exemple des quantités plus importantes lors du déjeuner) ou que des apports protéiques chargés en protéines et acides aminés spécifiques (lactosérum, leucine) aient une meilleure efficacité chez la personne âgée.
À cause, chez la personne âgée, de la baisse de la sensation de soif et des capacités d’excrétion et de concentration des urines, d’un accès à l’eau parfois difficile (handicap), de troubles cognitifs, de troubles de la déglutition, d’incontinences, de certains traitements comme les diurétiques, le risque de déshydratation doit toujours être pris en compte.11 Les besoins sont d’environ 30 mL/kg/j,3, 13 dont au moins 700 mL/j en boissons.
Chez les personnes âgées, les principes de base de la prise en charge sont les suivants.1, 9
Il faut prioriser autant que possible la technique la moins à risque et la plus simple, à savoir l’utilisation de la voie orale, avant d’utiliser la nutrition entérale, c’est-à-dire l’alimentation sur les voies digestives utilisant une sonde, puis la nutrition parentérale, c’est-à-dire l’alimen- tation par voie veineuse, technique la plus complexe et la plus dangereuse.1, 9La prescription initiale de la nutrition entérale est hospitalière, mais des adaptations peuvent être faites par le médecin traitant après le 3e mois. La prescription de nutrition parentérale est exclusivement hospitalière, mais le médecin traitant peut cependant être amené à suivre un patient bénéficiant de cette technique. La stratégie de prise en charge des patients âgés pouvant s’alimenter par la bouche est décrite dans le
Les conseils diététiques portent sur le respect de l’équilibre alimentaire, la mise en place de textures alimentaires adaptées aux éventuels troubles de la déglutition et des conseils d’enrichissement des apports. Des enrichissements sont souvent possibles de manière simple par ajout d’ingrédients riches en énergie et/ou en protéines (fromage, beurre, crème, viande hachée, œuf, sucre, lait en poudre, poudres de dextrines ou de protéines), que ce soit dans des plats salés ou sucrés. Les compléments nutritionnels oraux, disponibles sous de nombreuses formes et pris en charge par les caisses d’assurance maladie pour les patients dénutris, sont aisés à mettre en œuvre (
Prendre en compte le contexte environnemental du patient est fondamental, que ce soit son autonomie vis-à-vis de l’alimentation, son état psychologique ou cognitif ou ses possibilités financières. En effet, le médecin traitant peut intervenir pour activer et/ou prescrire des aides diverses, souvent fondamentales.
Que ce soit lors d’une prise de compléments nutritionnels oraux ou lors d’une nutrition entérale, il n’est en général pas nécessaire de rajouter à la prescription des vitamines, des oligo-éléments ou des sels minéraux. En effet, ces nutriments sont inclus dans les produits. Cependant, il peut y avoir des exceptions, par exemple en cas de carence avérée, ou s’il y a un risque de syndrome de renutrition (v. supra), ou en cas de nutrition entérale de longue durée. Dans ce dernier cas, les produits de nutrition entérale étant fortement désodés, le risque est celui d’une hyponatrémie par défaut d’apport. Il faut donc contrôler l’ionogramme sanguin, par exemple au bout de 6 mois de nutrition, et éventuellement ajouter du chlorure de sodium sur la sonde de nutrition entérale. Si un patient reçoit une nutrition parentérale exclusive, en revanche, la prescription de vitamines, oligo-éléments et sels minéraux en parallèle des apports glucido-lipido-protéiques est fondamentale et doit être initiée et contrôlée par le service hospitalier de référence.
En cas de dénutrition sévère associée à une prise alimentaire très diminuée, inférieure à la moitié de l’apport habituel, il faut proposer d’emblée une nutrition entérale, en association avec l’enrichissement alimentaire et les conseils diététiques, car les apports per os seront insuffisants pour corriger la dénutrition. Si le patient est à domicile, la nutrition entérale doit être débutée en secteur d’hospitalisation. Pour être acceptée, la proposition doit donc être accompagnée d’explications claires, destinées aussi bien au patient qu’aux soignants et à l’entourage.
Des situations spécifiques : démence, escarres, troubles de la déglutition
En présence d’escarres de stade III ou IV, ou multiples, ou devant l’inefficacité des mesures usuelles, il est recommandé, en association aux soins de nursing, d’utiliser des compléments nutritionnels oraux ou une nutrition entérale enrichis en arginine.15 Une aide diététique est alors utile.
Les troubles de la déglutition, très fréquents lors des affections neurologiques et oto-rhino-laryngées, peuvent être dépistés grâce à un interrogatoire simple.16 Pour une prise en charge optimale, des explorations sont nécessaires (type de trouble, textures et positions adaptées) en orthophonie ou en secteur spécialisé.16 La nutrition entérale peut être indiquée.
La dénutrition de la personne âgée est un vrai problème de santé publique, car elle est génératrice de complications multiples pouvant aller jus-qu’au décès, dans une population de plus en plus importante en France. Son repérage, grâce surtout à des critères simples tels que la perte de poids et l’IMC, devrait être systématique aussi bien à domicile qu’en institution ou à l’hôpital. Contrairement à bien des idées reçues, les personnes âgées mobiles n’ont pas des besoins réduits, mais au contraire plus élevés que les personnes plus jeunes, en particulier concernant les protéines. Devant une dénutrition, une augmentation des apports per os est souvent possible à l’aide de conseils d’enrichissement de l’alimentation, ou grâce à des compléments nutritionnels oraux, mais la nutrition artificielle est parfois nécessaire, en privilégiant le plus possible la nutrition par voie entérale. Dans tous les cas, le contexte de vie du patient est fondamental, car l’isolement ou le manque d’information des patients ne peuvent être que néfastes.
Ce sont des aliments contrôlés destinés à des fins médicales spéciales qui permettent de lutter contre la dénutrition. Ils sont prescrits par le médecin et pris en charge le plus souvent par les caisses d’assurance maladie. La première prescription est effectuée pour 1 mois maximum. Une réévaluation en particulier de l’observance est conseillée après 2 semaines de traitement. Les renouvellements sont effectués pour 3 mois maximum.Destinés à être pris per os, ils sont présentés sous forme de boissons lactées, jus de fruits, crème, soupes, gâteaux, plats mixés, et existent également sous forme de poudres de protéines ou de maltodextrine (glucides complexes).Ils peuvent être fortement enrichis en énergie (produits hypercaloriques si > 1,5 kcal/mL ou g), en protéines (produits hyperprotéiques si > 7 g de protéines/100 mL ou 100 g), ou à la fois en calories et protéines, et contiennent, sauf pour les poudres, des vitamines, oligo-éléments et sels minéraux. Il existe des produits avec ou sans gluten, avec ou sans lactose, avec ou sans fibres. Avant une chirurgie digestive carcinologique lourde, un produit spécifique est indiqué dans les 5 à 7 jours avant l’intervention (Oral Impact).Les saveurs sont très nombreuses. Même si les saveurs sucrées sont les plus fréquentes, les saveurs salées (soupes, jus de tomate) sont appréciées par de nombreux patients. Certains produits liquides, de goût neutre, peuvent être ajoutés à une alimentation normale pour l’enrichir.
L’intérêt des compléments nutritionnels oraux doit être valorisé dès la prescription, en signalant aux patients qu’il ne s’agit pas d’une alimentation « normale », et que les produits participent à leur traitement. La réévaluation à 15 jours permet de dépister une mauvaise tolérance (le plus souvent liée aux saveurs ou textures) et d’améliorer l’observance. Ces compléments doivent être pris si possible en plus de l’alimentation habituelle (sauf en cas de produits mixés), soit en fin de repas, après avoir consommé tout le repas prévu, soit en collation, à au moins 2 heures de distance de chaque repas. Il est recommandé de prendre au moins une à deux unités de complément nutritionnel par jour, selon l’état nutritionnel et la densité énergétique des produits acceptés par le patient. Une prise le soir peut limiter le jeûne nocturne. Une prise nocturne est possible. Varier les goûts et textures permet de lutter contre la lassitude. Des adaptations peuvent être faites à la demande par les pharmaciens d’officine. L’acceptation est souvent meilleure si les produits sont frais. Il ne faut pas utiliser les produits ouverts d’un jour sur l’autre.
2. Raynaud-Simon A. Stratégie de dépistage et de prise en charge de la dénutrition : personnes âgées. In : Traité de nutrition clinique. Paris : SFNEP 2016:687-94.
3. Cynober L, Alix E, Arnaud-Battandier F, et al. Personnes âgées. In : Apports nutritionnels conseillés pour la population française (3e éd). Paris: Tec & Doc, 2001:307-35.
4. Desport JC, Fraysse JL, Massoulard A, et al. LINUT : un réseau de nutrition pour les personnes âgées. Nutr Clin Metab 2006;20:142-4.
5. Melchior JC, Hanachi M, Hankard R. Méthodes d’évaluation de l’état et du risque nutritionnel. In : Traité de nutrition clinique. Paris : SFNEP 2016:647-68.
6. Vellas B, Villars H, Abellan G, et al. Overview of the MNA® - Its History and Challenges. J Nut Health Aging 2006;10:456-65.
7. Rubenstein LZ, Harker JO, Salva A, Guigoz Y, Vellas B. Screening for undernutrition in geriatric practice: developing the Short-Form Mini Nutritional Assessment (MNA-SF). J Geront 2001;56A:M366-77.
8. Morin MC. Méthodes d’évaluation de la prise alimentaire. In : Traité de nutrition clinique. Paris : SFNEP 2016:721-34.
9. Bouteloup C, Thibault R. Arbre décisionnel du soin nutritionnel. Nutr Clin Metab 2014;28:52-6.
10. Agence française de sécurité sanitaire des aliments. Avis de l’Agence française de sécurité sanitaire des aliments sur l’évaluation des besoins nutritionnels chez les personnes âgées fragiles ou atteintes de certaines pathologies afin de définir les références nutritionnelles permettant d’adapter leur prise en charge nutritionnelle. Saisine 2008-SA-0279, 9 janvier 2009. https://www.anses.fr/fr/system/files/NUT2008sa0279.pdf
11. Crook MA. Refeeding syndrome: problems with definition and management. Nutrition 2014;30:1448-55.
12. Szekely C. Recommandations nutritionnelles pour une personne âgée bien portante. In : Traité de nutrition de la personne âgée. Paris : SFNEP Springer, 2009:103-8.
13. Ferry M, Alix E. Métabolisme de l’eau et besoins hydriques de la personne âgée. In : Traité de nutrition de la personne âgée. Paris : SFNEP Springer, 2009:53-64.
14. Malerba G, Pop A, Rivasseau-Jonveaux T, et al. Nourrir un patient atteint de troubles neurocognitifs à l’hôpital et à domicile ? Le manger-mains : aspects pratiques. Nutr Clin Metab 2015;29:197-201.
15. National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel (EPUAP) and Pan Pacific Pressure Injury Alliance (PPPIA). Prevention and treatment of pressure ulcers: quick reference guide (2nd ed), 2014, http://www.npuap.org/ ou http://bit.ly/17A4p4b
16. Desport JC, Fayemendy P, Jésus P, Salle JY. Conduite à tenir devant des troubles de la déglutition. Nutr Clin Metab 2014;28:221-4.

 Encadrés
Encadrés