Les antibiotiques figurent parmi les médicaments les plus prescrits, avec au premier plan les bêtalactamines, largement utilisées dans les infections des voies respiratoires. En médecine de ville, des antécédents de réactions allergiques à ces molécules sont rapportés par 5 à 15 % des patients. Or, en réalité, parmi les personnes se déclarant allergiques, seulement une sur dix le serait vraiment. Cet étiquetage à tort n’est pas anodin : il peut entraîner une perte de chance pour le patient et augmenter le risque de développer de résistances microbiennes.
Cependant, face à la gravité des potentielles réactions allergiques, toute suspicion d’allergie aux antibiotiques doit être prise au sérieux et investiguée. La HAS est en train d’élaborer des recos de bonne pratique concernant la conduite à tenir dans ces situations. En attendant, afin d’éclairer la pratique des médecins, l’ESCMID a publié le 15 février 2026 des recommandations cliniques pour évaluer et prendre en charge toute allergie déclarée aux antibiotiques, avec un focus sur les bêtalactamines. Ses grandes lignes ont été traduites en français en avril par la Spilf.
Allergie : quelle sévérité ?
Une réaction allergique grave aux antibiotiques est définie par au moins un des 3 symptômes suivants :
-
réactions cutanée (ex : urticaire généralisée) et/ou muqueuse ou cutanéo-muqueuse aiguës, ETun symptôme de défaillance respiratoire (dyspnée, bronchospasme, stridor, frein expiratoire, désaturation) ou de défaillance hémodynamique ± défaillance d’organe (syncope, hypotonie, incontinence, arrêt circulatoire, arrêt respiratoire…) survenant quelques minutes à heures après l’exposition (réactions d’hypersensibilité immédiate) ;
-
hypotension ou bronchospasme ou œdème laryngé aigus quelques minutes à heures après l’exposition, même en l’absence de réaction cutanée ou muqueuse typique (hypersensibilité immédiate) ;
-
effets secondaires cutanés graves (typiques d’une hypersensibilité retardée) parmi :
-
apparition de vésicules ou croûtes douloureuses de couleur gris-violacé, aspect de brûlures de la peau et/ou des muqueuses avec fièvre et sensation de malaises, apparition de lésions érosives hémorragiques des muqueuses, apparition d’un décollement de la peau (syndrome de Stevens-Johnson, syndrome de Lyell) ;
-
pustulose exanthématique aigue généralisée (PEAG) ;
-
purpura (vascularite) ;
-
exanthème maculopapuleux (EMP) avec atteinte > 50 % de la surface corporelle, et/ou atteinte des muqueuses, et/ou présence d’un purpura, et/ou décollement ou bulle, et/ou œdème de la face, et/ou signes systémiques associés (fièvre, éosinophilie > 0,5 G/L, atteinte d’organes (cytolyse hépatique, insuffisance rénale…) (syndrome d’hypersensibilité médicamenteuse [DRESS]) ;
-
œdème de la face, éruption œdémateuse et infiltration cutanée, fièvre ≥ 38,5 °C (PEAG, DRESS).
-
Une réaction allergique non grave aux antibiotiques est définie par au moins un des critères suivants :
-
réaction cutanée : éruption cutanée (sans précision), urticaire localisée (signe d’hypersensibilité immédiate), érythème-chaleur, prurit, EMP isolé < 50 % surface corporelle ET sans signes systémiques associés (signe d’hypersensibilité retardée) ;
-
symptomatologie respiratoire supérieure : démangeaisons dans la gorge, toux sans bronchospasme, rhinorrhée, congestion nasale, prurit nasal, éternuements ;
-
atteinte des muqueuses de la sphère ORL (picotements/démangeaisons des lèvres) et des conjonctives (conjonctivite, prurit) ;
-
symptomatologie gastro-intestinale (nausées ± vomissements répétés, goût métallique).
Trois niveaux de risque
Les guidelines précisent trois niveaux de risque d’allergie aux antibiotiques, qui sont à la base de la conduite à tenir (CAT) : les patients à très faible risque, à faible risque, et à haut risque. Les patients sont classés à très faible risque d’allergie si l’antibiotique incriminé a été réintroduit et bien toléré depuis la réaction allergique suspectée, si la suspicion repose uniquement sur des antécédents familiaux ou la crainte d’une allergie, ou si les symptômes décrits sont incompatibles avec une réaction allergique (par exemple : palpitations, céphalées, vision floue, délai de survenue des symptômes non compatible). Les définitions des autres niveaux de risque diffèrent légèrement selon la classe de l’antibiotique concerné.
Pour les bêtalactamines, sont classés à faible risque d’allergie les patients avec : une réaction cutanée/allergique non grave (sauf urticaire) survenue il y a plus de 5 ans ; une éruption cutanée sans précision ou une réaction non caractérisable, en l’absence de signes de gravité (hospitalisation ou traitement médical spécifique pour l’allergie). Sont classés à haut risque d’allergie les patients ayant eu une réaction allergique non grave dans les 5 ans, ou une urticaire (isolée, généralisée ou localisée), ou une réaction allergique grave.
Pour les autres classes d’antibiotiques, sont classés à faible risque d’allergie les patients : avec une réaction cutanée/allergique non grave (sauf urticaire) ; avec une éruption cutanée sans précision ou une réaction non caractérisable, en l’absence de signes de gravité (hospitalisation ou traitement médical spécifique pour l’allergie). Sont classés à haut risque d’allergie les patients ayant eu une urticaire (isolée, généralisée ou localisée), ou une réaction allergique grave.
Conduite à tenir
Face à une suspicion d’allergie à un antibiotique, qu’elle soit documentée ou déclarée par le patient, la première étape est de mener un interrogatoire minutieux : antibiotique incriminé, type d’allergie probable (réaction d’hypersensibilité immédiate ou retardée), présence de signes de gravité, risque d’allergie croisée, caractère vital ou substituable de l’antibiotique envisagé, délai de survenue depuis la réaction allergique suspectée. Cela permet de déterminer le niveau de risque allergique, qui guide la suite de la conduite à tenir détaillée ci-dessous.
Suspicion d’allergie à une pénicilline
-
Patient à très faible risque (cf. ci-dessus) : la suspicion d’allergie est levée sans tests allergologiques ou de réintroduction. L’antibiotique suspecté peut être utilisé, ainsi que tous les antibiotiques de la même classe.
-
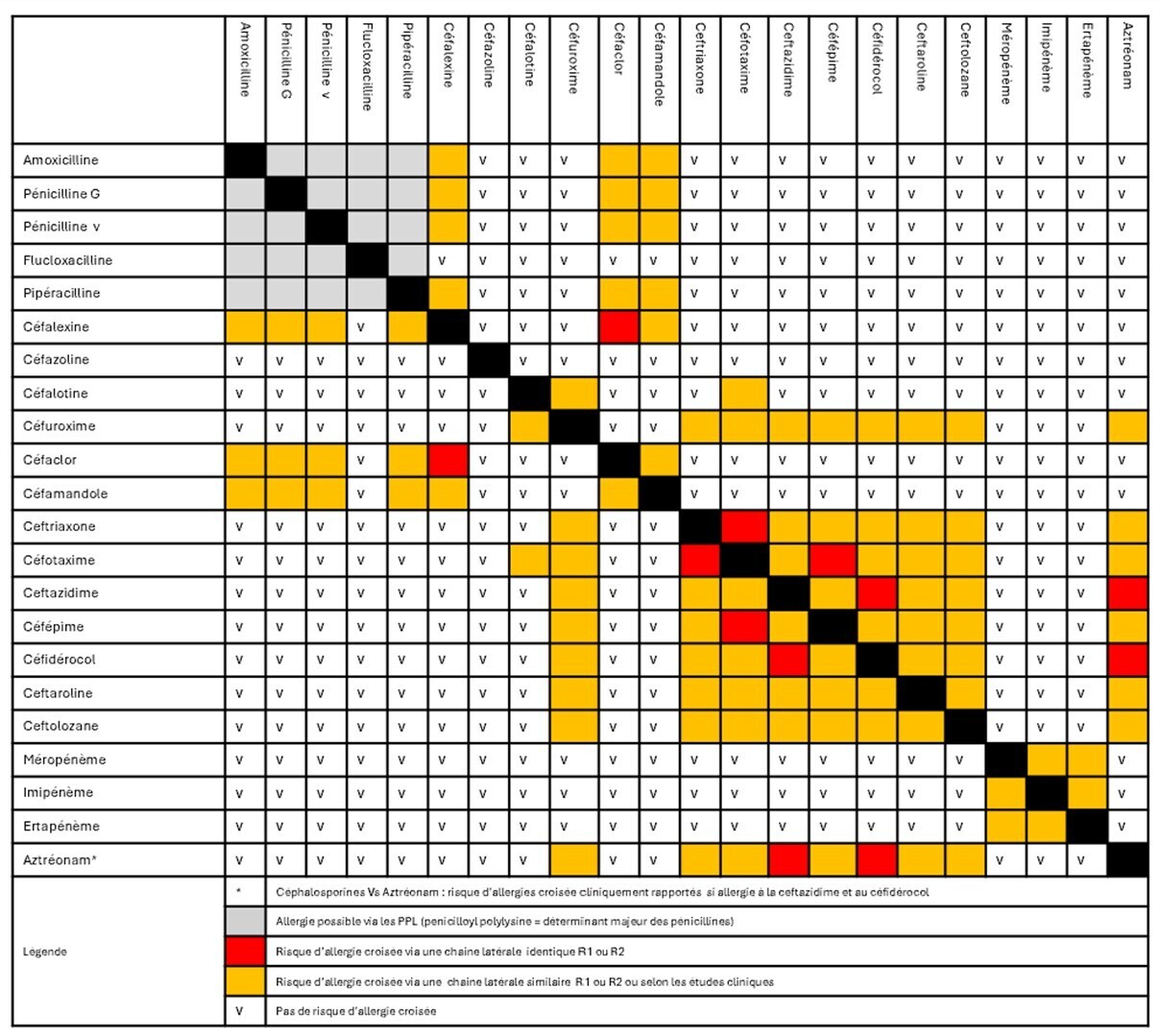
Patient à faible risque : si possible, réaliser un test de réintroduction (étapes et CI détaillées en encadré). Dans l’immédiat, éviter la pénicilline incriminée et celles à chaînes similaires. Prescription possible de céphalosporines avec des chaînes latérales différentes (les cases marquées d’un « v » sur la figure), d’aztréonam et de carbapénèmes ; ne pas prescrire de céphalosporines avec des chaînes latérales similaires (cases colorées de la figure). Si le test de réintroduction est positif ou ne peut être réalisé, maintenir les précautions de prescription ci-dessus, voire référer à l’allergologue. Les pénicillines incriminées et à chaînes similaires peuvent être réintroduites sous conditions : réintroduction directe possible sous surveillance médicale si réaction d’hypersensibilité retardée non grave il y a plus de 5 ans ; test de réintroduction si réaction d’hypersensibilité immédiate non grave il y a plus de 5 ans.
-
Patient à haut risque : référer à l’allergologue. Cependant, en attendant cet avis spécialisé, si nécessaire et en l’absence d’antécédent d’allergie grave, il est possible de prescrire des céphalosporines avec des chaînes latérales différentes, de l’aztréonam et des carbapénèmes.
Suspicion d’allergie à une céphalosporine
-
Patient à très faible risque : la suspicion d’allergie est levée sans tests allergologiques ou de réintroduction. L’antibiotique suspecté peut être utilisé, ainsi que tous les antibiotiques de la même classe.
-
Patient à faible risque : Si possible, réaliser un test de réintroduction. Dans l’immédiat, éviter la céphalosporine incriminée et celles partageant des chaînes similaires. Prescription possible de céphalosporines et pénicillines avec des chaînes latérales différentes (les cases marquées d’un « v » sur la figure), de carbapénèmes et d’aztréonam (hors allergie suspectée à ceftazidime ou céfidérocol) ; ne pas prescrire de pénicillines avec des chaînes latérales similaires (cases colorées de la figure). Si le test de réintroduction est positif ou ne peut être réalisé, maintenir les précautions de prescription ci-dessus, voire référer à l’allergologue. La céphalosporine incriminée et celles à chaînes similairespeuvent être réintroduites sous conditions : réintroduction directe possible sous surveillance médicale si réaction d’hypersensibilité retardée non grave il y a plus de 5 ans ; test de réintroduction si réaction d’hypersensibilité immédiate non grave il y a plus de 5 ans.
-
Patient à haut risque : Dans l’immédiat, ne pas prescrire de bêtalactamines et référer à l’allergologue. Cependant, en attendant cet avis spécialisé, si nécessaire et en l’absence d’antécédent d’allergie grave, prescription possible de céphalosporines et pénicillines avec des chaînes latérales différentes, de carbapénèmes et d’aztréonam (hors allergie suspectée à ceftazidime ou céfidérocol).
Suspicion d’allergie hors bêtalactamines
Patient à très faible risque : la suspicion d’allergie est levée sans tests allergologiques ou de réintroduction. L’antibiotique suspecté peut être utilisé, ainsi que tous les antibiotiques de la même classe.
Patient à faible risque : dans l’immédiat, éviter l’antibiotique concerné et ceux de sa classe ; si possible, réaliser un test de réintroduction de l’antibiotique ou d’une autre molécule de sa classe. Si le test de réintroduction est positif ou ne peut être réalisé, maintenir les précautions de prescription et considérer de référer à l’allergologue.
Patient à haut risque : référer à un allergologue. En attendant, éviter l’exposition à l’antibiotique suspecté et aux autres molécules de la même classe.
Des outils complémentaires
Pour rappel, certains documents peuvent aider la pratique :
-
un outil clinique sur la conduite à tenir en cas d’allergie aux pénicillines a été réalisé en août 2025 par l’Institut national d’excellence en santé et en services sociaux (Inesss), équivalent québécois de la HAS ;
-
un diaporama pratique avec cas cliniques de la Spilf de juin 2024 sur les prescriptions possibles d’antibiotiques en cas de suspicion d’allergie aux différentes bêtalactamines ;
-
un diaporama partagé par le Centre régional antibiothérapie Auvergne-Rhône-Alpes de novembre 2024 sur la conduite à tenir face à une suspicion d’allergie à l’amoxicilline (résumé graphique de la CAT en p. 43 - 45) ;
-
un diaporama de 2024 partagé par le centre d’appui pour la prévention des infections associées aux soins de Bretagne, avec des CAT détaillées (p. 8 - 16).
Antibiotique suspecté de provoquer une allergie : étapes de réalisation d’un test de réintroduction
-
Informer le patient et obtenir son consentement.
-
Vérifier l’absence de contre-indications : maladie pulmonaire chronique sévère ou décompensée, maladie cardiaque chronique sévère (notamment sténose aortique), femme enceinte, instabilité hémodynamique, traitement par antihistaminiques ou corticothérapie, inaptitude à donner son consentement.
-
Réalisation du test. En l’absence de protocole en vigueur dans votre établissement, deux méthodes peuvent être utilisées :
-
réintroduction en dose unique : administrer 100 % de la dose complète de l’antibiotique suspecté, de préférence par voie orale, ou par une autre voie si nécessaire. Si l’antibiotique suspecté est inconnu mais qu’il s’agit probablement d’une pénicilline, il convient d’utiliser de l’amoxicilline (500 mg pour les adultes) ;
-
réintroduction en doses graduées : administrer 10 % de la dose complète de l’antibiotique suspecté (si antibiotique inconnu, utiliser 50 mg d’amoxicilline pour les adultes) ; observer pendant 30 minutes ; administrer 50 % de la dose complète (250 mg d’amoxicilline) ; observer pendant 30 minutes ; administrer le reste de la dose complète (200 mg d'amoxicilline).
-
-
Surveillance médicale pendant 1 heure après la dernière dose, dans un environnement permettant la prise en charge d’une réaction d’hypersensibilité.
D’après : Groupe recommandations de la Spilf. Diaporama. Allergies aux bêtalactamines : recommandations pour la pratique clinique. 8 avril 2026.
Groupe recommandations de la Spilf. Diaporama. Allergies aux bêtalactamines : recommandations pour la pratique clinique. 8 avril 2026.
Groupe recommandations de la SPilf, Alamartine C. Diaporama. Allergie aux bêtalactamines : que prescrire en pratique ? Juin 2024.
Haute Autorité de santé. Conduite à tenir chez un patient suspecté d’allergies aux antibiotiques – Note de cadrage. 25 septembre 2024.
Inesss. Outil clinique. Allergie présumée aux pénicillines. Août 2025.
Boutelleau C, Destrem AL. Diaporama partagé par le CRAtb AURA. « Allergie » à l’amoxicilline. 26 novembre 2024.
Wijnakker R, van Maaren MS, Bode LGM, et al. The Dutch working party on antibiotic policy (SWAB) guideline for the approach to suspected antibiotic allergy. Clin Microbiol Infect 2023;29(7):863-75.
Romano A, Atanaskovic-Markovic M, Barbaud A, et al. Towards a more precise diagnosis of hypersensitivity to beta-lactams – an EAACI position paper. Allergy 2020;75(6):1300-15.
Ouldali N, Rybak A, Cohen R. Allergie à la pénicilline en pédiatrie : quelle réalité et quand renoncer à l’amoxicilline ? Rev Prat 2018;68(4):355-8.

 Encadrés
Encadrés