L’aphtose buccale est la cause la plus fréquente de pathologie aiguë de la muqueuse buccale. Habituellement bénigne, la lésion est souvent unique et tend à guérir spontanément en une à deux semaines, sans séquelle. Cependant, il en existe plusieurs formes ; il est donc nécessaire de connaître les critères diagnostiques devant faire évoquer une pathologie systémique ou un diagnostic différentiel.1 - 3
Trois formes cliniques se distinguent
Un aphte est défini par la présence d’une ulcération muqueuse douloureuse, ronde à ovale, d’apparence blanc crème (ou beurre frais), avec un halo érythémateux ; il peut siéger sur toute la muqueuse buccale et son diagnostic est clinique.
La prévalence de l’aphtose récurrente au cours de la vie est estimée entre 39 et 50 %. Elle peut toucher l’ensemble de la population, avec une légère prédominance féminine et un pic d’incidence entre 10 et 19 ans.1 - 3 L’incidence tend ensuite à diminuer avec l’âge. La fréquence des poussées varie considérablement selon les patients, allant d’un ou deux épisodes par an à plus d’un épisode par mois.
Trois formes cliniques sont décrites :1,2
-
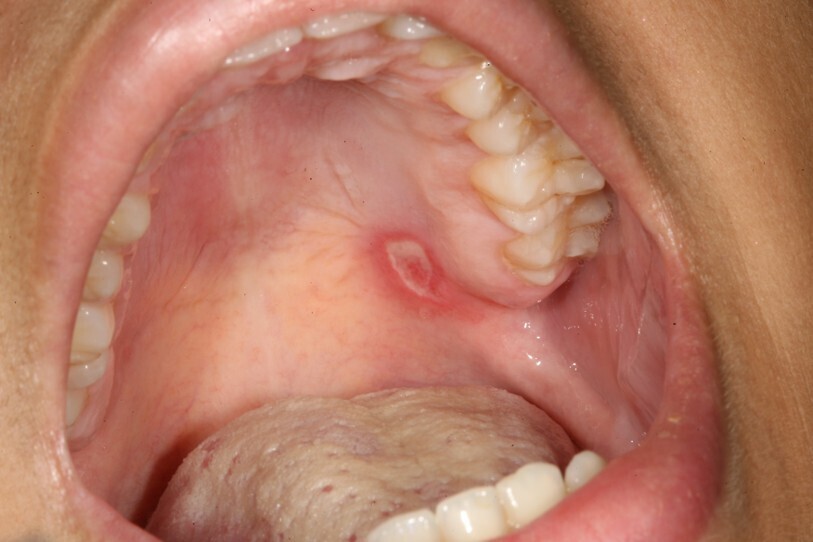
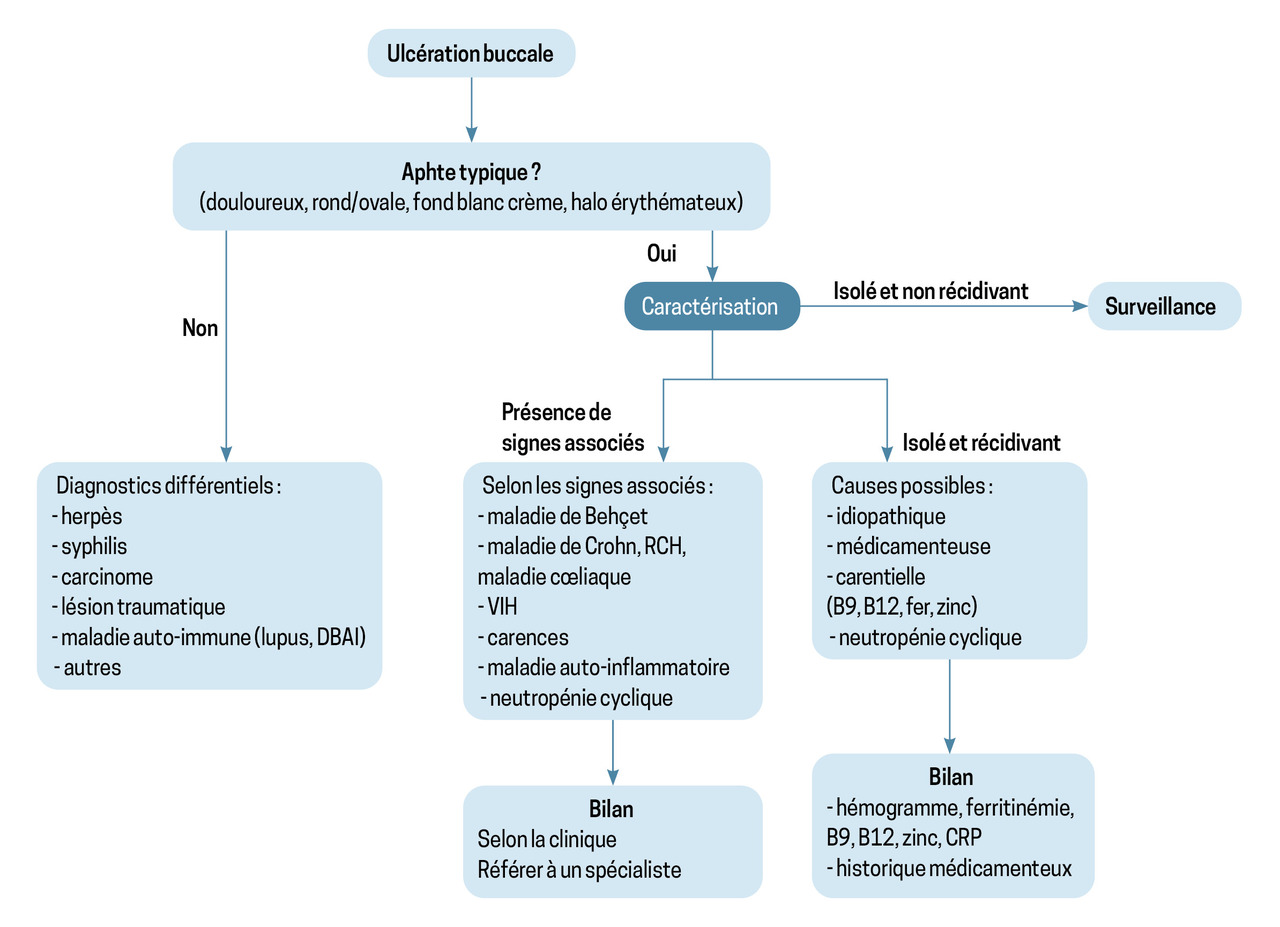
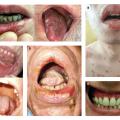
mineure ou forme « classique » (taille inférieure à 1 cm) ; il s’agit de la forme la plus fréquente (80 à 85 % des cas). L’aphte est souvent unique (ou en petit nombre). D’aspect blanc crème (ou beurre frais), avec un halo érythémateux, il prédomine à la partie antérieure de la muqueuse buccale. Sa guérison est rapide, en sept à dix jours, sans cicatrice (fig. 1) ;
-
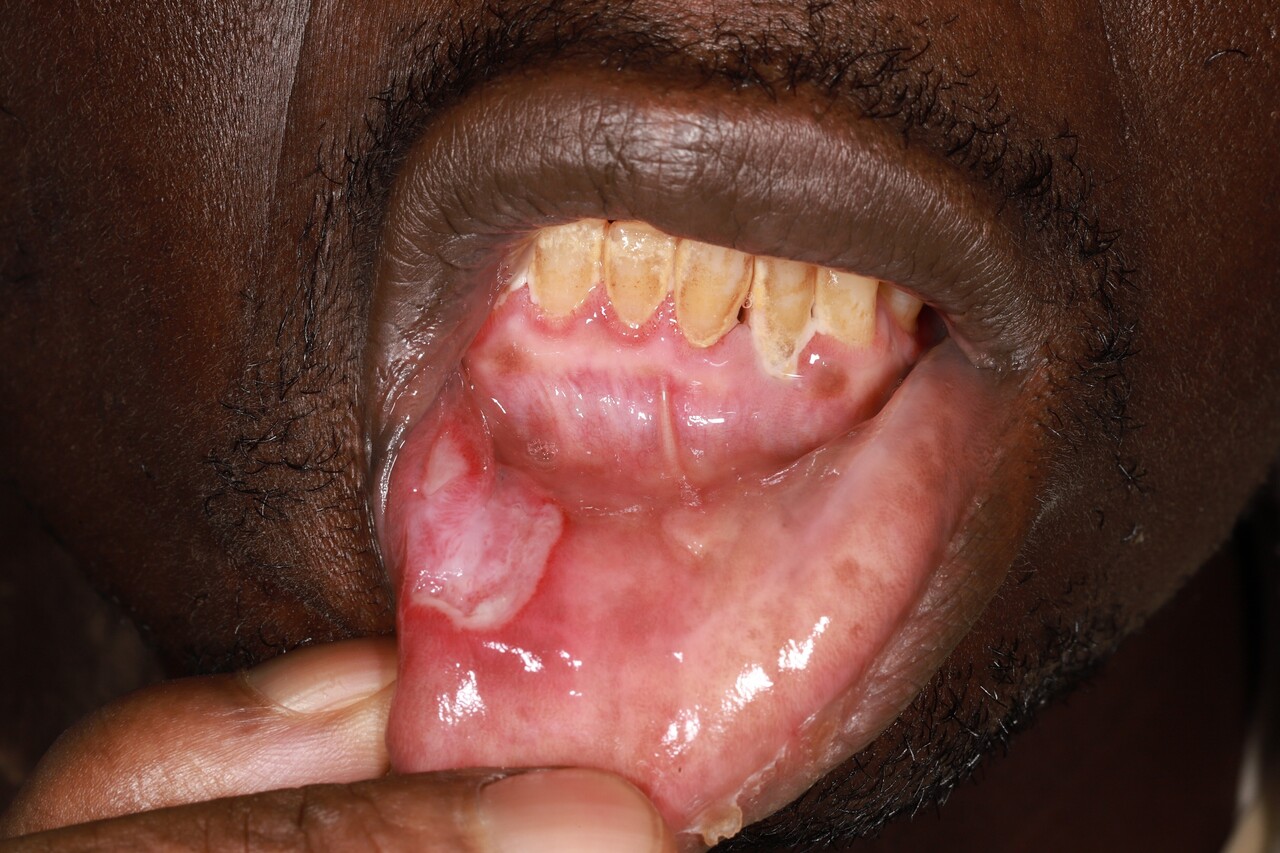
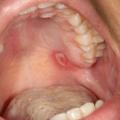
majeure (taille supérieure à 1 cm, voire supérieure à 2 cm [aphte géant]) ; cette forme est moins fréquente (10 à 15 % des cas). La lésion est souvent unique (ou en petit nombre), plus douloureuse, avec une guérison plus lente, pouvant laisser une cicatrice. La lésion siège souvent au niveau des lèvres (fig. 2), de l’oropharynx ou du palais mou ;
-
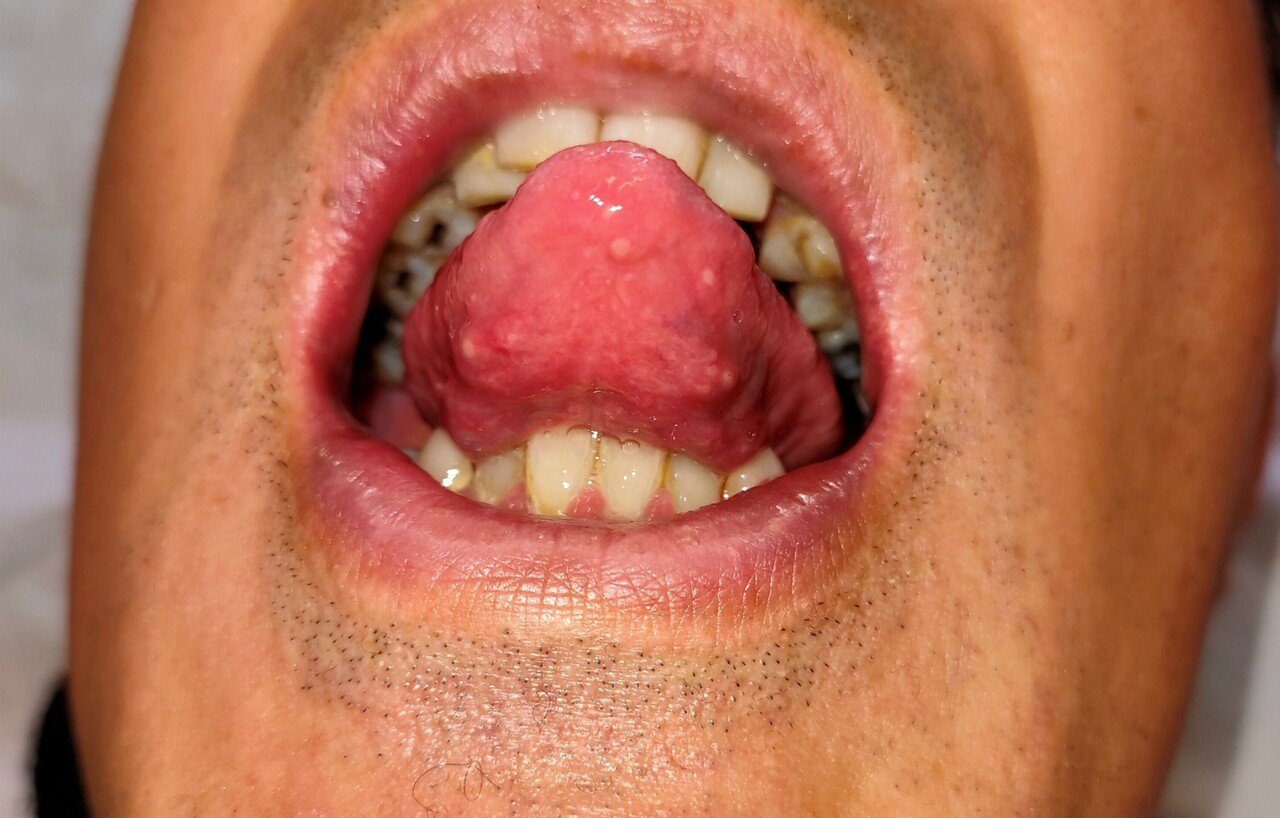
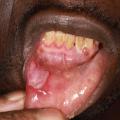
miliaire (ou herpétiforme) ; il s’agit de la forme la plus rare. Plusieurs aphtes de quelques millimètres, parfois confluents, sont mis en évidence. La guérison est attendue en sept à quatorze jours, sans cicatrice (fig. 3).
Les facteurs de risque incluent la prédisposition génétique (antécédents familiaux fréquents), les traumatismes locaux (brossage des dents, soins dentaires, injection de produits anesthésiants…), la consommation d’aliments et de boissons spécifiques (acides, épicés, salés, durs, alcoolisées, gazeuses) pouvant aggraver la douleur ou favoriser la survenue des lésions,4 le stress, les déficits nutritionnels (fer, folates, vitamine B12, zinc) et/ou l’utilisation de dentifrices contenant du laurylsulfate de sodium.1,5 Certains facteurs de risque croisent ou se superposent aux causes étiologiques.
Diagnostics différentiels
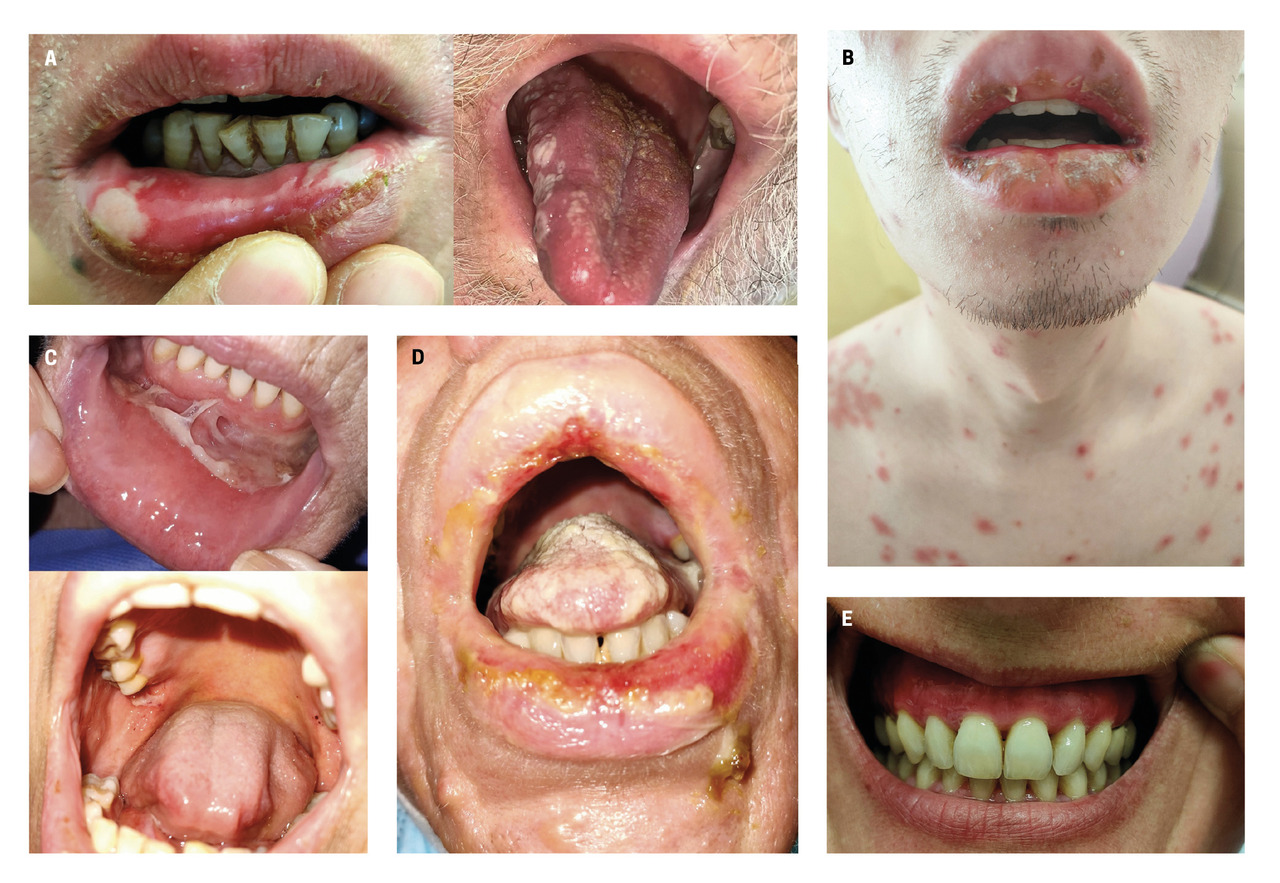
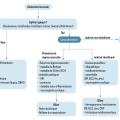
Avant d’envisager l’orientation étiologique devant un aphte, un examen clinique minutieux est indispensable pour ne pas le confondre avec un autre type d’ulcération (tableau et fig. 4).
Orientation étiologique
Aucun signe clinique ni histologique ne permet de distinguer un aphte idiopathique d’un aphte pathologique. Cependant, certaines caractéristiques cliniques moins courantes peuvent orienter vers une cause secondaire : rythme très fréquent ou continu, cicatrisation lente, douleur très intense, signes généraux.6 La recherche de signes associés en dehors de l’aphtose est indispensable.
Aphtose récidivante isolée
Il s’agit d’une aphtose sans signes associés. Elle peut être de différentes origines :
-
idiopathique (la plus fréquente) ;
-
médicamenteuse (méthotrexate, anti-inflammatoires non stéroïdiens, bétabloquants, nicorandil...) ;7
-
carentielle (déficit en vitamines B19, B12, fer, zinc, avec ou sans anémie associée) ;
-
due à une neutropénie cyclique.
En l’absence d’orientation étiologique, la réalisation des examens biologiques suivants est recommandée : hémogramme, ferritinémie, dosage des folates, vitamine B12, zinc et protéine C réactive.
Aphtose récidivante avec signes associés
L’interrogatoire et l’examen clinique doivent amener à rechercher d’autres points d’appel et signes associés, incluant :
-
une aphtose bipolaire (atteinte des muqueuses buccale et génitale), des pseudo-folliculites, des uvéites, des arthralgies orientant vers le diagnostic de maladie de Behçet ou de syndrome MAGIC (mouth and genital ulcers with inflamed cartilage) si le tableau associe une polychondrite atrophiante ;8
-
des signes digestifs orientant vers une entérocolopathie (maladie cœliaque, maladie de Crohn, rectocolite hémorragique), associés ou non à d’autres anomalies de la muqueuse buccale (macrochéilite, hypertrophie gingivale avec aspect pavimenteux, langue fissurée) ;
-
des signes systémiques orientant vers des maladies auto-inflammatoires (PFAPA : periodic fever, aphthous stomatitis, pharyngitis, and cervical adenitis [fièvre périodique, stomatite aphteuse, pharyngite et adénopathies cervicales]) ;
-
une fièvre répétée orientant vers une neutropénie cyclique ;
-
des signes de carence (B9, B12, zinc et fer).
Selon l’orientation clinique, le bilan étiologique est complété en conséquence (bilan biologique complémentaire, endoscopie digestive, etc.).
Aphtose majeure
La cause essentielle est l’infection par le virus de l’immunodéficience humaine (VIH).9
Traitement local et systémique
Les principaux objectifs du traitement sont de favoriser la guérison, de soulager la douleur, d’assurer une bonne alimentation et de prévenir les récidives.
Les gels de corticostéroïdes très forts (classe IV : propionate de clobétasol) sont à appliquer en couche fine dès que possible. Ils peuvent être associés à des analgésiques topiques (la xylocaïne en gel est à privilégier, car elle ne contient pas d’alcool).
Le traitement systémique est adapté en fonction de l’orientation étiologique. Si l’aphtose est récidivante, idiopathique et invalidante, la colchicine, l’aprémilast, la disulone et le thalidomide sont des traitements possibles.
Que dire à vos patients ?
Très courants (39 à 50 % de la population), les aphtes guérissent souvent seuls en une à deux semaines, sans cicatrice.
Certains aliments (acides, épicés, salés...), le stress, les carences (fer, zinc, vitamine B12...) ou les dentifrices au laurylsulfate de sodium peuvent favoriser leur apparition.
Si les aphtes sont très fréquents, douloureux, persistants (plus de 3 semaines) ou associés à de la fièvre ou à d’autres symptômes, il convient de consulter afin de rechercher une cause sous-jacente.
En cas de besoin, des gels de corticoïdes ou analgésiques topiques peuvent soulager la douleur et accélérer la guérison.
2. Ship JA, Chavez EM, Doerr PA, et al. Recurrent aphthous stomatitis. Quintessence Int Berl Ger 2000;31(2):95‑112.
3. Manoj MA, Jain A, Madtha SA, et al. Prevalence and risk factors of recurrent aphthous stomatitis among college students at Mangalore, India. PeerJ 2023;11:e14998.
4. Scully C. Aphthous ulceration. N Engl J Med 2006;355(2):165‑72.
5. Jurge S, Kuffer R, Scully C, et al. Mucosal disease series. Number VI. Recurrent aphthous stomatitis. Oral Dis 2006;12(1):1‑21
6. Cui RZ, Bruce AJ, Rogers RS. Recurrent aphthous stomatitis. Clin Dermatol 2016;34(4):475‑81.
7. Boulinguez S, Reix S, Bedane C, et al. Role of drug exposure in aphthous ulcers: A case-control study. Br J Dermatol 2000;143(6):1261‑5.
8. Orphanet. Syndrome MAGIC. https://tinyurl.com/yukxp7vn
9. Dermatologie et infections sexuellement transmissibles. 6e éd. Issy-les-Moulineaux: Elsevier Masson ; 2017.

 Encadrés
Encadrés