Pourquoi prescrire une activité physique adaptée (APA) aux patients atteints de cancer de la prostate ?
Ces dernières années, l’APA s’est imposée comme un soin de support incontournable dans la prise en charge des cancers, notamment en urologie – outre son rôle fondamental en prévention de nombreux facteurs de risque de cancer (encadré). Ses multiples bienfaits sont reconnus, tant physiques que psychosociaux, raison pour laquelle elle a trouvé sa place dans plusieurs plans nationaux.
Or l’annonce de la maladie, la maladie elle-même, le parcours thérapeutique et les effets indésirables qui en découlent s’accompagnent souvent d’une diminution de l’activité physique. Si cela est évidemment compréhensible dans ce contexte, le cercle vicieux du déconditionnement à l’activité physique est un facteur d’aggravation de la maladie, et donc de son pronostic. Le déconditionnement à l’effort va souvent de pair avec une augmentation de la fatigue et l’apparition de troubles psychosociaux, ce qui est d’autant plus vrai en cas de cancer.
Les multiples bienfaits de l’APA apparaissent alors clairement : une pratique régulière permet non seulement de diminuer la fatigue liée au cancer et aux traitements mais aussi de reprendre de la masse musculaire, de l’endurance, de la force et de l’équilibre. En outre, selon le traitement mis en place, les fonctions sexuelles et cognitives du patient peuvent être fortement altérées ; un programme d’APA bien conduit peut largement contribuer à les améliorer. C’est aussi un excellent moyen de retrouver confiance en ses capacités et de se réapproprier son corps, parfois meurtri par de lourds protocoles thérapeutiques. Au-delà de tous ces bienfaits, la littérature s’est beaucoup attachée à démontrer que pratiquer une APA permet de mieux supporter les différents traitements.
Cependant, il n’est malheureusement pas rare que les patients développent une peur du mouvement au fur et à mesure du parcours de soins. Tout l’enjeu de l’APA est de permettre la levée de ces différentes barrières afin que les patients puissent reprendre goût au mouvement. Enfin, la pratique d’une APA en groupe permet de recréer du lien social, d’échanger et de partager ses expériences. D’une manière générale, le premier bénéfice de l’APA est d’améliorer la qualité de vie des patients.
Existe-t-il une activité physique particulière ayant montré un bénéfice spécifique dans le cancer de la prostate ?
Il n’existe pas d’activité physique spécifiquement prescrite aux patients atteints de cancer de la prostate. Une méta-analyse datant de 2017 a conclu à l’absence de preuves suffisantes permettant de rédiger des recommandations claires d’activité physique pour les patients atteints de ce cancer. Par conséquent, les exercices recommandés à ces patients, quel que soit le stade de la maladie, sont les mêmes que ceux destinés à la population générale.
Ainsi, l’Organisation mondiale de la santé recommande de pratiquer 150 minutes d’activité d’endurance à intensité modérée ou 75 minutes à intensité soutenue par semaine, ou une combinaison équivalente des deux au minimum. L’Anses, quant à elle, mise sur la pratique d’une activité physique modérée à intense de 30 minutes par jour, cinq jours par semaine, ce qui correspondrait environ à une activité moyenne de 12 à 15 MET/h (MET pour metabolic equivalent of task [équivalent métabolique]), unité somme toute assez obscure…
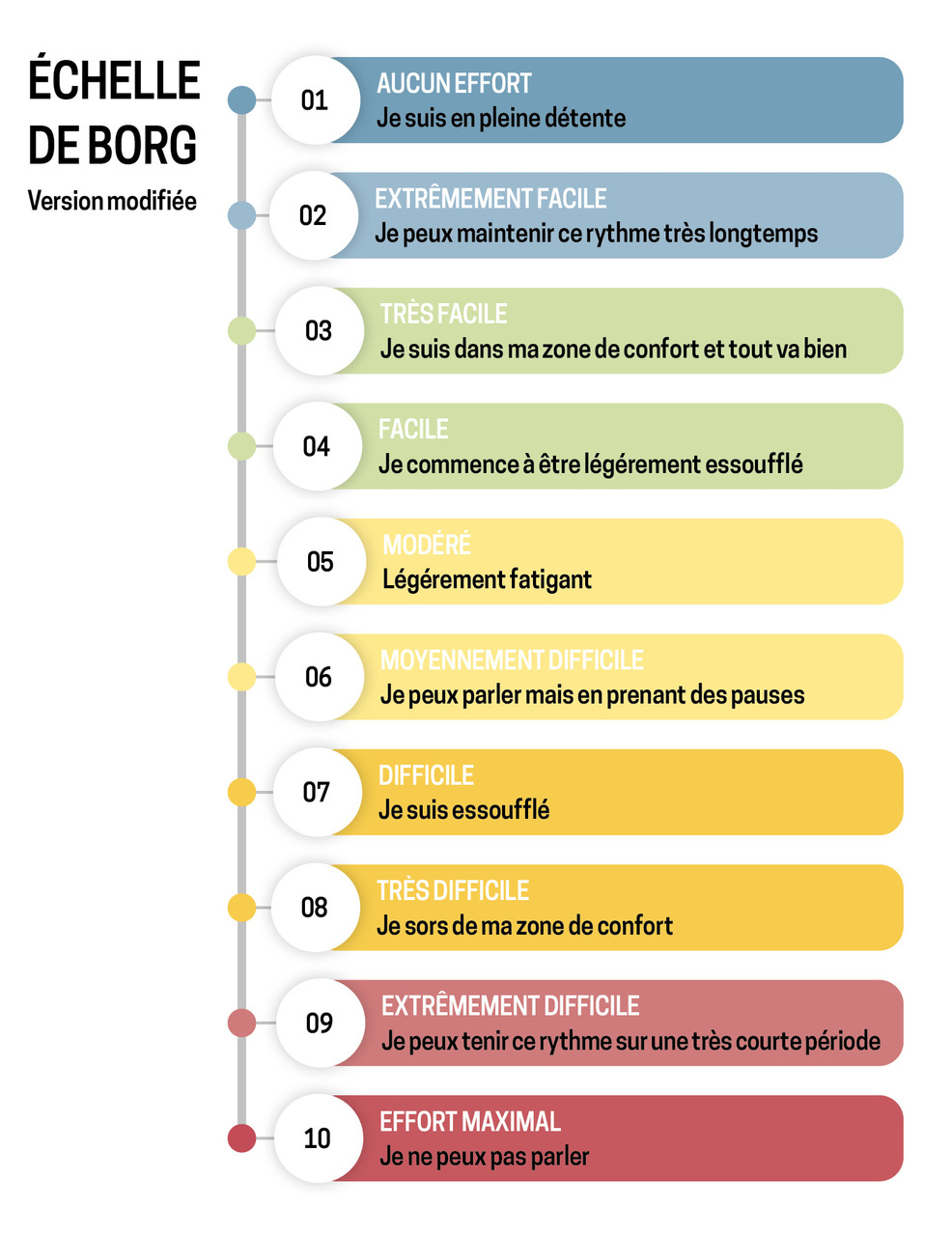
Pour aider le patient et le prescripteur dans le suivi, des repères simples peuvent être utilisés, comme l’essoufflement et la pénibilité (échelle de Borg [figure]), afin d’évaluer le volume et l’intensité de l’activité physique.
L’essentiel est, selon la HAS, qu’à travers l’activité physique choisie, le patient soit en mesure de développer quatre qualités :
- la capacité cardiorespiratoire ;
- la capacité musculaire ;
- l’assouplissement articulaire ;
- l’équilibre.
L’offre et les programmes d’APA actuellement proposés varient selon les territoires, les établissements et les réseaux de soins. Le patient peut donc être orienté librement vers des professionnels de l’APA, des associations ou des structures labélisées.
Les recommandations actuelles ne prenant pas en compte les capacités fonctionnelles propres à chaque individu, il est essentiel que le concept de personnalisation et de surcharge progressive soit appliqué à tous les exercices et que les programmes soient discutés et adaptés avec l’aide d’un professionnel de l’APA.
Quels sont les principaux freins à la prescription et à la pratique d’une APA pour ces patients ?
Depuis 2016, les médecins de ville peuvent prescrire l’APA aux patients atteints d’une affection de longue durée (ALD). Ce dispositif a été élargi en 2022 aux patients ayant des malades chroniques ou des facteurs de risque, ou en perte d’autonomie. Pour aider le prescripteur, la HAS a développé un guide national et des référentiels spécifiques par pathologie ; le référentiel « cancer (sein, colorectal, prostate) » est disponible sur https ://bit.ly/3YRYsNi.
Mais bien que les médecins traitants soient conscients du rôle qu’ils ont dans la promotion de l’activité physique, sa prescription – codifiée par la HAS depuis 2022– n’est malheureusement pas encore généralisée. Une étude a montré que seuls 40 % d’entre eux diffusent des informations concernant l’activité physique :2 pourquoi un chiffre aussi bas ? Des sondages réalisés auprès des confrères libéraux ont révélé qu’une meilleure information sur l’offre existante et des outils d’aide en ligne pour informer le patient manquaient cruellement. Or un patient bien informé, c’est un patient qui adhère : plusieurs études ont montré que les patients atteints d’un cancer de la prostate ont une activité physique significativement plus élevée lorsqu’ils ont eu accès aux recommandations des professionnels de santé qui les prennent en charge.
Du côté du patient, au-delà du manque d’information, l’absence de remboursement d’un tel dispositif peut représenter un frein considérable. En effet, pour être efficace, l’APA à visée thérapeutique se compose de trois séances par semaine, sur une période de trois mois, éventuellement renouvelable. Entre bilan initial et séances multiples, la facture peut atteindre rapidement plusieurs centaines d’euros. Pour l’heure, seules certaines agences régionales de santé, collectivités locales et organismes complémentaires peuvent soutenir partiellement une telle dépense.
Facteurs de risque associés au cancer de la prostate
Parmi les facteurs de risque liés au cancer de la prostate, on retient :
- l’âge (risque augmenté avec l’âge) ;
- les antécédents familiaux et les prédispositions génétiques (l’adénome de la prostate est un cancer pour lequel le poids de l’hérédité est prépondérant) ;
- l’origine ethnique : le risque de cancer de la prostate est plus élevé chez les personnes d’origine antillaise ou africaine ;
- les facteurs environnementaux : l’exposition à certains produits chimiques « perturbateurs endocriniens » est impliquée dans la survenue du cancer de la prostate (chlordécone) ;
- des facteurs putatifs comme le syndrome métabolique et en particulier l’HTA et le périmètre abdominal qui, associés, augmentent le risque de développer un cancer de la prostate.