Les cellulites cervico-faciales d’origine dentaire sont des infections du tissu cellulo-adipeux de la face. Selon les séries de cas, la majorité des cellulites faciales sont d’origine dentaire (de 63,5 à 90 % des cas).1,2 Ce sont des urgences thérapeutiques médicales, voire médico-chirurgicales. Il est donc important pour les médecins généralistes, consultés régulièrement en première ligne, de pouvoir diagnostiquer ces affections, d’évaluer leur gravité et de proposer une prise en charge primaire adaptée.
Cellulite dentaire : formes graves en augmentation
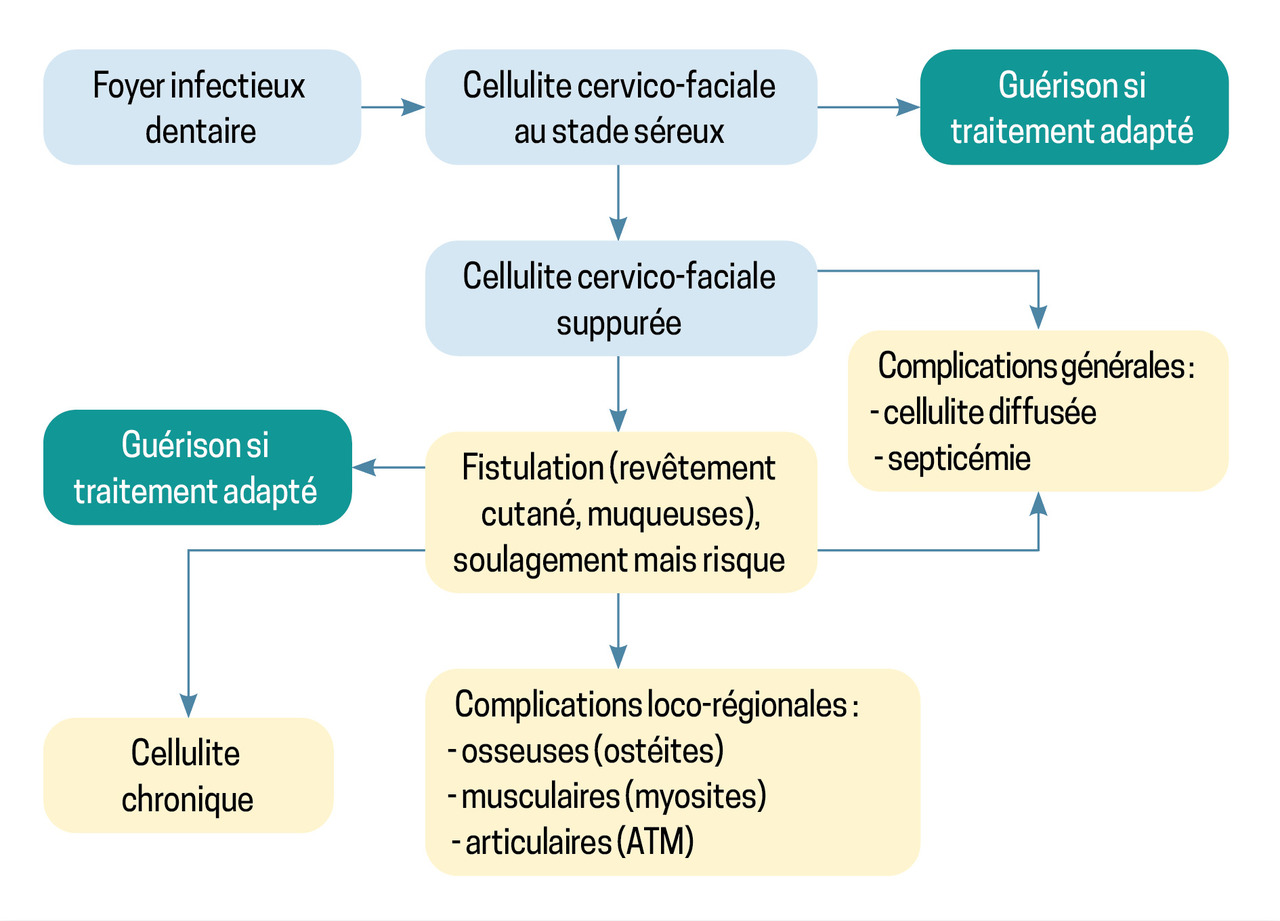
Les infections disséminées dites « cellulites dentaires » sont des pathologies graves et fréquentes, rencontrées tant dans les services d’urgence qu’en pratique de ville.3,4 Elles se propagent extrêmement rapidement à partir de foyers infectieux dentaires localisés, parfois quiescents, présents chez la moitié de la population générale5 et pouvant brutalement se transformer en infections généralisées.6 D’abord séreuses, puis secondairement abcédées, elles évoluent spontanément vers une fistulisation endobuccale, voire éventuellement cutanée. Certaines peuvent se diffuser dans les espaces superficiels et profonds de la face, du cou, voire dans le médiastin. Il existe un dernier stade, rare : la cellulite diffusée qui conduit à un état de sepsis, voire de choc septique, et nécessite une intervention médico-chirurgicale rapide et parfois agressive (fig. 1). Dans leurs formes les plus graves, ces infections peuvent entraîner le décès du patient, qui résulte généralement d’une obstruction aiguë des voies respiratoires ou d’une défaillance uni- ou multiviscérale secondaire à un état de choc.
Malgré les progrès médicaux de l’ère post-antibiotique, l’incidence et la gravité de ces infections sont en constante augmentation.7 De plus, le délai avant la mise en place d’une antibiothérapie adaptée, plus ou moins associée à un drainage chirurgical, conditionne le pronostic de ces patients.6 En effet, une prise en charge tardive peut entraîner une hospitalisation en soins classiques, voire en unité de soins intensifs (USI) pour la mise en place d’une antibiothérapie systémique.
Prise en charge multidisciplinaire
Les cellulites cervico-faciales dentaires constituent un réel défi de prise en charge. Celle-ci est toujours multidisciplinaire et nécessite systématiquement au moins le concours d’un médecin et d’un chirurgien-dentiste.
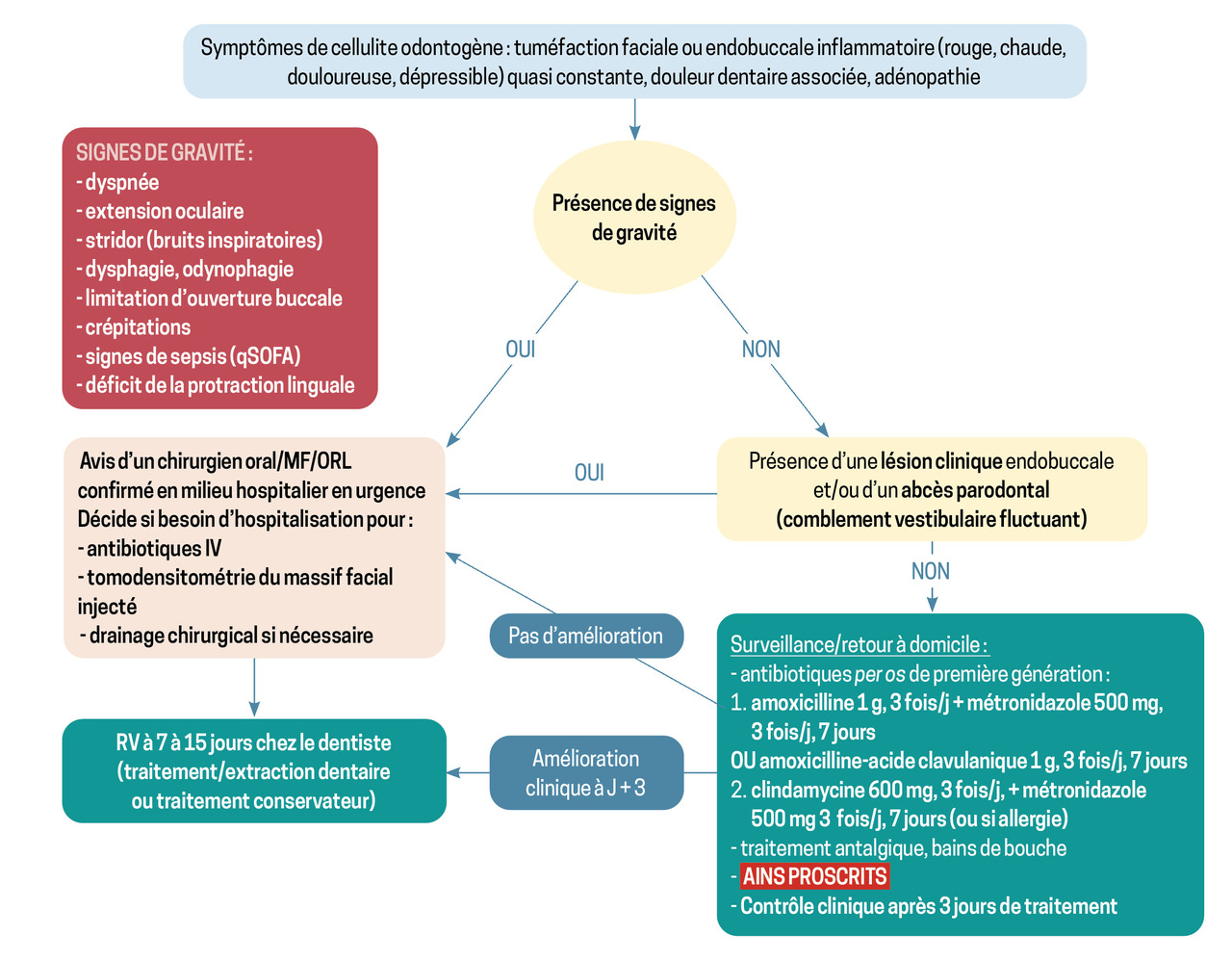
Les données récentes de la littérature permettent de proposer un algorithme simple de prise en charge thérapeutique (fig. 2).
Affirmer le diagnostic
Le signe clinique principal de ces infections est la tuméfaction buccale inflammatoire (douleur, chaleur, érythème), quasi constante. Souvent, l’interrogatoire retrouve un état dentaire négligé ou un antécédent dentaire (traumatisme, soin dentaire...). La cellulite peut également exister dans un contexte postopératoire : après des avulsions simples de dents permanentes ou en postextraction de dent de sagesse. Dans ce dernier cas, elle est appelée alvéolite ostéitique parcellaire ou cellulite du vingt-et-unième jour8,9 et est liée à une sur-infection du tissu de granulation. Elle a, en effet, la particularité d’apparaître vers la troisième semaine suivant l’extraction dentaire, favorisée par la présence de corps étrangers (débris alimentaires, sac péricoronaire insuffisamment cureté, séquestre osseux) ou par la prise inadaptée d’anti-inflammatoires non stéroïdiens (AINS) en post-opératoire.9
Éliminer l’urgence vitale
Il s’agit de rechercher les signes de gravité (fig. 2) nécessitant le recours à une hospitalisation d’emblée.10 Le trismus (limitation de l’ouverture buccale) n’est significatif que s’il est inférieur à deux travers de doigts ou inférieur à 2 cm.
Un rapide examen endobuccal permet de rechercher une lésion d’origine dentaire ou parodontale. En présence d’œdème de la muqueuse buccale, fluctuant à la palpation, un geste de drainage en urgence est indispensable : c’est le tableau clinique d’une cellulite dentaire abcédée (stade 2). Face à ce diagnostic, il convient d’adresser le patient en urgence dans un centre hospitalier compétent pour réaliser le bilan adapté.
En l’absence de tels symptômes, le patient est éligible à un traitement ambulatoire.
Antibiothérapie : agir sur les bactéries anaréobies
Il n’existe pas de consensus sur l’antibiothérapie. Cependant, ces infections étant polymicrobiennes dans 75 % des cas (avec 60 % de bactéries aéro-anaérobies, 35 % d’anaérobies et 5 % de bactéries aérobies), le traitement doit toujours comporter des antibiotiques actifs sur les germes anaérobies.5 En effet, les germes commensaux de la cavité buccale sont en majorité des streptocoques et des bactéries anaérobies (Peptostreptococcus spp., Prevotella spp., Fusobacterium spp., Streptococcus spp. et Staphylococcus aureus).
Les études montrent qu’en première intention l’amoxicilline est un agent antibiotique empirique efficace contre les germes le plus souvent rencontrés dans ces infections, mais elle doit être associée à une autre molécule antibiotique ou à un inhibiteur de béta-lactamase en seconde intention (par exemple, amoxicilline-acide clavulanique : 1 g toutes les huit heures pendant sept jours).11
En cas d’allergie à la pénicilline, la clindamycine (lincosamide) est utilisée à raison de 600 mg, 3 fois par jour, durant sept jours. Les nitro-imidazolés (métronidazole), efficaces pour traiter les infections causées par des bactéries anaérobies seules, doivent y être associés en bithérapie. Ils peuvent également être prescrits en bithérapie avec l’amoxicilline sur la même durée (tableau).
Des antalgiques adaptés sont à prescrire en parallèle de l’antibiothérapie, ainsi que des antiseptiques locaux (chlorhexidine) en bains de bouche, à réaliser de manière pluriquotidienne jusqu’à l’amendement des symptômes. Les AINS sont à bannir, car suspectés de favoriser le passage vers les formes diffuses et donc d’aggraver le pronostic.
Enfin, il est indispensable de prévenir de la possibilité d’échec du traitement ambulatoire, avec le passage vers une forme collectée. Ainsi, le patient doit être formé à reconnaître les signes de gravité et doit être revu systématiquement en consultation de contrôle dans les trois jours.
Éviter la récidive
Dans un souci de prévention de la récidive, le traitement de la porte d’entrée bactérienne doit être réalisé. Les soins dentaires conservateurs ou radicaux avec l’extraction de la dent causale par le dentiste traitant sont à envisager dans un second temps. Il n’existe cependant pas de consensus. Il est généralement proposé de les effectuer après « refroidissement » de l’infection (amendement des symptômes) par une antibiothérapie adaptée (jusqu’à 7 jours). D’autres auteurs préconisent de les réaliser plus de quinze jours après l’épisode infectieux.7
Que dire à vos patient ?
Un foyer dentaire non soigné peut évoluer en cellulite cervico-faciale et avoir des conséquences graves.
Il est important de savoir reconnaître les signes d’échec du traitement et en particulier ceux de l’évolution vers une forme collectée.
À distance du traitement d’une cellulite cervico-faciale, des soins dentaires sont nécessaires pour éradiquer le foyer et éviter ainsi la récidive.
Les anti-inflammatoires non stéroïdiens doivent être proscrits.
2. Rouadi S, Ouaissi L, El Khiati R, et al. Les cellulites cervico-faciales à propos de 130 cas. Pan Afr Med J 2013;14:88.
3. Ogle OE. Odontogenic Infections. Dental Clin North Am 2017;61(2):235‑52.
4. Uluibau IC, Jaunay T, Goss AN. Severe odontogenic infections. Aust Dent J 2005;50(4 Suppl 2):S74e81.
5. James SL, Abate D, Abate KH, et al. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: A systematic analysis for the global burden of disease study 2017. Lancet 2018;392:1789-858.
6. Escobedo MF, Junquera LM, Megias J, et al. Mediastinitis of odontogenic origin. A serious complication with 80 years of history. Br J Oral Maxillofac Surg 2021;59:683-9.
7. Thiery G, Haen P, Guyot L. Cellulites maxillofaciales d’origine dentaire. EMC-Chirurgie orale et maxillo-faciale 2017;12(3):1-12.
8. Le Toux G. Complications infectieuses des germectomies de dents de sagesse mandibulaires. La cellulite du 21e jour. Chir Dent Fr 1994;683/684:69-72.
9. Souaga K, Kouame PA, Aka-Adouko J, et al. Traitement des alvéolites post-extractionnelles. Données actuelles et expérience du centre de consultations et de traitements odonto-stomatologiques (CCTOS) d’Abidjan. Med Buccale Chir Buccale 2009;15(3):147‑51.
10. Alotaibi N, Cloutier L, Khaldoun E, et al. Criteria for admission of odontogenic infections at high risk of deep neck space infection. Eur Ann Otorhinolaryngol Head Neck Dis 2015;132(5):261‑4.
11. Lou Y, Sun Z, Ma H, et al. Odontogenic infections in the antibiotic era: approach to diagnosis, management, and prevention. Infection 2024;52:301-11.
12. Fricain JC, Boisramé S, Chaux-Bodard AG, et al. Réferentiel d’internat de chirurgie orale. Information dentaire, 2023.
13. Agence française de sécurité sanitaire des produits de santé. Prescription des antibiotiques en pratique buccodentaire. Recommandations. Saint-Denis La Plaine : Afssaps ; 2011 (en cours d’actualisation par la HAS).

 Encadrés
Encadrés