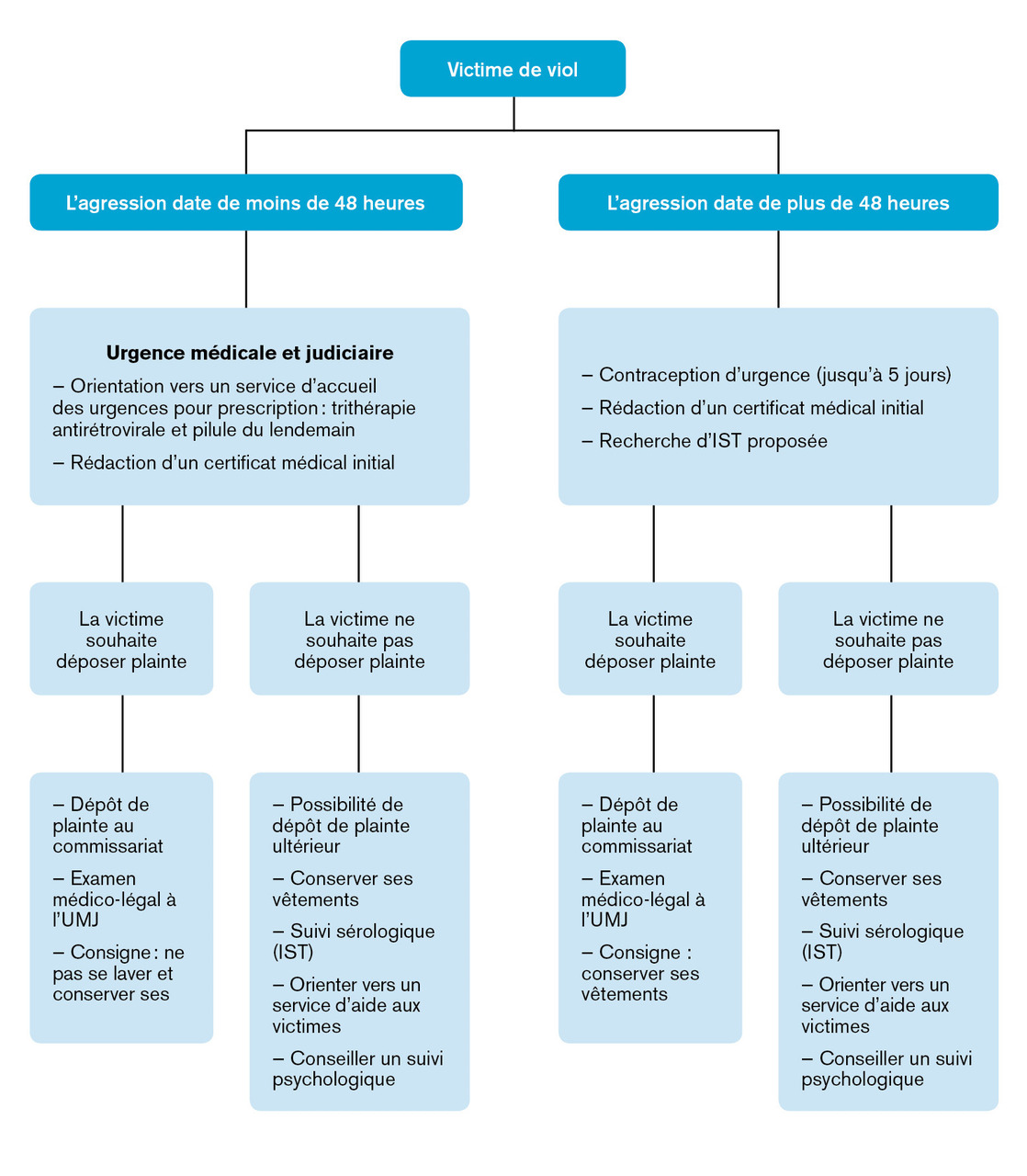
Particularités de l’accueil des victimes de viol
Avant 48 heures : urgence médicale et judiciaire
Si la victime souhaite déposer plainte, les premiers intervenants doivent lui conseiller de se présenter au commissariat le plus proche après son passage aux urgences. À la suite du dépôt de plainte, elle sera examinée à l’UMJ par un médecin légiste.
Si la victime ne souhaite pas déposer plainte, des informations lui seront délivrées quant à la possibilité de déposer plainte plus tard et de conserver ses vêtements dans une enveloppe papier (en vue d’une éventuelle recherche ultérieure d’ADN). Elle sera ensuite orientée vers un service d’aide aux victimes, pour une prise en charge psychologique et juridique.
Après 48 heures, une prise en charge médicale reste indiquée
Si la victime souhaite déposer plainte, elle est orientée vers le commissariat le plus proche. Si l’agression date de moins de 5 jours, la plainte doit être déposée le plus rapidement possible. En effet, la recherche d’ADN étranger peut se faire jusqu’à 5 jours en cas de pénétration vaginale. À l’issue du dépôt de plainte, la victime sera reçue à l’UMJ.
En l’absence de plainte, le médecin prescrira un bilan, à la recherche d’infections sexuellement transmissibles, à faire dans les jours suivant la consultation. Ce bilan sera renouvelé six semaines après. Des informations seront délivrées quant à la possibilité de déposer plainte ultérieurement. La victime pourra également être orientée vers un service d’aide aux victimes pour une prise en charge psychologique et juridique.
Les associations d’aide aux victimes régulièrement sollicitées par l’UMJ sont :
– Paris Aide aux Victimes (PAV75) ;
– Collectif féministe contre le viol (CFCV) ;
– Centre d’information sur les droits des femmes et des familles (CIDFF) ;
– toute autre association partenaire de l’Institut national d’aide aux victimes et de médiation (INAVEM)-France Victimes (fédération française regroupant 130 associations professionnelles spécialisées dans l’aide aux victimes).
Les victimes peuvent ne pas suivre les recommandations du médecin et ne pas se rendre dans un service d’accueil des urgences. En effet, il est parfois difficile d’évoquer les faits à plusieurs reprises et devant des intervenants successifs. D’où l’importance de rédiger un certificat médical initial et de prescrire les examens complémentaires recommandés.
Il est primordial pour le médecin de mentionner, dans le dossier médical de la personne, que cette dernière a été orientée vers un service d’urgence, en particulier si elle décide finalement de ne pas s’y rendre.
Une récente étude de l’UMJ met l’accent sur la prise volontaire de toxiques
De 2018 à 2020, nous avons reçu 1 127 victimes d’agression sexuelle majeures. Elles étaient âgées de 18 à 25 ans dans 543 cas (48 %), de 26 à 35 ans dans 344 cas (31 %) et de plus de 35 ans dans 240 cas (21 %).
Concernant la nature de l’agression, il s’agissait en très large majorité d’un viol (960 cas, soit 85 %).
L’auteur était présenté comme inconnu dans 662 cas (soit 58 %). Lorsque l’auteur était connu (465 cas, soit 42 %), il s’agissait en majorité d’un ami (236, 50 % des cas), d’un conjoint ou ex-conjoint (146, 31 % des cas) ou encore d’un collègue de travail (28, 6 % des cas).
Les victimes avaient consommé volontairement de l’alcool dans 599 cas (53 %), d’autres toxiques dans 222 cas (20 %) et un traitement en lien avec une pathologie psychiatrique dans 116 cas (10 %).
Il faut rappeler qu’en raison de la pandémie à Covid-19, les bars, restaurants et autres lieux festifs ont été fermés durant près de la moitié de l’année 2020. Nous nous attendions à une baisse significative du nombre d’agressions sexuelles liées à l’alcool. Cependant, il n’y a eu que 56 consultations de moins par rapport à 2019 et 63 de moins par rapport à 2018. De plus, le pourcentage d’agressions sexuelles avec ingestion volontaire d’alcool était la même (50 %). En revanche, on note une augmentation de la prise volontaire de toxiques en 2020 (19 % vs 11 %) ainsi que du nombre de personnes rendues vulnérables par la prise d’un traitement psychiatrique (17 % vs 10 %).
Agression sexuelle et consommation d’alcool
Dans la majorité des cas, on constate dans le service un viol sans violence, dans un contexte festif où la victime ne peut rapporter précisément les faits. Le contexte est souvent le même : une alcoolisation massive au cours de la soirée, une amnésie de plusieurs heures décrite par la victime comme « un trou noir » et des signes d’activité sexuelle (préservatifs dans la pièce, absence de sous-vêtements, réveil dans un domicile inconnu...). Certaines fois, les victimes décrivent des flashs où elles visualisent des faits de nature sexuelle. Souvent, sur le conseil d’amis et de leur famille, elles déposent plainte pour viol, pensant avoir été droguées à leur insu.3
Soumission chimique ou vulnérabilité chimique ?
Actuellement, lorsqu’un produit est utilisé pour soumettre les victimes, il s’agit plutôt de benzodiazépines ou d’antihistaminiques, très disponibles et largement utilisés en France. Cependant, selon notre expérience et de multiples études menées dans d’autres pays, le produit le plus fréquemment responsable de l’amnésie est l’alcool. En effet, le mode de consommation de l’alcool festif a changé ces vingt dernières années, avec des comportements de type binge drinking, consistant à absorber massivement de l’alcool en un temps très court. Les agresseurs ont pris conscience de la vulnérabilité des victimes. Il ne leur est plus nécessaire de leur administrer à leur insu un autre produit afin de les soumettre.
Deux notions doivent être distinguées dans ce contexte : la soumission chimique, qui consiste à administrer un produit à l’insu de la personne, et la vulnérabilité chimique, où la substance est prise volontairement par la personne. Dans le cas de l’alcool, il s’agit d’une consommation volontaire entraînant une vulnérabilité de la personne, qui ne pourra pas se défendre face à un agresseur. Les victimes sont dans une confusion telle que certaines ne peuvent affirmer si elles ont été agressées ou non. Il n’est pas rare qu’elles consultent leur médecin généraliste, pensant à tort qu’un examen médical permettra de savoir si une agression a bien eu lieu et si elles ont été droguées. Il faut savoir que, même un examen médico-légal ne peut déterminer, dans la plupart des cas, s’il y a eu agression sexuelle ou non. En effet, en particulier dans un contexte d’alcoolisation, où les lésions de défense sont inexistantes, l’examen gynécologique peut être totalement normal.
Incertitude, amnésie, déni, détresse psychologique
Le plus souvent, les victimes pensent ne pas avoir dépassé leur consommation habituelle et affirment ne jamais avoir eu d’amnésie auparavant ; elles sont persuadées d’avoir été droguées alors qu’elles ont continué à boire sans mémoriser ce souvenir. Lorsque leur consommation d’alcool est festive et répétée le week-end, elles se réveillent souvent le matin sans savoir comment elles sont rentrées chez elle. Dans ce cas précis, tant qu’il n’y a pas d’activité sexuelle, cette absence de souvenir ne peut être identifiée comme le « trou noir » des personnes droguées. L’annonce de résultats toxicologiques négatifs est un moment très délicat et mal vécu par les victimes. Le fait d’être droguées par un prédateur au cours d’une soirée leur permet d’être soutenues et aidées par leur entourage. En revanche, être victime d’une agression après avoir consommé volontairement beaucoup d’alcool entraîne un jugement négatif et un rejet de la part des proches. Certaines patientes rapportent des propos comme « tu l’as bien cherché », « c’est bien fait pour toi », « tu n’avais qu’à pas boire autant ». Ces réactions sont source de honte et de sentiment de culpabilité chez les victimes. On peut comprendre la détresse psychologique qui en découle alors que, bien souvent, l’agression est réelle et aggravée par la vulnérabilité chimique. Les plus fragiles peuvent être dans un déni total et restent persuadées d’avoir été droguées, malgré les résultats contraires. Cette réaction est un mécanisme de défense, nécessaire à la victime pour éviter un effondrement de son état dépressif.
Un risque de stress post-traumatique
Pour commencer à aider ces personnes, il est indispensable de rétablir les responsabilités de chacun. Boire de l’alcool de façon excessive dans un contexte festif est autorisé par la loi, profiter de la vulnérabilité d’une personne pour lui imposer un rapport sexuel est une infraction pénale.6 Une personne équilibrée et mature lui aurait porté secours et l’aurait mise à l’abri. Verbaliser cela auprès de la victime lui permet de commencer à sortir de la culpabilité.
Nous pouvons aussi l’amener à réfléchir sur sa consommation d’alcool, fréquente et excessive, et l’encourager à consulter un addictologue ou une structure spécialisée.
Parfois, les personnes ayant un passé traumatique, une anxiété récurrente ou un mal-être d’origines diverses, utilisent l’alcool à visée anxiolytique et/ou antidépressive. L’agression majore une détresse préexistante. Les victimes de viol, de façon générale, portent une très lourde culpabilité et un sentiment de honte quant aux faits subis.5 Le fait que l’agression ait eu lieu dans un contexte d’alcoolisation et d’amnésie renforce ces deux sentiments, alors que ces victimes reçoivent moins de bienveillance et de soutien de la part de leur entourage. Les victimes supportent le traumatisme de l’agression et celui de la période d’amnésie, qui est très anxiogène pour elles. Il paraît donc indispensable de leur proposer systématiquement une prise en charge psychologique.
Déculpabiliser, informer, orienter
Il est obligatoire d’adresser la victime dans un service d’urgence pour les prescriptions de trithérapie et de contraception d’urgence. Dans un second temps, une orientation vers des associations spécialisées et une prise en charge psychologique seront systématiquement proposées. Notre étude, réalisée à l’UMJ de l’Hôtel-Dieu de Paris, a mis en évidence la problématique de ces agressions dans un contexte d’alcoolisation festive. Cela prouve à nouveau à quel point la consommation d’alcool est un problème de santé publique.
Le rôle du médecin traitant, auprès de ces victimes en détresse, est primordial afin de les déculpabiliser, en rétablissant notamment les responsabilités de chacun.
Notre service reçoit uniquement les victimes ayant déposé plainte. Cependant, les praticiens de ce service peuvent être contactés pour répondre à toutes les interrogations dans la prise en charge de ces personnes.
Fonctionnement de l’unité médico-judiciaire de l’Hôtel-Dieu (Paris)
L’unité médico-judiciaire (UMJ) de l’Hôtel-Dieu de Paris est un service hospitalier qui reçoit les victimes d’infractions pénales ainsi que les mis en cause dans ces procédures. Le service fonctionne 7 jours sur 7 et 24 heures sur 24, sur réquisition judiciaire pour la zone de Paris intra-muros.
Les victimes doivent préalablement porter plainte dans un commissariat de police. Elles sont reçues sur rendez-vous, munies de la réquisition judiciaire rédigée par l’officier de police judiciaire (OPJ), sur laquelle figure la mission confiée au médecin légiste. Ces victimes sont reçues pour tous types d’infractions : agressions physiques et/ou psychologiques, agressions sexuelles, violences conjugales, maltraitance à enfant, violences involontaires, dont les accidents de la voie publique.
Le rôle des professionnels de l’UMJ est de décrire les blessures des victimes, afin de déterminer l’incapacité totale de travail (ITT), au sens pénal, qui permet au magistrat de qualifier l’infraction et la juridiction compétente. L’ITT en droit pénal est une notion juridique permettant d’évaluer le retentissement fonctionnel des blessures sur les gestes de la vie quotidienne : se laver, se déplacer, s’habiller, manger et se faire à manger…
À Paris, l’ITT comprend un versant somatique, établi par le médecin légiste, et également un versant psychologique, établi par un médecin psychiatre, à distance des faits.
L’ITT est sans rapport avec un éventuel arrêt de travail. Toute personne, quels que soient son âge et son activité professionnelle, peut en bénéficier. Le médecin légiste des UMJ prend en compte les documents (certificats, ordonnance, examens complémentaires…) relatifs à la prise en charge médicale initiale (consultation dans un service d’urgence ou chez le médecin traitant). À l’issue de l’examen, le certificat avec mention de l’ITT est envoyé au policier qui a établi la réquisition.1
En dehors du constat de blessures, le rôle des professionnels de l’UMJ est aussi d’orienter les victimes. Pour cela, une permanence associative est assurée dans le service. De même, un suivi psychologique peut être assuré dans le service ou près de leur domicile selon les besoins des personnes.
L’agression sexuelle est définie comme toute atteinte sexuelle commise avec violence, contrainte, menace ou surprise2, alors que tout acte de pénétration sexuelle, quelle qu’en soit la nature, commis sur la personne d’autrui, par violence, contrainte, menace ou surprise est un viol.2 Dans ces situations, l’ITT sert également à évaluer les blessures physiques et/ou psychologiques associées aux violences sexuelles.
2. Légifrance. Code pénal - article 222 [Internet]. 1994 [cité le 5 juillet 2021]. Disponible sur : https://www.legifrance.gouv.fr/codes/article_lc/LEGIARTI000006417593/
3. Alcaraz Elizabeth. Agressions sexuelles en contexte d’alcoolisation aiguë : identification des facteurs de risque [thèse]. Paris : Paris-Sud ; 2016 [cité le 5 juillet 2021]. 90 p. Disponible sur : http://www.sudoc.abes.fr/cbs/xslt//DB=2.1/SET=4/TTL=1/REL?PPN=227110447
4. Questel F, Sec I, Sicot R, Pourriat JL. Soumission chimique : administration de psychotropes à l’insu d’une victime à des fins d’agression. Presse Med 2009;38(7‑8):1049‑55.
5. Vasseur P. Traumatisme psychique des victimes d’agressions sexuelles avec possible soumission chimique. Prise en charge UMJ. Annales médico-psychologiques 2015;173(2):168‑73.
6. Arrêtons les violences. Page d’accueil [Internet]. 2020 [cité le 5 juillet 2021]. Disponible sur : https://arretonslesviolences.gouv.fr/

 Encadrés
Encadrés