La commotion cérébrale liée au sport est définie par le 6e Consensus international d’Amsterdam (2023) comme une lésion cérébrale traumatique induite par une force biomécanique directe ou indirecte, entraînant une altération rapide et généralement transitoire des fonctions neurologiques.1 La perte de connaissance n’est présente que dans 10 % des cas et n’est pas nécessaire au diagnostic.
L’incidence varie considérablement selon les sports. Le rugby arrive en tête avec 28,25 commotions pour 10 000 expositions, suivi du football américain, du hockey sur glace et de la lutte. En football, sport le plus pratiqué en France, le taux est de 2 à 3 commotions pour 10 000 expositions. Les matchs exposent à un risque 2 fois supérieur aux entraînements. À sport comparable, les femmes présentent un risque 1,88 fois supérieur aux hommes, notamment chez les adolescentes.2
Comprendre les mécanismes lésionnels
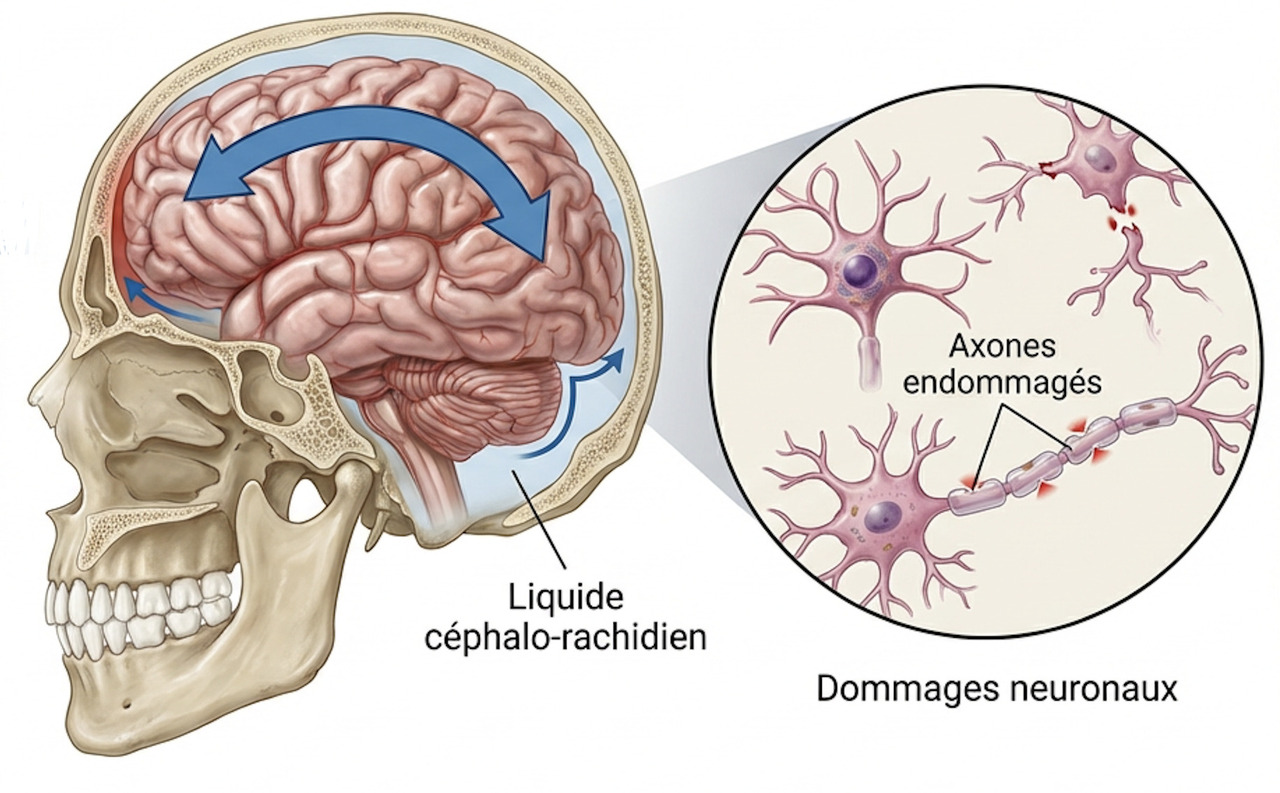
La commotion résulte de forces d’accélération-décélération et de rotation appliquées au cerveau lors d’un impact. Ces forces créent un cisaillement diffus des axones et une perturbation des réseaux neuronaux, sans lésion macroscopique visible à l’imagerie conventionnelle (figure 1).3
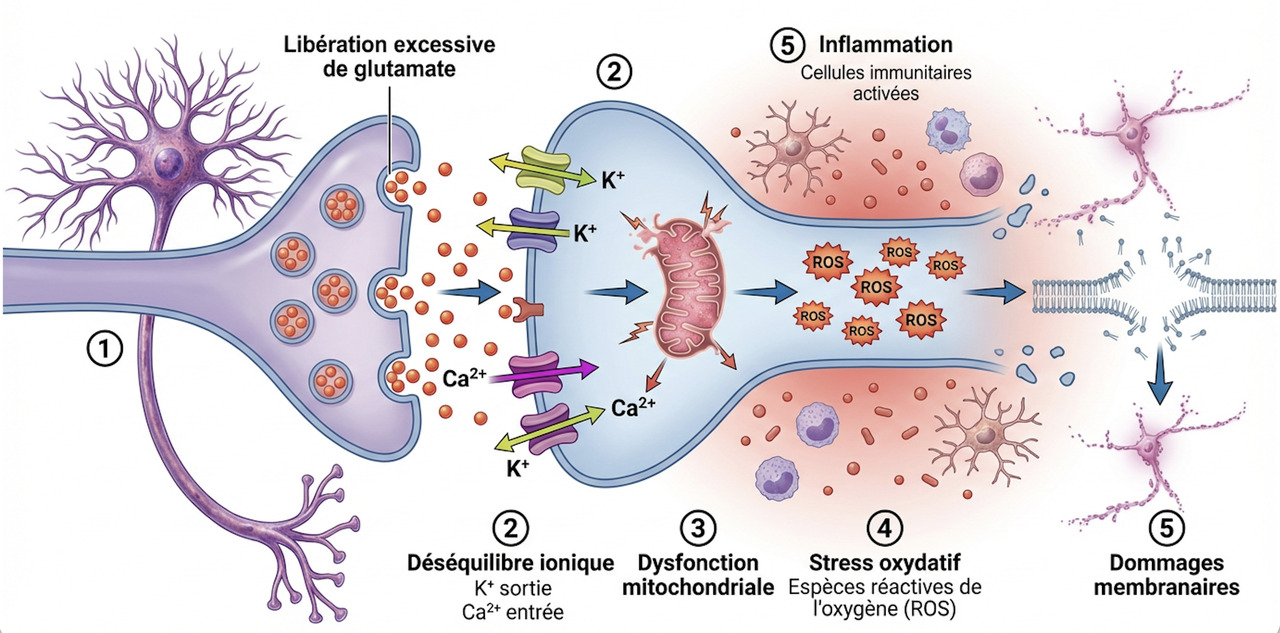
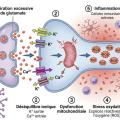
L’impact déclenche une cascade neurométabolique : dépolarisation neuronale massive avec libération excessive de glutamate, dysfonction ionique (flux anormaux de potassium et calcium), et « crise énergétique » (augmentation des besoins métaboliques alors que le débit sanguin cérébral est diminué).4 Cette vulnérabilité cérébrale accrue persiste plusieurs jours à semaines, période durant laquelle un second impact peut avoir des conséquences dramatiques (syndrome du second impact, rare mais potentiellement mortel chez l’adolescent) (figure 2).
Les risques à court, moyen et long terme
À court terme (< 1 mois)
Les symptômes aigus apparaissent dans les minutes à heures suivant le traumatisme et se regroupent en quatre domaines :
-
somatiques : céphalées (85 - 90 %), vertiges, nausées, photophobie, phonophobie ;
-
cognitifs : confusion, troubles de concentration et de mémoire, brouillard mental ;
-
émotionnels : irritabilité, anxiété, labilité émotionnelle ;
-
troubles du sommeil : insomnie ou hypersomnie.
La majorité des adultes récupèrent en 2 semaines, les adolescents en 4 semaines.
À moyen terme (1 - 6 mois) : le syndrome post-commotionnel
Le syndrome post-commotionnel (SPC) se définit par la persistance de symptômes au-delà de 4 semaines. Sa prévalence varie de 10 à 30 %.5 Les facteurs de risque incluent : charge symptomatique initiale élevée (> 5 symptômes), antécédents de migraines ou de troubles psychiatriques, sexe féminin, âge jeune, commotions antérieures. Le SPC impacte significativement la qualité de vie : difficultés scolaires ou professionnelles, isolement social, troubles anxiodépressifs. Une prise en charge multidisciplinaire précoce (rééducation vestibulaire, thérapie cognitive, gestion des céphalées) améliore le pronostic.5
À long terme (> 6 mois) : l’encéphalopathie traumatique chronique
L’encéphalopathie traumatique chronique (ETC) est une entité neurodégénérative décrite chez certains sportifs exposés à des traumatismes répétés, caractérisée par des dépôts de protéine tau. Les manifestations associent troubles cognitifs, changements de personnalité, dépression.6,7 La prévalence réelle reste inconnue, et la relation causale directe fait l’objet de débats. Il n’existe actuellement aucun biomarqueur diagnostique ni traitement spécifique.
Diagnostic en cabinet de médecine générale
L’évaluation clinique : pierre angulaire du diagnostic
Le diagnostic de commotion est clinique. L’interrogatoire recherche le mécanisme lésionnel, les symptômes dans les quatre domaines et les antécédents de commotions. L’examen physique évalue l’état neurologique général, les fonctions cognitives (orientation, mémoire, concentration), l’équilibre, les mouvements oculaires et le rachis cervical.
Les outils d’évaluation standardisés
Le SCOAT6 (Sport concussion office assessment tool 6, disponible en français ici) est l’outil recommandé pour l’évaluation en consultation chez les patients de 13 ans et plus. Il comprend un inventaire des symptômes (22 items), une évaluation cognitive, un examen neurologique simplifié et un test d’équilibre. Pour les enfants de 8 à 12 ans, le Child SCOAT6 est adapté (en français ici). Ces outils facilitent l’objectivation initiale et le suivi évolutif.
Quand demander une imagerie ?
L’imagerie cérébrale n’est pas systématique. Elle est indiquée en présence de drapeaux rouges8 : perte de connaissance, céphalées sévères croissantes, vomissements répétés, crise d’épilepsie ou convulsions, déficit neurologique focal (faiblesse, paresthésie, diplopie), confusion persistante (score de Glasgow < 15), déformation visible du crâne, modification du comportement (agitation, agressivité), douleur cervicale. En présence d’un ou plusieurs de ces signes, orientation vers les urgences pour une IRM cérébrale et/ou cervicale.
Mesures préventives : agir en amont
Équipements de protection
Si le port du casque est obligatoire dans certains sports, aucun équipement ne prévient totalement les commotions. Les casques réduisent les fractures du crâne mais leur efficacité sur les forces de rotation reste limitée. Les protège-dents peuvent réduire le risque de 20 à 30 % dans certains sports.
Modifications des règles de jeu
Les interventions réglementaires ont démontré leur efficacité : interdiction du body-checking avant 13 ans au hockey (réduction de 50 % des commotions), limitation des contacts à l’entraînement en football américain, sanctions renforcées pour les plaquages dangereux.
Éducation et sensibilisation
La formation pré-saison des athlètes, entraîneurs et parents sur la reconnaissance des commotions améliore le taux de signalement.
Messages clés : toute suspicion impose un retrait immédiat ; « si doute, on sort » ; consultation médicale obligatoire avant retour au sport ; les symptômes peuvent apparaître plusieurs heures après l’impact.
Renforcement musculaire
Le renforcement musculaire des muscles cervicaux joue un rôle préventif important. Des muscles du cou plus forts et plus réactifs permettent de mieux stabiliser la tête lors d’un impact, en réduisant l’accélération et les mouvements brusques du crâne. Cette meilleure stabilité limite les forces transmises au cerveau, diminuant ainsi le risque et la sévérité des commotions. Intégrer un travail spécifique des muscles cervicaux dans les programmes d’entraînement est donc une stratégie préventive complémentaire, simple et efficace.
Prise en charge : du repos contrôle au retour progressif
Phase aiguë : les 24 - 48 premières heures
Retrait immédiat : le sportif ne doit pas reprendre le jeu.
Repos relatif : après 24 - 48 h de repos relatif, une reprise progressive d’activités légères non symptomatiques est recommandée.9 Le repos strict prolongé n’est plus préconisé. Chez les enfants/adolescents, une éviction scolaire est préférable.
Surveillance : informer des signes d’alerte. Éviter les écrans prolongés, conduite automobile et activités dangereuses.
Retour progressif aux activités : le protocole en 6 étapes
Le retour au sport suit un protocole gradué, chaque étape durant au minimum 24 h, les objectifs étant résumés dans le tableau. Règles : chaque étape dure minimum 24 h ; en cas de réapparition des symptômes, retour à l’étape précédente ; le retour aux activités scolaires/professionnelles précède le retour au sport ; consultation médicale obligatoire avant l’étape 5.
Prise en charge des symptômes persistants
Si les symptômes persistent au-delà de 4 semaines, orienter vers une prise en charge spécialisée10 : traitement des céphalées, rééducation vestibulaire, exercices oculomoteurs, physiothérapie cervicale, réadaptation cognitive, aménagements scolaires/professionnels, prise en charge psychologique.
Situations particulières
Les enfants et les adolescents ont une récupération plus longue (4 semaines vs 2 chez l’adulte) et une vulnérabilité accrue du cerveau en développement, avec un impact potentiel sur la scolarité. Le retour au sport ne doit être envisagé qu’après retour complet aux activités scolaires sans symptômes.
Chaque commotion augmente le risque de récidive et de récupération prolongée. Après 3 commotions ou plus, une évaluation spécialisée neurologique est recommandée pour discuter de la poursuite de la pratique sportive.
Qu’en retenir ?
Les commotions cérébrales liées au sport constituent un défi diagnostique et thérapeutique pour le médecin généraliste. Une reconnaissance précoce, un retrait immédiat et une prise en charge structurée sont essentiels pour optimiser la récupération. L’évolution des connaissances a conduit à abandonner le repos strict prolongé au profit d’une réhabilitation active progressive. L’éducation des sportifs et encadrants reste un enjeu majeur de prévention. Face à des symptômes persistants, ne pas hésiter à orienter vers une prise en charge spécialisée.
Que dire à vos patients ?
-
Toute suspicion de commotion impose un arrêt immédiat de l’activité sportive : continuer à jouer augmente le risque de complications graves.
-
Les symptômes disparaissent généralement en 2 à 4 semaines chez la plupart des sportifs, mais chaque personne récupère à son rythme.
-
Un repos strict prolongé n’est pas recommandé : après 24 - 48 h de repos relatif, une reprise progressive d’activités légères non symptomatiques favorise la récupération.
-
Le retour au sport doit être progressif et validé médicalement : respecter les étapes de réhabilitation permet de prévenir les récidives et les complications.
-
En cas de symptômes persistants au-delà de 4 semaines, une évaluation spécialisée et une rééducation ciblée peuvent être nécessaires.
2. Pierpoint LA, Collins C. Epidemiology of sport-related concussion. Clin Sports Med 2021;40(1):1-18.
3. Yue JK, Phelps RRL, Chandra A, et al. Sideline concussion assessment: The current state of the art. Neurosurgery 2020;87(3):466-75.
4. Haider MN, Herget L, Zafonte RD, et al. Rehabilitation of sport-related concussion. Clin Sports Med 2021;40(1):93-109.
5. Leddy JJ, Baker JG, Willer B. Active rehabilitation of concussion and post-concussion syndrome. Phys Med Rehabil Clin N Am 2016;27(2):437-54.
6. Mez J, Daneshvar DH, Abdolmohammadi B, et al. Duration of american football play and chronic traumatic encephalopathy. Ann Neurol 2020;87(1):116-31.
7. Manley G, Gardner AJ, Schneider KJ, et al. A systematic review of potential long-term effects of sport-related concussion. Br J Sports Med 2017;51(12):969-77.
8. Hubertus V, Marklund N, Vajkoczy P. Management of concussion in soccer. Acta Neurochir (Wien) 2019;161(3):425-33.
9. Oesterschlink J, Reinsberger C. [Head injuries: What the team physician needs to know]. Orthopadie (Heidelb) 2024;53(6):415-9.
10. Makdissi M, Schneider KJ, Feddermann-Demont N, et al. Approach to investigation and treatment of persistent symptoms following sport-related concussion: A systematic review. Br J Sports Med 2017;51(12):958-68.

 Encadrés
Encadrés