Définition : « Participation d’un enfant ou d’un adolescent mineur à des activités sexuelles qu’il n’est pas en mesure de comprendre, qui sont inappropriées à son développement psychosexuel, qu’il subit sous la contrainte, par violence ou séduction, ou qui transgressent les tabous sociaux ». En pratique, les actes comportant un contact physique direct (attouchements, pénétration) et ceux qui se déroulent à travers une interaction visuelle, verbale ou psychologique (exhibition, pédopornographie, etc.).
Situation endémique : 12,5 % des mineurs en seraient victimes dans le monde, soit 1 enfant sur 8 ; les filles 2 à 3 fois plus que les garçons.
Auteurs de sexe masculin dans la quasi-totalité des cas et connus de la victime plus de 2 fois sur 3.
Situation endémique : 12,5 % des mineurs en seraient victimes dans le monde, soit 1 enfant sur 8 ; les filles 2 à 3 fois plus que les garçons.
Auteurs de sexe masculin dans la quasi-totalité des cas et connus de la victime plus de 2 fois sur 3.
Modes de révélation
Plusieurs sont possibles :
Révélation spontanée ou suspicion d’un parent : prendre en considération, sans déni ni banalisation.
Affections gynécologiques ou anales : métrorragies chez une enfant impubère, infection à germes sexuellement transmissible, traumatisme des organes génitaux externes, grossesse chez une adolescente, rectorragies.
Plaintes fonctionnelles : douleurs abdominales ou céphalées récurrentes, constipation ou encoprésie récente, énurésie diurne ou nocturne chez un enfant ayant déjà acquis la propreté, consultations à répétition.
Troubles du comportement, en particulier d’apparition brutale : troubles du sommeil, de l’alimentation, du comportement sexuel, troubles de l’attention, baisse des performances scolaires, agressivité anormale.
Révélation spontanée ou suspicion d’un parent : prendre en considération, sans déni ni banalisation.
Affections gynécologiques ou anales : métrorragies chez une enfant impubère, infection à germes sexuellement transmissible, traumatisme des organes génitaux externes, grossesse chez une adolescente, rectorragies.
Plaintes fonctionnelles : douleurs abdominales ou céphalées récurrentes, constipation ou encoprésie récente, énurésie diurne ou nocturne chez un enfant ayant déjà acquis la propreté, consultations à répétition.
Troubles du comportement, en particulier d’apparition brutale : troubles du sommeil, de l’alimentation, du comportement sexuel, troubles de l’attention, baisse des performances scolaires, agressivité anormale.
Entretien en 3 étapes
But : être le moins suggestif possible, et recueillir les points suivants : date, heure, lieu et circonstances de l’agression ; savoir si elle est unique ou répétée ; menaces, violences associées ; lien entre la victime et l’auteur, affectif ou d’autorité.
Si possible, recevoir l’enfant seul, sans ses parents.
Étape 1 : mettre l’enfant en confiance, apprécier son état psychologique, son niveau de développement et de repérage dans le temps et l’espace.
Étape 2 : recueillir sa parole. Pour cela, être neutre, à l’écoute, se garder de suggérer ou d’interpréter les propos rapportés. Recueillir ses révélations avec le plus d’exactitude et de précision possible.
Étape 3 : aborder l’agression sexuelle proprement dite. À réaliser, au mieux, par des enquêteurs spécialement formés.
Si possible, recevoir l’enfant seul, sans ses parents.
Étape 1 : mettre l’enfant en confiance, apprécier son état psychologique, son niveau de développement et de repérage dans le temps et l’espace.
Étape 2 : recueillir sa parole. Pour cela, être neutre, à l’écoute, se garder de suggérer ou d’interpréter les propos rapportés. Recueillir ses révélations avec le plus d’exactitude et de précision possible.
Étape 3 : aborder l’agression sexuelle proprement dite. À réaliser, au mieux, par des enquêteurs spécialement formés.
Rechercher des lésions traumatiques
L’examen clinique, complet, recherche des traces de violences physiques : revêtement cutané, tympans, cavité buccodentaire. Décrire factuellement chaque lésion (dimension, aspect) sans émettre de jugement sur le mécanisme lésionnel ou la datation.
Consigner précisément par écrit.
Examen gynécologique et anal par un médecin spécialisé dans ce type d’examen chez l’enfant+++, car risque d’erreur élevé aux conséquences dramatiques (psychologiques pour l’enfant, erreur judiciaire).
Consigner précisément par écrit.
Examen gynécologique et anal par un médecin spécialisé dans ce type d’examen chez l’enfant+++, car risque d’erreur élevé aux conséquences dramatiques (psychologiques pour l’enfant, erreur judiciaire).
Adresser à l’hôpital
Prévenir les membres de la famille que, s’ils ne s’y rendent pas, le médecin est dans l’obligation d’adresser un signalement au procureur de la République (aucune règle procédurale).
Au départ des parents, contacter le référent hospitalier en lui faisant part clairement du diagnostic supposé.
S’assurer de l’arrivée de l’enfant à l’hôpital et, dans le cas contraire, informer le procureur de la République du tribunal judiciaire du lieu de résidence du mineur, par la voie du signalement (permet au magistrat de prononcer une ordonnance de placement provisoire s’il estime le danger immédiat).
Agression sexuelle de moins de 3 jours = urgence médicolégale (lésions récentes, prélèvements probants possibles). Recherche de spermatozoïdes indispensable s’il y a eu pénétration sexuelle.
Autres examens : rechercher une grossesse et des infections sexuellement transmissibles (sérologies VIH, VHB, VHC, TPHA-VDRL, prélèvement local à la recherche de gonocoque, PCR urinaire pour les infections à Chlamydia).
Traitement préventif : contraception post-coïtale, dite « pilule du lendemain » (si l’adolescente est réglée et si l’agression remonte à moins de 5 jours) ; trithérapie antirétrovirale (efficacité prouvée jusqu’à 48 heures après une exposition sexuelle potentiellement contaminante) ; sérovaccination aussi tôt que possible contre l’hépatite B, de préférence avant 24 à 72 heures.
Certificat médical initial descriptif indispensable. Engage la responsabilité du médecin et est susceptible d’être produit en justice. Mentionne :
– nom, qualité et adresse du médecin ;
– date et heure de l’examen médical ;
– nom, prénom et date de naissance de l’enfant ;
– conditions dans lesquelles le médecin a été amené à réaliser l’examen (révélations, affection gynécologique, etc.) et personne(s) accompagnant l’enfant ;
– antécédents susceptibles d’interférer avec les faits de l’instance ;
– anamnèse, en citant entre guillemets les paroles de l’enfant ou de l’accompagnant et en évitant de désigner nominalement la personne mise en cause : l’auteur présumé peut être désigné selon le cas comme « un inconnu » ou « une personne de l’entourage de l’enfant » ;
– examen clinique descriptif en indiquant si des clichés photographiques ont été pris ;
– examens complémentaires éventuellement réalisés ;
– description de l’état émotionnel de l’enfant ;
– conclusion reprenant les éléments les plus importants et indiquant à qui le certificat a été remis (titulaire de l’autorité parentale en cas de consultation spontanée) ;
– date et signature.
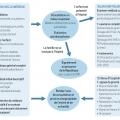
La conduite à tenir et les éléments à rechercher sont synthétisés ci-dessus (figure ).
Au départ des parents, contacter le référent hospitalier en lui faisant part clairement du diagnostic supposé.
S’assurer de l’arrivée de l’enfant à l’hôpital et, dans le cas contraire, informer le procureur de la République du tribunal judiciaire du lieu de résidence du mineur, par la voie du signalement (permet au magistrat de prononcer une ordonnance de placement provisoire s’il estime le danger immédiat).
Agression sexuelle de moins de 3 jours = urgence médicolégale (lésions récentes, prélèvements probants possibles). Recherche de spermatozoïdes indispensable s’il y a eu pénétration sexuelle.
Autres examens : rechercher une grossesse et des infections sexuellement transmissibles (sérologies VIH, VHB, VHC, TPHA-VDRL, prélèvement local à la recherche de gonocoque, PCR urinaire pour les infections à Chlamydia).
Traitement préventif : contraception post-coïtale, dite « pilule du lendemain » (si l’adolescente est réglée et si l’agression remonte à moins de 5 jours) ; trithérapie antirétrovirale (efficacité prouvée jusqu’à 48 heures après une exposition sexuelle potentiellement contaminante) ; sérovaccination aussi tôt que possible contre l’hépatite B, de préférence avant 24 à 72 heures.
Certificat médical initial descriptif indispensable. Engage la responsabilité du médecin et est susceptible d’être produit en justice. Mentionne :
– nom, qualité et adresse du médecin ;
– date et heure de l’examen médical ;
– nom, prénom et date de naissance de l’enfant ;
– conditions dans lesquelles le médecin a été amené à réaliser l’examen (révélations, affection gynécologique, etc.) et personne(s) accompagnant l’enfant ;
– antécédents susceptibles d’interférer avec les faits de l’instance ;
– anamnèse, en citant entre guillemets les paroles de l’enfant ou de l’accompagnant et en évitant de désigner nominalement la personne mise en cause : l’auteur présumé peut être désigné selon le cas comme « un inconnu » ou « une personne de l’entourage de l’enfant » ;
– examen clinique descriptif en indiquant si des clichés photographiques ont été pris ;
– examens complémentaires éventuellement réalisés ;
– description de l’état émotionnel de l’enfant ;
– conclusion reprenant les éléments les plus importants et indiquant à qui le certificat a été remis (titulaire de l’autorité parentale en cas de consultation spontanée) ;
– date et signature.
La conduite à tenir et les éléments à rechercher sont synthétisés ci-dessus (
Pour en savoir plus
Lormeau B, Rey-Salmon C. Conduite à tenir face à une suspicion d’abus sexuel chez l’enfant. Rev Prat 2019;69:407-10.