Les allergies oculaires de l’enfant sont fréquentes, et leur prévalence augmente. Liées à des facteurs génétiques et environnementaux, elles peuvent revêtir différentes formes cliniques locales, dont l’atteinte cornéenne conditionne la gravité et doit être reconnue.
Les conjonctivites allergiques sont devenues l’une des affections oculaires les plus fréquentes, notamment chez l’enfant. Elles sont souvent associées à une rhinite allergique. Leur épidémiologie est mal documentée, mais on suspecte qu’elles concernent jusqu’à 25 % des enfants en Europe.1 En Amérique du Nord, leur prévalence, estimée à 40 %, est en constante augmentation. De nombreux liens ont été établis entre les rhinoconjonctivites allergiques et les autres manifestations de l’atopie, telles que l’asthme, l’eczéma, les allergies alimentaires et les œsophagites à éosinophiles.2
Physiopathologie : l’œil et son environnement
L’œil est exposé en permanence au milieu extérieur et aux agressions environnementales. La cornée est protégée par la conjonctive, qui est ainsi la tunique la plus directement impliquée dans les réactions allergiques oculaires. Cette conjonctive est richement vascularisée et pourvue de nombreuses cellules participant à l’inflammation allergique (lymphocytes T et B, mastocytes, polynucléaires neutrophiles). Elle est la cible des allergènes, qui peuvent être aéroportés (acariens, moisissures, pollens…), alimentaires, chimiques, médicamenteux et/ou professionnels.
La classification (
Comme pour toute maladie allergique, il existe un lien étroit entre les facteurs génétiques et environnementaux, avec une recrudescence des conjonctivites allergiques lors des pics de pollution, ceux-ci entraînant une inflammation conjonctivale qui majore la réaction aux allergènes.4
Les principaux diagnostics différentiels sont les conjonctivites infectieuses, la rosacée oculaire et le syndrome de sécheresse oculaire. Ce dernier peut d’ailleurs compliquer les conjonctivites allergiques.
La rosacée oculaire de l’enfant est fréquente, mais son polymorphisme clinique est souvent responsable d’une errance diagnostique. Des chalazions récidivants constituent un bon signe d’appel.
La kératoconjonctivite sèche de l’enfant est, quant à elle, une pathologie peu commune. Identifier sa cause, congénitale ou acquise, isolée ou syndromique, permet d’adapter au mieux son traitement.5
Différentes formes cliniques
L’atteinte conjonctivale peut être isolée ou associée à une atteinte cornéenne et/ou palpébrale.
Sans atteinte cornéenne
On distingue les conjonctivites allergiques saisonnières des conjonctivites allergiques perannuelles. Les patients atteints de ces entités chroniques peuvent développer une conjonctivite allergique aiguë. Il s’agit d’une manifestation anaphylactique en rapport avec une exposition massive à un allergène auquel le patient est sensibilisé. La clinique est souvent bruyante et l’atteinte bilatérale. La résolution est souvent rapide, en 24 à 48 heures.
Les symptômes cliniques de la conjonctivite associent le larmoiement, le prurit, l’œil rouge, les brûlures oculaires, les yeux collés et la sensation de corps étranger, plus ou moins marquée.
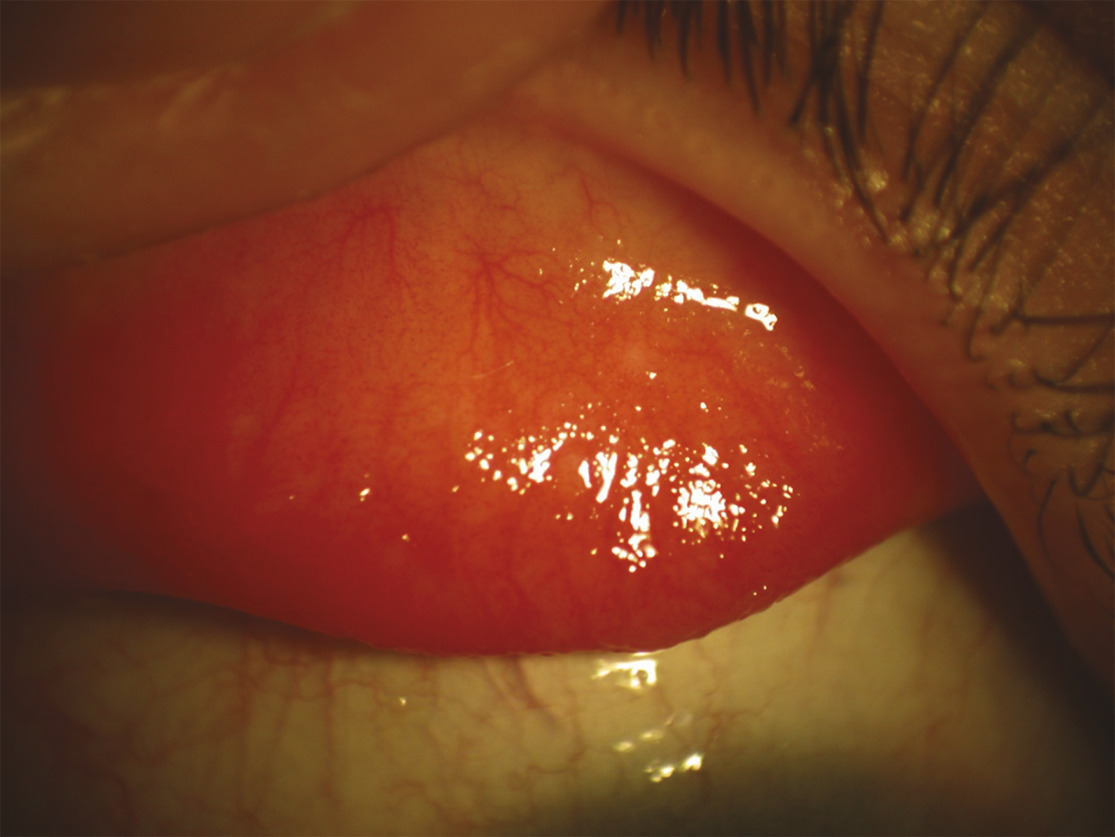
L’examen clinique montre un chémosis (œdème conjonctival), une hyperhémie conjonctivale et une conjonctivite de type papillaire plus ou moins associée à des sécrétions muqueuses. L’interrogatoire doit rechercher une photophobie, des douleurs oculaires, des sécrétions abondantes et une diminution de l’acuité visuelle, qui feraient suspecter une atteinte cornéenne, nécessitant un examen ophtalmologique dans les plus brefs délais.
Conjonctivite allergique saisonnière, forme la plus fréquente
La symptomatologie clinique est identique à celle de la conjonctivite allergique aiguë, avec surtout un prurit intense, qui peut parfois causer des lésions de grattage palpébrales, un larmoiement et, fréquemment, une rhinite. En dehors d’une poussée aiguë, l’examen est souvent pauvre : la conjonctive est légèrement hyperémiée ou normale, et les papilles, si elles sont présentes, sont de petite taille (
Conjonctivite allergique perannuelle
Dans cette forme, les manifestions cliniques sont présentes toute l’année, a minima avec des acutisations périodiques, en particulier au printemps et à l’automne. Les allergènes incriminés sont surtout les acariens mais également les moisissures, les phanères d’animaux, les blattes, et certains aliments, après ingestion. La symptomatologie est marquée par la sensation de corps étranger et d’œil sec ; le prurit est relégué au second plan. Les signes cliniques associent une discrète hyperhémie conjonctivale et des papilles tarsales de petite taille.
Avec atteinte cornéenne et/ou palpébrale
En plus de la conjonctive, les lésions peuvent concerner la cornée et/ou les paupières.
La kératoconjonctivite vernale est rare
Dans l’enfance, cette forme rare prédomine plutôt chez les garçons et apparaît souvent avant l’âge de 10 ans5. Après l’âge de 20 ans, autant d’hommes que de femmes sont atteints. Souvent résolutive à l’adolescence, la kératoconjonctivite vernale se chronicise dans 10 % des cas, en évoluant vers la forme adulte ou vers une forme atopique. Sa prévalence est faible en Europe occidentale, estimée à 3,2/10 000 habitants, mais c’est un véritable problème de santé dans les régions chaudes et sèches, notamment en Afrique, Inde, Japon, Amérique du Sud, où elle est une cause de cécité. L’évolution est le plus souvent perannuelle, avec des recrudescences en période de chaleur et d’ensoleillement, à savoir de février à septembre. Du fait de l’intensité et de la chronicité des symptômes, la kératoconjonctivite vernale est extrêmement invalidante et a un retentissement à la fois familial, scolaire et social. En milieu scolaire, elle impose la mise en place d’un projet d’accueil individualisé (PAI).
La symptomatologie est maximale le matin, rendant les réveils des enfants difficiles et redoutés. Elle est dominée par une photophobie intense, qui s’oppose à l’ouverture des yeux, et d’épaisses sécrétions abondantes. Un rituel matinal est indispensable dans la majorité des cas pour nettoyer les sécrétions avant de pouvoir ouvrir les yeux, dans l’obscurité puis la lumière. Associés à la photophobie, il existe un prurit invalidant, une sensation de brûlure oculaire ainsi qu’un larmoiement important. L’intensité des signes fonctionnels est influencée par la chaleur et l’ensoleillement, qui provoquent une inflammation de la surface oculaire.
Cliniquement, l’atteinte est le plus souvent bilatérale ; les lésions de la conjonctive palpébrale et/ou limbique permettent de poser le diagnostic sans difficulté. On distingue trois formes cliniques de kératoconjonctivite vernale :
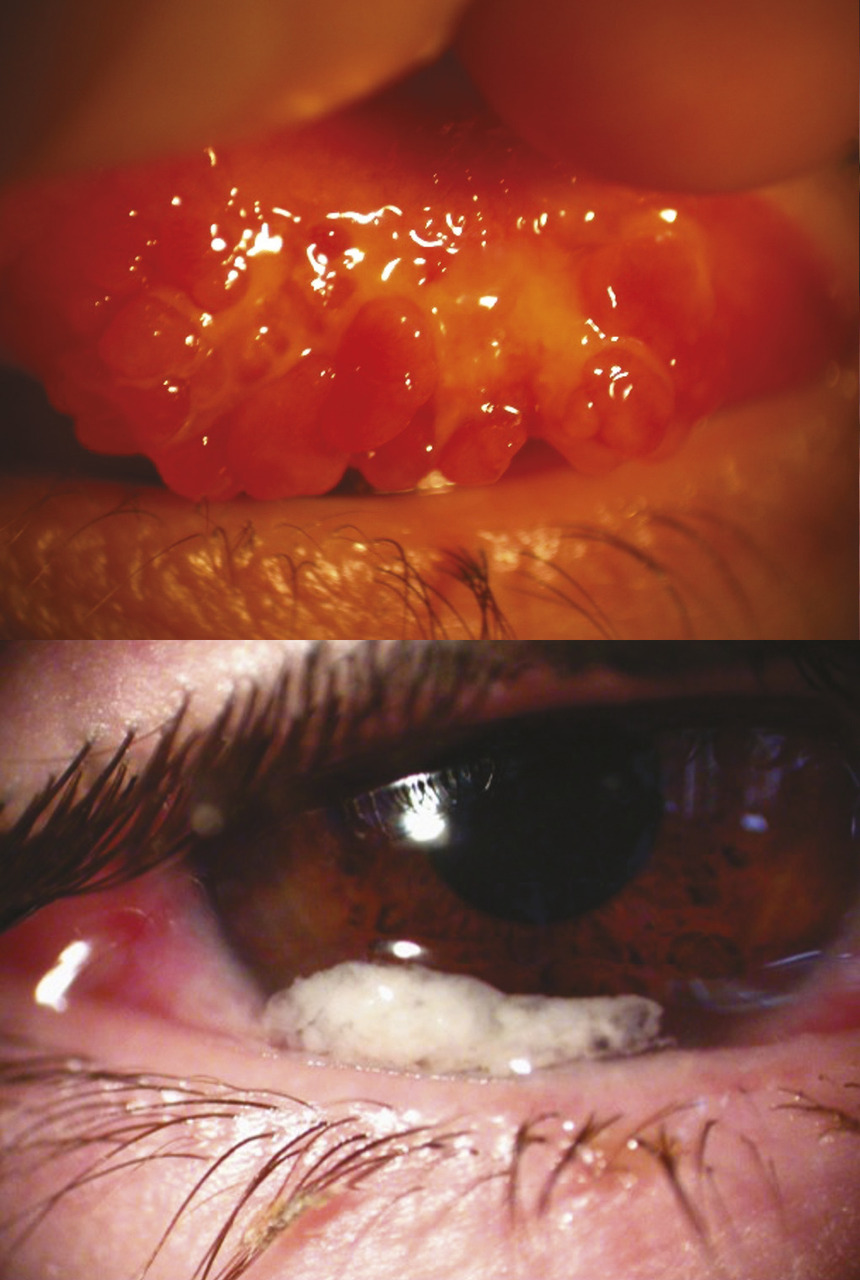
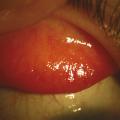
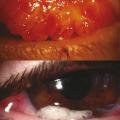
– la forme palpébrale, majoritaire dans les pays tempérés, se caractérise par la présence de papilles géantes (> 1 mm de diamètre) prédominant au niveau de la paupière supérieure. Des sécrétions épaisses et filandreuses sont observées entre les papilles (
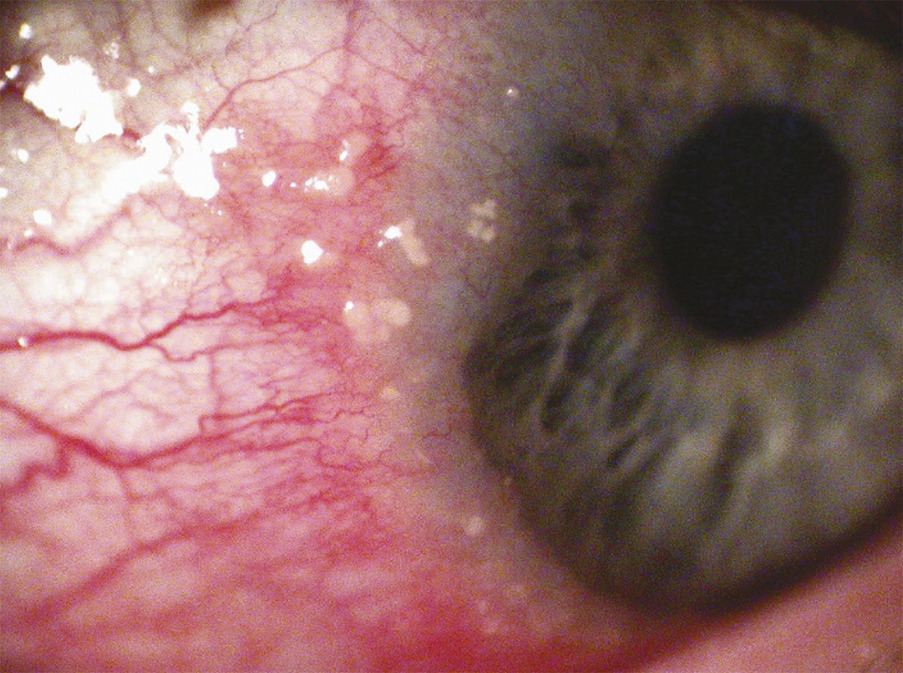
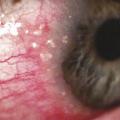
– la forme limbique (
– la forme mixte associe les deux précédentes.
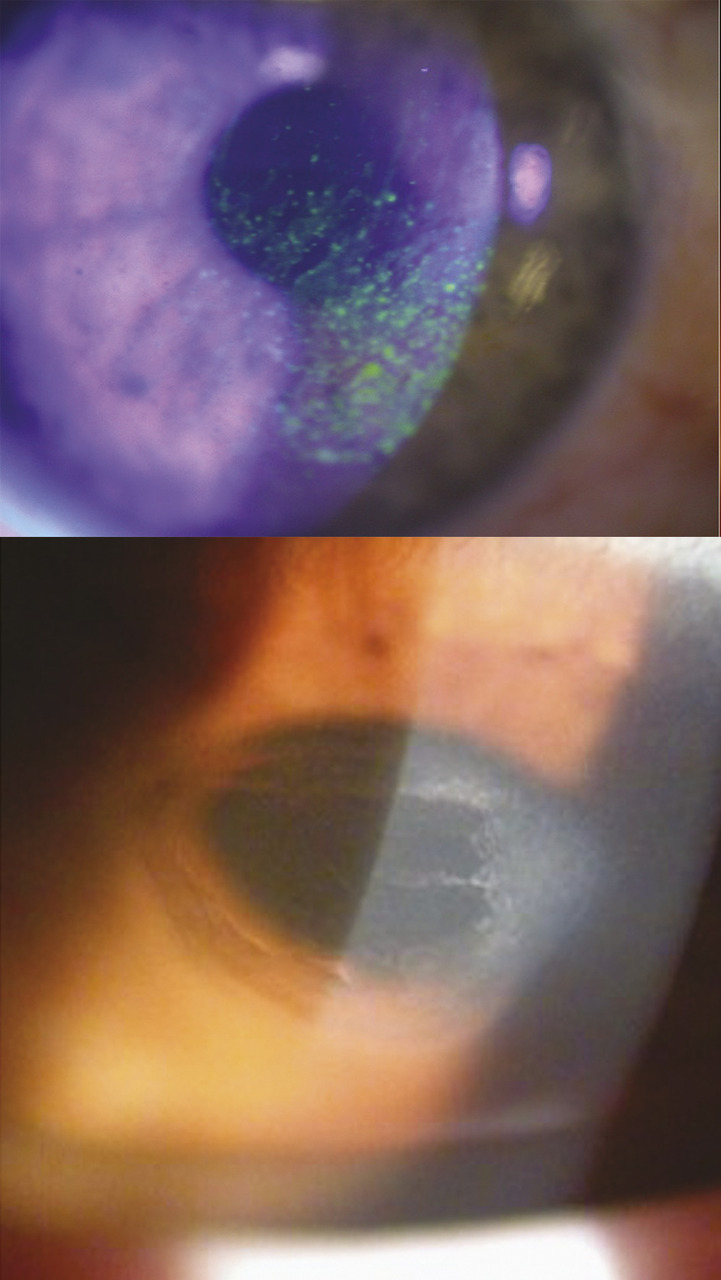
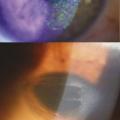
Les atteintes cornéennes constituent les complications majeures de la kératoconjonctivite vernale. Elles surviennent au cours des poussées inflammatoires. La photophobie, intense, et les larmoiements reflètent ces atteintes cornéennes. Elles peuvent se traduire par une simple kératite ponctuée mais qui peut devenir confluente, voire former un ulcère cornéen, compliqué de plaque vernale (
Kératoconjonctivite atopique ou blépharoconjonctivite de contact, plus rares encore
La kératoconjonctivite atopique est encore plus rare dans l’enfance que la kératoconjonctivite vernale. Elle touche les enfants atteints de dermatite atopique majeure et expose aux mêmes complications que la kératoconjonctivite vernale.
Très rare dans l’enfance, la blépharoconjonctivite de contact est déclenchée par l’exposition à des allergènes. La conjonctivite est associée à un eczéma des paupières.
Enquête étiologique
La recherche d’une cause comporte plusieurs étapes.
L’interrogatoire occupe une place primordiale
Dans la prise en charge des conjonctivites allergiques, l’interrogatoire se doit d’être méthodique et approfondi et d’explorer le patient et son environnement. On recherche tout d’abord des manifestations allergiques déjà décelées chez le patient ou sa famille. Les signes et symptômes doivent ensuite être précisés : le prurit, le chémosis et la rougeur évoquent une allergie ; la photophobie, la baisse d’acuité visuelle, le blépharospasme ou la difficulté d’ouverture des yeux au réveil sont, quant à eux, des signes de gravité. Les signes extra-oculaires, comme une rhinite, un asthme ou un eczéma associé, doivent aussi être notés.
On recherche également la présence d’animaux, au domicile ou au travail, l’exposition à des poussières, le lien avec l’ingestion de certains aliments. L’évolution des symptômes dans le temps, et leur récidive, est également importante à analyser. L’ensemble de ces éléments, associé aux données de l’examen clinique à la lampe à fente, permet d’orienter vers une entité clinique qui devra être précisée à l’allergologue afin de guider le bilan paraclinique.
Quel bilan allergologique ?
Il est à noter que, si le bilan allergologique permet d’obtenir un diagnostic étiologique précis, il n’est pas toujours indispensable, en particulier pour les conjonctivites allergiques aiguës non récurrentes, lors d’expositions à certains animaux, par exemple. On peut aussi différer ce bilan face à des conjonctivites allergiques saisonnières dont les symptômes sont peu intenses, facilement contrôlés par un traitement symptomatique et sans retentissement sur la vie quotidienne.
Lors de la consultation allergologique, des tests cutanés, à type de prick-tests ou d’intradermoréaction, sont réalisés dans la plupart des cas, en plus de l’interrogatoire, à la recherche d’une allergie IgE-médiée. Si l’on suspecte une allergie de contact, des patch tests sont pratiqués, avec la batterie standard européenne associée aux produits utilisés par le patient. Face à une suspicion d’allergie IgE-médiée, certains pneumallergènes sont systématiquement testés, comme les acariens, les pollens d’arbres et de graminées, les moisissures, avec Alternaria, les poils de chat et de chien ; d’autres prick-tests sont ajoutés en fonction des données de l’interrogatoire. Un débat persiste actuellement sur la nécessité ou non de tester les trophallergènes chez l’enfant. Une recherche des IgE spécifiques dans le sang est également indiquée, pour confirmer les résultats des tests cutanés ou lever certains doutes sur leur positivité, en cas de dermographisme par exemple. Pour l’allergie oculaire, on considère les tests cutanés positifs si la papule est supérieure de 50 % à la papule contrôle d’histamine, et/ou les IgE sanguins spécifiques sont > 0,10 IU/mL.
Dans les services d’ophtalmo-allergologie, un dosage lacrymal des IgE et du taux d’éosinophiles peut être effectué. Les éosinophiles sont normalement absents des larmes. Leur présence oriente vers une origine allergique, de même que le rapport IgE lacrymales/IgE sériques oriente vers une production locale d’IgE. On peut également pratiquer un test de provocation conjonctivale (TPC) en mettant le sujet en contact avec un allergène contre lequel il semble sensibilisé, afin d’attester le lien entre cet allergène et la conjonctivite allergique. L’indication la plus classique du TPC reste les conjonctivites chroniques, avec une polysensibilisation aux tests cutanés. Il s’agit d’un examen sûr, même chez l’enfant, sensible, spécifique et reproductible.
Dans les formes sévères de conjonctivite allergique que sont les kératoconjonctivites vernales et kéraconjonctivites atopiques, une allergie IgE-médiée doit être recherchée en première intention. En cas de persistance, une recherche des allergies non IgE-médiées est effectuée.
Pas de franc consensus thérapeutique
Il n’y a pas de franc consensus concernant le traitement de la conjonctivite allergique chez l’enfant. Les dernières recommandations européennes préconisent surtout une bonne coopération entre la famille, le généraliste, l’ophtalmologiste et l’allergologue.
Ne pas négliger les traitements de première ligne
Il s’agit notamment des lavages oculaires au sérum physiologique, qui permettent d’éliminer les allergènes et les sécrétions de la surface oculaire, ou encore des larmes artificielles, prescrites si nécessaire dans toutes les formes de conjonctivite allergique pour pallier la sécheresse ressentie. Cependant, le traitement de référence reste, quand cela est possible, l’éviction allergénique etde l’allergène responsable identifié.
La deuxième ligne se compose des traitements symptomatiques
Il s’agit :
– des collyres limitant la réponse allergique : soit antihistaminiques H1 (chlorhydrate de lévocabastine ou d’azélastine), soit antidégranulants mastocytaires (cromoglicate de sodium ou acide N-acétyl-aspartyl-glutamique qui, compte tenu de leur durée d’action supérieure à celle des anti-H1, doivent être administrés deux ou trois fois par jour). Les collyres à la fois anti-H1 et antidégranulants (kétotifène fumarate ou épinastine) favorisent l’observance et sont administrés matin et soir. À noter, afin d’éviter toute nouvelle sensibilisation, qu’une préférence doit être accordée aux collyres sans conservateurs ;
– des antihistaminiques H1 oraux, qui ne sont indiqués que s’il existe une rhinite invalidante associée.
La troisième ligne se compose des traitements spécifiques
Ce sont notamment :
– en cas de conjonctivite allergique sévère avec kératite symptomatique, des corticoïdes locaux prescrits par l’ophtalmologiste, avec un suivi adapté afin de prévenir les complications oculaires de la corticothérapie que sont la cataracte et le glaucome. Dans les kératoconjonctivites vernales, en cas d’ulcère vernal, les corticoïdes sont prescrits à forte dose (dexaméthasone), associés à un antiseptique. Il est parfois nécessaire de recourir à la ciclosporine en collyre, dosée de 1 à 2 %, à visée d’épargne cortisonique. En cas d’eczéma palpébral associé, le tacrolimus 0,03 % est efficace. De même, en cas d’asthme sévère, l’omalizumab (anti-IgE) est utile ;
– dans les formes très sévères de kératoconjonctivite vernale ou de kéraconjonctivite atopique, en cas de plaque vernale, la chirurgie (grattage de la plaque avec ou sans greffe de membrane amniotique), peut être justifiée.
– l’immunothérapie allergique spécifique peut être prescrite, notamment en cas de conjonctivite allergique saisonnière et conjonctivite allergique perannuelle insuffisamment soulagées par les traitements symptomatiques, sous réserve qu’un allergène ait pu être identifié, et en l’absence de contre-indication (asthme non contrôlé ou sévère, maladie auto-immune active non contrôlée sous traitement, néoplasie active). Elle doit être initiée à faible dose, avec augmentation progressive des posologies, en dehors de la période d’exposition.
Du nouveau en temps de covid ?
Dans le contexte de pandémie actuelle, les rédacteurs des dernières recommandations européennes se sont réunis afin de déterminer si celles-ci devaient être adaptées, notamment au plan de l’utilisation des stéroïdes6. Après étude, il a été convenu que la stratégie thérapeutique devait rester la même.
1. Fauquert JL. Diagnosing and managing allergic conjunctivitis in childhood: The allergist’s perspective. Pediatr Allergy Immunol 2019 Jun;30(4):405‑14.
2. Dupuis P, Prokopich CL, Hynes A, Kim H. A contemporary look at allergic conjunctivitis. Allergy Asthma Clin Immunol. 2020 Jan 21;16:5.
3. Leonardi A, Bogacka E, Fauquert JL, Kowalski ML, Groblewska A, Jedrzejczak-Czechowicz M, et al. Ocular allergy: recognizing and diagnosing hypersensitivity disorders of the ocular surface. Allergy 2012 nov;67(11):1327‑37.
4. Rapport SFO 2015 - Surface oculaire. https://www.em-consulte.com/em/SFO/2015/html/index.html
5. Denis D, Bùi Quôc E, Aziz A, Wary P, Defoort-Dhellemmes S, Gastaud P, et al. Ophtalmologie pédiatrique : rapport SFO 2017. Paris : Elsevier Masson 2017.
6. Leonardi A, Fauquert JL, Doan S, Delgado L, Andant N, Klimek L, et al. Managing ocular allergy in the time of Covid-19. Allergy 2020 Sep;75(9):2399-402.