Physiopathologie
La kératoconjonctivite vernale est un cas particulier puisqu’elle est à la fois médiée par les IgE et les lymphocytes T (LT). En effet, l’hyperactivation de certains LT auxiliaires dits TH2 (capables de produire des cytokines comme les interleukines 3, 4 et 5 et le GMSH) entraîne un recrutement de polynucléaires éosinophiles, responsables de lésions épithéliales cornéennes par la libération de protéines cytotoxiques (Eosinophil Major Basic Protein ; EMBP).2
Ces pathologies allergiques résultent d’une inter- action étroite entre facteurs génétiques et environnementaux. On constate d’ailleurs une recrudescence lors des pics de pollution. Principaux diagnostics différentiels : les conjonctivites infectieuses (
Conjonctivite allergique aiguë
Sa symptomatologie est bruyante, le plus souvent bilatérale, dominée par un important prurit oculaire avec larmoiement et œdème palpébral surtout au réveil.
L’examen retrouve classiquement un chémosis majeur avec hyperhémie conjonctivale et une conjonctivite de type papillaire, plus ou moins associée à un œdème palpébral et des sécrétions muqueuses (
La prise en charge repose en premier lieu sur l’éviction de l’allergène responsable si on l’a identifié.
Le traitement local comprend :
– lavages oculaires répétés au sérum physiologique sans conservateur afin de diluer les allergènes ;
– larmes artificielles (l’œil est toujours sec) ;
– antihistaminiques H1 collyre (Levofree, Levophta ; instillation biquotidienne) ; oraux, ils sont réservés aux rhinoconjonctivites (Aerius, Xyzall, Zyrtec) ;
– collyres antidégranulants mastocytaires (Cromabak, Opticron, Cromedil, Multicrom, qui inhibent la libération d’histamines et d’autres médiateurs par les mastocytes) ; agissant moins vite que les anti- H1, ils doivent être administrés au minimum 2 à 3 x/j.
Des collyres à double action (anti-H1 et antidégranulant) favorisent l’observance. Après 3 ans, Zalerg ayant l’AMM, est prescrit 2 x/j.
Les collyres corticoïdes n’ont que peu d’intérêt dans ces formes bénignes.
Conjonctivites allergiques chroniques
– saisonnière : symptômes moins de 4 jours par semaine et moins de 4 mois par an, avec une recrudescence au printemps et en été. Les principaux allergènes concernés sont les pollens (extérieurs) ;
– perannuelle : manifestations plus de 4 jours par semaine et plus de 4 mois par an (6 à 9 mois en moyenne). Sont incriminés : acariens, phanères d’animaux, moisissures, allergènes professionnels (intérieurs).
à l’interrogatoire, on recherche des antécédents familiaux, la notion d’exposition à des allergènes (surtout de nature alimentaire, pollinique) et un terrain atopique (asthme, eczéma, urticaire allergique, rhinoconjonctivite allergique, allergie alimentaire, etc.).
Fonctionnellement, le symptôme le plus fréquent est le prurit, qui peut s’accompagner d’une sensation de corps étranger et d’œil sec, ainsi que d’un larmoiement, yeux gonflés et collés le matin.
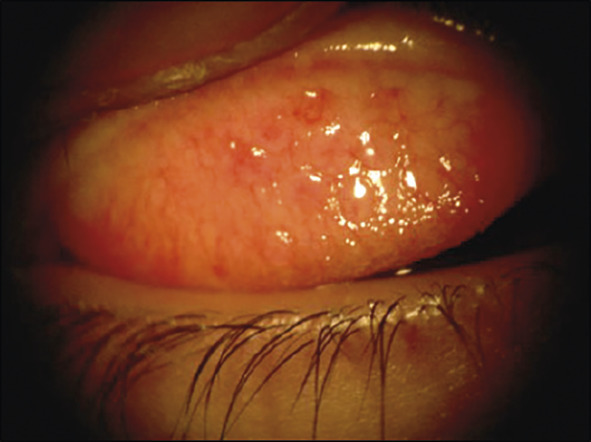
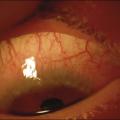
L’examen à la lampe à fente révèle classiquement des papilles tarsales de taille moyenne : élevures framboisées centrées par un vaisseau, visibles lors de l’éversion des paupières supérieures. Les autres signes, communs avec la conjonctivite allergique aiguë, sont : inflammation conjonctivale avec hyper- hémie, œdème palpébral et secrétions muqueuses. La cornée n’est pas atteinte (
Dans la conjonctivite perannuelle, le prurit est parfois absent (piège), et le syndrome sec – responsable de brûlure et larmoiement – peut prédominer.
À l’examen on retrouve moins de papilles et une inflammation conjonctivale diffuse. Dans ce cas, le bilan allergologique s’impose, d’autant que la conjonctivite est associée à une allergie rhinobronchique.
Le traitement ophtalmologique est identique à celui de la conjonctivite allergique aiguë :3
– éviction de l’allergène responsable ;
– lavages oculaires répétés au sérum physiologique glacé sans conservateur ;
– arrêt du frottement oculaire ;
– larmes artificielles car l’œil est toujours sec ;
– collyres anti-H1 (2 x/j) ; per os si rhinite associée ;
– antidégranulants topiques, au minimum 3 x/j.
L’utilisation de collyres à double action (Zalerg, Monokéto, Opatanol) favorise l’observance. Les collyres corticoïdes n’ont que peu d’intérêt dans ces formes bénignes ; on les réserve aux formes rebelles ou particulièrement inflammatoires à l’examen clinique.
On traite aussi la rhinite.
Le traitement anti-allergique repose sur l’immunothérapie spécifique (encadré 2). Globalement, la désensibilisation a de très bons résultats pour les allergies aux pollens et aux acariens. Elle est actuellement considérée comme une « vaccination de l’allergie sûre et efficace » (https://bit.ly/2Z0r7zc). En pratique, il est rare de pouvoir mettre en place un protocole avant l’âge de 4 ans et demi-5 ans en raison du risque de choc anaphylactique. La désensibilisation est déconseillée aux immunodéprimés, aux sujets âgés, en cas de maladie dégénérative et cancer, de grossesse (mais débutée avant, elle peut-être poursuivie).
Kératoconjonctivite vernale (KCV)
La KCV touche classiquement les garçons (deux tiers des cas), le plus souvent âgés entre 8 et 12 ans (débute en règle avant 10 ans). Généralement, à la puberté, les poussées s’espacent de plus en plus et sont de moins en moins sévères (90 % des cas) ; mais l’évolution vers une kératoconjonctivite allergique (KCA) à l’âge adulte est possible.
Si la KCV est classée dans les maladies allergiques oculaires, l’allergie n’explique qu’en partie la maladie (le bilan allergologique n’est positif que dans la moitié des cas). L’exacerbation des crises lors des périodes estivales suggère un rôle majeur des ultraviolets ou de la chaleur. Seraient également impliqués : hormones sexuelles, facteurs neurotrophiques comme le NGF (Nerve Growth Factor), agents infectieux.2
Cliniquement, des poussées inflammatoires conjonctivo-cornéennes bilatérales et asymétriques surviennent surtout au printemps et en été (favorisées par l’exposition aux allergènes, aux UV, à la sécheresse et à la chaleur). Les signes fonctionnels prédominent le matin au réveil : sensation de corps étranger, prurit oculaire important, photophobie majeure, blépharo- spasme et larmoiement abondant sous la forme de secrétions épaisses pseudo-purulentes (leur nettoyage est indispensable pour que l’enfant puisse ouvrir les yeux). Les patients se plaignent aussi de douleurs et de sensation de brûlure. Une photophobie majeure, invalidante, avec larmoiement doit faire redouter une kératite. La posture est caractéristique : enfant prostré portant des lunettes de soleil, tête penchée en avant, menton rentré.
On en distingue 3 formes : tarsale, limbique, mixte. L’examen à la lampe à fente retrouve :
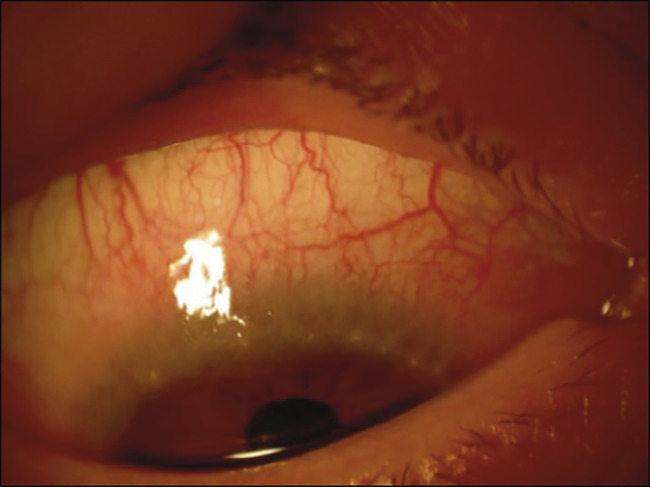
– une hyperhémie conjonctivale importante, bulbaire et surtout tarsale supérieure ;
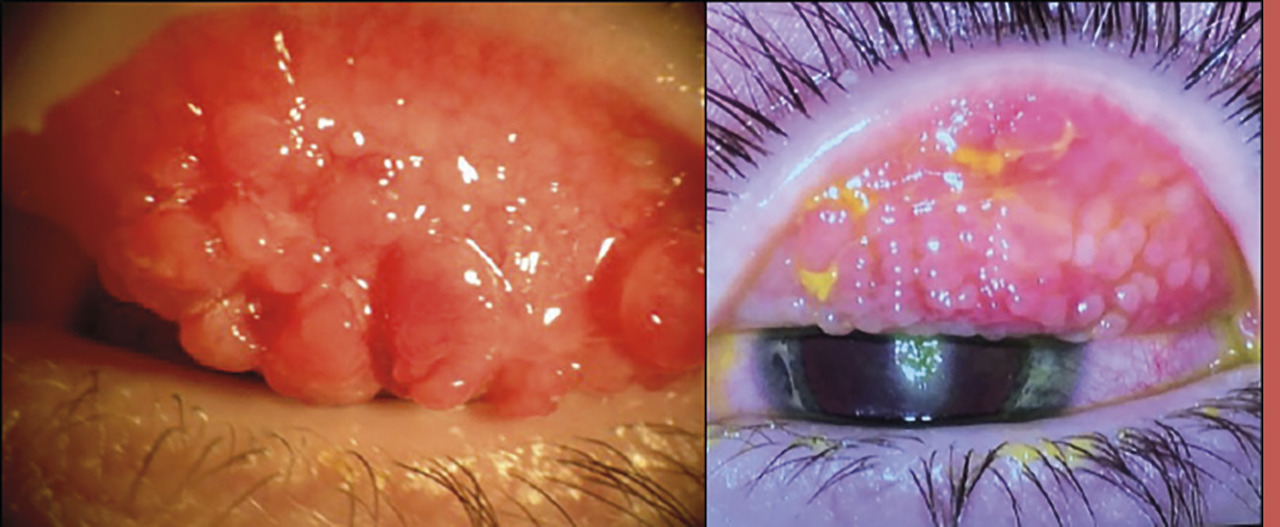
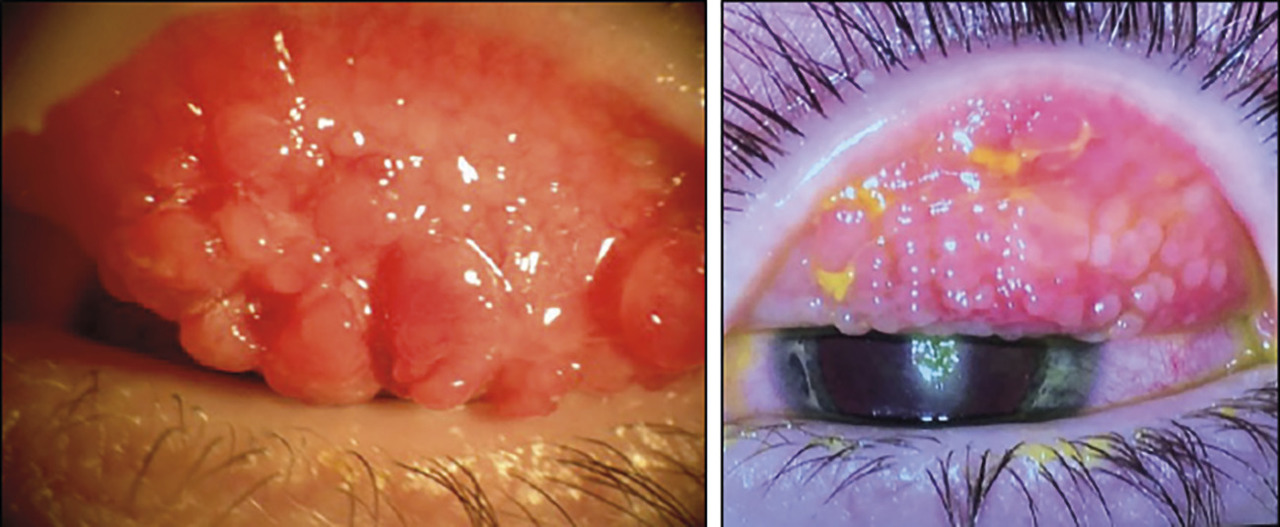
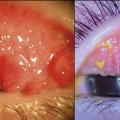
– des papilles géantes, tarsales supérieures surtout (
– un pseudo-ptosis secondaire à ces dernières ;
– un bourrelet limbique gélatineux (moins fréquent) ;
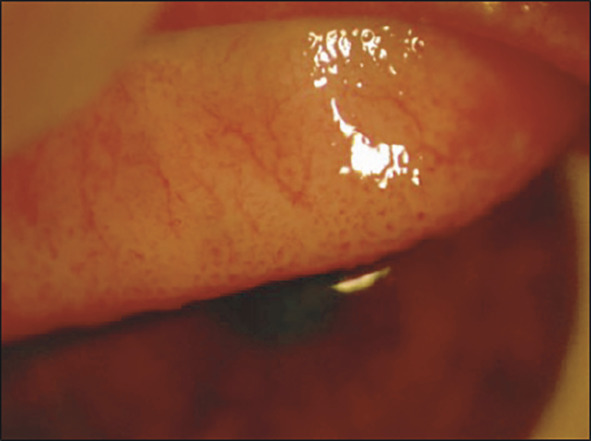
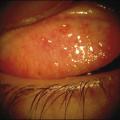
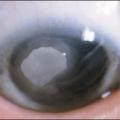
– des grains de Trantas limbiques : amas superficiels blanchâtres d’éosinophiles, au niveau du limbe, qui ressemblent à des grains de mil (
La forme limbique est plus fréquente chez l’enfant africain (limboconjonctivite endémique tropicale) et d’Amérique du Sud,2 et peut se compliquer d’une insuffisance limbique et d’un pannus qui peuvent progressivement recouvrir toute la cornée de la périphérie vers le centre.
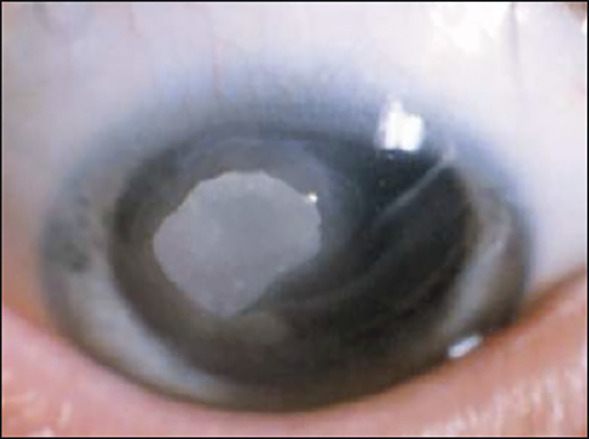
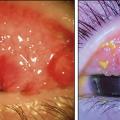
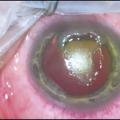
Une kératite ponctuée superficielle supérieure peut, dans les formes les plus sévères, se compliquer d’un ulcère vernal – épithélial, ovalaire, à bords nets et à fond clair – classiquement localisé en regard des papilles géantes sous-tarsales. Cette atteinte cornéenne est quasiment constante lors des poussées. Lorsque le fond de cet ulcère est comblé par un dépôt blanc, grisâtre, on parle de plaque vernale (
Un eczéma atopique péri-oculaire apparaît parfois dans les formes sévères. D’autres complications doivent être également recherchées : cataracte, kérato- cône secondaire au frottement oculaire lié au prurit, décollement de rétine ou glaucome iatrogène aux corticoïdes locaux.
Le traitement de fond repose sur : 3
– l’éviction de l’allergène, si identifié (moins de 50 % des cas) ;
– l’arrêt du frottement oculaire : essentiel pour éviter la formation d’un kératocône ;
– des lavages oculaires abondants et répétés au sérum physiologique glacé ;
– l’instillation de collyres anti-H1 et antidégranulants ;
– des larmes artificielles sans conservateur à base d’acide hyaluronique ± associées à de la pommade vitamine A le soir au coucher ;
– des applications plus fréquentes de pommade vitamine A sans conservateur si le frottement oculaire n’est pas bien contrôlé ;
– des mesures associées : port de lunettes de soleil, casquette, couvre-chef.
Traitement de la crise : corticoïdes locaux dans les formes sévères de kératites denses ou très symptomatiques, en cure courte, pendant 10-15 jours au maximum.
En cas d’ulcère vernal : corticoïdes locaux à forte dose (dexaméthasone) sous couverture antiseptique. Il faut surveiller systématiquement la pression intra- oculaire et l’aspect du nerf optique au fond d’œil pour prévenir un glaucome iatrogène.
En cas de corticodépendance ou d’antécédent de complication cornéenne sévère (ulcère, plaque) : ciclo-sporine collyre 2 % (Ikervis) à raison de 1 goutte 1 à 4 x/jour selon la clinique, pendant toute la période estivale (d’avril à septembre). Les corticoïdes sont poursuivis pendant quelques semaines, le temps que la ciclosporine soit suffisamment efficace pour prendre le relais.
L’efficacité du tacrolimus 0,03 % (Protopic) en pommade sur l’eczéma palpébral et l’eczéma de la surface oculaire a été rapportée.
L’omalizumab (anticorps anti-IgE) est parfois utilisé dans les kératoconjonctivites vernales sévères associées à l’asthme sévère.
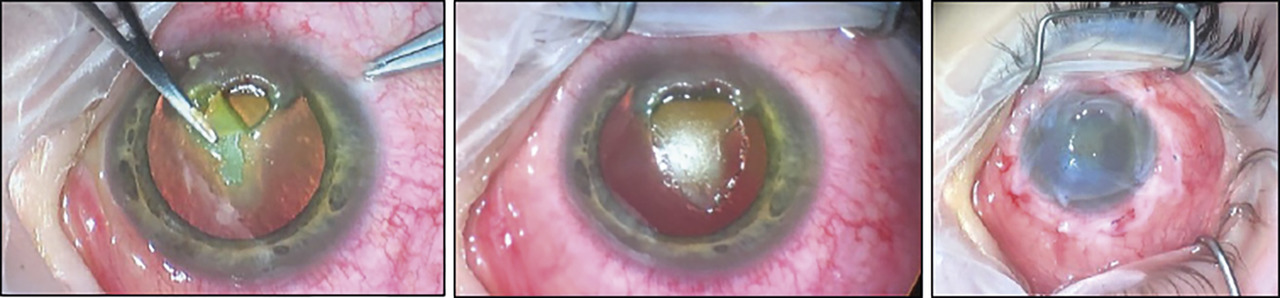
Prise en charge de la plaque vernale : grattage chirurgical à la lame ou au couteau sous anesthésie ou photokératectomie thérapeutique (
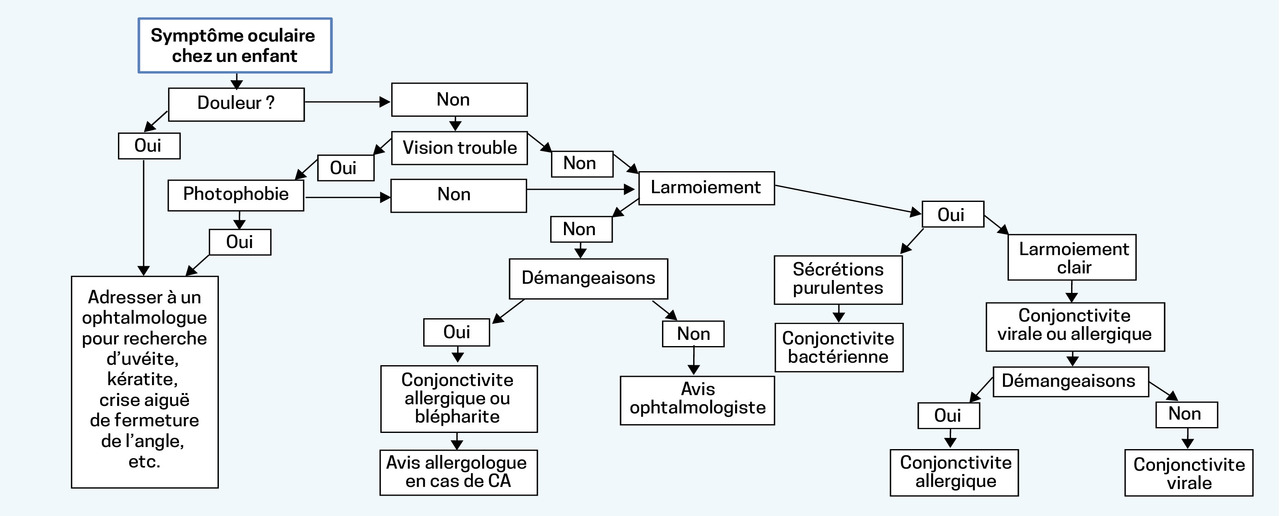
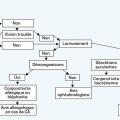
La stratégie thérapeutique en fonction de l’examen à la lampe à fente est récapitulée dans le
Faire Un bilan allergologique?
Le bilan complet comporte un entretien, des tests cutanés (2 à 3 séances au maximum), et parfois des examens biologiques (prise de sang). Il vise à identifier un allergène et proposer un traitement curatif.
L’allergologue peut répondre aux questions suivantes :
– y a-t-il un terrain d’atopie ? => dosage des IgE totales et des éosinophiles ;
– existe-t-il une sensibilisation à un allergène ? => prick tests et mesure des IgE spécifiques ;
– une allergie ? => tests de provocation conjonctivale réalisés en milieu spécialisé sur un œil « calme » ;
– faut-il faire une désensibilisation par immunothérapie ? On peut proposer cette méthode à tout enfant ayant une conjonctivite allergique avec rhinite et/ou asthme si la symptomatologie est modérée à sévère et non contrôlée par un traitement standard.4
Quoi de neuf ?
1. Conjonctivites infectieuses : virales ou bactériennes ?
Une origine virale est évoquée en cas de contexte épidémique, bilatéralisation en quelques jours, sécrétions claires importantes, adénopathie prétragienne douloureuse à la palpation. Extrêmement contagieuses, ces conjonctivites imposent une hygiène des mains rigoureuse. Traitées par des agents mouillants (Lacrifluid, Fluidabak, Hylovis, Artelac...) et antiseptiques (Biocidan, Vitabact, Monosept...), elles guérissent en 2 à 3 semaines. En cas de symptômes marqués tels un chémosis (œdème conjonctival), des pétéchies conjonctivales, une photophobie, un œdème palpébral important ou une baisse de l’acuité visuelle associée, il faut demander un avis spécialisé dans les 24 à 48 heures (infection à adénovirus avec atteinte cornéenne possible).
Les conjonctivites bactériennes sont plutôt unilatérales, avec rougeurs diffuses et sécrétions « sales ». L’évolution est rapide (5-8 j). Staphylococcus aureus, S. epidermidis, pneumocoque et Haemophilus influenzæ sont impliqués le plus souvent. Le traitement est le même que celui des formes virales. Si l’infection concerne un nouveau-né, l’adresser impérativement à un pédiatre ou un ophtalmologiste, les germes étant parfois plus virulents (Chlamydia, gonocoque : urgence thérapeutique car risque de perforation cornéenne).
2. Immunothérapie spécifique : par quelle voie ?
Cette technique consiste à administrer des doses croissantes de l’allergène contre lequel le patient est sensibilisé afin de « rééduquer » le système immunitaire, et induire une tolérance immunologique. La désensibilisation dure au moins 3 ans (3-5 ans), avec souvent une amélioration au bout de 1 an de traitement. Principaux allergènes ciblés : pollens, acariens, salive/poils de chat ou de chien, moisissures, poussières, venin de guêpes ou d’abeilles.
On peut l’administrer par injections sous-cutanées ou voie sublinguale. Cette dernière est disponible en France depuis janvier 2011 pour les allergies aux pollens de graminées (Grazax et Oralair), mais elle n’est remboursée par la Sécurité sociale qu’à hauteur de 30 %.
2. Doan S. Pathologie de la surface oculaire. In: Dureau P, ed. Ophtalmologie pédiatrique et strabisme. Segment antérieur et annexes. Paris: Lavoisier; 2014: 40-5.
3. Leonardi A, Silva D, Perez Formigo D, et al. Management of ocular allergy. Allergy 2019 ;74:1611-30.
4. Roberts G, Pfaar O, Akdis CA, et al. EAACI Guidelines on Allergen Immunotherapy: Allergic rhinoconjunctivitis. Allergy 2018;73:765-98.

 Encadrés
Encadrés