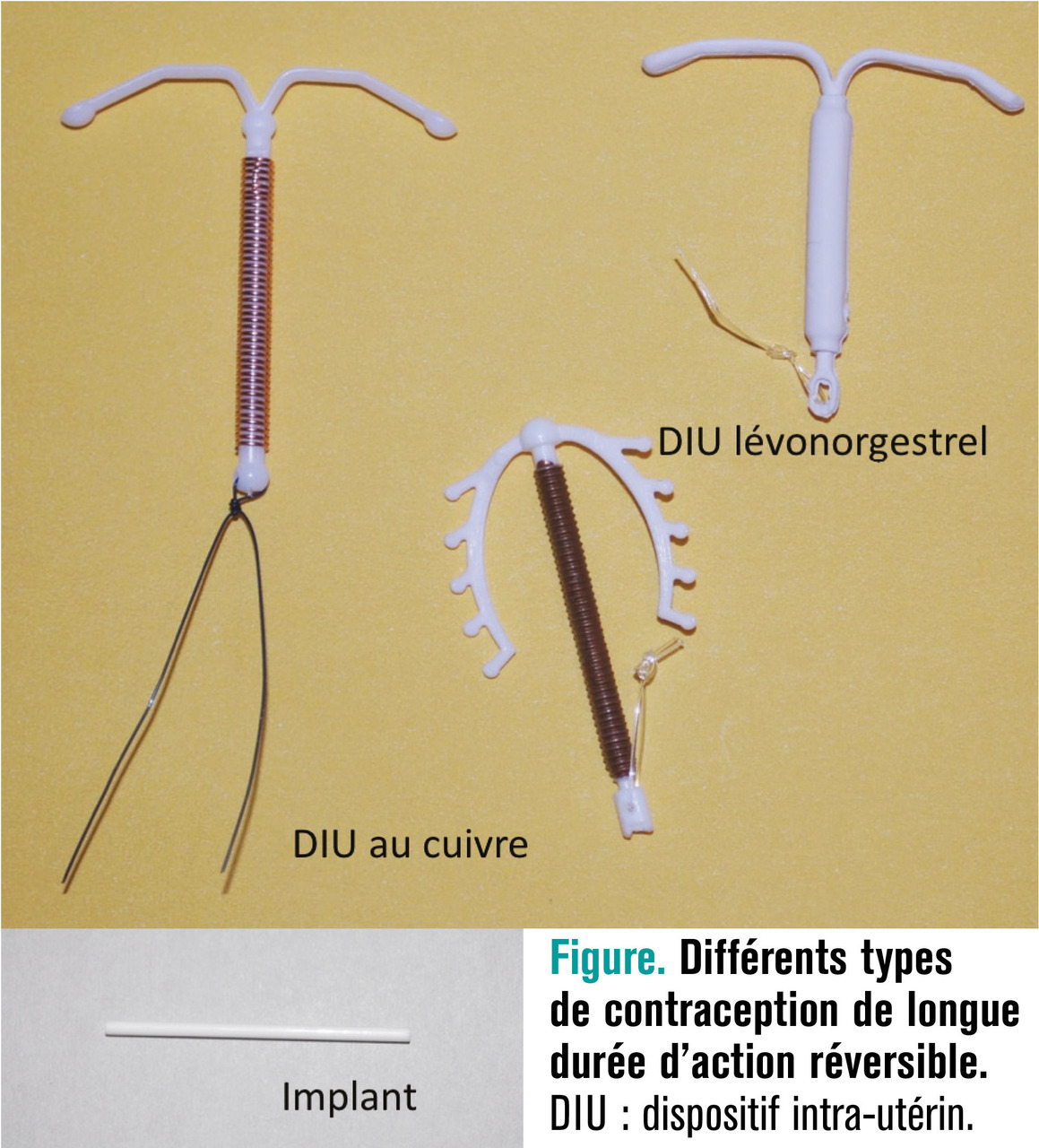
Les contraceptions dites de longue durée d’action réversibles regroupent différentes méthodes contraceptives qui ont comme point commun d’assurer une efficacité prolongée dans le temps tout en étant réversibles.1 La recherche de la contraception idéale fait l’objet de recherches internationales avec pour but de trouver la méthode qui permettra de résoudre les échecs de contraception, d’obtenir la plus grande observance des femmes et de minimiser les effets délétères potentiels. L’objectif ultime est d’apporter un confort de vie sexuelle aux femmes tout en réduisant de façon drastique le taux de grossesses non désirées et d’interruptions volontaires de grossesse (IVG). Aussi, la communauté scientifique manifeste un intérêt grandissant vis-à-vis de ces méthodes de contraception, comme en témoigne l’évolution exponentielle du nombre de publications scientifiques dans ce domaine. Les femmes, notamment les plus jeunes, semblent particulièrement intéressées, comme le souligne l’évolution des différentes méthodes contraceptives utilisées en France. Leur principal intérêt réside dans leur excellente efficacité avec des contraintes minimes pour la femme et une tolérance satisfaisante pour la majorité d’entre elles. Cet article, après une brève description des différentes méthodes, se propose de revoir leurs avantages et inconvénients respectifs.
Deux types de méthodes
Par définition, il s’agit de méthodes contraceptives réversibles dont l’action est prolongée sur plusieurs années. Deux types de dispositifs médicaux sont actuellement disponibles : les dispositifs intra-utérins (DIU) et les implants sous-cutanés (v. figure). Dans les deux cas, la réversibilité est immédiate mais impose l’intervention d’un professionnel expérimenté pour la mise en place et le retrait du dispositif. Le tableau 1 regroupe les différents types de contraceptifs réversibles d’action prolongée actuellement disponibles en France, indiquant notamment leur composition.
Dispositifs intra-utérins
Il en existe deux types : les uns sont à base de cuivre, les autres délivrent de petites doses de lévonorgestrel.
Dispositif intra-utérin au cuivre
Leur efficacité dure au minimum 5 ans pour la plupart d’entre eux, parfois jusqu’à 10 ans. Ils comportent plusieurs avantages bien soulignés et recherchés par certaines femmes, souvent par souhait idéologique. En effet, il s’agit de la principale contraception qui ne contient pas d’hormone en dehors des préservatifs et autres méthodes barrières moins efficaces. Cette contraception est par ailleurs la seule proposée en cas de pathologie hormono-dépendante lorsque sont contre-indiqués à la fois les estrogènes (cancer du sein, lupus ou tout autre pathologie estrogéno-dépendante) et, dans certaines circonstances cliniques, les proges- tatifs (cancer du sein, méningiome, par exemple). Ces dispositifs comportent cependant quelques inconvénients. Les règles sont fréquemment plus longues, plus abondantes et, dans certains cas, plus douloureuses. Ainsi, ils peuvent induire une anémie par carence martiale qu’il faut rechercher et traiter, le cas échéant.Il existe différentes formes et tailles de DIU au cuivre, permettant de s’adapter à l’anatomie utérine de chaque femme (petit ou grand utérus en particulier).Dispositif intra-utérin au lévonorgestrel
La durée d’efficacité de ces dispositifs dépend de la taille du réservoir délivrant ces petites doses de lévonorgestrel, 5 ans pour la taille standard (Mirena) et 3 ans pour la plus petite taille (Jaydess). Ces dispositifs présentent plusieurs avantages. Ils sont souvent responsables d’aménorrhée ou de règles peu abondantes, très utiles pour gérer certains symptômes ou pathologies gynécologiques (ménorragies fonctionnelles, dysménorrhée, adénomyose…). Parfois, cette aménorrhée est simplement souhaitée par la femme pour plus de confort personnel. Ils sont autorisés dans les circonstances cliniques contre-indiquant les estrogènes (pathologies thrombotiques veineuses, par exemple). Ils ont cependant certains inconvénients, notamment androgéno-dépendants tels que l’acné ou une prise de poids pour certaines femmes.2 L’apparition de kystes ovariens fonctionnels, du fait du freinage incomplet fréquent de l’axe gonadotrope, est possible. Le mauvais contrôle du cycle en constitue l’inconvénient majeur pouvant entraîner des métrorragies ou des saignements imprévisibles chez certaines femmes.2 Dans ce cas, le retrait prématuré du dispositif est proposé après quelques mois de surveillance car les symptômes peuvent céder après une courte période d’adaptation.Quels sont les risques ?
La pose d’un dispositif intra-utérin se fait habituellement dans les premiers jours du cycle, idéalement pendant les règles. Le DIU au cuivre peut cependant être inséré à tout moment jusqu’à 5 jours après un rapport à risque de grossesse constituant alors une excellente contraception d’urgence. En cas de relais d’une contraception avec aménorrhée, une grossesse doit être formellement éliminée avant d’utiliser la contraception de longue durée choisie. Les deux types de dispositif intra-utérin comportent cependant des risques potentiels dont la patiente doit être informée. Une perforation utérine au moment de la pose peut survenir bien que peu fréquente (0,3-2,2/1 000 dans la population générale) en dehors de l’allaitement qui en constitue le principal facteur de risque.3 Le dispositif peut être expulsé spontanément, notamment en post-partum immédiat si l’accouchement a eu lieu par voie basse, en cas de malformation utérine (béance cervicale…) mais aussi lors de saignements très hémorragiques. Les dispositifs intra-utérins peuvent être posés chez la jeune femme nullipare. Le risque d’infection génitale haute n’est pas dépendant de la parité, mais plutôt des conduites sexuelles à risque. Enfin, lors de l’utilisation d’un dispositif intra-utérin, le taux de grossesse extra-utérine est toujours inférieur à celui d’une femme sans contraception ; cependant, si une grossesse survient, une localisation extra-utérine doit être impérativement éliminéeImplants sous-cutanés
Il existe deux types d’implants contraceptifs dans le monde. Le seul disponible en France est l’implant délivrant de l’étonogestrel (Nexplanon). Son efficacité contraceptive dure 3 ans. Il existe aussi un implant délivrant de petites doses de lévonorgestrel (Jadelle ou Norplant), mais il n’est pas disponible en France. Les avantages, les inconvénients et les indications sont les mêmes que ceux du DIU au lévonorgestrel.4 La pose de l’implant se fait habituellement les premiers jours du cycle. Son insertion sous-cutanée stricte impose des règles d’asepsie minutieuse et une expertise du praticien. Le nouvel inserteur facilite cette pose. De plus, l’implant contient maintenant du baryum pour en faciliter la détection radiologique en cas de migration ou s’il n’est pas retrouvé à la palpation. En cas d’insertion trop profonde, il existe un risque de lésion nerveuse, de migration en profondeur dans le muscle, le fascia, voire les vaisseaux sanguins. L’implant sous-cutané peut avoir les mêmes effets indésirables androgéno-dépendants que le DIU au lévonorgestrel, chez certaines femmes. L’apparition de kystes ovariens fonctionnels, du fait du freinage incomplet fréquent de l’axe gonadotrope, est possible. Le mauvais contrôle du cycle en constitue l’inconvénient majeur à l’origine de métrorragies ou de saignements imprévisibles, principale source d’arrêts de la méthode.4 Aucune stratégie hormonale avant la pose de l’implant ne permet d’en prédire la tolérance. Ainsi, les dosages hormonaux sont inutiles, tout comme l’utilisation d’une contraception orale progestative quelques mois avant la pose de l’implant.
Lire aussi | Contraception féminine
Mécanismes d’action
Les mécanismes d’action contraceptive dépendent du type de contraception.
Contraception de longue durée non hormonale
Seul le DIU au cuivre, qui ne contient aucune molécule hormonale, constitue le choix contraceptif privilégié des femmes qui ne souhaitent pas ou ne peuvent pas utiliser un contraceptif hormonal. Son mécanisme d’action n’interfère donc aucunement avec le cycle menstruel et la mécanique ovulatoire. Le principal mécanisme d’action contraceptif semblerait être lié à une toxicité directe du cuivre sur les spermatozoïdes. Une action locale de type inflammatoire sur l’endomètre est également évoquée avec un endomètre rendu partiellement impropre à la nidation. Des études récentes écartent cependant l’impact négatif sur l’efficacité contraceptive de traitements ponctuels par anti-inflammatoires non stéroïdiens.
Contraception de longue durée hormonale
Les dispositifs intra-utérins hormonaux et l’implant contraceptif ont des mécanismes d’action proches. En effet, la molécule progestative, qu’elle soit administrée par voie sous-cutanée ou intra-utérine, possède une action sur la glaire cervicale, qu’elle coagule, la rendant impropre à la pénétration des spermatozoïdes. Les actions complémentaires sont une décidualisation de l’endomètre avec atrophie plus ou moins importante et un ralentissement de la motilité tubaire. Une discrète action antigonadotrope est parfois associée à ces effets chez certaines femmes, elle est cependant peu fréquente.
Lire aussi | Contraception féminine : une approche personnalisée
Quelle efficacité ?
Le tableau 2 résume l’efficacité des différentes méthodes contraceptives disponibles en France.5, 6 L’excellente efficacité des contraceptions réversibles de longue durée d’action, comparativement aux autres moyens contraceptifs réversibles, permet de proposer largement ce type de contraception. L’efficacité en utilisation courante (dans la « vraie vie ») et en utilisation parfaite (dans l’idéal) est identique contrairement aux autres méthodes contraceptives orales, vaginales ou cutanées. En effet, les risques d’oubli ou de mauvaise utilisation des contraceptifs oraux, mais aussi lors de l’emploi de patchs ou d’anneaux contraceptifs, expliquent une part importante des échecs de la contraception. Ceux-ci, tout comme ceux liés aux troubles digestifs, sont totalement annulés par l’utilisation des contraceptions de longue durée d’action.Par ailleurs, d’un point de vue économique, les contraceptions de longue durée d’action sont peu onéreuses. Le coût approximatif est de 0,50 € par mois pour le DIU au cuivre, de 1 à 3 € par mois pour celui au lévonorgestrel et d’environ 3 € pour l’implant contraceptif
Quelle surveillance ?
La surveillance est fondamentale pour évaluer la tolérance du dispositif choisi. Un contrôle dans les 2 à 3 mois suivant la pose d’un dispositif intra-utérin permet de s’assurer de son bon positionnement dans l’utérus en vérifiant la visibilité des fils dans le vagin. Tout symptôme anormal, douleurs ou saignements inhabituels, impose la réalisation d’examens complémentaires afin d’éliminer une pathologie (déplacement, perforation, infection principalement). Ainsi, une échographie pelvienne est réalisée au moindre doute concernant le bon positionnement du dispositif et un prélèvement bactériologique vaginal élimine une infection si elle est suspectée. Par la suite, au minimum un contrôle annuel se justifie pleinement pour toutes les méthodes :
– s’il s’agit d’un dispositif intra-utérin, l’examen permet de vérifier la présence des fils et sa parfaite tolérance ;
– s’il s’agit d’un DIU au cuivre, le profil des cycles et des règles est minutieusement analysé et, au moindre doute, un examen biologique est demandé pour éliminer une anémie par carence martiale, notamment si les règles sont très abondantes ;
– s’il s’agit d’une contraception hormonale (DIU au lévonorgestrel ou implant sous-cutané), la tolérance gynécologique (profil des saignements, douleur mammaire...) et générale (peau, poids) sont systématiquement contrôlées
– s’il s’agit d’un dispositif intra-utérin, l’examen permet de vérifier la présence des fils et sa parfaite tolérance ;
– s’il s’agit d’un DIU au cuivre, le profil des cycles et des règles est minutieusement analysé et, au moindre doute, un examen biologique est demandé pour éliminer une anémie par carence martiale, notamment si les règles sont très abondantes ;
– s’il s’agit d’une contraception hormonale (DIU au lévonorgestrel ou implant sous-cutané), la tolérance gynécologique (profil des saignements, douleur mammaire...) et générale (peau, poids) sont systématiquement contrôlées
Indications et contre-indications : les idées fausses
L’absence de contrainte pour la femme est vécue comme un vrai soulagement par la majorité des femmes. Alternative évidente dans certains cas (IVG à répétition, oublis trop fréquents de la contraception orale, mauvaise utilisation des contraceptions estroprogestatives par patch ou anneau vaginal…), les contraceptions de longue durée d’action réversibles peuvent être proposés à toutes les femmes. Le tableau 3 résume les contre-indications classiques de ces trois méthodes contraceptives.6Certains sous-groupes de femmes sont particulièrement étudiés.
Les femmes nullipares ou les adolescentes
De plus en plus de jeunes femmes nullipares réclament la pose d’un dispositif intra-utérin, le plus souvent pour profiter d’un système contraceptif sans hormones. Cette option est possible chez elles mais exige quelques précautions particulières. Il faut, en effet, chez elles plus que chez toutes les femmes, éviter le risque infectieux, et pour cela plusieurs notions s’imposent. Il est préférable que la jeune femme ait une vie sexuelle « stable » auprès d’un partenaire unique. Ce critère est toujours délicat à expliciter mais fondamental puisque l’on sait que la multiplication des partenaires augmente la probabilité de contamination, notamment par le gonocoque ou par Chlamydia. Un prélèvement vaginal à visée bactériologique est recommandé avant la pose du dispositif afin de s’assurer de l’absence d’infection à bas bruit chez les femmes de moins de 25 ans ou ayant changé de partenaire récemment.7 Ainsi, le risque d’infection haute pelvienne est faible. L’étude CHOICE analysant 50 000 années-femmes d’utilisation d’un dispositif intra-utérin estime ce taux à 9,7 cas pour 1 000 années-femmes dans les 20 premiers jours après l’insertion. Ce taux chute à 1,4 sur les 8 années de suivi de cette étude.8, 9 La surveillance doit ensuite être rigoureuse et régulière. L’information des symptômes imposant une consultation rapide doit être expliquée lors de la pose du dispositif (douleurs pelviennes, métrorragies, aménorrhée, pertes inhabituelles…). Le choix se porte initialement sur un DIU au cuivre de petite taille appelé « mini » ou « short » selon la marque. Le petit dispositif intra-utérin hormonal (Jaydess) n’est proposé qu’en seconde intention en cas de ménorragies ou dysménorrhées importantes.7Cependant, la jeune femme doit être prévenue du risque possible d’intolérance car, même en utilisant des dispositifs de petite taille, l’utérus peut ne pas « supporter » ce corps étranger intra-utérin avec des douleurs et des saignements fréquents, imposant son retrait.
Le post-partum
Après l’accouchement, la réflexion autour de la contraception est fondamentale. Le retour de la fertilité est variable dans le temps, notamment en cas d’allaitement, mais peut survenir dès la 3e ou 4e semaine du post-partum. Les contraceptions de longue durée prennent toute leur place dans cette période où les jeunes mères sont déjà très sollicitées par le nouveau-né. De nombreuses études ont ainsi montré leur efficacité pour éviter les grossesses rapprochées.10, 11 Si le choix se porte sur un dispositif intra-utérin, celui-ci est inséré idéalement lors de la visite post-natale, habituellement 6-8 semaines après l’accouchement.3 Cela impose d’avoir anticipé sa pose avec une prescription adéquate à la sortie de la maternité. Les deux types de dispositif sont autorisés, même en cas d’allaitement. Les méthodes hormonales n’interfèrent pas avec l’initiation de l’allaitement, la durée de l’allaitement ou la croissance du bébé.3 Il faut cependant savoir que l’allaitement représente le principal facteur de risque de perforation utérine qui est alors multiplié par 10.3Si le choix se porte vers l’implant contraceptif, il peut être inséré dès l’accouchement (à la maternité) mais est le plus souvent posé lors de la consultation post-natale.3
Les patientes à risque vasculaire
La notion d’antécédent vasculaire, qu’il soit veineux ou artériel, ne contre-indique pas les progestatifs (en dehors de la phase aiguë dans certains cas). De même, l’existence de facteurs de risque vasculaire autorise toujours ces molécules. Les contraceptions de longue durée sont donc une contraception de choix pour toutes les femmes chez lesquelles les contraceptions contenant une molécule estrogénique sont contre-indiquées.6
Les patientes ayant une pathologie hormono-dépendante
Les pathologies estrogéno-dépendantes contre-indiquent formellement toute forme de contraceptions estroprogestatives. Les contraceptions mécaniques (dispositif intra- utérin) ou progestatives pures sont, chez elles, recommandées. Le choix peut se porter sur les micropilules progestatives, dont la tolérance gynécologique est souvent délicate, mais aussi sur les contraceptions de longue durée d’action.En revanche, les femmes atteintes de pathologies hormono-dépendantes avec récepteurs hormonaux de la progestérone positifs (cancer du sein, méningiome…) sont contraintes à une contraception mécanique ou définitive.
Certaines sociétés savantes recommandent en première intention les contraceptions réversibles de longue durée d’action pour toutes les femmes et en particulier les adolescentes. En France la décision repose sur un dialogue personnalisé entre chaque femme et son praticien. La plus grande efficacité en utilisation courante ainsi que la sécurité d’emploi de ces méthodes devraient effecti- vement rendre leur emploi plus fréquent et être systé- matiquement proposées lors de toute consultation de contraception.
Certaines sociétés savantes recommandent en première intention les contraceptions réversibles de longue durée d’action pour toutes les femmes et en particulier les adolescentes. En France la décision repose sur un dialogue personnalisé entre chaque femme et son praticien. La plus grande efficacité en utilisation courante ainsi que la sécurité d’emploi de ces méthodes devraient effecti- vement rendre leur emploi plus fréquent et être systé- matiquement proposées lors de toute consultation de contraception.
Références
1. Curtis KM, Peipert JF. Long-Acting Reversible Contraception. N Engl J Med 2017;376:461-8.
2. Kelekci S, Kelekci KH, Yilmaz B. Effects of levonorgestrel-releasing intrauterine system and T380A intrauterine copper device on dysmenorrhea and days of bleeding in women with and without adenomyosis. Contraception 2012;86:458-63.
3. Raccah-Tebeka B, Plu-Bureau G. Contraception du post-partum : recommandations pour la pratique clinique. J Gynecol Obstet Biol Reprod (Paris) 2015;44:1127-34.
4. Palomba S, Falbo A, Di Cello A, Materazzo C, Zullo F. Nexplanon: the new implant for long-term contraception. A comprehensive descriptive review. Gynecol Endocrinol 2012;28:710-21.
5. Winner B, Peipert JF, Zhao Q, Buckel C, Madden T, Allsworth JE, Secura GM. Effectiveness of long-acting reversible contraception. N Engl J Med 2012;366:1998-2007.
6. World Health Organization. Medical eligibility criteria for contraceptive use. Fifth edition WHO 2015.
7. Haute Autorité de santé. Méthodes contraceptives: Focus sur les méthodes disponibles les plus efficaces. HAS, mars 2013. Mise à jour novembre 2017. www.has-sante.fr ou http://bit.ly/2FuI2z8
8. Farley TM, Rosenberg MJ, Rowe PJ, Chen JH, Meirik O. Intrauterine devices and pelvic inflammatory disease: an international perspective. Lancet 1992;339:785-8.
9. Birgisson NE, Zhao Q, Secura GM, Madden T, Peipert JF. Positive testing for Neisseria gonorrhoeae and Chlamydia trachomatis and the risk of pelvic inflammatory disease in IUD users. J Womens Health (Larchmt) 2015;24:354-9.
10. Lopez LM, Bernholc A, Hubacher D, Stuart G, Van Vliet HA. Immediate postpartum insertion of intrauterine device for contraception. Cochrane Database Syst Rev 2015;6:CD003036.
11. Bednarek PH, Creinin MD, Reeves MF, Cwiak C, Espey E, Jensen JT; Post-Aspiration IUD Randomization (PAIR) study trial group. Immediate versus delayed IUD insertion after uterine aspiration. N Engl J Med 2011;364:2208-17.
2. Kelekci S, Kelekci KH, Yilmaz B. Effects of levonorgestrel-releasing intrauterine system and T380A intrauterine copper device on dysmenorrhea and days of bleeding in women with and without adenomyosis. Contraception 2012;86:458-63.
3. Raccah-Tebeka B, Plu-Bureau G. Contraception du post-partum : recommandations pour la pratique clinique. J Gynecol Obstet Biol Reprod (Paris) 2015;44:1127-34.
4. Palomba S, Falbo A, Di Cello A, Materazzo C, Zullo F. Nexplanon: the new implant for long-term contraception. A comprehensive descriptive review. Gynecol Endocrinol 2012;28:710-21.
5. Winner B, Peipert JF, Zhao Q, Buckel C, Madden T, Allsworth JE, Secura GM. Effectiveness of long-acting reversible contraception. N Engl J Med 2012;366:1998-2007.
6. World Health Organization. Medical eligibility criteria for contraceptive use. Fifth edition WHO 2015.
7. Haute Autorité de santé. Méthodes contraceptives: Focus sur les méthodes disponibles les plus efficaces. HAS, mars 2013. Mise à jour novembre 2017. www.has-sante.fr ou http://bit.ly/2FuI2z8
8. Farley TM, Rosenberg MJ, Rowe PJ, Chen JH, Meirik O. Intrauterine devices and pelvic inflammatory disease: an international perspective. Lancet 1992;339:785-8.
9. Birgisson NE, Zhao Q, Secura GM, Madden T, Peipert JF. Positive testing for Neisseria gonorrhoeae and Chlamydia trachomatis and the risk of pelvic inflammatory disease in IUD users. J Womens Health (Larchmt) 2015;24:354-9.
10. Lopez LM, Bernholc A, Hubacher D, Stuart G, Van Vliet HA. Immediate postpartum insertion of intrauterine device for contraception. Cochrane Database Syst Rev 2015;6:CD003036.
11. Bednarek PH, Creinin MD, Reeves MF, Cwiak C, Espey E, Jensen JT; Post-Aspiration IUD Randomization (PAIR) study trial group. Immediate versus delayed IUD insertion after uterine aspiration. N Engl J Med 2011;364:2208-17.