La prévalence du diabète gestationnel (DG) en France est estimée à environ 10 %, mais varie selon la population étudiée, en fonction des facteurs de risque (âge, surpoids, antécédents…) et d’éléments génétiques encore mal compris.
Une fois le diagnostic posé (v. encadré 1), sa prise en charge, multidisciplinaire – gynécologues-obstétriciens, médecins généralistes, endocrinologues-diabétologues, sage-femmes – a pour but de diminuer les risques pour la mère (HTA, césarienne, traumatisme périnéal) et pour l’enfant (macrosomie, mortalité, hypoglycémie, adiposité, prématurité). Les répercussions de ce diagnostic sur la santé mentale des patientes peuvent aussi être importantes, d’où la nécessité d’un accompagnement par les équipes soignantes.
La prise en charge repose tout d’abord sur des règles hygiénodiététiques, afin d’améliorer l’équilibre glycémique pour limiter les risques de complications, et de limiter la prise de poids et diminuer ainsi l’insulinorésistance.
Des glycémies capillaires pré- et postprandiales à chaque repas (4-6 fois/j) doivent être faites par autosurveillance, pendant 7 à 15 jours : si les objectifs glycémiques (v. encadré 2) ne sont pas atteints, une insulinothérapie est alors proposée, tout en poursuivant le contrôle alimentaire selon les mêmes principes (ci-dessous).
Quelle approche diététique ?
Un DG ne justifie aucune modification des besoins nutritionnels : ni augmentation, ni diminution ; mêmes besoins en micronutriments, vitamines et minéraux, par rapport à une grossesse habituelle. Le contrôle du poids reste identique.
Ainsi, plutôt que de prescrire un régime alimentaire, il s’agit de parvenir à une alimentation équilibrée normocalorique d’environ 1 800 à 2 000 kcal/j, avec 15 à 20 % de l’apport énergétique total (AET) de protéines, 40 à 50 % de glucides et 40 % de lipides.
Apports glucidiques suffisants, en 3 prises minimum
La tentation peut être grande, pour beaucoup de patientes, de réduire de manière excessive et dangereuse les apports en glucides, par crainte de l’insulinothérapie. Or les glucides sont une source énergétique indispensable au bon fonctionnement de l’organisme. La recherche d’un bon équilibre glycémique pendant la grossesse ne doit donc pas se faire au détriment de la couverture des besoins glucidiques.
Les apports recommandés chez la femme enceinte sont : 40 à 50 % de l’AET de glucides, incluant les produits sucrés (10 % de l’AET), soit 250 g de glucides pour une ration de 2 000 kcal/j, avec un minimum de 160 g/j.
Une répartition en minimum 3 repas semble le moyen le plus adapté pour à la fois couvrir les besoins nutritionnels, mieux répartir les apports glucidiques journaliers pour éviter les hyperglycémies postprandiales ainsi que les périodes de jeûne prolongées (> à 12 heures), et limiter néoglucogenèse et cétose.
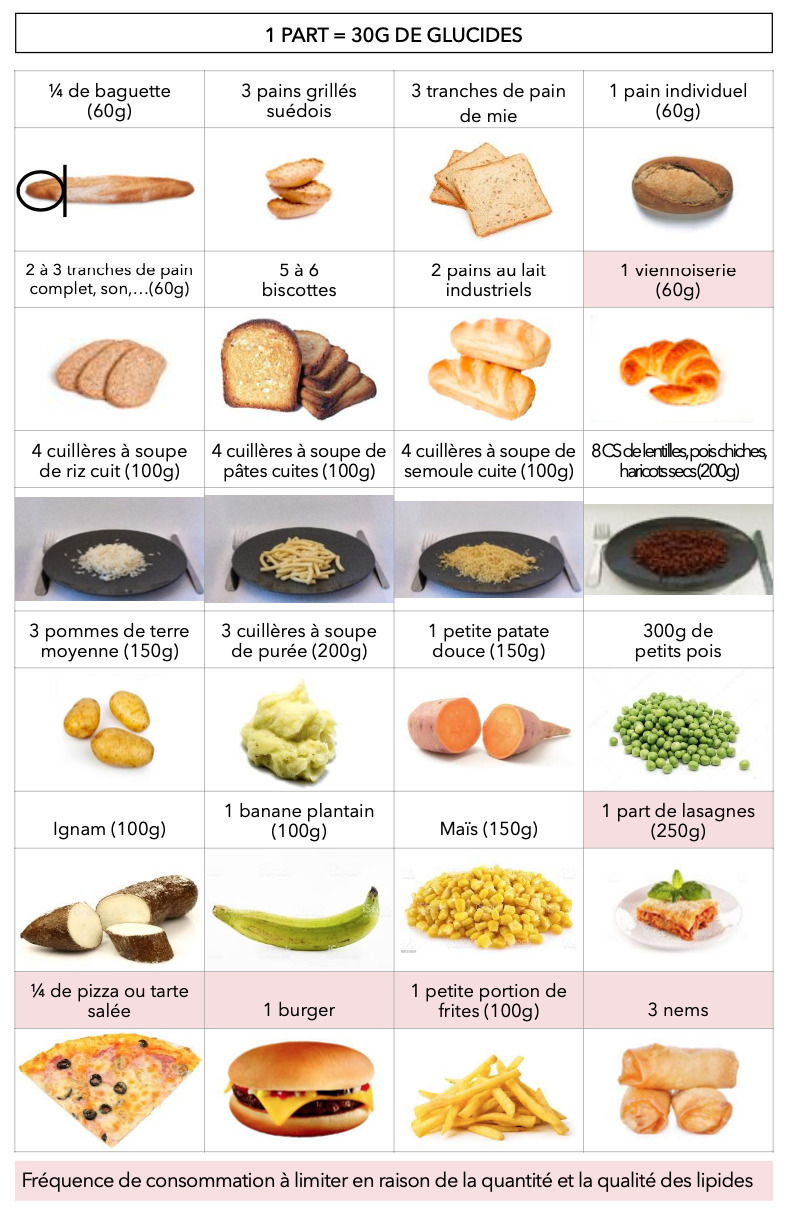
Un contrôle quantitatif et qualitatif est indispensable. La pratique des équivalences glucidiques (v. figures 1 à 3) permet une régularité tout en variant l’alimentation.
Privilégier les aliments à indice glycémique (IG) faible ou modéré (légumineuses, céréales complètes, légumes, fruits entiers...) tout en prenant en considération les préférences alimentaires de chaque patiente. Par ailleurs, pour simplifier les recommandations données aux patientes sans créer des interdits supplémentaires, retenir que la diminution de l’IG global d’un repas est possible en :
– associant les aliments glucidiques à des aliments riches en fibres ;
– privilégiant la consommation de préparations « maison » aux préparations industrielles transformées ;
– privilégiant les aliments entiers ou en morceaux plutôt qu’une texture moulinée ou hachée.
Des exemples de menus sont proposés dans la figure 4.
Produits sucrés : pas interdits mais à contrôler
Il n’y a aucune interdiction à la consommation de produits sucrés en quantité limitée (10 % de l’AET), soit 50 g maximum de glucides apportés par ces produits pour une ration de 2 000 kcal/j.
Il s’agit des aliments contenant du saccharose (sucre), glucose, fructose (hors fruits), tels que : sucre, bonbons, sirop d’agave (pour la plupart dépourvus d’effet rassasiant et d’intérêt nutritionnel : « calories vides »), et des aliments préparés contenant ces mêmes sucres : biscuits, chocolat, confiture, glaces, crèmes dessert, barres chocolatées, pâtisseries, etc., souvent riches en lipides et pouvant ainsi favoriser la prise de poids.
En pratique, leur consommation s’intègre à la ration glucidique journalière : ils sont donc consommés en remplacement d’un autre aliment glucidique. Même si le fruit reste à privilégier en fin de repas, il peut donc occasionnellement être remplacé par 2 boules de sorbet, un entremets, un laitage sucré... (v. équivalences glucidiques, figures 1 à 3).
En ce qui concerne les édulcorants et sucres de substitution, éviter ou limiter leur consommation est prudent, faute d’études concluantes et compte tenu de l’absence d’intérêt nutritionnel. Ils ne montrent un intérêt qu’en cas de consommation excessive de boissons sucrées (café et thé sucrés, soda, jus) : consommés de manière occasionnelle et en quantité contrôlée, édulcorants et boissons « light » peuvent être une alternative à celles-ci.
Besoins lipidiques : contrôler les quantités, privilégier les AGI
Du fait de leur apport énergétique important (9 kcal/g), donc de leur effet sur le poids, ne pas dépasser la limite supérieure recommandée : 30 à 45 % de l’AET, soit 80 à 90 g de lipides pour une ration de 2 000 kcal/j.
Différentes études ont mis en évidence les bénéfices d’une alimentation riche en acides gras insaturés (AGI) comparée à une alimentation riche en acides gras saturés (AGS) pour un apport calorique équivalent : diminution des glycémies à jeun et postprandiales, amélioration de la sensibilité à l’insuline ; en revanche, une alimentation riche en AGS entraîne un poids de naissance augmenté et une prise de poids plus importante durant la grossesse.
En pratique :
– limiter la consommation d’aliments riches en AGS : huile de palme, arachide et coco, saindoux, beurre, charcuterie, viandes grasses, biscuits apéritifs, pâtisseries, viennoiseries, fast-food ;
– privilégier les aliments riches en AGI : huile d’olive, colza ou noix, avocat, poissons gras, certains fruits oléagineux non salés (noix, amandes, pistaches, olives), sans dépasser la quantité recommandée (fig. 5).
Protéines : privilégier les moins riches en lipides
Les recommandations protidiques pour la femme enceinte sont de 10 à 15 % de l’AET (50 à 75 g de protéines pour une ration de 2 000 kcal/j), sans contrôle quantitatif spécifique. Toutefois, il convient de privilégier les moins riches en lipides (v. fig. 5).
Fractionner les repas ?
La répartition glucidique en minimum 3 repas par jour est recommandée. Cependant, si elle ne permet pas d’atteindre les objectifs glycémiques, le fractionnement (3 à 6 prises/j) peut être proposé en 2e intention en fonction :
– des habitudes de vie de la patiente ;
– de la sensation de satiété précoce due à la grossesse ;
– des nausées ;
– du comportement alimentaire (tendance au grignotage, alimentation compulsive...).
Attention : le fractionnement n’est pas une collation supplémentaire ni un grignotage mais le résultat du report d’une partie des glucides du repas précédent (v. fig. 6).
Activité physique : régulière et adaptée
Une activité physique régulière et adaptée, de 150 à 180 min/semaine sur minimum 3 jours, est conseillée à toutes les femmes enceintes (sauf en cas de contre-indications médicales). En cas de DG, plusieurs études montrent un effet bénéfique sur la diminution des glycémies pré- et postprandiales.
En pratique :
– privilégier la marche, la natation, le vélo d’appartement, la gymnastique douce, l’aquagym, les activités d’expression corporelle (sont déconseillées : activités physiques à risque de chute, de perte d’équilibre, de coups ou de déplacements brusques) ;
– effectuer au minimum 3 séances hebdomadaires de 45 à 60 minutes.
Dépistage du diabète gestationnel (DG)
- Dépistage ciblé en fonction des facteurs de risque : âge ≥ 35 ans, IMC ≥ 25 kg/m2, antécédents familiaux de diabète au 1er degré ou personnels de DG ou macrosomie.
Un DG doit être recherché en cas de découverte d’une macrosomie lors de l’échographie du 3e trimestre même si la femme n’a pas de facteur de risque.
- Méthode de dépistage du DG :
– Au 1er trimestre de grossesse : glycémie à jeun
Si elle est comprise entre 0,92 g/L (5,1 mmol/L) et 1,25 g/L, il s’agit d’un DG précoce (si ≥ 1,26 g/L : diabète de type 2).
– Entre 24 et 28e semaines d’aménorrhée : hyperglycémie provoquée par voie orale (HGPO) avec 75 g de glucose et mesure de la glycémie à 0, 1 et 2 heures
Il s’agit d’un DG si les valeurs glycémiques sont :
≥ 0,92 g/L (5,1 mmol/L) à jeun ;
≥ 1,80g/L (10 mmol/L) à 1 heure ;
≥ 1,53g/L (8,5 mmol/L) à 2 heures.
Une seule valeur pathologique suffit à poser le diagnostic.
Objectifs glycémiques durant la grossesse
À lire aussi :
Deruelle P. Item 255. Diabète gestationnel.Rev Prat 2021;71(6);661-8.

 Encadrés
Encadrés