En l’absence de définition précise et consensuelle, la maladie variqueuse peut être considérée comme l’ensemble des anomalies anatomiques et fonctionnelles des veines superficielles des membres inférieurs, qui sont responsables de manifestations cliniques variées.
Physiopathologie : incompétence valvulaire et remodelage de la paroi veineuse
La maladie variqueuse, ou insuffisance veineuse superficielle des membres inférieurs, correspond anatomiquement à une altération de la paroi veineuse et/ou du système valvulaire d’une ou plusieurs veines superficielles, ou de certains segments de ces veines.
L’altération des valvules veineuses, le plus souvent associée à la dilatation de la paroi veineuse, aboutit à une incompétence valvulaire responsable d’un reflux, qui caractérise la maladie variqueuse.
Les varices sont classiquement décrites cliniquement comme des veines sous-cutanées dilatées (d’un diamètre supérieur à 3 mm) sinueuses et palpables.1,2 Cette définition est toutefois insuffisante, car toutes les varices ne sont pas visibles, ni palpables, et certaines peuvent présenter un trajet rectiligne. À ce titre, l’écho-Doppler, qui permet d’étudier l’ensemble du réseau veineux superficiel et de mettre en évidence les reflux, est souvent nécessaire pour affirmer le diagnostic de maladie variqueuse.
La maladie variqueuse, qui concerne par définition le réseau veineux superficiel, peut s’intéresser à toutes ses composantes de façon isolée ou associée : les veines saphènes qui cheminent sous le fascia superficiel et, au-dessus du fascia superficiel, les branches afférentes des veines saphènes, jusqu’à leurs ramifications les plus distales au niveau intradermique. La maladie variqueuse peut aussi concerner des veines superficielles non connectées aux veines saphènes, ainsi que les veines perforantes, qui font communiquer les veines superficielles et les veines profondes.
Les pathologies du réseau veineux profond n’entrent pas dans le cadre de la maladie variqueuse. Toutefois, la maladie variqueuse peut être associée, voire être secondaire à une pathologie du réseau veineux profond, qu’il convient de savoir rechercher dans certaines circonstances.
Sur le plan physiopathologique, on observe histologiquement, au niveau des veines variqueuses, un remodelage de la paroi veineuse, avec une perte de l’élastine et du collagène, une fibrose et un épaississement de la paroi dont la cause est très vraisemblablement liée à des phénomènes inflammatoires qui mettent en jeu les cellules endothéliales.
Ces lésions aboutissent à une incompétence valvulaire, qui entraîne une dysfonction du réseau veineux superficiel avec l’apparition d’un reflux à l’origine d’une hypertension veineuse, en particulier en position debout et à la marche.3
La progression de la maladie variqueuse se fait plus souvent des veines les plus distales vers les veines les plus proximales, suivant une progression ascendante que l’inverse. On observe aussi des atteintes multifocales en fonction de la distribution des valvules incompétentes.
L’hyperpression veineuse observée au niveau des veines variqueuses peut retentir, chez certains patients, sur la microcirculation cutanée, en particulier si l’atteinte valvulaire concerne aussi les petites veines sous- et intradermiques. On peut observer dans ce cas des modifications morphologiques des vaisseaux capillaires (dilatation, allongement). La dysfonction de l’endothélium des vaisseaux capillaires et des veinules post-capillaires conduit à l’apparition d’œdème et de troubles trophiques.
L’altération des valvules veineuses, le plus souvent associée à la dilatation de la paroi veineuse, aboutit à une incompétence valvulaire responsable d’un reflux, qui caractérise la maladie variqueuse.
Les varices sont classiquement décrites cliniquement comme des veines sous-cutanées dilatées (d’un diamètre supérieur à 3 mm) sinueuses et palpables.1,2 Cette définition est toutefois insuffisante, car toutes les varices ne sont pas visibles, ni palpables, et certaines peuvent présenter un trajet rectiligne. À ce titre, l’écho-Doppler, qui permet d’étudier l’ensemble du réseau veineux superficiel et de mettre en évidence les reflux, est souvent nécessaire pour affirmer le diagnostic de maladie variqueuse.
La maladie variqueuse, qui concerne par définition le réseau veineux superficiel, peut s’intéresser à toutes ses composantes de façon isolée ou associée : les veines saphènes qui cheminent sous le fascia superficiel et, au-dessus du fascia superficiel, les branches afférentes des veines saphènes, jusqu’à leurs ramifications les plus distales au niveau intradermique. La maladie variqueuse peut aussi concerner des veines superficielles non connectées aux veines saphènes, ainsi que les veines perforantes, qui font communiquer les veines superficielles et les veines profondes.
Les pathologies du réseau veineux profond n’entrent pas dans le cadre de la maladie variqueuse. Toutefois, la maladie variqueuse peut être associée, voire être secondaire à une pathologie du réseau veineux profond, qu’il convient de savoir rechercher dans certaines circonstances.
Sur le plan physiopathologique, on observe histologiquement, au niveau des veines variqueuses, un remodelage de la paroi veineuse, avec une perte de l’élastine et du collagène, une fibrose et un épaississement de la paroi dont la cause est très vraisemblablement liée à des phénomènes inflammatoires qui mettent en jeu les cellules endothéliales.
Ces lésions aboutissent à une incompétence valvulaire, qui entraîne une dysfonction du réseau veineux superficiel avec l’apparition d’un reflux à l’origine d’une hypertension veineuse, en particulier en position debout et à la marche.3
La progression de la maladie variqueuse se fait plus souvent des veines les plus distales vers les veines les plus proximales, suivant une progression ascendante que l’inverse. On observe aussi des atteintes multifocales en fonction de la distribution des valvules incompétentes.
L’hyperpression veineuse observée au niveau des veines variqueuses peut retentir, chez certains patients, sur la microcirculation cutanée, en particulier si l’atteinte valvulaire concerne aussi les petites veines sous- et intradermiques. On peut observer dans ce cas des modifications morphologiques des vaisseaux capillaires (dilatation, allongement). La dysfonction de l’endothélium des vaisseaux capillaires et des veinules post-capillaires conduit à l’apparition d’œdème et de troubles trophiques.
Signes cliniques très variables selon les patients, caractérisés par la classification CEAP
La présentation clinique des patients souffrant de maladie variqueuse est très variable.
Elle est décrite dans la classification CEAP (tableau ) qui caractérise la maladie veineuse superficielle en fonction de sa présentation clinique (C) mais aussi de son étiologie (E) et de ses caractéristiques anatomiques (A) et physiopathologiques (P).4
Elle est décrite dans la classification CEAP (
Classification C1
Les télangiectasies et les varices réticulaires sont classifiées C1.
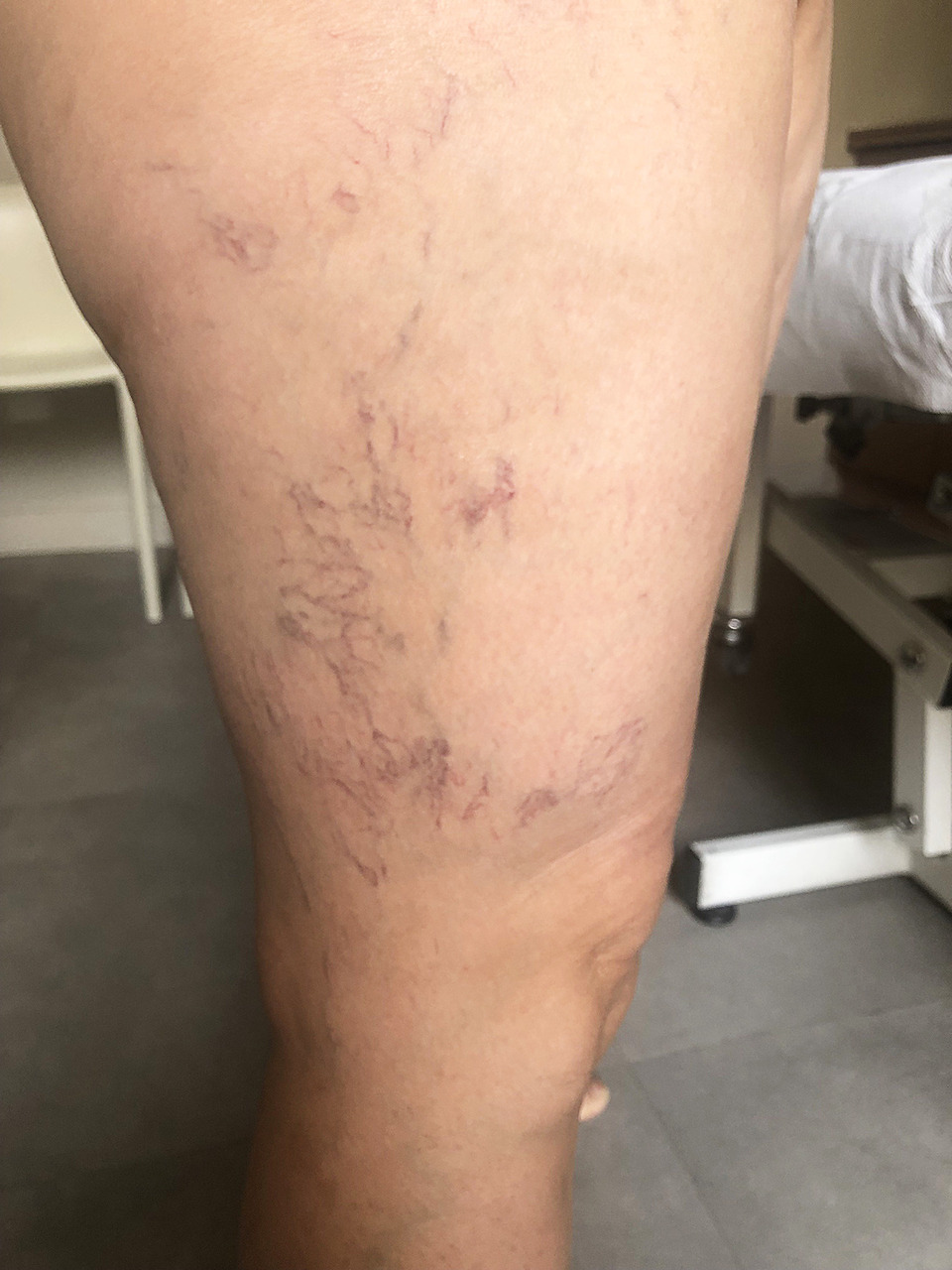
Les télangiectasies sont des veinules intradermiques dilatées de moins de 1 mm de diamètre. Souvent qualifiées de varicosités, elles apparaissent isolées, ramifiées ou en nappe. Elles sont de couleur bleue ou rouge en fonction du calibre de la veinule atteinte. Plus fréquentes chez les femmes que chez les hommes, elles siègent préférentiellement à la face latérale des cuisses, à la face médiale des genoux, et au niveau des chevilles (fig. 1 ).
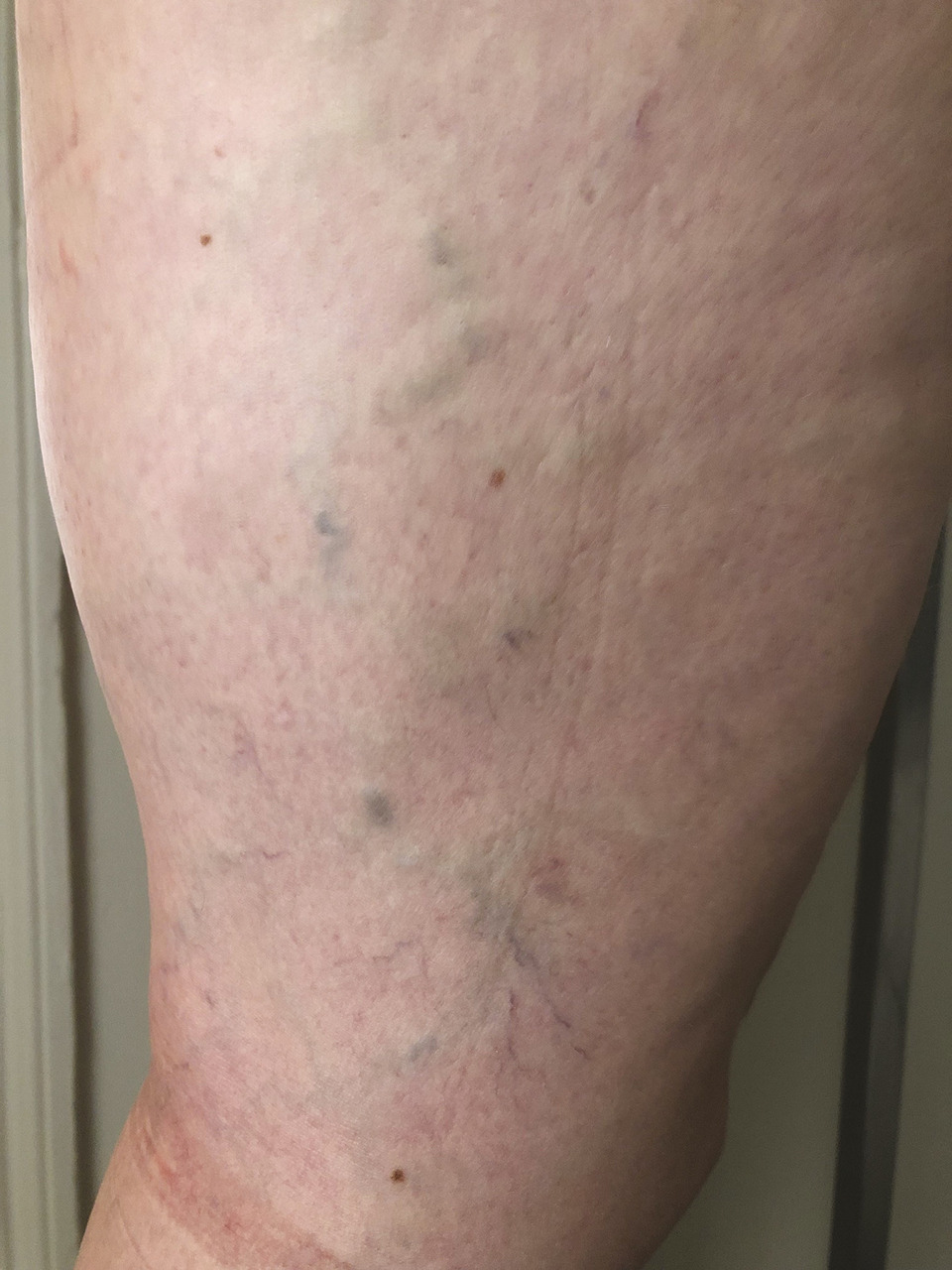
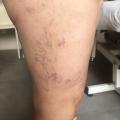
Les varices réticulaires correspondent à une dilatation pathologique de veines hypodermiques dont le calibre reste inférieur à 3 mm. De couleur bleue, elles ont le plus souvent un trajet sinueux et s’observent surtout chez les femmes à la face latérale des cuisses et/ou des jambes, ou à la face postérieure des cuisses jusqu’au creux poplité (fig. 2 ).
Les télangiectasies sont des veinules intradermiques dilatées de moins de 1 mm de diamètre. Souvent qualifiées de varicosités, elles apparaissent isolées, ramifiées ou en nappe. Elles sont de couleur bleue ou rouge en fonction du calibre de la veinule atteinte. Plus fréquentes chez les femmes que chez les hommes, elles siègent préférentiellement à la face latérale des cuisses, à la face médiale des genoux, et au niveau des chevilles (
Les varices réticulaires correspondent à une dilatation pathologique de veines hypodermiques dont le calibre reste inférieur à 3 mm. De couleur bleue, elles ont le plus souvent un trajet sinueux et s’observent surtout chez les femmes à la face latérale des cuisses et/ou des jambes, ou à la face postérieure des cuisses jusqu’au creux poplité (
Classification C2
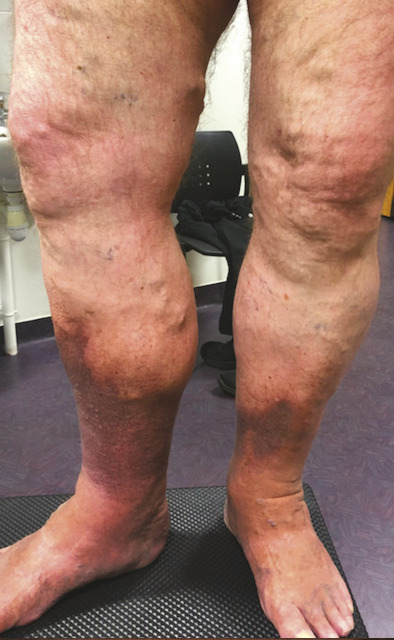
Les varices sont classifiées C2. Elles correspondent à une dilatation pathologique – de plus de 3 mm – de veines superficielles qui peut concerner les veines saphènes, les veines tributaires des veines saphènes ou des veines dites non saphènes, sans connexion avec le réseau veineux saphène.
Du fait de la profondeur du trajet des veines saphènes dans le tissu sous-cutané, en dessous du fascia superficiel, leur dilatation n’est le plus souvent pas cliniquement visible, sauf en cas de dilatation anévrismale localisée ou en racine de cuisse chez les sujets maigres.
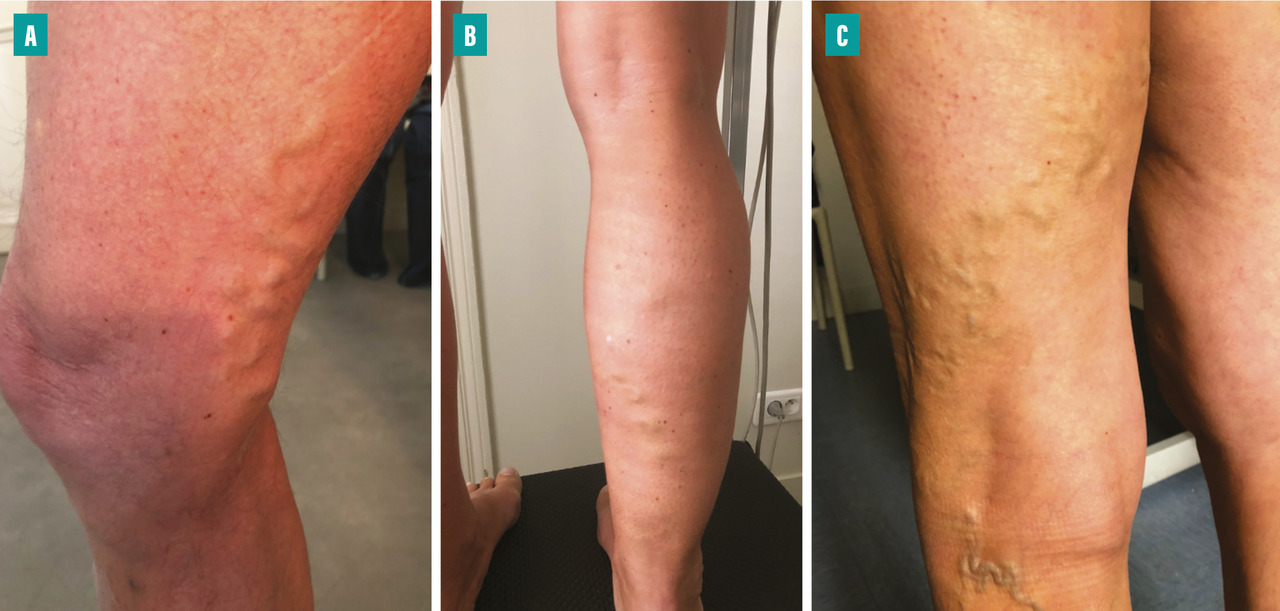
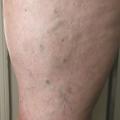
Les varices cliniquement visibles concernent donc le plus souvent les veines tributaires des veines saphènes ou des veines non saphènes qui cheminent au-dessus du fascia superficiel. Elles apparaissent comme des veines dilatées au trajet sinueux. Si elles s’observent plus souvent au niveau jambier, elles peuvent apparaître à tout niveau aux membres inférieurs. Leur localisation oriente sur leur origine (fig. 3 ).
Du fait de la profondeur du trajet des veines saphènes dans le tissu sous-cutané, en dessous du fascia superficiel, leur dilatation n’est le plus souvent pas cliniquement visible, sauf en cas de dilatation anévrismale localisée ou en racine de cuisse chez les sujets maigres.
Les varices cliniquement visibles concernent donc le plus souvent les veines tributaires des veines saphènes ou des veines non saphènes qui cheminent au-dessus du fascia superficiel. Elles apparaissent comme des veines dilatées au trajet sinueux. Si elles s’observent plus souvent au niveau jambier, elles peuvent apparaître à tout niveau aux membres inférieurs. Leur localisation oriente sur leur origine (
Classification C3
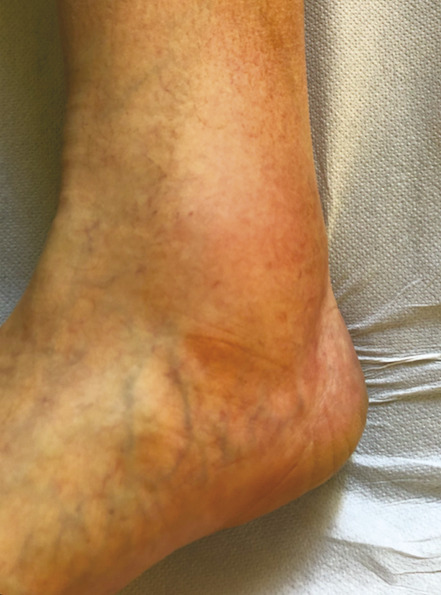
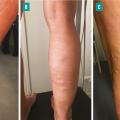
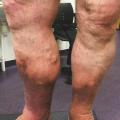
L’œdème veineux est classifié C3. Il est classiquement situé au niveau de la cheville, voire au tiers inférieur de la jambe (fig. 4 ). Il s’agit d’un œdème qui se majore au fil de la journée (œdème vespéral) et qui est favorisé par la station debout prolongée et par la chaleur. Il témoigne du retentissement tissulaire de l’hyperpression veineuse secondaire à la maladie variqueuse.
Classification C4
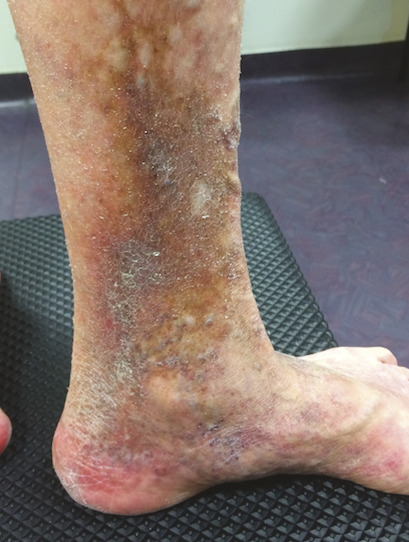
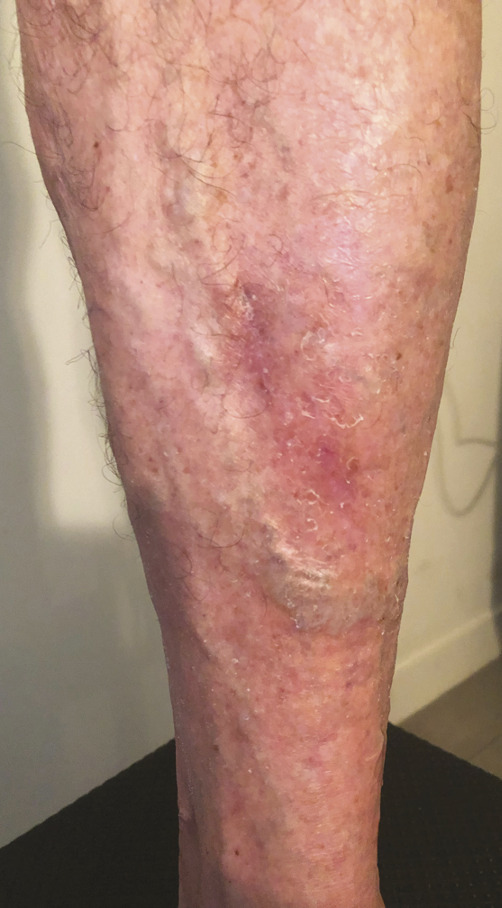
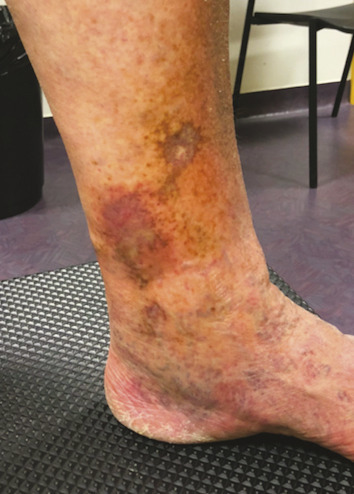
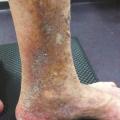
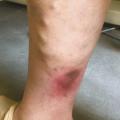
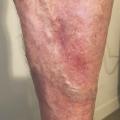
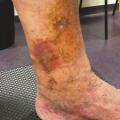
Ce retentissement tissulaire peut être plus important avec la survenue de troubles trophiques qui peuvent intéresser la peau et le tissu sous-cutané et sont classifiés C4 : dermite ocre qui apparaît au tiers inférieur de jambe (fig. 5 ), dermite de stase circonscrite en regard d’un trajet variqueux ou plus diffuse au niveau de la jambe et, dans les stades encore plus avancés, hypodermite scléreuse (C4b) siégeant au-dessus de la cheville au tiers distal et moyen de la jambe (fig. 6 et 7). Une atrophie blanche est aussi possible ; elle se traduit par une zone cicatricielle le plus souvent à la face médiale du tiers inférieur de la jambe.
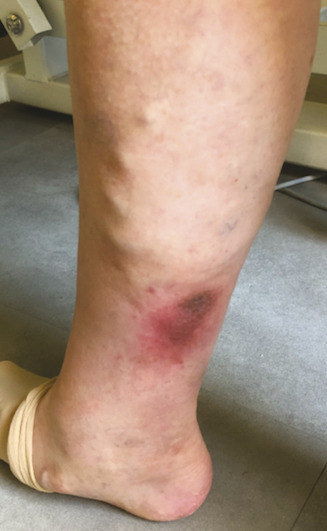
L’eczéma (C4a) est une autre manifestation cutanée fréquemment observée qui survient sur un trajet variqueux, le plus souvent au niveau jambier (fig. 8 ).
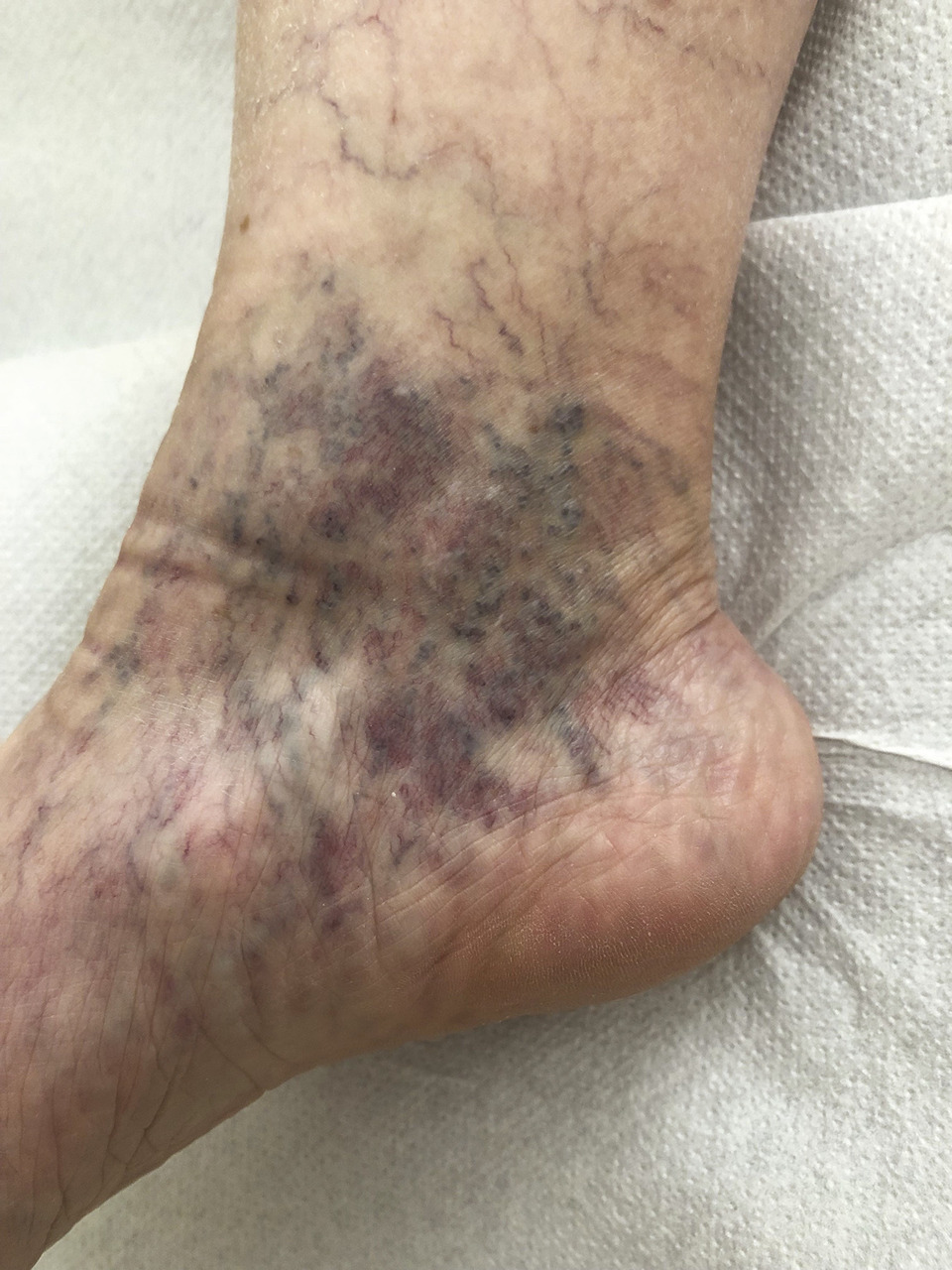
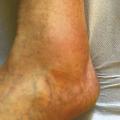
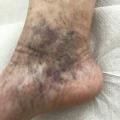
La corona phlebectatica (C4c) constitue un signe de gravité de la maladie variqueuse qui expose au risque de décompensation tissulaire. Elle s’observe au niveau périmalléolaire interne sous la forme d’un amas en couronne de télangiectasies associées à une dilatation de capillaires et de veinules sous-cutanées réalisant des formations cupuliformes et des taches de stase (fig. 9).
L’eczéma (C4a) est une autre manifestation cutanée fréquemment observée qui survient sur un trajet variqueux, le plus souvent au niveau jambier (
La corona phlebectatica (C4c) constitue un signe de gravité de la maladie variqueuse qui expose au risque de décompensation tissulaire. Elle s’observe au niveau périmalléolaire interne sous la forme d’un amas en couronne de télangiectasies associées à une dilatation de capillaires et de veinules sous-cutanées réalisant des formations cupuliformes et des taches de stase (fig. 9).
Classifications C5 et C6
Le stade C5 de la classification CEAP correspond à un ulcère veineux cicatrisé, le stade C6 à un ulcère ouvert et le C6r à un ulcère ouvert récidivant.
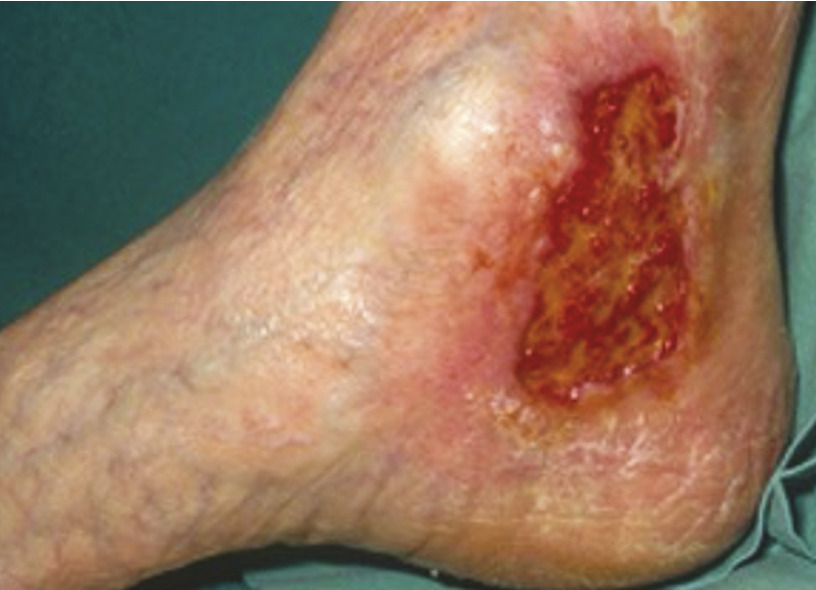
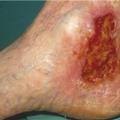
L’ulcère de jambe (C6) constitue la complication tissulaire ultime de la maladie variqueuse. Il est très majoritairement situé dans la région malléolaire interne (fig. 1 0). De taille variable, il peut s’étendre jusqu’à devenir circonférentiel.
Après la guérison de l’ulcère (C5) peuvent apparaître des lésions cutanées cicatricielles à type d’atrophie blanche (fig. 11).
L’ulcère de jambe (C6) constitue la complication tissulaire ultime de la maladie variqueuse. Il est très majoritairement situé dans la région malléolaire interne (
Après la guérison de l’ulcère (C5) peuvent apparaître des lésions cutanées cicatricielles à type d’atrophie blanche (fig. 11).
Symptômes fonctionnels non spécifiques
Les symptômes fonctionnels sont très variés et non spécifiques. Leur intensité est très diverse elle aussi, avec des patients asymptomatiques et d’autres dont les symptômes vont jusqu’à altérer la qualité de vie, sans corrélation systématique avec les anomalies cliniques.
Les patients peuvent rapporter des sensations de lourdeur, de pesanteur, de fourmillement, de brûlures, d’impatiences et aussi de douleurs en regard des trajets variqueux (phlébalgies).
Plus que la nature des symptômes, c’est leur mode de survenue et les circonstances dans lesquelles ils s’observent qui orientent vers une origine veineuse.
Les symptômes veineux sont, comme l’œdème, généralement déclenchés et aggravés par le piétinement, la station debout prolongée, la chaleur ; ils surviennent préférentiellement chez les femmes lors de la période prémenstruelle. Ils se majorent au fil de la journée. Ils sont, à l’inverse, soulagés par le froid, la surélévation des membres inférieurs, la marche et le port d’une compression élastique.
Les signes cliniques peuvent être isolés, combinés, ou absents.
Parallèlement, la maladie variqueuse peut aussi rester asymptomatique sur le plan fonctionnel. Dans tous les cas, l’examen clinique doit donc être complété par écho-Doppler.
Les patients peuvent rapporter des sensations de lourdeur, de pesanteur, de fourmillement, de brûlures, d’impatiences et aussi de douleurs en regard des trajets variqueux (phlébalgies).
Plus que la nature des symptômes, c’est leur mode de survenue et les circonstances dans lesquelles ils s’observent qui orientent vers une origine veineuse.
Les symptômes veineux sont, comme l’œdème, généralement déclenchés et aggravés par le piétinement, la station debout prolongée, la chaleur ; ils surviennent préférentiellement chez les femmes lors de la période prémenstruelle. Ils se majorent au fil de la journée. Ils sont, à l’inverse, soulagés par le froid, la surélévation des membres inférieurs, la marche et le port d’une compression élastique.
Les signes cliniques peuvent être isolés, combinés, ou absents.
Parallèlement, la maladie variqueuse peut aussi rester asymptomatique sur le plan fonctionnel. Dans tous les cas, l’examen clinique doit donc être complété par écho-Doppler.
Affirmer le diagnostic par l’écho-Doppler
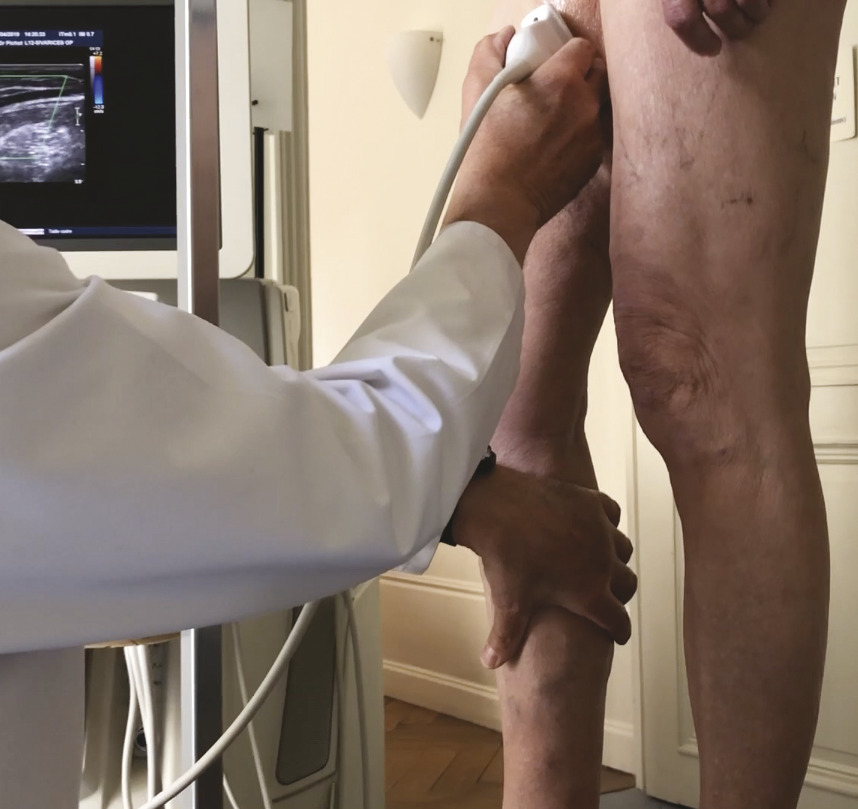
L’écho-Doppler est parfois nécessaire pour affirmer le diagnostic de la maladie variqueuse chez les patients dont l’examen clinique reste non conclusif, et il est, dans tous les cas, indispensable pour caractériser précisément la maladie variqueuse – évaluer sa nature, son extension et sa sévérité – et, sur cette base, définir les modalités thérapeutiques à envisager.
Par ailleurs, l’écho-Doppler est parfois nécessaire pour distinguer un réseau veineux sain mais très dilaté, chez certains sportifs en particulier, de varices vraies avec reflux.
L’écho-Doppler est indispensable pour analyser le réseau veineux profond en cas d’insuffisance veineuse chronique chez des patients présentant un œdème ou des troubles trophiques afin de ne pas méconnaître une maladie post-thrombotique sous-jacente associée.
Enfin, dans le cadre de la maladie post-thrombotique, on peut voir se développer un réseau veineux superficiel dilaté et sinueux qui peut être pris cliniquement pour des varices banales mais qui, en réalité, correspond à des veines collatérales, non refluantes, réalisant un réseau de suppléance pour pallier un obstacle au niveau des veines profondes.
Sur le plan technique, l’écho-Doppler doit être réalisé avec une sonde échographique adaptée (sonde linéaire de haute résolution) en utilisant des réglages échographiques spécifiques.
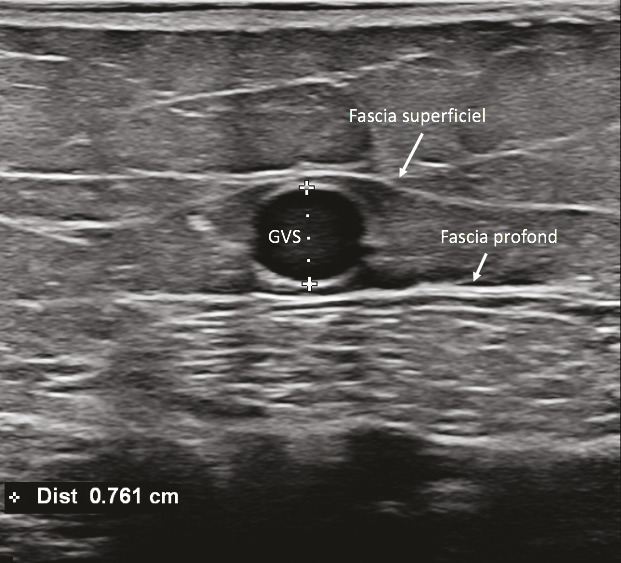
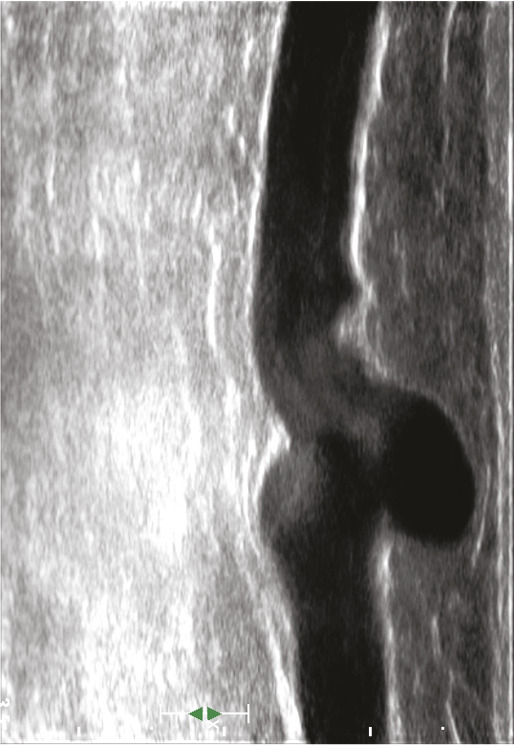
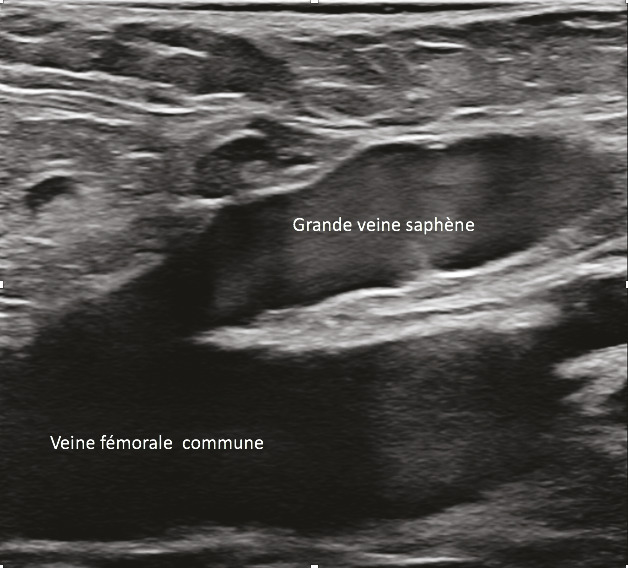
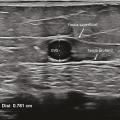
L’échographie en mode B, qui fournit une simple imagerie tissulaire, est utilisée pour identifier le réseau veineux superficiel, analyser les trajets veineux, mesurer le diamètre des veines pathologiques et analyser leur paroi et leur système valvulaire (fig. 12 et 13).
Le reflux veineux ne peut être affirmé qu’avec l’écho-Doppler couleur ou pulsé.
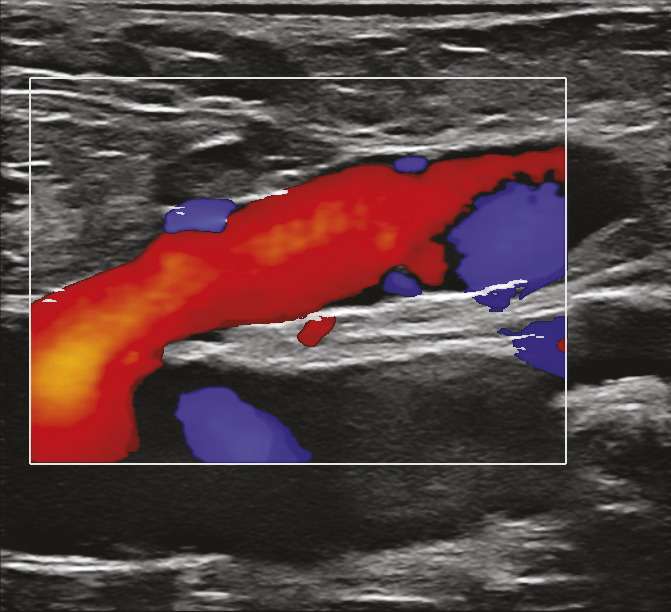
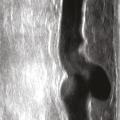
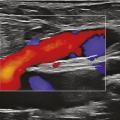
L’écho-Doppler couleur fournit une image des flux qui se superpose à l’image échographique. Cette technique permet d’analyser le sens d’écoulement des flux et leur vitesse de façon semi-quantitative. Par convention, les flux qui se dirigent vers la sonde échographique sont colorisés en rouge et ceux qui fuient la sonde échographique en bleu. Dans les veines saines, le bon fonctionnement du système valvulaire n’autorise qu’un écoulement antérograde en direction du cœur (colorisé en bleu compte tenu de l’orientation de la sonde échographique) dans le système veineux superficiel et profond. Du fait de l’incompétence valvulaire dans les veines variqueuses, on observe, après mobilisation de la colonne sanguine dans le sens antérograde, un reflux colorisé en rouge (fig. 14).
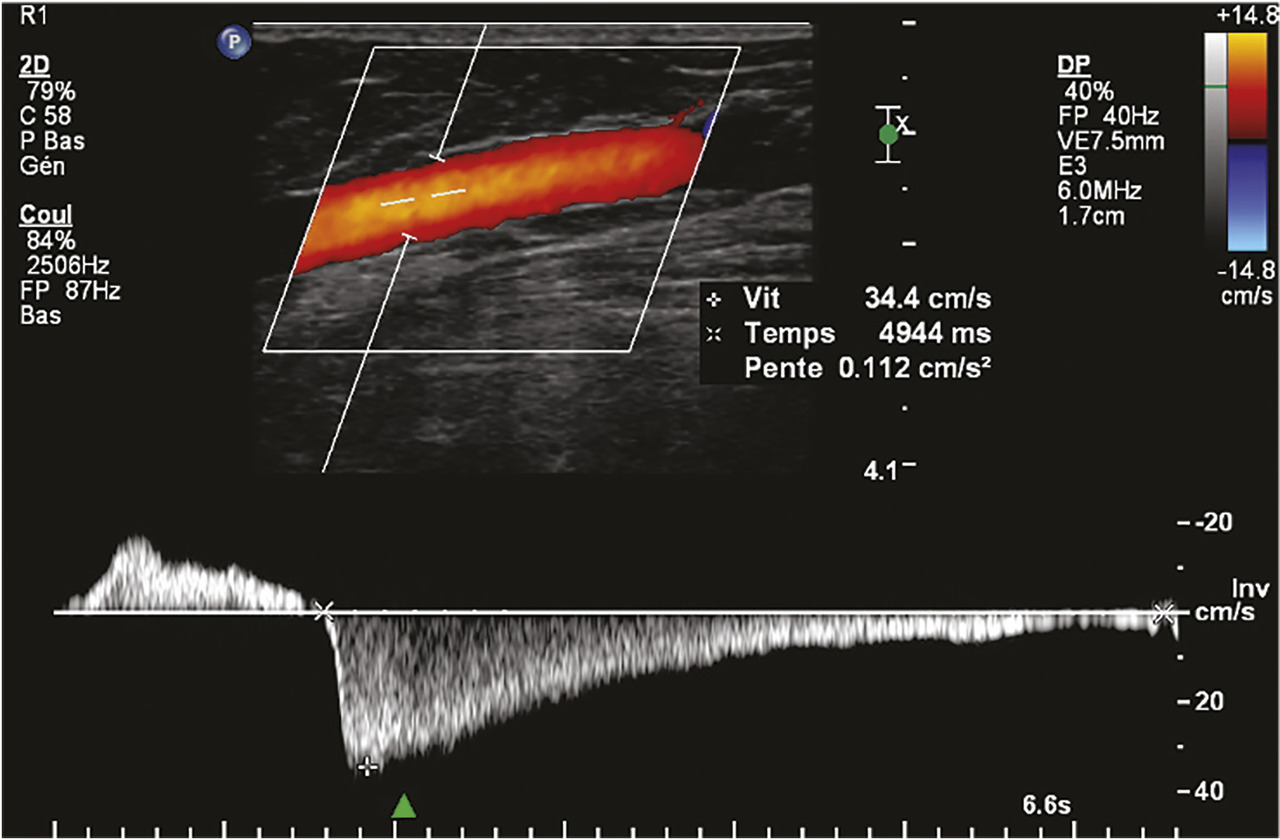
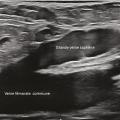
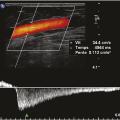
L’écho-Doppler pulsé, qui fournit un spectre précis des vitesses circulatoires, permet d’analyser plus finement les caractéristiques du reflux et d’en faire la quantification (fig. 1 5). La recherche d’un reflux s’effectue chez un patient en position debout, idéalement installé sur un tabouret de phlébologie. Elle fait appel à diverses manœuvres de provocation du reflux avec principalement la manœuvre de compression-relâchement du mollet (fig. 1 6). La compression du mollet provoque une chasse veineuse qui mobilise la colonne sanguine du réseau veineux superficiel (et profond) dans le sens physiologique antérograde. Lors du relâchement de cette compression, la mobilisation de la colonne sanguine s’interrompt. Si le système valvulaire est efficient, il s’oppose à l’effet gravitationnel et la colonne sanguine s’immobilise. Si le système valvulaire est incompétent, un reflux apparaît. La manœuvre de Valsalva est aussi utilisée pour détecter l’existence d’un reflux.
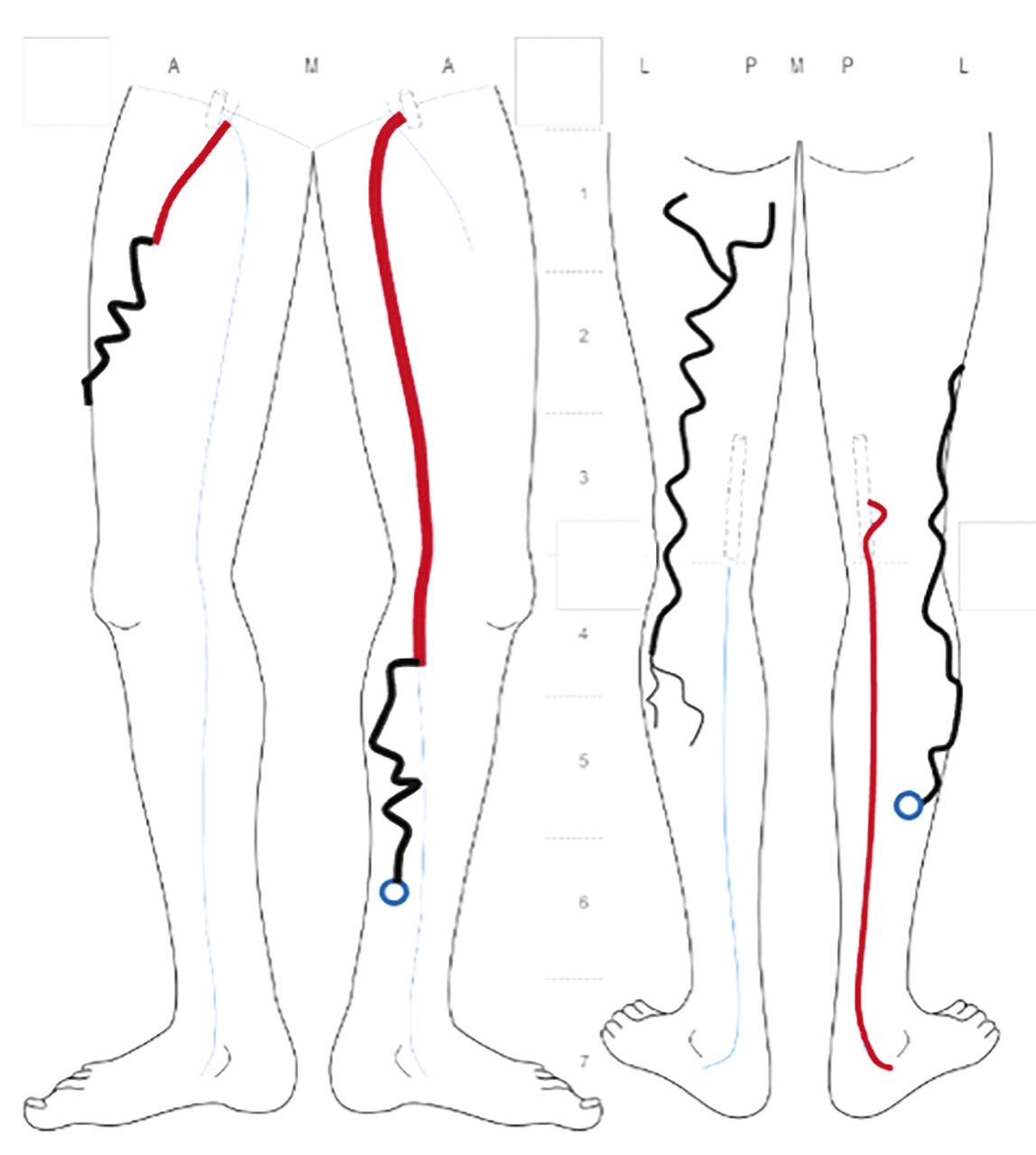
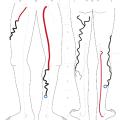
À l’issue de l’écho-Doppler et parallèlement au compte-rendu de l’examen, est élaborée une cartographie veineuse qui représente de façon graphique les données écho-anatomiques et hémodynamiques recueillies au cours de l’écho-Doppler, qui peuvent être particulièrement complexes. Cette cartographie est indispensable à la bonne réalisation technique des traitements interventionnels éventuellement décidés, au suivi thérapeutique et à l’analyse de l’évolutivité de la maladie variqueuse (fig. 1 7).
Par ailleurs, l’écho-Doppler est parfois nécessaire pour distinguer un réseau veineux sain mais très dilaté, chez certains sportifs en particulier, de varices vraies avec reflux.
L’écho-Doppler est indispensable pour analyser le réseau veineux profond en cas d’insuffisance veineuse chronique chez des patients présentant un œdème ou des troubles trophiques afin de ne pas méconnaître une maladie post-thrombotique sous-jacente associée.
Enfin, dans le cadre de la maladie post-thrombotique, on peut voir se développer un réseau veineux superficiel dilaté et sinueux qui peut être pris cliniquement pour des varices banales mais qui, en réalité, correspond à des veines collatérales, non refluantes, réalisant un réseau de suppléance pour pallier un obstacle au niveau des veines profondes.
Sur le plan technique, l’écho-Doppler doit être réalisé avec une sonde échographique adaptée (sonde linéaire de haute résolution) en utilisant des réglages échographiques spécifiques.
L’échographie en mode B, qui fournit une simple imagerie tissulaire, est utilisée pour identifier le réseau veineux superficiel, analyser les trajets veineux, mesurer le diamètre des veines pathologiques et analyser leur paroi et leur système valvulaire (fig. 12 et 13).
Le reflux veineux ne peut être affirmé qu’avec l’écho-Doppler couleur ou pulsé.
L’écho-Doppler couleur fournit une image des flux qui se superpose à l’image échographique. Cette technique permet d’analyser le sens d’écoulement des flux et leur vitesse de façon semi-quantitative. Par convention, les flux qui se dirigent vers la sonde échographique sont colorisés en rouge et ceux qui fuient la sonde échographique en bleu. Dans les veines saines, le bon fonctionnement du système valvulaire n’autorise qu’un écoulement antérograde en direction du cœur (colorisé en bleu compte tenu de l’orientation de la sonde échographique) dans le système veineux superficiel et profond. Du fait de l’incompétence valvulaire dans les veines variqueuses, on observe, après mobilisation de la colonne sanguine dans le sens antérograde, un reflux colorisé en rouge (fig. 14).
L’écho-Doppler pulsé, qui fournit un spectre précis des vitesses circulatoires, permet d’analyser plus finement les caractéristiques du reflux et d’en faire la quantification (
À l’issue de l’écho-Doppler et parallèlement au compte-rendu de l’examen, est élaborée une cartographie veineuse qui représente de façon graphique les données écho-anatomiques et hémodynamiques recueillies au cours de l’écho-Doppler, qui peuvent être particulièrement complexes. Cette cartographie est indispensable à la bonne réalisation technique des traitements interventionnels éventuellement décidés, au suivi thérapeutique et à l’analyse de l’évolutivité de la maladie variqueuse (
Quand adresser au médecin vasculaire ?
La maladie variqueuse, dont l’expression clinique est très variée, amène les patients à consulter pour divers motifs : raisons esthétiques, gêne fonctionnelle, inquiétude vis-à-vis de l’apparition des signes physiques objectifs (varices, œdème, troubles trophiques cutanés) et en cas d’antécédents variqueux familiaux.
Le médecin vasculaire établit, dans tous les cas, un diagnostic précis de la maladie veineuse chronique et répond à la demande des patients.
À l’inverse, certains patients ont des signes objectifs de maladie veineuse chronique qu’ils négligent et il est fondamental d’en faire un diagnostic de gravité précis pour prévenir et éviter l’évolution vers des troubles trophiques.
Devant des télangiectasies isolées, le médecin vasculaire peut proposer un traitement par microsclérose ou laser cutané pour répondre, le cas échéant, à la demande esthétique du patient. Dans un tel contexte, un écho-Doppler du réseau veineux superficiel est justifié pour rechercher l’existence de varices sous-jacentes, non détectables cliniquement et qui justifieraient une autre approche thérapeutique.
En cas de signes fonctionnels évocateurs de maladie variqueuse, et même sans signe objectif de maladie variqueuse, il est là encore justifié de réaliser un écho-Doppler du réseau veineux superficiel et profond.
Le médecin vasculaire établit, dans tous les cas, un diagnostic précis de la maladie veineuse chronique et répond à la demande des patients.
À l’inverse, certains patients ont des signes objectifs de maladie veineuse chronique qu’ils négligent et il est fondamental d’en faire un diagnostic de gravité précis pour prévenir et éviter l’évolution vers des troubles trophiques.
Devant des télangiectasies isolées, le médecin vasculaire peut proposer un traitement par microsclérose ou laser cutané pour répondre, le cas échéant, à la demande esthétique du patient. Dans un tel contexte, un écho-Doppler du réseau veineux superficiel est justifié pour rechercher l’existence de varices sous-jacentes, non détectables cliniquement et qui justifieraient une autre approche thérapeutique.
En cas de signes fonctionnels évocateurs de maladie variqueuse, et même sans signe objectif de maladie variqueuse, il est là encore justifié de réaliser un écho-Doppler du réseau veineux superficiel et profond.
Orientation selon la sévérité
Face à des varices avérées, un examen clinique détaillé et un écho-Doppler s’imposent afin de déterminer une conduite à tenir thérapeutique précise et adaptée. Des varices peu étendues, sans gêne fonctionnelle ni esthétique, peuvent ne relever que d’un seul traitement médical reposant sur de simples mesures préventives de bonne hygiène veineuse, et éventuellement sur le port d’une compression médicale.
La prise en charge des varices responsables d’une gêne fonctionnelle, et/ou esthétique, fait généralement appel à un traitement invasif comme la sclérose à la mousse échoguidée, les traitements d’ablation thermique endoveineuse comme le laser et la radiofréquence, et, dans certains cas, des phlébectomies. Le choix du traitement le plus adapté et de ses modalités de réalisation est dicté par la nature du réseau variqueux dont seul l’écho-Doppler peut faire une analyse précise.
Devant un œdème isolé, plutôt vespéral, sans élément d’orientation vers une autre pathologie, il est justifié, là encore, de réaliser un écho-Doppler à la recherche d’une maladie variqueuse. Cet examen peut montrer des signes objectifs d’œdème ou mettre en évidence différents diagnostics différentiels tels qu’un lipœdème ou un lymphœdème.
Des varices associées à une corona phlebectatica ou à un œdème, qui sont des marqueurs de risque de complication cutanée, doivent impérativement conduire à un avis spécialisé en vue d’une prise en charge thérapeutique de la maladie variqueuse afin d’éviter la survenue de troubles trophiques.
Enfin, devant l’existence de troubles trophiques cutanés, l’écho-Doppler permet d’analyser le réseau veineux superficiel et profond. Il doit orienter vers un traitement invasif du réseau veineux superficiel s’il est pathologique et vers une prise en charge thérapeutique plus complexe en cas de maladie post-phlébitique, obstructive notamment.
La prise en charge des varices responsables d’une gêne fonctionnelle, et/ou esthétique, fait généralement appel à un traitement invasif comme la sclérose à la mousse échoguidée, les traitements d’ablation thermique endoveineuse comme le laser et la radiofréquence, et, dans certains cas, des phlébectomies. Le choix du traitement le plus adapté et de ses modalités de réalisation est dicté par la nature du réseau variqueux dont seul l’écho-Doppler peut faire une analyse précise.
Devant un œdème isolé, plutôt vespéral, sans élément d’orientation vers une autre pathologie, il est justifié, là encore, de réaliser un écho-Doppler à la recherche d’une maladie variqueuse. Cet examen peut montrer des signes objectifs d’œdème ou mettre en évidence différents diagnostics différentiels tels qu’un lipœdème ou un lymphœdème.
Des varices associées à une corona phlebectatica ou à un œdème, qui sont des marqueurs de risque de complication cutanée, doivent impérativement conduire à un avis spécialisé en vue d’une prise en charge thérapeutique de la maladie variqueuse afin d’éviter la survenue de troubles trophiques.
Enfin, devant l’existence de troubles trophiques cutanés, l’écho-Doppler permet d’analyser le réseau veineux superficiel et profond. Il doit orienter vers un traitement invasif du réseau veineux superficiel s’il est pathologique et vers une prise en charge thérapeutique plus complexe en cas de maladie post-phlébitique, obstructive notamment.
Références
1. Porter JM, Moneta GL. Reporting standards in venous disease: An update. International Consensus Committee on Chronic Venous Disease. J Vasc Surg 1995; 21(4):635-45.
2. Eklöf B, Rutherford RB, Bergan JJ, Carpentier PH, Gloviczki P, Kistner RL, et al.; American Venous Forum International Ad Hoc Committee for Revision of the CEAP Classification. Revision of the CEAP classification for chronic venous disorders: Consensus statement. J Vasc Surg 2004; 40(6):1248-52.
3. De Maeseneer MG, Kakkos SK, Aherne T, Baekgaard N, Black S, Blomgren L, et al. Editor’s choice - European Society for Vascular Surgery (ESVS) 2022 Clinical practice guidelines on the management of chronic venous disease of the lower limbs. Eur J Vasc Endovasc Surg 2022; 63(2):184-267.
4. Lurie F, Passman M, Meisner M, Dalsing M, Masuda E, Welch H, et al. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord 2020; 8(3):342-52.
2. Eklöf B, Rutherford RB, Bergan JJ, Carpentier PH, Gloviczki P, Kistner RL, et al.; American Venous Forum International Ad Hoc Committee for Revision of the CEAP Classification. Revision of the CEAP classification for chronic venous disorders: Consensus statement. J Vasc Surg 2004; 40(6):1248-52.
3. De Maeseneer MG, Kakkos SK, Aherne T, Baekgaard N, Black S, Blomgren L, et al. Editor’s choice - European Society for Vascular Surgery (ESVS) 2022 Clinical practice guidelines on the management of chronic venous disease of the lower limbs. Eur J Vasc Endovasc Surg 2022; 63(2):184-267.
4. Lurie F, Passman M, Meisner M, Dalsing M, Masuda E, Welch H, et al. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord 2020; 8(3):342-52.
Dans cet article
- Physiopathologie : incompétence valvulaire et remodelage de la paroi veineuse
- Signes cliniques très variables selon les patients, caractérisés par la classification CEAP
- Symptômes fonctionnels non spécifiques
- Affirmer le diagnostic par l’écho-Doppler
- Quand adresser au médecin vasculaire ?
- Orientation selon la sévérité