Le terme de diarrhée provient du grec diarrhoia (διάρροια) qui signifie « écoulement » ou « flux de ventre ». Il s’agit d’un nom singulier ; on parle d’une diarrhée faite de plusieurs selles. Le trouble du transit chronique, incluant la diarrhée, est un motif fréquent de consultation en gastroentérologie, touchant une large partie de la population. Un sondage Ifop réalisé en 2021 estimait que 45 % de la population était atteinte d’un trouble digestif chronique et que 21 % avait un trouble du transit.1 On parle de diarrhée chronique lorsqu’elle dure depuis au moins quatre semaines. Les causes sont variées, allant d’une simple origine fonctionnelle à une pathologie sous-jacente plus sérieuse nécessitant une prise en charge spécifique. Comprendre les mécanismes en jeu et identifier les signes d’alarme est essentiel pour une stratégie diagnostique efficace.
Diarrhée : de quoi parle-t-on ?
La diarrhée est définie par une émission de selles trop fréquentes et/ou trop abondantes. Une diarrhée est classiquement définie par un poids de selles supérieure à la norme : plus de 300 g/j. Cette définition est, en pratique, difficile à utiliser. L’Organisation mondiale de la santé (OMS) retient donc une définition plus clinique fondée sur des selles trop nombreuses (plus de 3/j) et/ou liquides.2 On classe la diarrhée selon sa durée :
- aiguë en cas de durée de moins de deux semaines ;
- chronique si elle persiste au-delà de quatre semaines et justifie un bilan approfondi ;
- prolongée, en situation intermédiaire de transition entre diarrhée aiguë et chronique.
La diarrhée aiguë est, dans la plupart des cas, d’origine infectieuse. Il convient dans un premier temps d’évaluer son retentissement, d’éliminer des éléments de gravité (âges extrêmes, immunodépression, signes de déshydratation, sang dans les selles, diarrhée persistante sous traitement symptomatique) et de définir le contexte (retour de voyage, suspicion de toxi-infection alimentaire collective). En l’absence de ces éléments, aucun examen complémentaire n’est nécessaire et un traitement symptomatique suffit.
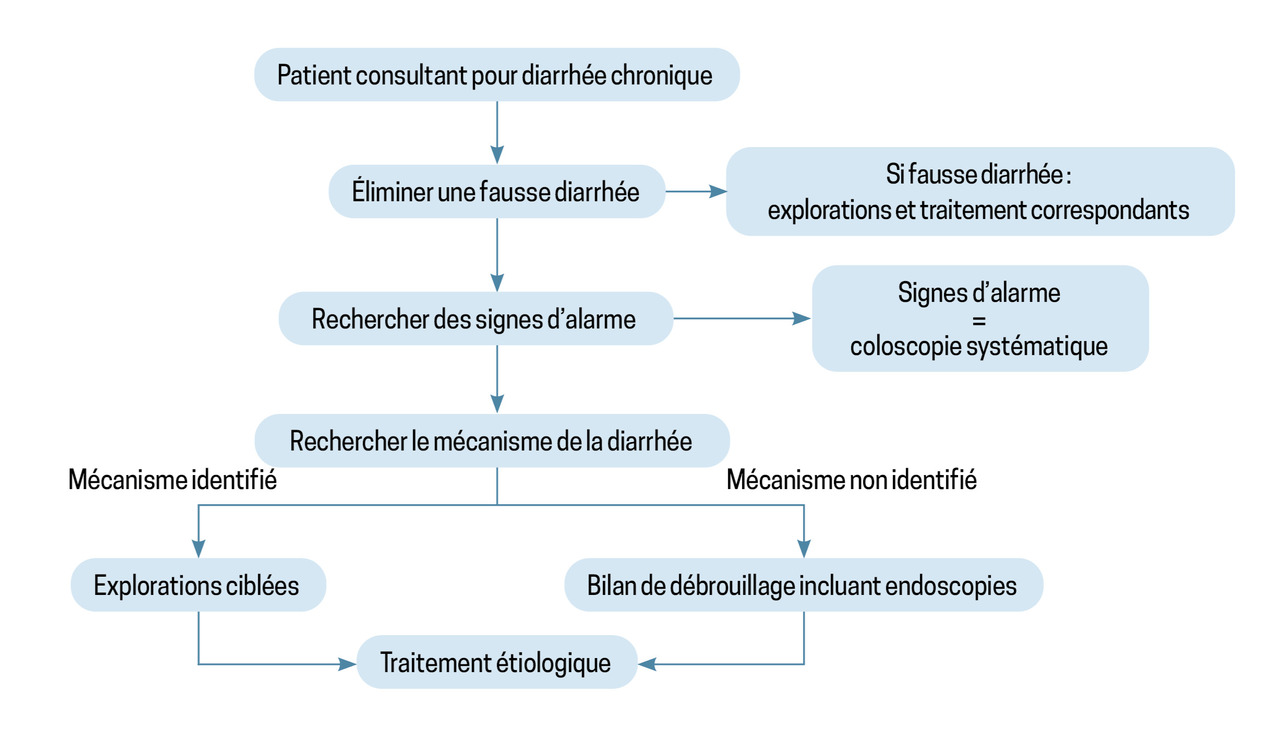
En revanche, la diarrhée chronique nécessite toujours une exploration, au moins clinique, approfondie.
D’abord affirmer le diagnostic et éliminer l’urgence
La priorité est d’affirmer le diagnostic et de rechercher des critères de sévérité.
Écarter les diagnostics différentiels
Il convient tout d’abord de s’entendre clairement sur les symptômes dont souffre le patient. Une modification du transit à type de diarrhée répond à une définition particulière évoquée précédemment. Certaines modifications du transit ne sont pas à proprement parler de la diarrhée, leurs causes sont différentes. Les diagnostics différentiels suivants sont à évoquer (liste non exhaustive) :
- selles molles ; une modification de la consistance des selles n’est pas toujours associée à de la diarrhée. Une selle molle par jour ne correspond pas une diarrhée. En effet, la consistance des selles peut être affectée par plusieurs facteurs, notamment l’alimentation. L’échelle de Bristol (fig. 1) permet de l’évaluer.3 Lorsqu’un patient consulte pour une modification de la consistance de ses selles, il est nécessaire d’évaluer plus en détail les symptômes associés avant de se montrer rassurant ;
- fausse diarrhée du constipé : la constitution d’un fécalome ou d’un amas de selles dures dans le côlon d’un patient peut aboutir à des émissions de pertes liquides quotidiennes en aval de l’obstacle, semblables à des selles. Le profil typique est celui du patient âgé, grabataire institutionnalisé ou sous traitements ralentissant le transit (morphiniques) aboutissant à la constitution de ces selles dures. L’interrogatoire et le toucher rectal permettent le diagnostic ;
- syndrome rectal : le rectum est physiologiquement vide de toute selle en dehors de la phase de défécation. Le syndrome rectal est le reflet clinique de la sensation de rectum plein, ressentie par le patient en présence d’une lésion intrarectale (tumeur) ou d’une inflammation de la muqueuse rectale (rectite). Il se caractérise par des rectorragies, des faux besoins, des épreintes et des ténesmes. Il nécessite une consultation spécialisée en gastroentérologie mais n’est pas à proprement parler une diarrhée.
Rechercher des signes d’alarme
L’apparition d’une diarrhée chronique doit faire rechercher à l’interrogatoire et à l’examen clinique des signes d’alarme suggérant une diarrhée lésionnelle, nécessitant la réalisation rapide d’une coloscopie totale afin d’éliminer un cancer colorectal. Ces éléments sont les suivants :
- âge supérieur à 50 ans ;
- antécédent personnel ou familial d’adénome colique ou de cancer colorectal ;
- modification récente du transit et/ou alternance diarrhée/constipation ;
- émission de sang dans les selles (rectorragies et/ou méléna) ;
- amaigrissement associé ou non à une altération de l’état général ;
- anémie par carence martiale.
Orientation étiologique : miser sur l’interrogatoire
L’interrogatoire est une étape essentielle dans la démarche diagnostique étiologique face à une diarrhée chronique. L’objectif est de rechercher les signes de gravité ou d’alarme, d’éliminer les causes évidentes et d’avancer vers le diagnostic. Il convient d’explorer :
- le terrain : âge, antécédents familiaux (troubles fonctionnels intestinaux, maladies auto-immunes, néoplasies), antécédents personnels (diabète, affection thyroïdienne) ;
- les traitements : antagonistes des récepteurs de l’angiotensine 2, inhibiteurs de la pompe à protons, colchicine, antidiabétiques oraux, magnésium, laxatifs, anti-inflammatoires non stéroïdiens, médicaments responsables – souvent de façon soudaine et retardée – d’une colite microscopique (tableau 1) ;
- le mode de vie : voyages effectués avant le début de la diarrhée, prise de toxiques, habitudes alimentaires (lait, sucreries), stress professionnel ou personnel ;
- les caractéristiques de la diarrhée : horaire, nombre et type de selles (volumineuses, « bouseuses », visiblement graisseuses, complètement liquides, hémorragiques ou dysentériques), périodicité, existence de selles nocturnes, degré d’impériosité des selles (par convention, une selle non impérieuse peut être retenue plus de 15 minutes) ;
- les signes associés : altération de l’état général, fièvre, douleurs abdominales, sang dans les selles, alternance avec une constipation, nausées, vomissements, autres signes généraux.
Principaux mécanismes de diarrhée et leurs causes fréquentes
L’interrogatoire peut permettre de s’orienter vers un mécanisme physiopathologique de diarrhée chronique et vers les causes qui en découlent. On distingue différents types de diarrhée : motrice, par malabsorption, osmotique, sécrétoire, entéropathie exsudative.
Cette description des différents mécanismes de diarrhée est schématique, et plusieurs mécanismes peuvent coexister chez un même patient. De même, il n’est pas exceptionnel qu’aucun élément d’orientation évident ne soit identifié et qu’aucune cause ne soit suspectée. Dans ces situations, un bilan systématique dit « de débrouillage » doit être réalisé.
Diarrhée motrice, souvent le signe d’un syndrome de l’intestin irritable
Une diarrhée motrice se caractérise par des selles post-prandiales et impérieuses. Une caractéristique fréquente de ce type de diarrhée est la présence de débris alimentaires intacts dans les selles. Elle cède au jeûne ou à la prise de ralentisseurs du transit. Le test au rouge carmin, lorsqu’il est réalisé, met souvent en évidence un transit de moins de huit heures.
Les causes principales de diarrhée motrice sont l’hyperthyroïdie et le syndrome de l’intestin irritable (SII). Ce dernier n’est aujourd’hui plus considéré comme un diagnostic d’élimination, et les critères de Rome IV (encadré) permettent de l’objectiver.4,5 Très fréquent, le SII touche 5 à 10 % de la population générale selon les estimations. Les endoscopies, non systématiques avant 45 ans, sont toutefois fréquemment réalisées. Le traitement consiste en une éducation thérapeutique, une réassurance et des thérapeutiques médicamenteuses : régulation du transit, traitement de la douleur, prise en charge nutritionnelle, traitements spécifiques allant des probiotiques à l’huile de menthe poivrée en passant par les antidépresseurs. Les thérapeutiques alternatives ont une place dans la prise en charge de ces patients. Le détail de la prise en charge du SII dépasse le cadre de cet article mais doit, dans les formes les plus sévères, être initiée et suivie par un gastroentérologue expert du domaine.
Diarrhée par malabsorption
La diarrhée par malabsorption se caractérise par des selles volumineuses, graisseuses, dites « en bouse de vache », persistantes malgré plusieurs tirages de chasse. Elles sont souvent associées à une altération de l’état général et à des carences vitaminiques. Chez l’enfant, un retard de croissance peut y être associé. Au-delà de l’interrogatoire, le diagnostic syndromique peut se poser sur l’existence d’une stéatorrhée avec plus de 7 grammes de graisse par gramme de selle. Les causes sont multiples, en lien avec un défaut d’absorption intestinale (maladie cœliaque, maladie de Crohn du grêle) ou une dysfonction pancréatique exocrine (associée à une élastase fécale effondrée).
La maladie cœliaque, sous-diagnostiquée, doit être systématiquement évoquée, y compris à l’âge adulte. Le diagnostic est posé lorsque la recherche d’anticorps antitransglutaminase est positive, associée à la présence de signes histologiques caractéristiques sur biopsies duodénales réalisées durant une fibroscopie œsogastroduodénale. Le traitement repose sur un régime sans gluten à vie du fait du risque de graves complications à long terme. La maladie cœliaque est à différencier des difficultés de digestion du gluten, plus fréquentes, mais non associées à ces risques à long terme.
Plus globalement, la suspicion d’une diarrhée par malabsorption doit faire consulter un gastroentérologue du fait des diagnostics spécifiques sus-mentionnés pouvant y être rattachés.
Diarrhée osmotique
La diarrhée osmotique est la conséquence de la présence dans la lumière du tube digestif de substances osmotiquement actives. Il s’agit d’une diarrhée hydrique, brève, cédant lors de l’arrêt de l’apport de la substance causale. La maladie des laxatifs, la consommation exagérée de sucreries ou l’intolérance au lactose en sont des causes fréquentes. Concernant cette dernière, il est à noter que l’hypolactasie est physiologique à l’âge adulte, par la diminution progressive de production de lactase avec l’âge. Cette enzyme, permettant la dégradation du lactose en galactose et glucose, est nécessaire pour la bonne digestion des produits laitiers contenant ce sucre. Cette hypolactasie peut, chez certains sujets, entraîner un certain degré d’intolérance au lactose mais est parfaitement asymptomatique pour le reste de la population.6
Diarrhée sécrétoire
La diarrhée sécrétoire est le résultat de l’augmentation anormale des sécrétions digestives. Elle se manifeste par une diarrhée hydrique, abondante, résistante au jeûne. Elle aboutit classiquement à une fuite de bicarbonates dans les selles et à une hypokaliémie systémique. Les causes les plus fréquentes sont les colites microscopiques, les parasitoses digestives ou, plus rarement, les tumeurs endocrines.
La colite microscopique (collagène ou lymphocytaire) est probablement très largement sous-diagnostiquée et concernerait 10 à 15 % des patients avec diarrhée chronique à coloscopie normale. Cette entité justifie la réalisation systématique de biopsies coliques étagées au cours de l’endoscopie. Le terrain classique est le sujet âgé prenant certains types de médicaments, résumés dans le tableau 1.7 Le traitement consiste en l’arrêt du médicament en cause et en la prescription de budésonide oral en première intention.
Entéropathie exsudative
L’entéropathie exsudative est rare, et même exceptionnelle dans sa forme primitive qu’est la maladie de Waldmann. Elle se caractérise cliniquement par des œdèmes, une dénutrition, voire un tableau d’anasarque.
Biologiquement, on note fréquemment une hypoalbuminémie, une hypogammaglobulinémie ainsi qu’une lymphopénie. Elle se diagnostique par une élévation de la clairance de l’alpha- 1 -antitrypsine ainsi que des explorations endoscopiques. Sa prise en charge relève d’un centre expert.
La clinique : comme toujours, essentielle !
La pesée et l’examen abdominopelvien sont les premiers gestes cliniques à effectuer. Il est également indispensable de contrôler les téguments et la cavité buccale, la loge thyroïdienne et les aires ganglionnaires périphériques. Certaines informations révélées par l’examen clinique peuvent orienter vers un syndrome ou une maladie précise (tableau 2).
Quels examens réaliser ?
Bilans biologique et d’imagerie peuvent être prescrits en amont de la consultation en gastroentérologie.
Examens biologiques de première intention
Le bilan comprend les examens suivants (liste non exhaustive) :
- hémogramme ;
- protéine C-réactive ;
- ionogramme sanguin, calcémie, magnésémie et phosphorémie ;
- glycémie à jeun ;
- exploration des anomalies lipidiques ;
- albuminémie ;
- électrophorèse des protéines sériques ;
- recherche des immunoglobulines (Ig) A antitransglutaminase et dosage pondéral des Ig ;
- thyréostimuline ;
- sérologie VIH ;
- ferritinémie et dosage des vitamines B9 et B12 ;
- examen parasitologique des selles.
Les marqueurs tumoraux – trop souvent prescrits par erreur – n’ont aucunement leur place dans le bilan diagnostique d’un trouble digestif, même chronique, et n’ont d’intérêt que dans le suivi des maladies tumorales déjà diagnostiquées.
Analyse des selles
La coproculture n’est pas recommandée dans le bilan de première intention en cas de diarrhée chronique car une infection bactérienne est plutôt responsable d’une diarrhée aiguë.
Le fécalogramme n’est pas systématique et correspond à une analyse de seconde intention. Il est techniquement difficile à réaliser, avec un recueil de toutes les selles de trois jours consécutifs avec surcharge en beurre d’au moins 60 g/j. Le dosage de l’élastase fécale peut, lui, se faire sur échantillon.
La calprotectine fécale – non remboursée, sauf en cas de maladie inflammatoire chronique de l’intestin déjà diagnostiquée – peut être un bon élément d’orientation (valeur prédictive négative) chez un patient jeune avec diarrhée chronique évoquant une pathologie inflammatoire.
Il n’existe pas de données suffisantes dans la littérature pour recommander, à un quelconque moment de la prise en charge diagnostique ou thérapeutique d’une diarrhée chronique, l’analyse du microbiote intestinal.
Indications des endoscopies
L’endoscopie œsogastroduodénale et l’iléocoloscopie sont systématiques en cas de diarrhée chronique sans cause évidente. La coloscopie est également indispensable pour tout patient de plus de 50 ans, ou plus jeune avec des signaux d’alarme et un trouble du transit de novo.
Traiter en fonction de la cause
Le prise en charge thérapeutique dépend de la cause (fig. 2). Un traitement symptomatique sans enquête étiologique ne relève pas d’une bonne pratique médicale.
Les trois principaux traitements médicaux de la diarrhée sont :
- les ralentisseurs du transit comme le lopéramide, agoniste opioïde. Ils sont contre-indiqués en cas de suspicion de diarrhée bactérienne. C’est le traitement de référence de la diarrhée motrice ;
- les antisécrétoires comme le racécadotril. Ils n’ont pas d’effet sur la motricité intestinale ;
- la diosmectite, argile adsorbant l’eau retenue à la surface muqueuse. Elle rend les selles moins liquides.
La cholestyramine, chélateur des sels biliaires, peut être très utile chez les patients avec malabsorption des sels biliaires (résection d’iléon, post-cholecystectomie).
Ces traitements peuvent, dans la plupart des cas, être associés les uns aux autres.
Que dire à vos patients ?
Comprendre la diarrhée chronique : « Une diarrhée qui dure plus d’un mois n’est pas normale. Elle peut avoir plusieurs causes, parfois bénignes, parfois plus sérieuses. Il est important de ne pas la négliger. »
Quand consulter ? : « Si vous avez une diarrhée qui persiste plus d’un mois, associée ou non à d’autres symptômes, il faut consulter rapidement. »
Prise en charge : « Un interrogatoire précis et des examens simples permettent d’orienter le diagnostic. Des analyses biologiques et parfois des endoscopies peuvent être nécessaires pour éliminer une pathologie grave. »
« En l’absence de symptômes digestifs, dès 50 ans, réaliser le test de dépistage du cancer colorectal est indispensable et sauve des vies ! »
Critères de Rome IV pour le diagnostic de syndrome de l’intestin irritable
Douleur abdominale récurrente survenant en moyenne au moins une fois par semaine dans les trois derniers mois avec au moins deux des critères suivants :
- associée à la défécation ;
- associée à une modification de la fréquence des selles ;
- associée à une modification de la consistance (aspect) des selles.
Les sous-groupes se définissent en fonction de la consistance des selles selon l’échelle de Bristol (voir fig. 1).
Syndrome de l’intestin irritable avec constipation prédominante (SII-C) : échelle de Bristol 1 - 2 ≥ un quart du temps et échelle de Bristol 6 - 7 ≤ un quart du temps.
Syndrome de l’intestin irritable avec diarrhée prédominante (SII-D) : échelle de Bristol 6 - 7 ≥ un quart du temps et échelle de Bristol 1 - 2 ≤ un quart du temps.
Syndrome de l’intestin irritable avec alternance diarrhée-constipation (SII-M) : échelle de Bristol 1 - 2 un quart du temps et échelle de Bristol 6 - 7 un quart du temps.
Syndrome de l’intestin irritable non spécifié : absence de critères suffisants pour répondre aux critères du SII-C, SII-D ou SII-M.
2. OMS – Région Méditerranée orientale. Diarrhée. https://bit.ly/4br1yMW
3. Lewis SJ, Heaton KW. Stool Form Scale as a Useful Guide to Intestinal Transit Time. Scand J Gastroenterol 1997;32(9):920-4.
4. Association française de formation médicale continue en hépato-gastro-entérologie. Recommandations sur la prise en charge du syndrome de l’intestin irritable (SII). 2022. https://bit.ly/3F2hpVU
5. Drossman DA, Hasler WL. Rome IV-Functional GI Disorders: Disorders of Gut-Brain Interaction. Gastroenterology 2016;150(6):1257-61.
6. Lomer MCE, Parkes GC, Sanderson JD. Review article: Lactose intolerance in clinical practice - myths and realities. Aliment Pharmacol Ther 2008;27(2):93-103.
7. Association française de formation médicale continue en hépato-gastro-entérologie. Colites microscopiques : recommandations européennes. 2021. https://bit.ly/4kslKCg

 Encadrés
Encadrés