La dysfonction érectile (DE) est un symptôme fréquent chez l’homme de plus de 40 ans ; elle est un véritable symptôme sentinelle, permettant à tout médecin de déclencher un bilan spécifique, en cas de facteurs de fragilité médicale et/ou psychologique. Sa recherche systématique devrait permettre une prise en charge optimale.
La dysfonction érectile est définie comme l’incapacité persistante ou répétée à obtenir et/ou à maintenir une érection suffisante pour permettre une activité sexuelle satisfaisante. Une durée minimale de ce trouble de six mois, et sa présence dans plus de 75 % des cas sont nécessaires, selon la classification du DSM-5. La dimension de souffrance du patient et/ou de son couple (retentissement psychologique) liée à la dysfonction érectile vient compléter cette définition depuis la classification DSM-IV-R,1 reprise dans le DSM-5.
La prévalence moyenne est très variable selon les populations étudiées et les critères retenus. Cette grande variabilité des données et du pourcentage de répondeurs parmi les personnes interrogées rend particulièrement difficile leur interprétation. Il existe néanmoins, dans toutes les études, une augmentation régulière de la prévalence de la dysfonction érectile avec l’âge estimée à 1 à 9 % de 18 à 39 ans, à 2 à 30 % de 40 à 59 ans, à 20 à 40 % de 60 à 69 ans et à 50 à 75 % au-delà de 70 ans.
L’âge est considéré comme un facteur de risque indépendant.2 Des études récentes pointent la nécessité d’interroger les sujets jeunes, d’autant plus qu’ils sont sédentaires, ont des comorbidités psychiques et des pratiques d’automédication ou de consommation d’alcool et/ou de substances toxiques.
Un diagnostic d’interrogatoire
Le praticien doit faire confirmer son trouble au patient en utilisant un vocabulaire qui lui est adapté. Cette question unique paraît équivalente à l’utilisation de l’International Index of Erectile Function (IIEF)3 dans sa version courte (SHIM), autoquestionnaire validé, largement utilisé dans toutes les études. Le praticien peut également utiliser un score de rigidité, comme une échelle visuelle. Une écoute active, sans préjugé, respectant la confidentialité, paraît essentielle à la bonne conduite de l’interrogatoire, et met en confiance le patient et éventuellement son couple. On recherche d’autres troubles sexuels fréquemment associés ou confondus par le patient et dont la présence représente un facteur de complexité pour la prise en charge. Ce sont :
– les troubles du désir, souvent difficiles à diagnostiquer du fait de la confusion par le patient entre troubles de la libido, de l’érection et de la peur de l’échec ;
– les troubles de l’éjaculation ;
– l’existence de douleurs lors des rapports ;
– des anomalies de la rectitude de la verge gênant la pénétration (maladie de Lapeyronie, courbure congénitale) ;
– une plainte concernant l’anatomie des organes génitaux (prépuce, frein, déformation du pénis, taille du pénis...).
Caractériser le trouble
La dysfonction érectile confirmée, on recherche la présence d’autres critères diagnostiques et pronostiques :
– le caractère primaire (c’est-à-dire existant depuis le début de l’activité sexuelle), à différencier du caractère secondaire, acquis, de la DE. En dehors des antécédents de traumatismes pelvipérinéaux, le caractère primaire de ce trouble témoigne d’un problème complexe, organique et/ou psychosocial et doit orienter vers une prise en charge spécialisée ;
– le caractère inaugural ou réactionnel à un autre trouble sexuel ;
– le caractère brutal (où il convient de rechercher un facteur déclenchant éventuel) ou progressif ;
– le caractère permanent ou situationnel, éventuellement partenaire-dépendant ;
– la sévérité de cette dysfonction érectile ;
– le délai entre l’apparition du trouble et la consultation. Il semble bien que plus la durée est longue plus la prise en charge sera complexe ;
– la persistance d’érections nocturnes et/ou matinales spontanées ;
– la possibilité d’érections provoquées (masturbation…) ;
– l’existence ou non d’une capacité érectile résiduelle (tumescence ou rigidité suffisante ou non pour une pénétration).
Dans quel contexte ?
Une DE réactionnelle, situationnelle, caractérisée par un trouble du maintien de l’érection, associée à la présence d’érections spontanées ou provoquées de bonne qualité évoque parfois une problématique potentiellement plus simple, a priori de bon pronostic. Il convient également de questionner le patient sur sa vie sexuelle antérieure, à la recherche de facteurs de complexité qui doivent conduire à référer le patient à un spécialiste. On doit s’enquérir de l’importance que le patient accorde à son trouble. Certains axes gagneront donc à être évalués et certaines questions à être posées :
– les raisons qui l’ont poussé à consulter (par exemple une rencontre récente, une demande du partenaire) ;
– le contexte actuel affectif et sexuel du patient et de son couple (deuil, veuvage, divorce...) ;
– les événements de vie importants ayant précédé la DE ;
– la durée d’installation de la DE ;
– une éventuelle période d’abstinence ;
– le retentissement familial ou professionnel ;
– le retentissement de la survenue d’une DE chez un patient ayant déjà une maladie chronique (observance du traitement de la maladie chronique) ;
– les autoquestionnaires, comme l’IIEF ou sa version courte (SHIM), ou l’EHS, peuvent être proposés en complément de cet interrogatoire.
Rechercher des facteurs favorisants ou aggravants
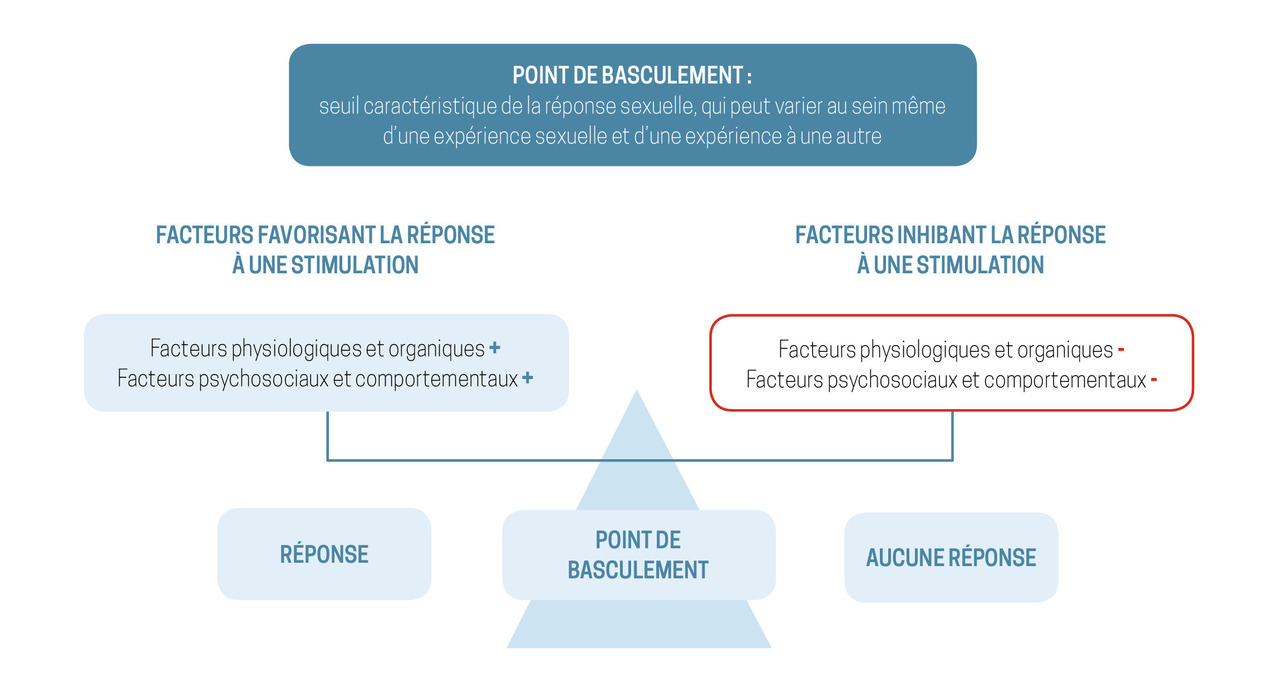
La classique caractérisation en psychogène/organique est aujourd’hui délaissée au profit de nouveaux modèles d’approche globale, dynamiques, interactifs et multifactoriels applicables à toutes les dysfonctions sexuelles, et permettant de mieux identifier les leviers thérapeutiques4 (
Rechercher une comorbidité associée
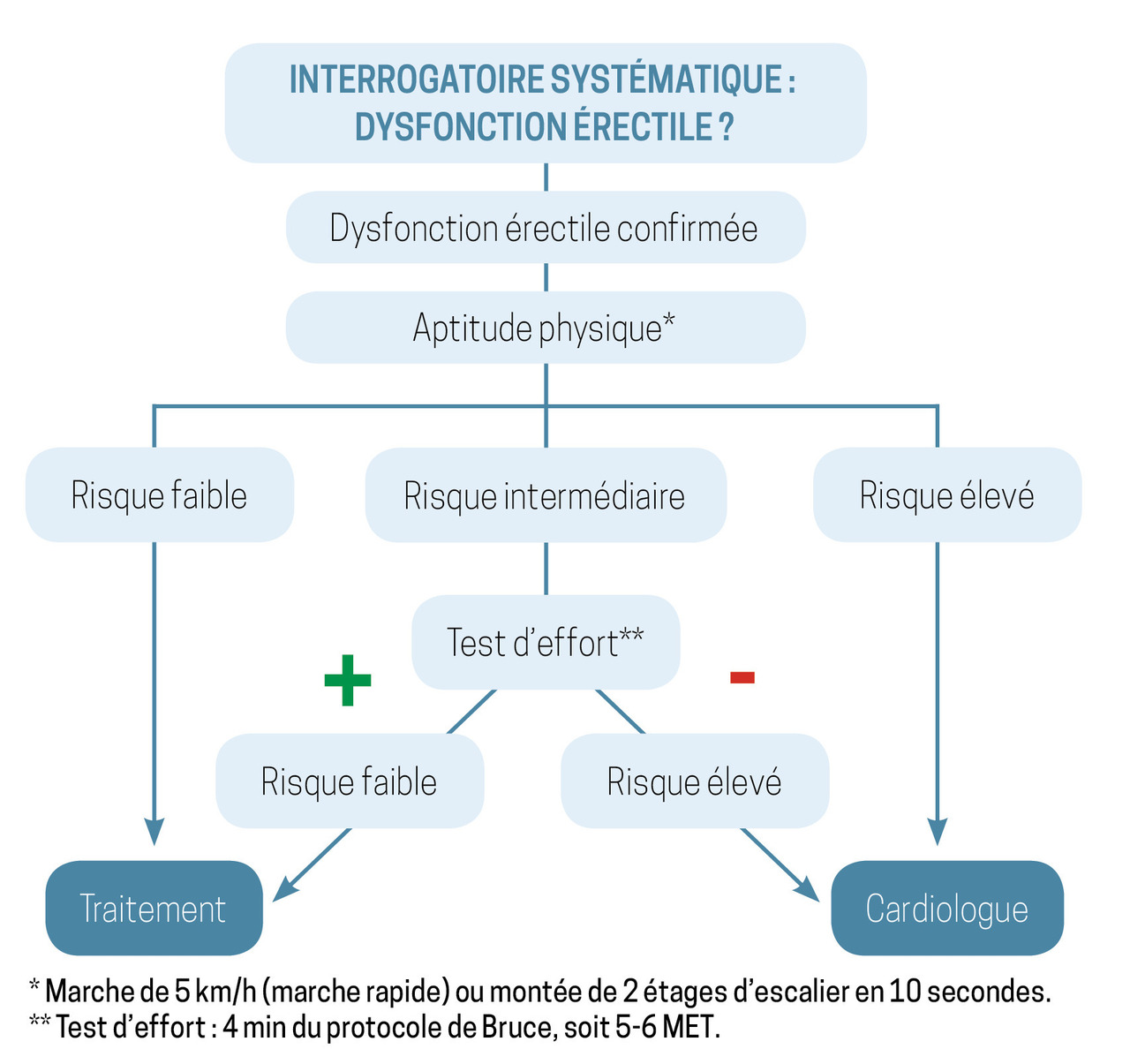
L’existence d’une DE doit faire rechercher des facteurs de risque cardiovasculaires, d’autant qu’elle peut être le seul motif de consultation chez des hommes par ailleurs asymptomatiques.
Ainsi, l’évaluation du risque d’accident cardiovasculaire selon le score de Framingham montre qu’en présence d’une DE le risque de maladies coronariennes à dix ans est multiplié par 2 entre 40 et 50 ans. Un avis cardiologique doit être demandé en fonction de l’aptitude physique du patient et du nombre de ses facteurs de risque cardiovasculaires (
Les comorbidités associées susceptibles d’aggraver la DE sont très nombreuses :
– les atteintes cardiaques et métaboliques : angor, insuffisance cardiaque, hypertension artérielle, présence d’un syndrome métabolique, d’une dyslipidémie, d’un diabète (en vérifiant s’il est équilibré) et la présence de complications telles que rétinopathie, néphropathie, neuropathie des membres inférieurs… ;
– la surcharge pondérale, et notamment une obésité abdominale (périmètre abdominal supérieur à 102 cm chez l’homme) ;
– la sédentarité (absence d’activité physique soutenue d’une durée de 30 minute consécutive au moins deux fois par semaine), le tabagisme, l’abus d’alcool, la consommation d’autres drogues…
– les troubles du sommeil (apnées du sommeil, insomnie…) pouvant altérer la fonction érectile et dont l’existence est à connaître avant tout traitement d’un déficit androgénique associé à la DE ;
– les antécédents abdomino-pelviens à type de chirurgie, irradiation, traumatisme ;
– les troubles mictionnels, en rapport le plus souvent au-delà de 50 ans avec une hypertrophie bénigne de la prostate ;
– les atteintes neurologiques (maladie de Parkinson, sclérose en plaques, séquelles de traumatisme médullaire, hernie discale compliquée, syndrome de la queue de cheval…) ainsi que de nombreuses maladies chroniques (hépatiques, rénales, respiratoires, rhumatologiques…) et endocriniennes (hypo- ou hyperthyroïdie, adénome à prolactine, déficit androgénique connu…).
Rechercher la prise d’un traitement potentiellement délétère
De très nombreux traitements sont susceptibles d’avoir un effet délétère sur l’érection et/ou la réponse sexuelle dans son ensemble (libido, érection, éjaculation et orgasme) [
Rechercher des signes évocateurs d’un déficit androgénique
• Diminution de la libido, du nombre et/ou de la qualité des érections nocturnes ou matinales.
• Autres signes moins spécifiques, comme une fatigabilité, des troubles de la mémoire ou de l’humeur.
• Autres facteurs favorisants, comme les maladies chroniques, une corticothérapie prolongée, un syndrome métabolique, des dysgénésies gonadiques, une diminution de l’activité sexuelle.
Rechercher un trouble psychologique ou psychiatrique, ou un contexte favorisant
• Consommation de produits psychoactifs et addictions.
• Syndrome anxieux ou dépressif.
• Anxiété de performance sexuelle, très fréquente, particulièrement en cas de personnalité anxieuse, maintenant ainsi le « cercle vicieux de l’échec ».
• Pathologie psychiatrique et éventuels antécédents d’hospitalisation pour motif psychiatrique.
Quel examen clinique ? Quel bilan ?
L’examen clinique comprend :
– un examen génital, avec appréciation des caractères sexuels secondaires (taille et consistance des testicules), état de la verge (recherche d’un phimosis d’une maladie de Lapeyronie ou d’autres anomalies morphologiques), présence d’une gynécomastie ;
– un toucher rectal, pratiqué en cas de symptômes du bas appareil urinaire ou de signes évoquant un déficit en testostérone et à la recherche d’une anesthésie en selle, ou de façon systématique à partir de 50 ans pour certains ;
– un examen cardiovasculaire et neurologique (recherche d’une comorbidité associée et aggravante [voir supra]).
Quel bilan initial prescrire ?
En première intention, seul un bilan biologique est recommandé. Il est adapté à l’âge et au contexte clinique.5 Il comprend :
– glycémie à jeun avec une hémoglobine glycosylée (HbA1c) si le patient est diabétique, et profil lipidique ;
– testostéronémie :
° totale : systématique selon les recommandations internationales chez l’homme présentant une DE, en cas de facteurs de risque ou de signes cliniques évocateurs (baisse de libido, diminution des érections matinales, systématiquement au-delà de 50 ans),
° biodisponible ou libre calculée : préférée par certains, en particulier en cas de risque de perturbations de la SHBG (Sex Hormone-Binding Globulin),
° avec prélèvement effectué le matin entre 7 et 11 h. Si le dosage est inférieur à la normale, il est recommandé de le contrôler à nouveau par une deuxième détermination associée à un dosage de la LH, étant donné la variabilité de la testostéronémie ;
– PSA si âge supérieur à 50 ans pour certains (proposition de dépistage du cancer de la prostate) ;
– dosage de la DHEA, sans utilité, et donc pas recommandé ;
– dosage de prolactine, indiqué si la testostéronémie totale est basse ou quand un hypogonadisme secondaire est suspecté ;
– dosage de la TSH, non recommandé en première intention, sauf point d’appel clinique.
Quel bilan complémentaire ?
Aucune autre exploration n’est recommandée en première intention. Le bilan initial est nécessaire et suffisant le plus souvent. Il permet de lister les différentes comorbidités (dont certaines peuvent s’avérer réversibles) et éventuellement d’en découvrir à l’état latent. En fonction de ces résultats et de l’évaluation clinique, il peut être complété par :
– une évaluation et des explorations cardiologiques s’il existe au moins trois facteurs de risque cardiovasculaires (échographie doppler des artères carotides, des artères des membres inférieurs, épreuve d’effort…) ;
– un pharmaco-doppler pénien injecté avec PGE1 (Edex, Caverject) si échec des traitements médicaux (voir infra) ;
– des examens neurologiques si signes d’appel (anesthésie en selle, etc.) ;
– une échographie de l’arbre urinaire en cas de symptômes urinaires.
1. American Psychiatric Association APA (1994). DSM-IV: Diagnostic and statistical manual of mental disorders. Washington DC, American Psychiatric Press.
2. Braun M, Wassmer G, Klotz T, et al. Epidemiology of erectile dysfunction: results of the ‘Cologne Male Survey’. Int J Impot Res 2000;12(6): 305-11.
3. Rosen RC, Riley A, Wagner G, Osterloh IH, et al. The international index of erectile function (IIEF): a multidimensional scale for assessment of erectile dysfunction. Urology 1997;49(6):822-30.
4. Perelman MA. The Sexual Tipping Point: A model to conceptualize etiology, diagnosis & combination treatment of female & male sexual dysfunction. Journal of Sexual Medicine 2006;3(Suppl. 1):52.
5. Colson MH, Cuzin B, Faix A, et al. Sexologies 2018;27(1):1-78.