La dyspnée laryngée est une cause fréquente de dyspnée aiguë chez l’enfant, plus rarement chez le nourrisson de manière chronique. Elle se manifeste par une bradypnée inspiratoire bruyante.
Ainsi, le stridor est défini par un bruit inspiratoire de tonalité aiguë, provoqué par un flux d’air rapide et turbulent dans les voies respiratoires hautes rétrécies (larynx, pharynx). Le cornage a une tonalité plus grave et rauque, et correspond à un rétrécissement glotto-sous-glottique.
Elle peut être associée à une modification de la voix et du cri, qui peuvent être rauques, étouffés ou absents. Les signes de lutte, s’ils sont présents, sont des signes de gravité de la dyspnée, avec un tirage qui sera préférentiellement sus-sternal et sus-claviculaire.
Ainsi, le stridor est défini par un bruit inspiratoire de tonalité aiguë, provoqué par un flux d’air rapide et turbulent dans les voies respiratoires hautes rétrécies (larynx, pharynx). Le cornage a une tonalité plus grave et rauque, et correspond à un rétrécissement glotto-sous-glottique.
Elle peut être associée à une modification de la voix et du cri, qui peuvent être rauques, étouffés ou absents. Les signes de lutte, s’ils sont présents, sont des signes de gravité de la dyspnée, avec un tirage qui sera préférentiellement sus-sternal et sus-claviculaire.
Particularités du larynx de l’enfant
La filière laryngée est très étroite, 5 à 8 mm de diamètre, ce qui la rend vulnérable à un œdème ou une obstruction. Le larynx comprend trois étages :
région sous-glottique : extensible et contractile, elle peut s’affaisser (stridor congénital) ou se spasmer (laryngite striduleuse). Elle est surplombée par l’épiglotte qui peut venir l’obstruer (épiglottite) et qui est haute et large chez le nourrisson ;
région glottique : cordes vocales ;
région sous-glottique : au niveau du cricoïde, cartilage qui rend la région inextensible d’où risque d’enclavement d’un corps étranger.
L’âge de l’enfant ainsi que le caractère aigu ou chronique de la dyspnée sont déterminants dans le raisonnement diagnostique. Une dyspnée survenant en période néonatale et jusque dans les six premiers mois de vie doit faire évoquer une cause congénitale ou toujours faire l’objet d’une exploration endoscopique, alors qu’une dyspnée aiguë survenant après 6 mois doit faire évoquer essentiellement une cause infectieuse et une inhalation de corps étranger.
région sous-glottique : extensible et contractile, elle peut s’affaisser (stridor congénital) ou se spasmer (laryngite striduleuse). Elle est surplombée par l’épiglotte qui peut venir l’obstruer (épiglottite) et qui est haute et large chez le nourrisson ;
région glottique : cordes vocales ;
région sous-glottique : au niveau du cricoïde, cartilage qui rend la région inextensible d’où risque d’enclavement d’un corps étranger.
L’âge de l’enfant ainsi que le caractère aigu ou chronique de la dyspnée sont déterminants dans le raisonnement diagnostique. Une dyspnée survenant en période néonatale et jusque dans les six premiers mois de vie doit faire évoquer une cause congénitale ou toujours faire l’objet d’une exploration endoscopique, alors qu’une dyspnée aiguë survenant après 6 mois doit faire évoquer essentiellement une cause infectieuse et une inhalation de corps étranger.
Dyspnées laryngées après l’âge de 6 mois
Laryngite aiguë sous-glottique
Il s’agit de la cause de dyspnée laryngée la plus fréquente chez le nourrisson et l’enfant. Elle concerne le plus souvent les enfants de 6 mois à 3 ans et correspond à une inflammation de la sous-glotte d’origine virale.
Les signes respiratoires s’installent de manière rapidement progressive, souvent précédés de prodromes ORL, avec un début nocturne fréquent : toux aboyante, voix rauque, cornage, plus ou moins tirage sus-sternal et sus-claviculaire avec bradypnée inspiratoire. L’état général est habituellement conservé, et une fébricule peut être associée. Aucun examen complémentaire n’est nécessaire.
En l’absence de signes de gravité (toux rauque isolée), la prise en charge est ambulatoire et repose sur des corticoïdes oraux 1 à 3 jours. En cas de détresse respiratoire (signes de lutte au repos), le traitement aux urgences repose sur des nébulisations d’adrénaline ± corticoïdes, avec une surveillance indispensable minimale 3 h après l’adrénaline (effet rebond). L’hospitalisation est indiquée en cas de mauvaise réponse ou de récidive à distance des nébulisations. Une corticothérapie orale est associée pendant 1 à 3 jours.
Un avis ORL avec réalisation d’une nasofibroscopie est indiqué en cas de laryngite avant l’âge de 6 mois ou de laryngites récidivantes, à la recherche d’un diagnostic différentiel (angiome sous-glottique notamment).
Les signes respiratoires s’installent de manière rapidement progressive, souvent précédés de prodromes ORL, avec un début nocturne fréquent : toux aboyante, voix rauque, cornage, plus ou moins tirage sus-sternal et sus-claviculaire avec bradypnée inspiratoire. L’état général est habituellement conservé, et une fébricule peut être associée. Aucun examen complémentaire n’est nécessaire.
En l’absence de signes de gravité (toux rauque isolée), la prise en charge est ambulatoire et repose sur des corticoïdes oraux 1 à 3 jours. En cas de détresse respiratoire (signes de lutte au repos), le traitement aux urgences repose sur des nébulisations d’adrénaline ± corticoïdes, avec une surveillance indispensable minimale 3 h après l’adrénaline (effet rebond). L’hospitalisation est indiquée en cas de mauvaise réponse ou de récidive à distance des nébulisations. Une corticothérapie orale est associée pendant 1 à 3 jours.
Un avis ORL avec réalisation d’une nasofibroscopie est indiqué en cas de laryngite avant l’âge de 6 mois ou de laryngites récidivantes, à la recherche d’un diagnostic différentiel (angiome sous-glottique notamment).
Épiglottite
Liée à un œdème ou un abcès de l’épiglotte au cours d’une infection à Haemophilus influenzae de type b, elle est devenue exceptionnelle depuis la généralisation de la vaccination contre ce germe. Néanmoins, sa gravité mérite que les symptômes en soient connus : urgence vitale !
Elle est à évoquer chez un enfant de 3 à 5 ans présentant une dyspnée laryngée majeure, silencieuse (voix étouffée) en contexte de fièvre à 39-40 °C et d’altération de l’état général. Elle est associée à une dysphagie avec hypersialorrhée. L’attitude de l’enfant penché en avant, demi-assis, bouche ouverte, langue sortie et refusant de s’allonger est caractéristique. Il faut absolument respecter sa position et éviter d’allonger l’enfant comme de lui examiner la gorge.
La prise en charge en urgence associe la libération des voies aériennes supérieures, le plus souvent par une intubation effectuée en position assise, et une antibiothérapie efficace par céfotaxime 200 mg/kg associée à une corticothérapie IV.
Elle est à évoquer chez un enfant de 3 à 5 ans présentant une dyspnée laryngée majeure, silencieuse (voix étouffée) en contexte de fièvre à 39-40 °C et d’altération de l’état général. Elle est associée à une dysphagie avec hypersialorrhée. L’attitude de l’enfant penché en avant, demi-assis, bouche ouverte, langue sortie et refusant de s’allonger est caractéristique. Il faut absolument respecter sa position et éviter d’allonger l’enfant comme de lui examiner la gorge.
La prise en charge en urgence associe la libération des voies aériennes supérieures, le plus souvent par une intubation effectuée en position assise, et une antibiothérapie efficace par céfotaxime 200 mg/kg associée à une corticothérapie IV.
Corps étranger
Le corps étranger laryngo-trachéal est une urgence vitale et doit être évoqué de principe devant toute dyspnée laryngée brutale non fébrile, surtout en cas de contexte évocateur (repas, jeu).
Un syndrome de pénétration, autrement appelé syndrome d’inhalation, est à rechercher systématiquement : accès de suffocation brutale avec toux et cyanose. Le corps étranger peut alors rester enclavé dans les voies aériennes supérieures (dyspnée inspiratoire persistante, dyspnée aux deux temps, asphyxie) ; être mobilisé par les efforts de toux puis expulsé ou dégluti ; être mobilisé puis inhalé et se bloquer dans une bronche souche, lobaire ou segmentaire (dyspnée expiratoire, toux, polypnée, asymétrie auscultatoire persistante).
Un tableau d’asphyxie ou de dyspnée inspiratoire sévère impose un transfert médicalisé (SMUR) dans un service de soins intensifs ou réanimation. Une intubation immédiate peut permettre de refouler le corps étranger dans une bronche souche, afin de pouvoir ventiler le côté libre en attendant une extraction en urgence.
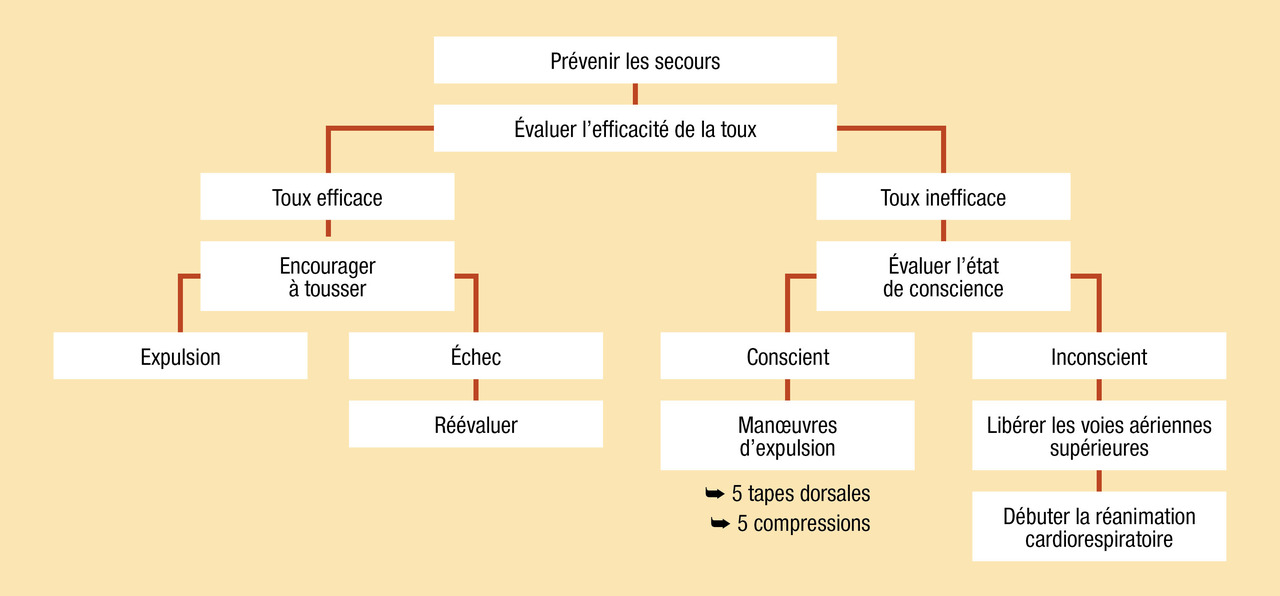
Les mesures d’urgence en cas d’asphyxie après un syndrome de pénétration sont résumées dans la figure.
Autres : œdème laryngé allergique, papillomatose laryngée, traumatisme du larynx par ingestion de caustique, laryngite striduleuse ou spasmodique, laryngite diphtérique.
Un syndrome de pénétration, autrement appelé syndrome d’inhalation, est à rechercher systématiquement : accès de suffocation brutale avec toux et cyanose. Le corps étranger peut alors rester enclavé dans les voies aériennes supérieures (dyspnée inspiratoire persistante, dyspnée aux deux temps, asphyxie) ; être mobilisé par les efforts de toux puis expulsé ou dégluti ; être mobilisé puis inhalé et se bloquer dans une bronche souche, lobaire ou segmentaire (dyspnée expiratoire, toux, polypnée, asymétrie auscultatoire persistante).
Un tableau d’asphyxie ou de dyspnée inspiratoire sévère impose un transfert médicalisé (SMUR) dans un service de soins intensifs ou réanimation. Une intubation immédiate peut permettre de refouler le corps étranger dans une bronche souche, afin de pouvoir ventiler le côté libre en attendant une extraction en urgence.
Les mesures d’urgence en cas d’asphyxie après un syndrome de pénétration sont résumées dans la figure.
Autres : œdème laryngé allergique, papillomatose laryngée, traumatisme du larynx par ingestion de caustique, laryngite striduleuse ou spasmodique, laryngite diphtérique.
Dyspnées laryngées du nourrisson de moins de 6 mois
Elles justifient toujours un avis spécialisé ORL, avec réalisation d’une nasofibroscopie, à la recherche d’une anomalie congénitale.
Stridor laryngé congénital
Lié à une absence de rigidité du larynx (laryngomalacie essentielle), il représente la cause la plus fréquente des stridors congénitaux. Le plus souvent bénin, il apparaît quelques jours à quelques semaines après la naissance, et peut être intermittent comme permanent. Il s’aggrave souvent au cours des 6 premiers mois, puis disparaît spontanément entre 12 et 18 mois. L’abstention thérapeutique est la règle, avec parfois des gestes de résection endoscopique au laser à réaliser en cas de signes de gravité : signes de lutte, hypercapnie, difficultés aux tétées, prise de poids insuffisante.
Le diagnostic de laryngomalacie est endoscopique : bascule de tout le larynx dans la lumière glottique à l’inspiration. Elle permet d’éliminer des diagnostics différentiels : palmure, diastème laryngé (fente médiane postérieure du larynx le mettant en communication avec l’axe digestif), angiome sous-glottique.
Le diagnostic de laryngomalacie est endoscopique : bascule de tout le larynx dans la lumière glottique à l’inspiration. Elle permet d’éliminer des diagnostics différentiels : palmure, diastème laryngé (fente médiane postérieure du larynx le mettant en communication avec l’axe digestif), angiome sous-glottique.
Angiome sous-glottique
Il est à évoquer impérativement devant une dyspnée laryngée évoluant par poussées, améliorées par les corticoïdes, chez un nourrisson de 1 à 6 mois. Un angiome cutané peut être associé. La régression est le plus souvent la règle entre 12 et 18 mois, en cas de mauvaise tolérance un traitement par bêtabloquants (propanolol) est indiqué.
Autres
Ce sont : sténose sous-glottique congénitale responsable d’un stridor et d’une dyspnée aux 2 temps dès la naissance ; sténose sous-glottique post-intubation ; paralysie laryngée congénitale ou postopératoire (nerf récurrent) ; kyste laryngé, diastème laryngé.•