Depuis trente ans, de nombreuses études ont montré une très forte augmentation de l’asthme dans tous les pays industrialisés, particulièrement chez les sujets jeunes. Cette fréquence croissante s’inscrit dans une progression globale de la prévalence des maladies allergiques (rhinite allergique, dermatite atopique et allergies alimentaires), les différentes maladies atopiques étant interdépendantes. Les résultats de l’Enquête européenne sur la santé respiratoire (European Community Respiratory Health Survey [ECRHS])1 montrent ainsi que le risque d’asthme est 6 fois plus élevé en cas de rhinite allergique. De même, l’existence d’une dermatite atopique précoce associée à des sensibilisations alimentaires multiples est un facteur de risque de sa persistance à l’âge adulte et d’apparition d’un asthme. Globalement, on estime qu’environ la moitié de la population mondiale souffrira d’une forme d’allergie d’ici à 2050.
Stabilisation à un niveau élevé dans les pays industrialisés
L’asthme touche environ 4 millions de personnes en France, et est responsable chaque année de près de 60 000 hospitalisations. En 2014, 851 décès par asthme sont survenus en France, soit un taux brut de mortalité par asthme de 1,3/100 000 habitants.
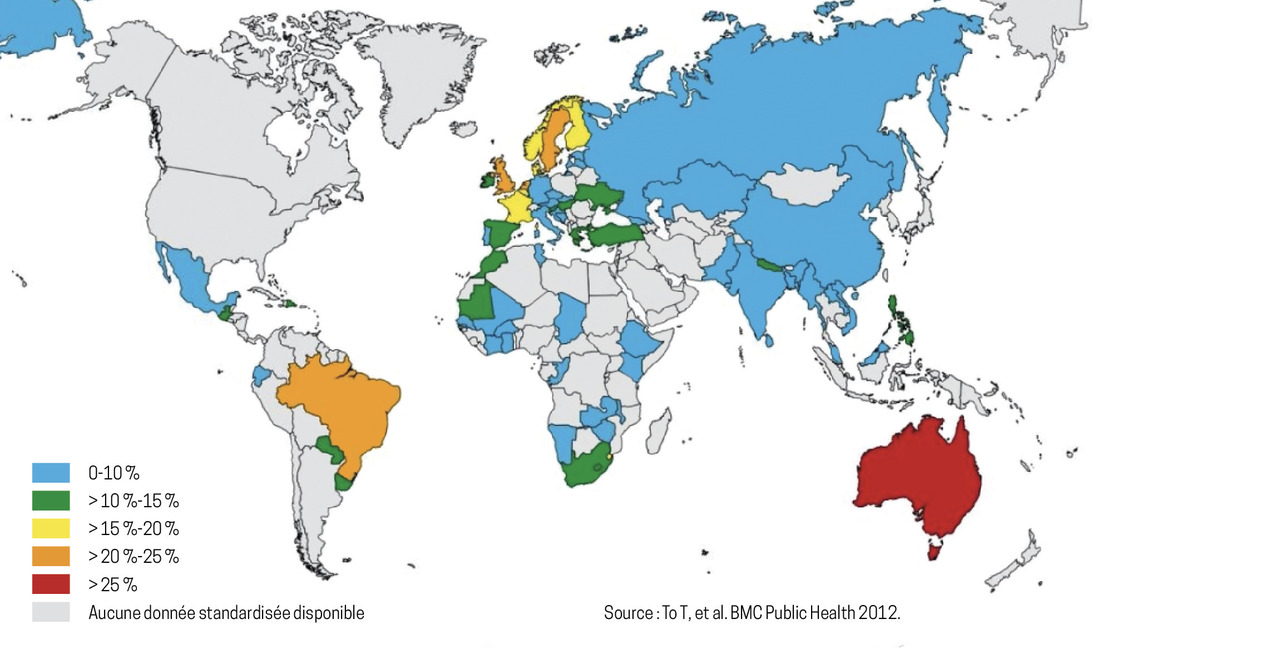
Dans le monde, la prévalence de l’asthme chez les jeunes adultes, âgés de 18 à 45 ans, est estimée à l’aide des données de l’Enquête mondiale sur la santé (World Health Survey)2 menée par l’Organisation mondiale de la santé (2002-2003), chez 177 496 adultes vivant dans 70 pays. La prévalence globale de l’asthme varie considérablement selon les pays. Dans l’ensemble, 4,5 % de la population mondiale de ce groupe d’âge déclare avoir reçu un diagnostic d’asthme ou suivre un traitement pour l’asthme, et 8,6 % déclare avoir eu une respiration sifflante au cours des douze mois précédents (figure ). La prévalence la plus élevée se situe en Australie, en Europe du Nord et de l’Ouest et au Brésil. En 2016, l’étude Global Burden of Disease (GBD)3 estime que 339,4 millions de personnes dans le monde sont atteintes d’asthme. Cela représente une augmentation de 3,6 % de la prévalence normalisée selon l’âge depuis 2006.
Néanmoins, plusieurs études tendent à montrer une stabilisation de la prévalence dans les pays industrialisés, alors qu’elle continue à augmenter dans les pays en voie de développement.
Dans le monde, la prévalence de l’asthme chez les jeunes adultes, âgés de 18 à 45 ans, est estimée à l’aide des données de l’Enquête mondiale sur la santé (World Health Survey)2 menée par l’Organisation mondiale de la santé (2002-2003), chez 177 496 adultes vivant dans 70 pays. La prévalence globale de l’asthme varie considérablement selon les pays. Dans l’ensemble, 4,5 % de la population mondiale de ce groupe d’âge déclare avoir reçu un diagnostic d’asthme ou suivre un traitement pour l’asthme, et 8,6 % déclare avoir eu une respiration sifflante au cours des douze mois précédents (
Néanmoins, plusieurs études tendent à montrer une stabilisation de la prévalence dans les pays industrialisés, alors qu’elle continue à augmenter dans les pays en voie de développement.
Hospitalisations en augmentation chez l’enfant
L’asthme est la plus fréquente des maladies chroniques chez l’enfant, et la première cause d’absentéisme scolaire. Il est plus fréquent et moins souvent contrôlé dans les familles de faible niveau socio-économique.4 Les premières crises apparaissent au cours de la première année de vie dans 10 à 50 % des cas. L’atopie est un facteur de risque majeur d’asthme persistant.
Les hospitalisations pour asthme sont en augmentation chez les enfants, atteignant près de 40 000 séjours par an en France.
L’Étude internationale sur l’asthme et les allergies chez l’enfant (International Study of Asthma and Allergies in Childhood [ISAAC])5 a interrogé un échantillon représentatif de près de 800 000 adolescents âgés de 13 à 14 ans dans 233 centres de 97 pays entre 2000 et 2003. Comme observé chez l’adulte, la prévalence de la respiration sifflante récente (au cours des 12 derniers mois) varie considérablement entre les pays et entre les centres d’un même pays.
La prévalence la plus élevée (≥ 20 %) a été généralement observée en Australie, dans les pays anglophones d’Europe, en Amérique du Nord et dans certaines parties de l’Amérique latine. La prévalence la plus faible (< 5 %) a été observée dans le sous-continent indien, en Asie-Pacifique, en Méditerranée orientale et en Europe du Nord et de l’Est.
Les hospitalisations pour asthme sont en augmentation chez les enfants, atteignant près de 40 000 séjours par an en France.
L’Étude internationale sur l’asthme et les allergies chez l’enfant (International Study of Asthma and Allergies in Childhood [ISAAC])5 a interrogé un échantillon représentatif de près de 800 000 adolescents âgés de 13 à 14 ans dans 233 centres de 97 pays entre 2000 et 2003. Comme observé chez l’adulte, la prévalence de la respiration sifflante récente (au cours des 12 derniers mois) varie considérablement entre les pays et entre les centres d’un même pays.
La prévalence la plus élevée (≥ 20 %) a été généralement observée en Australie, dans les pays anglophones d’Europe, en Amérique du Nord et dans certaines parties de l’Amérique latine. La prévalence la plus faible (< 5 %) a été observée dans le sous-continent indien, en Asie-Pacifique, en Méditerranée orientale et en Europe du Nord et de l’Est.
Quelles explications ?
L’augmentation de la prévalence de l’asthme et des manifestations allergiques ne peut être imputée à la seule amélioration du diagnostic, et aucune variation du patrimoine génétique n’a pu se produire en si peu de temps. Elle serait donc attribuée aux facteurs environnementaux, qui ont changé considérablement dans les dernières décennies.
Hypothèse « hygiéniste »
Les agents infectieux induisent un phénotype lymphocytaire de type Th1 qui réprime le phénotype Th2 communément associé aux allergies. La diminution des maladies infectieuses liée à l’amélioration des conditions d’hygiène laisse place au développement du phénotype Th2 et des maladies allergiques qui lui sont associées. De nombreuses observations sont cohérentes avec cette hypothèse : l’augmentation de la prévalence des allergies associée au mode de vie occidental ; la relation inverse entre taille de la fratrie et risque d’allergie ; le risque plus bas de sensibilisation chez des personnes ayant eu des animaux domestiques dans l’enfance ; la diminution du risque d’allergie observée chez des enfants vivant dans une ferme. L’exposition précoce (avant l’âge de 1 an) aux endotoxines bactériennes présentes dans l’environnement des animaux de ferme apparaît très protectrice vis-à-vis des maladies allergiques, dont l’asthme.
Perte de la biodiversité
Une hypothèse récente est que la réduction de la biodiversité en termes de plantes, d’animaux et de micro-organismes appauvrit le microbiome humain, et entraîne des phénomènes d’immunodérégulation et d’inflammation chronique dont la conséquence serait une augmentation des maladies chroniques, dont l’asthme et les maladies allergiques.
Pollution atmosphérique
Vivre dans des zones polluées augmente la fréquence des allergies. En effet, il est démontré que certains polluants – notamment les particules diesel – augmentent, d’une part, l’allergénicité des pollens et, d’autre part, favorisent la réponse allergique des voies aériennes chez les sujets sensibles. En France, parmi les enfants ayant participé à l’étude ISAAC,5 l’asthme et la rhinite allergique sont liés à la concentration moyenne des particules fines dans l’air sur les trois dernières années. Les associations les plus fortes avec les indicateurs sanitaires sont observées avec les particules en suspension (PM, pour particulate matter). Les études de panels sont conduites le plus souvent chez des asthmatiques ou des patients ayant des symptômes ou autres affections chroniques. Pour une augmentation de 5 µg/m3 de PM2,5, le pourcentage d’augmentation du risque est de l’ordre de 3 % pour les crises d’asthme ; il est de l’ordre de 1,5 % pour la toux, et inférieur à 1 % pour le volume expiratoire maximal par seconde (VEMS) et le débit expiratoire de pointe (DEP). Les crises d’asthme et la prise de médicaments (bronchodilatateurs) augmenteraient de 3 % et de 2,9 % respectivement pour une augmentation journalière de 10 µg/m3 des niveaux de PM10. D’autres polluants intérieurs tels que le tabac et les produits d’entretien et de bricolage sont en cause.
Alimentation et obésité
Notre régime alimentaire a beaucoup changé dans les dernières décennies. La prévalence de l’asthme est moins importante là où l’on consomme plus d’acides gras de type oméga 3 (poissons gras).6 Ces derniers protégeraient l’organisme de la formation de l’acide arachidonique, laquelle favorise la libération de médiateurs tels que les leucotriènes, impliqués dans le processus asthmatique.
Plusieurs études épidémiologiques ont suggéré des relations entre de faibles concentrations sériques en 25-hydroxy- vitamine D et l’augmentation des risques de diverses pathologies, dont l’atopie, ce qui est concordant avec les gradients Nord-Sud observés pour ces maladies.
Par ailleurs, la corrélation entre obésité et asthme est maintenant bien étayée, avec une association temporelle et un effet bénéfique sur l’asthme lorsque l’obésité diminue, suggérant un lien de cause à effet.7
Plusieurs études épidémiologiques ont suggéré des relations entre de faibles concentrations sériques en 25-hydroxy- vitamine D et l’augmentation des risques de diverses pathologies, dont l’atopie, ce qui est concordant avec les gradients Nord-Sud observés pour ces maladies.
Par ailleurs, la corrélation entre obésité et asthme est maintenant bien étayée, avec une association temporelle et un effet bénéfique sur l’asthme lorsque l’obésité diminue, suggérant un lien de cause à effet.7
Références
1. Sunyer J, Anto JM, Tobias A, et al. Generational increase of self- reported first attack of asthma in fifteen industrialised countries. Eur Respir J 1999;14:885-91.
2. To T, Stanojevic S, Moores G, et al. Global asthma prevalence in adults: findings from the cross-sectional world health survey. BMC Public Health 2012;12:1-8.
3. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017;390:1211-59.
4. Delmas MC, Guignon N, Leynaert B, et al. Augmentation de la prévalence de l’asthme chez le jeune enfant en France. Revue des maladies respiratoires 2017;34(5):525-34.
5. Lai CKW, Beasley R, Crane J, et al. Global variation in the prevalence and severity of asthma symptoms: Phase Three of the International Study of Asthma and Allergies in Childhood (ISAAC). Thorax 2009;64:476-83.
6. Nagel G, Weinmayr G, Kleiner A, et al. Effect of diet on asthma and allergic sensitisation in the International Study on Allergies and Asthma in Childhood (ISAAC) Phase Two. Thorax 2010;65(6):516-22.
7. Stenius-Aarniala B, Poussa T, Kvarnström J, et al. Immediate and long term effects of weight reduction in obese people with asthma: randomised controlled study. BMJ 2000;320(7238):827-32.
2. To T, Stanojevic S, Moores G, et al. Global asthma prevalence in adults: findings from the cross-sectional world health survey. BMC Public Health 2012;12:1-8.
3. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017;390:1211-59.
4. Delmas MC, Guignon N, Leynaert B, et al. Augmentation de la prévalence de l’asthme chez le jeune enfant en France. Revue des maladies respiratoires 2017;34(5):525-34.
5. Lai CKW, Beasley R, Crane J, et al. Global variation in the prevalence and severity of asthma symptoms: Phase Three of the International Study of Asthma and Allergies in Childhood (ISAAC). Thorax 2009;64:476-83.
6. Nagel G, Weinmayr G, Kleiner A, et al. Effect of diet on asthma and allergic sensitisation in the International Study on Allergies and Asthma in Childhood (ISAAC) Phase Two. Thorax 2010;65(6):516-22.
7. Stenius-Aarniala B, Poussa T, Kvarnström J, et al. Immediate and long term effects of weight reduction in obese people with asthma: randomised controlled study. BMJ 2000;320(7238):827-32.