Compte tenu de l’augmentation de la prévalence du diabète, de type 2 (DT2) surtout, de plus en plus de femmes en âge de procréer sont diabétiques. En raison des risques liés à une grossesse non programmée qui concernent la mère et le fœtus, il est essentiel qu’une contraception efficace soit prescrite, selon les recommandations1-4 et le choix de la patiente.
Les risques de la grossesse chez une femme ayant un diabète sont bien documentés. Le fœtus est exposé aux malformations congénitales, au décès in utero, à la macrosomie et à l’hypoglycémie néonatale. Chez la mère, outre les risques de fausses couches, sont décrites hypertension, prééclampsie et aggravation d’une rétinopathie ou d’une néphropathie préexistante.
La prise en charge des glycémies en préconceptionnel et pendant la grossesse diminue les risques induits par cette situation nouvelle. C’est dire l’intérêt d’une programmation et donc de la contraception.
Quelles options ?
Les différentes contraceptions hormonales disponibles actuellement sont : les estroprogestatifs (EP) composés d’éthinylestradiol et d’un progestatif (de deuxième, troisième génération ou autres), administrés le plus souvent par voie orale, mais aussi par voie vaginale (anneau transdermique ou patch) ; et les progestatifs prescrits sous forme orale (microprogestatif), injectable, d’implant ou contenus dans le dispositif intra- utérin (DIU).
Les contraceptions non hormonales sont aussi largement utilisées. Il n’a pas été retrouvé plus d’infections après pose d’un DIU en cas de diabète. En dehors du DIU au cuivre qui peut être prescrit aujourd’hui chez une nullipare, les autres méthodes sont insuffisamment efficaces pour que les femmes y recourent, d’autant plus si elles sont diabétiques.
Risques liés à la contraception hormonale
Les estroprogestatifs soulèvent différentes questions dans cette population particulière : ont-ils un effet hyperglycémiant ? Aggravent-ils les complications du diabète ? Sont-ils un facteur de risque cardiovasculaire surajouté ? Enfin, si en plus de son diabète la patiente est obèse, la contraception hormonale reste-t-elle efficace ?
Contrôle glycémique. Les données de la littérature confirment qu’il n’y a aucun impact des contraceptions hormonales, quelles qu’elles soient, sur la glycémie des patientes diabétiques.
Complications microvasculaires du diabète. Aucune augmentation de la prévalence ou de la sévérité des rétinopathies ou des néphropathies n’a été rapportée chez les diabétiques de type 1 (DT1) sous EP. Néanmoins, les recommandations contre-indiquent l’utilisation d’un estroprogestatif, quelle que soit la voie d’administration, chez les diabétiques ayant des complications microvasculaires graves (rétinopathie sévère ischémique ou proliférative, œdème maculaire, néphropathie avec protéinurie persistante). Certes, les études mesurant les effets des progestatifs dans cette population sont peu nombreuses, mais leur innocuité sur le plan vasculaire permet de ne pas les contre-indiquer.
Risque artériel. Sous estroprogestatifs, ce dernier, très peu augmenté chez les femmes sans facteur de risque, est majoré en cas d’hypertension artérielle, chez les fumeuses – et encore plus chez les diabétiques fumeuses –, soulignant la synergie des facteurs de risque associés. La contraception progestative n’a pas de lien avec une augmentation du risque vasculaire, d’infarctus ou d’accident vasculaire cérébral.
Les diabétiques de type 2 (DT2) sont plus exposées au risque vasculaire du fait de l’association fréquente avec une obésité, une hypertension et/ou une dyslipidémie, en particulier une hypertriglycéridémie qui peut être aggravée sous EP.
Il n’existe pas de contre-indication liée aux lipides pour la prescription d’un progestatif par voie orale, implant ou DIU.
Risque thrombo-embolique. Les EP sont associés à une augmentation de celui-ci. Si le DT1 n’est pas un facteur de risque particulier, le DT2 est associé à un sur-risque en rapport avec le surpoids. Comme chez toutes les femmes, il est essentiel de rechercher des antécédents thrombo-emboliques veineux non seulement personnels, mais aussi familiaux au premier degré. En effet, ces derniers contre-indiquent les estroprogestatifs. Les progestatifs n’ont pas d’effet thrombogène et peuvent être prescrits.
Contraception hormonale et poids. De façon générale, les EP ne sont pas responsables d’une augmentation du poids même chez les femmes en surpoids ou obèses, sauf cas particuliers. Les progestatifs sous forme d’implant n’ont pas non plus d’effet sur le poids. Si aucune méthode de contraception hormonale n’est contre-indiquée chez la femme obèse de moins de 35 ans en dehors de toute complication, il n’est pas recommandé, en cas de diabète associé, de prescrire un EP. Les progestatifs peuvent être proposés sans inconvénient.
Les recommandations concernant la fréquence avec laquelle un nouvel implant doit être posé ont été récemment modifiées. L’efficacité du dispositif est identique pour une femme de corpulence normale comme pour une femme obèse lorsqu’il est changé tous les 3 ans.
Cas particulier : diabétique fumeuse. Un EP est contre-indiqué du fait des risques d’accident vasculaire ; il n’y a en revanche pas de restriction à la prescription d’un progestatif quel que soit son mode d’administration.
La question d’une contraception estroprogestative, efficace et bien tolérée, peut se poser chez une jeune femme diabétique de type 1, dont la maladie est récente et non compliquée : dans ce cas très particulier, exceptionnellement, si la patiente ne peut pas arrêter de fumer, un EP peut être proposé.
Des antécédents de diabète gestationnel ?
Après vérification de la glycémie dans le post-partum pour écarter un diabète découvert pendant la grossesse et persistant au-delà, il n’y a pas de contre-indication à la prise d’un EP.
Si le risque de diabète n’est pas augmenté, il convient de tenir compte des facteurs de risque associés et privilégier – s’ils sont présents – une contraception dénuée d’impact cardiovasculaire.
Quelle contraception proposer à une femme diabétique ?
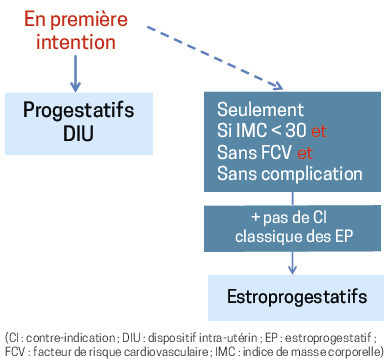
Chez la femme diabétique de type 1 (DT1), si elle n’a aucun facteur de risque (dyslipidémie, HTA, tabac), que son diabète n’a pas plus de 20 ans d’ancienneté, et qu’elle n’a pas de complications (néphropathie et rétinopathie proliférante ou œdémateuse ischémique, pathologie cardiovasculaire), il est possible de lui prescrire un estroprogestatif. Si elle a un de ces facteurs en plus de son diabète, on recommande une contraception progestative ou un DIU (au cuivre et/ou hormonal) [fig. 1].
Chez la patiente diabétique de type 2 (DT2), il il est préférable d’opter en priorité pour une contraception sans risque vasculaire : progestative ou méthode non hormonale [fig. 2].
La contraception d’urgence peut être prescrite quel que soit le type de diabète, en utilisant de préférence l’acétate d’ulipristal chez la femme obèse.
1. HAS. Contraception chez la femme à risque cardiovasculaire. Juillet 2019. https://bit.ly/2EKCxRS
2. Gourdy P, Bachelot A, Catteau-Jonard S, et al. Hormonal contraception in women at risk for vascular and metabolic disorders: Guidelines of the French Society of Endocrinology. Ann Endocrinol 2012;73:469-87.
3. Chabbert-Buffet N, Marret H, Agostini A, et al. Clinical practice guidelines for contraception by the French National College of gynecologists and obstetricians (CNGOF). J Gynecol Obstet Hum Reprod 2019;48:441-54.
4. ADA. Standard Medical Care in Diabetes. Diabetes Care 2020;43 (suppl 1):S183-S192.

 Encadrés
Encadrés