Une femme de 95 ans, sans antécédent notable, arrive aux urgences avec un hématome de la main gauche survenu sans facteur déclenchant retrouvé. La patiente a déjà consulté à six reprises aux urgences pour des hématomes ou une hémarthrose des genoux avec déglobulisation ayant nécessité des transfusions. Elle ne prend aucun traitement anticoagulant.
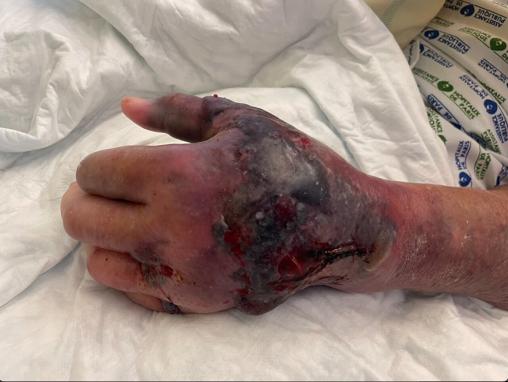
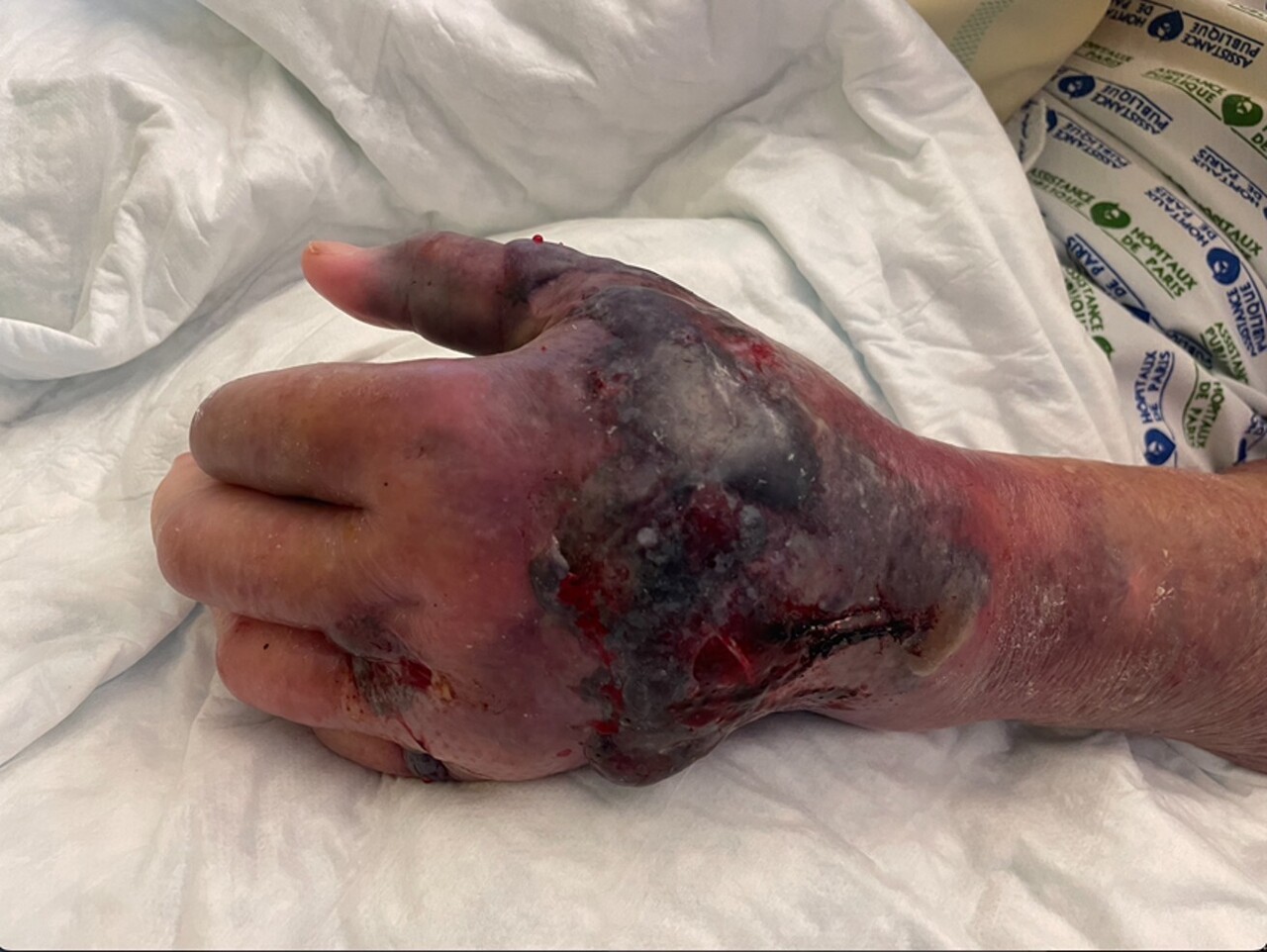
L’examen clinique révèle des ecchymoses diffuses au niveau du thorax et des membres inférieurs et un important hématome de la main gauche d’allure plus récente (figure).
La radiographie du membre ne montre aucune fracture. Il existe une anémie normocytaire arégénérative à 10,2 g/dL, le taux de prothrombine est à 88 %, le temps de céphaline activée (TCA) est allongé à 3,04.
Le facteur VIII est effondré, sans anomalies des autres facteurs de la coagulation. Le mélange du plasma de la patiente avec un plasma de témoin confirme la présence d’un anticorps circulant. Le dosage spécifique de l’anticorps anti-facteur VIII est positif à taux élevé (357 BU/mL).
L’examen clinique révèle des ecchymoses diffuses au niveau du thorax et des membres inférieurs et un important hématome de la main gauche d’allure plus récente (figure).
La radiographie du membre ne montre aucune fracture. Il existe une anémie normocytaire arégénérative à 10,2 g/dL, le taux de prothrombine est à 88 %, le temps de céphaline activée (TCA) est allongé à 3,04.
Le facteur VIII est effondré, sans anomalies des autres facteurs de la coagulation. Le mélange du plasma de la patiente avec un plasma de témoin confirme la présence d’un anticorps circulant. Le dosage spécifique de l’anticorps anti-facteur VIII est positif à taux élevé (357 BU/mL).
Références
1. Sharma A, Vojjala N, Singh V. Acquired (autoimmune) hemophilia: Demographics, outcomes, and readmissions. Blood Vessels Thromb Hemost 2025;2(2):100062.
2. Tiede A, Collins P, Knoebl P, et al. International recommendations on the diagnosis and treatment of acquired hemophilia A. Haematologica 2020;105(7):1791‑801.
3. Mahlangu J, Oldenburg J, Paz-Priel I, et al. Emicizumab prophylaxis in patients who have hemophilia a without inhibitors. N Engl J Med 2018;379(9):811‑22.
4. Denis CV, Lenting PJ. Functional and clinical aspects of the anti-hemophilic bispecific antibody emicizumab. Hématologie 2020;26(6):328‑42.
2. Tiede A, Collins P, Knoebl P, et al. International recommendations on the diagnosis and treatment of acquired hemophilia A. Haematologica 2020;105(7):1791‑801.
3. Mahlangu J, Oldenburg J, Paz-Priel I, et al. Emicizumab prophylaxis in patients who have hemophilia a without inhibitors. N Engl J Med 2018;379(9):811‑22.
4. Denis CV, Lenting PJ. Functional and clinical aspects of the anti-hemophilic bispecific antibody emicizumab. Hématologie 2020;26(6):328‑42.
Une question, un commentaire ?