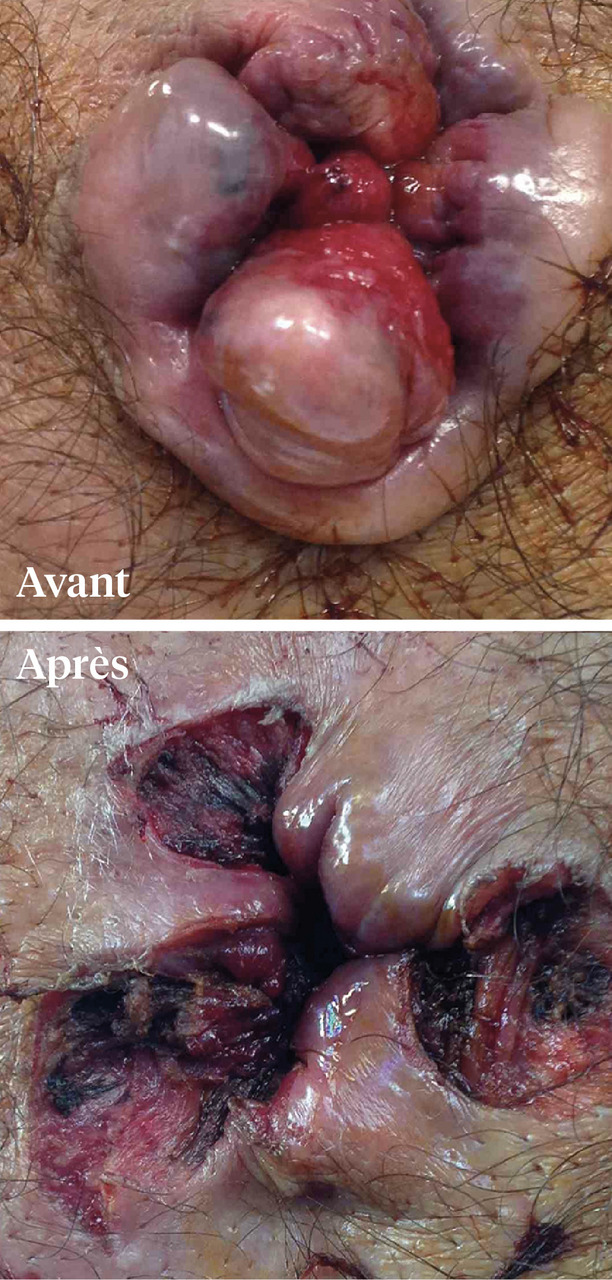
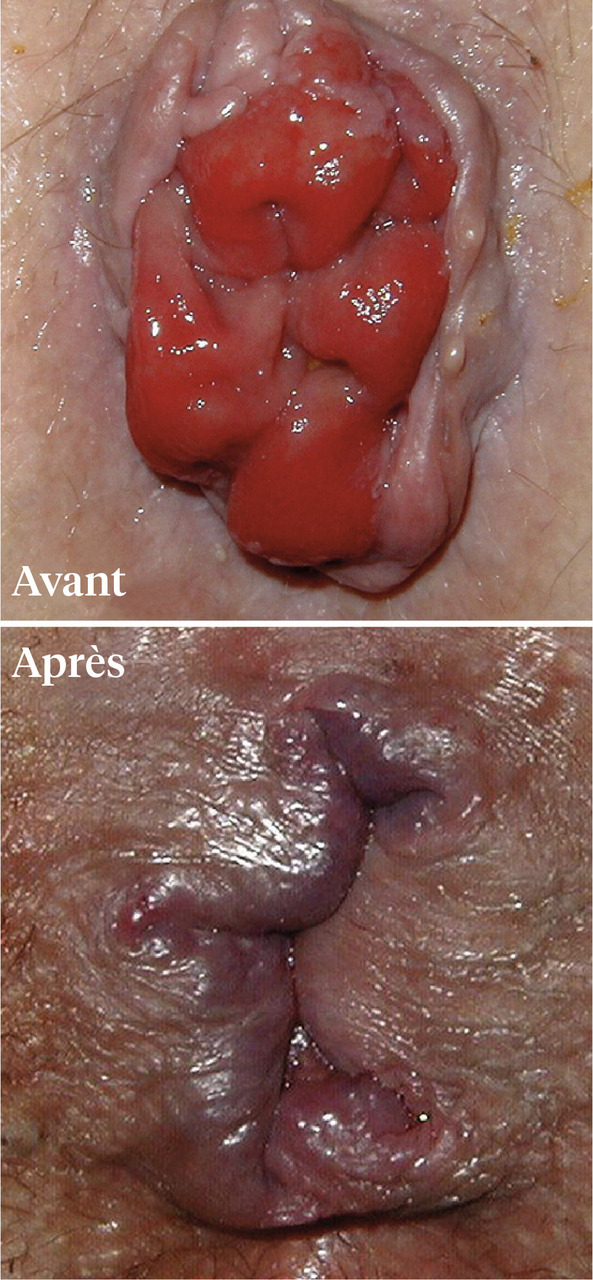
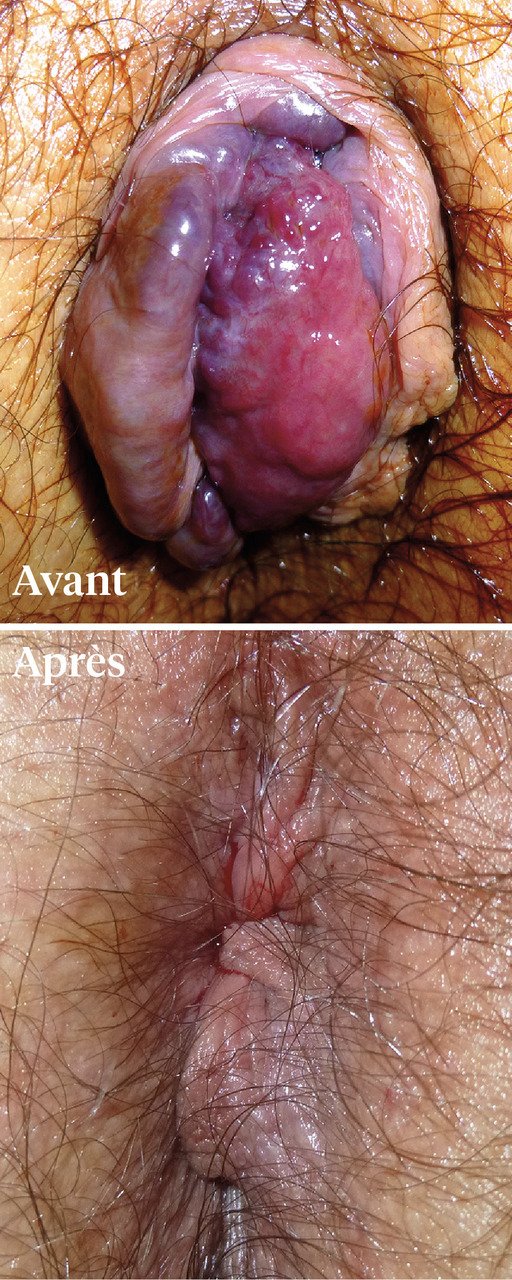
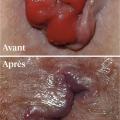
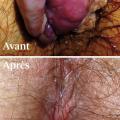
La classique hémorroïdectomie tripédiculaire (Milligan et Morgan ;
L’hémorroïdectomie tripédiculaire a certes fait ses preuves avec peu de complications. Cependant, les suites opératoires sont douloureuses, des soins locaux pluriquotidiens et un arrêt d’activité prolongé (2 à 3 semaines) sont requis.
Avec les techniques mini-invasives, les douleurs postopératoires sont en général moindres, voire inexistantes, les soins locaux inutiles et l’arrêt d’activité bref, environ une semaine. Ces avantages ne sont pas négligeables pour bon nombre de patients redoutant de souffrir et/ou souhaitant raccourcir l’arrêt d’activité.
Actuellement, 5 chirurgies mini-invasives sont réalisées au bloc opératoire, sous anesthésie générale ou loco-régionale, en hospitalisation ambulatoire (
Quels résultats ?
Comparativement à l’hémorroïdectomie, elles ont des suites opératoires moins pénibles et une efficacité quasi semblable à court et moyen terme.
Le seul inconvénient est le caractère non formellement « définitif », avec un risque de récidive en cas de suivi prolongé, difficile à quantifier avec précision mais d’autant plus marqué que le prolapsus hémorroïdaire était important en préopératoire.
Les complications postopératoires sont peu fréquentes (2 à 10 %) et le plus souvent mineures (saignement, rétention d’urines, ténesme, thrombose hémorroïdaire externe, fécalome, fissure, sténose, suppuration).
Cependant, des complications exceptionnelles mais invalidantes, voire graves, à type de dyschésie (constipation terminale) et/ou de troubles durables de la continence et surtout de perforation rectale avec péritonite et/ou rétropneumopéritoine, de fistule recto-vaginale, de fasciite nécrosante pelvienne ont été rapportées après anopexie.
Cette technique est aujourd’hui moins pratiquée au profit des ligatures artérielles avec mucopexie dont la morbidité postopératoire est minime.
Concernant les plus récentes, à savoir l’hémorroïdoplastie au laser, la HeLP et la radiofréquence (tableau), les résultats préliminaires suggèrent des suites opératoires simples, avec peu de complications, une bonne efficacité à court et à moyen terme et un taux de satisfaction élevé des patients.
Cependant, les données sont pauvres et le recul insuffisant.3
Quelles indications ?
Mauvaise indication : le prolapsus de grade IV (irréductible).4
Comment choisir ?
Avantages et inconvénients des nouvelles techniques
Principal atout : l’absence d’excision du tissu hémorroïdaire, donc pas de plaies externes nécessitant des soins locaux postopératoires. De surcroît, les douleurs postopératoires sont moins intenses et l’arrêt plus court. Enfin, l’absence de modification de l’anatomie et de la sensibilité du canal anal est intéressante dans certaines situations à risque pour l’hémorroïdectomie.
Principal inconvénient : le risque de récidive à terme (7 à 25 % selon la durée du suivi). Cependant, si elles sont diagnostiquées tôt, elles sont souvent accessibles à un simple traitement instrumental qui était illusoire en préopératoire. De même, une technique mini-invasive peut être à nouveau réalisée et, dans tous les cas, elle ne gêne aucunement la réalisation d’une hémorroïdectomie ultérieure… Enfin, ces techniques sont plus coûteuses car elles requièrent un matériel spécifique à usage unique (pince, dilatateur, doppler, sonde, etc.).
2. Fathallah N, Pommaret E, Crochet E, et al. Les techniques mini-invasives en chirurgie hémorroïdaire : la fin du règne de l’hémorroïdectomie ? Hépato-Gastro & Oncologie digestive 2017;24:1019-29.
3. De Nardi P, Tamburini AM, Gazzetta PG, Lemma M, Pascariello A, Asteria CR. Hemorrhoid laser procedure for second- and third-degree hemorrhoids: results from a multicenter prospective study. Tech Coloproctol 2016;20:455-9.
4. Davis BR, Lee-Kong SA, Migaly J, Feingold DL, Steele SR. The American Society Of Colon and Rectal Surgeons Clinical Pratice Guidelines for The Management of Hemorrhoids. Dis Colon Rectum 2018;61:284-92.
Société nationale française de coloproctologie : www.snfcp.org
Service de proctologie médico-chirurgicale du GH Paris Saint-Joseph : https://bit.ly/2xjiyCC

 Encadrés
Encadrés