La hernie de l’aine est très fréquente : elle survient chez 27 à 43 % des hommes et 3 à 6 % des femmes. On estime qu’environ 30 millions d’interventions chirurgicales pour hernie sont pratiquées chaque année dans le monde, dont 160 000 en France. Les hernies de l’aine sont définies comme étant une protrusion de viscères ou de tissus à travers le canal inguinal ou fémoral. Les hernies symptomatiques chez l’homme et les hernies de l’aine chez la femme sont des indications à la chirurgie. Une simple surveillance peut être proposée aux patients masculins asymptomatiques ou peu symptomatiques car le risque d’étranglement de la hernie est alors faible ; cependant, puisqu’elle a de fortes chances de devenir symptomatique avec le temps, le choix entre les risques chirurgicaux et la stratégie d’auto-surveillance doit être discuté avec les patients. Bien que la chirurgie soit standardisée, elle n’est pas exempte de complications, avec principalement 3 à 5 % de douleurs inguinales chroniques. Le taux de récidive a considérablement diminué grâce à la généralisation du renforcement prothétique. Compte tenu de la diversité des approches chirurgicales, le choix d’un traitement doit être adapté à l’expertise du chirurgien et aux caractéristiques du patient et de la hernie.
Deux types de hernie de l’aine
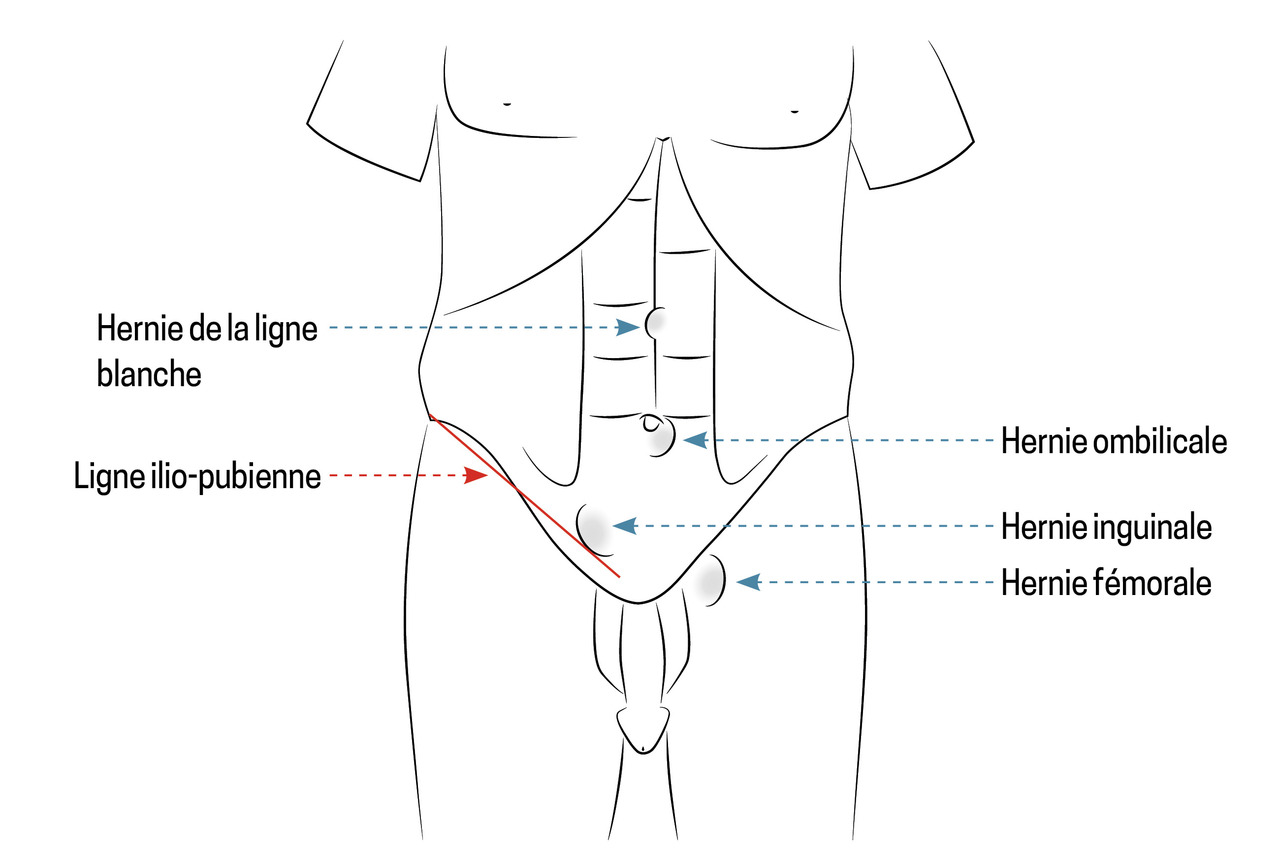
Parmi les hernies de l’aine, on distingue les hernies fémorales et inguinales, de topographie différente (fig. 1).
Hernies fémorales
Elles sont plus rares que les hernies inguinales dans les deux sexes, mais plus fréquentes chez les femmes. Les hernies fémorales font saillie dans le canal fémoral, au niveau de la face médiale de la veine fémorale. Elles s’extériorisent en dessous de la ligne ilio-pubienne de Malgaigne (projection cutanée du ligament inguinal). Elles sont généralement petites et ont un collet très étroit et inextensible.
Hernies inguinales
Elles s’extériorisent au-dessus de la ligne ilio-pubienne. On distingue :
- les hernies indirectes, liées à la persistance du canal péritonéo-vaginal chez le sujet jeune ;
- les hernies directes, survenant plus tardivement et favorisées par l’hyperpression intra-abdominale.
Facteurs de risque et symptômes
Les principaux facteurs de risque de hernie de l’aine connus sont un antécédent de hernie controlatérale, le sexe masculin (8 à 10 fois plus fréquent), l’âge (premier pic de prévalence à 50 ans ; second pic entre 70 et 80 ans), un antécédent de prostatectomie, la non-obésité, l’ethnie (moins fréquente chez les adultes à peau noire), le tabagisme.
Toute hernie d’apparition récente doit faire rechercher une cause d’hyperpression intra-abdominale, telle qu’une pathologie pulmonaire responsable de toux chronique, une cause de constipation sévère ou de dysurie. D’éventuelles explorations complémentaires peuvent être prescrites en fonction de l’orientation clinique.
Un diagnostic essentiellement clinique
Le diagnostic positif d’une hernie de l’aine est clinique.
Forme asymptomatique
Dans certains cas, les patients sont asymptomatiques et la hernie est découverte lors d’un examen physique de routine. Le plus souvent, les patients évoquent un renflement dans la région inguinale qui devient plus évident lorsqu’ils sont debout ou qu’ils toussent, et qui disparaît lorsqu’une pression minime est exercée. En outre, ils font état d’une gêne et d’une sensation de lourdeur qui s’aggravent avec l’activité physique.
Lors de l’examen pour suspicion de hernie inguinale, les patients doivent être examinés debout ou couchés et il faut leur demander de tousser afin d’évaluer l’impulsivité et la réductibilité de la hernie. Le côté controlatéral doit être exploré.
En cas de douleurs
Chez un patient qui consulte pour une exacerbation douloureuse, il est essentiel de rechercher les signes d’étranglement : impossibilité de réduire par taxis une hernie hyperalgique devenue non expansive. Le patient peut montrer des signes d’occlusion intestinale. Une intervention chirurgicale d’urgence est alors nécessaire, et les patients doivent être adressés au chirurgien dès que possible afin d’éviter une ischémie intestinale pouvant nécessiter une résection.
Rares indications de l’imagerie
Le diagnostic positif de hernie de l’aine est donc clinique, mais deux situations peuvent engendrer le doute : une douleur inguinale sans tuméfaction ou une tuméfaction qui n’a pas les caractéristiques d’une hernie (tableau).
De façon générale, l’échographie inguinale ne devrait pas être prescrite :
- elle est inutile lorsqu’une tuméfaction expansive et réductible est palpée ;
- elle conduit à des faux positifs qui risqueraient une chirurgie inutile, car le bombement du fascia transversalis à la toux étant physiologique, la plupart des examens sont rendus positifs sans hernie authentique.
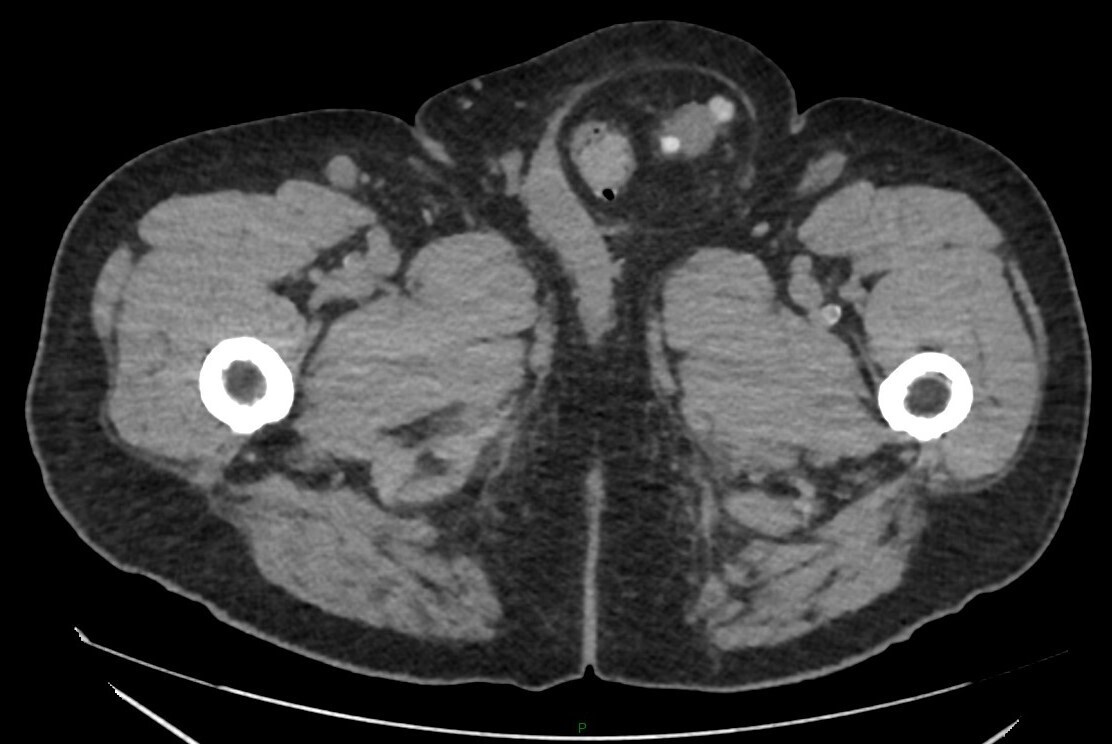
Le scanner abdominopelvien est le plus souvent contributif, permettant de redresser un diagnostic incertain (fig. 2).
Opérer ou non ?
Autosurveillance dans les formes asymptomatiques
Les patients masculins asymptomatiques ou peu symptomatiques peuvent se voir proposer une simple surveillance car le risque d’étranglement de la hernie est alors faible. Cependant, on estime qu’environ 70 % des patients auront besoin d’une intervention chirurgicale dans les cinq ans, pour une hernie devenue symptomatique.1,2 Pendant cette phase d’autosurveillance, le bandage herniaire n’est pas conseillé car il pourrait augmenter le risque d’étranglement. De même, l’interruption d’activité physique n’est pas souhaitable car celle-ci n’est pas à risque ; elle doit néanmoins être indolore.
La chirurgie est le seul traitement curatif
La chirurgie est le seul traitement de la hernie inguinale, mais son rapport bénéfices-risques n’est pas toujours favorable.
Les objectifs de la chirurgie sont d’améliorer la qualité de vie, de réduire les symptômes et, dans une moindre mesure, de prévenir les complications liées à la hernie, à savoir l’étranglement – dont le risque global peut être estimé entre 0,5 et 3 %.3 Par conséquent, l’intervention chirurgicale peut être raisonnablement différée chez les patients asymptomatiques, surtout si leur terrain expose à une surmorbidité.
Choix de l’acte chirurgical
Lorsqu’un patient est opéré, la décision de procéder à la réparation et le choix de la technique chirurgicale doivent tenir compte à la fois des facteurs liés au patient et des caractéristiques de la hernie : âge, présence de comorbidités, activités professionnelle et sportive, antécédents chirurgicaux et de radiothérapie, préférences du patient en matière d’anesthésie, taille de la hernie, symptômes associés, risque d’étranglement, présence d’une hernie controlatérale, aspect primaire ou récidivant de la hernie.
Plusieurs techniques chirurgicales ont été mises au point au fil des époques. Supplantant les simples raphies (intervention de Shouldice), l’introduction, dans les années 1960, du premier matériau prothétique a permis de réduire considérablement le taux de récidive et est rapidement devenu la norme recommandée.4
La prothèse, le plus souvent composée de polypropylène ou de polyester, peut être placée par voie ouverte (intervention de Lichtenstein) ou par voie mini-invasive (transabdominale pré-péritonéale [TAPP] ou totalement extra-péritonéale [TEP]). Ces prothèses ont l’avantage de permettre une mise en place optimale du filet avec moins de complications infectieuses du site opératoire, une récupération plus rapide, une reprise plus précoce de l’activité physique et un taux plus faible de douleurs postopératoires chroniques.5
Anesthésie
Il n’y a pas de technique d’anesthésie à préférer au cours des cures de hernie de l’aine. La décision doit être adaptée et le patient doit être informé et jouer un rôle actif dans la décision. La Société européenne de chirurgie herniaire (EHS) recommande l’anesthésie locale pour tous les patients adultes ayant une hernie inguinale unilatérale primaire réductible, en particulier pour les patients atteints d’une maladie générale grave mais non invalidante (classe 3 de la classification de l’American Society of Anesthesiologists ; v. encadré) et plus âgés (plus de 80 ans) car elle est associée à une incidence plus faible de complications médicales.6
L’Assurance maladie recommande que la chirurgie soit réalisée en ambulatoire, sous réserve d’éventuelles comorbidités imposant une surveillance en hospitalisation.
Convalescence
L’activité physique n’affectant pas le taux de récidive, de longues restrictions ne sont pas nécessaires après une cure de hernie inguinale. Après chirurgie par cœlioscopie, un arrêt maladie d’une semaine et une restriction des activités physiques pour les efforts douloureux sont habituellement suffisants.
Surveillance postopératoire
À la phase aiguë, un hématome inguinal (favorisé par la reprise précoce des anticoagulants) peut être observé. Conséquence fréquente de la chirurgie, une ecchymose péricicatricielle et scrotale est possible mais bénigne et d’évolution favorable. L’infection du site opératoire est rare.
À moyen terme, un sérome peut se former dans le scrotum mais régresse le plus souvent spontanément. Une blessure de la vascularisation testiculaire peut provoquer une orchite ischémique traduite par un œdème testiculaire, qui évolue vers l’atrophie.
À long terme, une récidive de la hernie peut survenir, bien que cela soit moins fréquent avec l’usage des prothèses.
La persistance d’une douleur inguinale après le troisième mois postopératoire doit amener à une nouvelle consultation avec le chirurgien, voire avec un médecin de la douleur, afin d’éliminer une complication et de mettre en place des traitements adaptés pour éviter la pérennisation des douleurs.
Critères de classification ASA (American Society of Anesthesiologists)
Il s’agit d’une cotation en cinq classes des patients devant subir une anesthésie, proposée par la Société américaine des anesthésistes :
- classe 1 : patient en bonne santé ;
- classe 2 : patient atteint d’une maladie générale modérée ;
- classe 3 : patient atteint d’une maladie générale grave mais non invalidante ;
- classe 4 : patient atteint d’une maladie générale mettant en jeu le pronostic vital ;
- classe 5 : patient qui ne survivrait pas vingt-quatre heures sans l’intervention, et dont le résultat est aléatoire.
Que dire à vos patients ?
La hernie de l’aine est fréquente chez l’homme (1 sur 4).
Le traitement d’une hernie inguinale, exclusivement chirurgical, n’est pas impératif chez l’homme si elle est asymptomatique.
Le port d’un bandage herniaire n’est pas recommandé.
L’étranglement herniaire est rare chez l’homme et plus fréquent chez la femme qui, elle, doit être opérée sans délai.
La chirurgie n’est pas sans risque (une fiche d’information est disponible sur le site de la Société française de chirurgie digestive : https ://bit.ly/4bafn0w).
2. Chung L, Norrie J, O’Dwyer PJ. Long-term follow-up of patients with a painless inguinal hernia from a randomized clinical trial. Br J Surg 2011;98(4):596-9.
3. Dadashzadeh ER, Huckaby LV, Handzel R, et al. The Risk of Incarceration During Nonoperative Management of Incisional Hernias: A Population-based Analysis of 30,998 Patients. Ann Surg 2022;275(2):e488-e495.
4. Lockhart K, Dunn D, Teo S, et al. Mesh versus non-mesh for inguinal and femoral hernia repair. Cochrane Database Syst Rev 2018;9(9):CD011517.
5. Beck M. Traitement cœlioscopique des hernies inguinales de l’adulte par voie totalement extrapéritonéale. EMC – Techniques chirurgicales. Appar Dig 2023;39(1):1-17.
6. Stabilini C, van Veenendaal N, Aasvang E, et al. Update of the international HerniaSurge guidelines for groin hernia management. BJS Open 2023;7(5):zrad080.

 Encadrés
Encadrés