Une femme de 56 ans, aux antécédents d’hypertension artérielle et de diabète de type 2, se présente aux urgences pour un arrêt des matières et des gaz évoluant depuis cinq jours, associé à des douleurs abdominales et à des vomissements.
À l’admission, la patiente est apyrétique, avec une pression artérielle de 135/85 mmHg, une pression artérielle moyenne calculée à 102 mmHg, un pouls à 103 batt/min, la saturation en l'air ambiant à 98 % et une fréquence respiratoire de 24 respirations par minute. L’examen systémique révèle un abdomen distendu, avec une sensibilité au niveau du flanc droit, le toucher rectal retrouve une ampoule rectale pleine. Le reste de l’examen clinique est sans particularité.
Le bilan biologique révèle une hémoglobine à 11,8 g/dL, des globules blancs à 12 000 éléments/mm3 à prédominance de polynucléaires neutrophiles, une protéine C réactive (CRP) à 58 mg/L, une créatininémie à 74 µmol/L.
Une radiographie abdominale sans préparation est réalisée, objectivant la présence de niveaux hydro-aériques centraux plus larges que hauts, témoignant de la présence d’un obstacle au niveau grêlique.
Un scanner avec produit de contraste est réalisé, retrouvant :
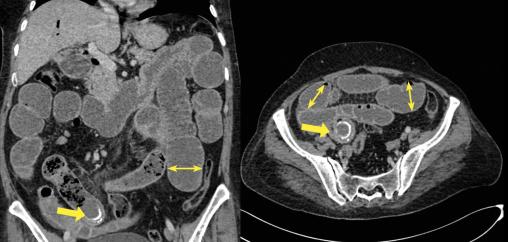
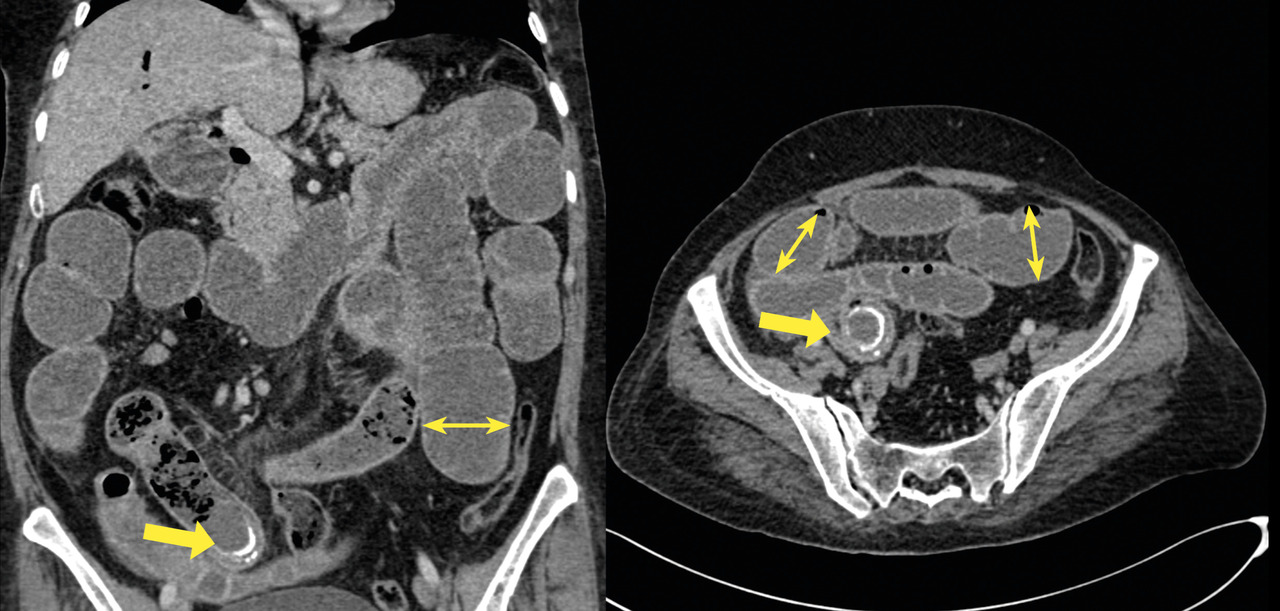
- une distension hydro-aérique de l’ensemble des anses grêliques en amont d’une formation arrondie bien limitée de densité calcique estimée à 700 UH, rappelant un calcul biliaire siégeant au niveau de l’avant-dernière anse iléale contrastant avec un aspect plat du reste du segment iléal et du côlon (fig. 1) ;
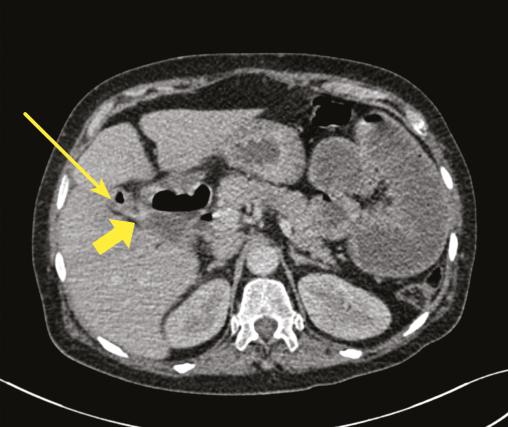
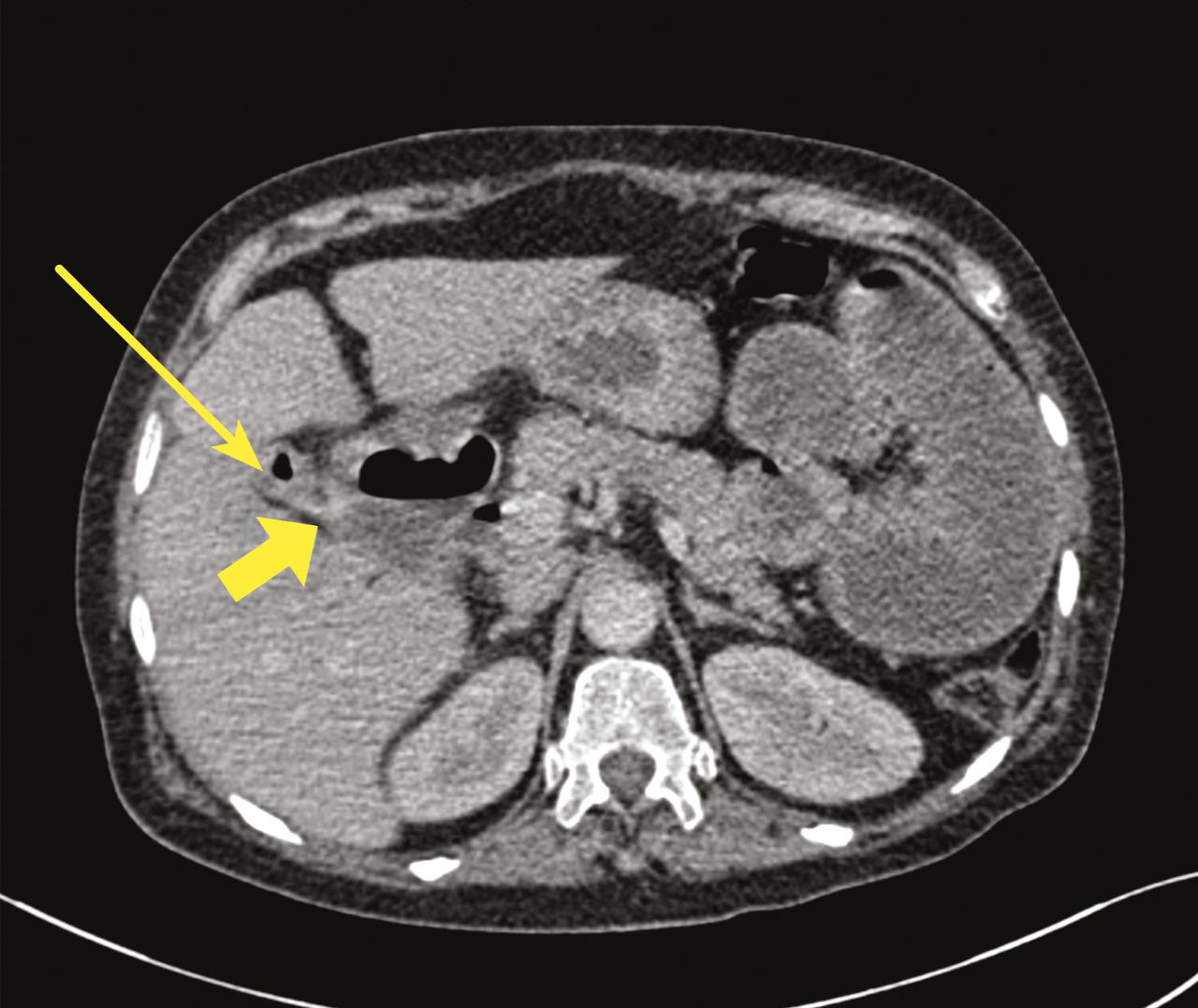
- une vésicule biliaire collabée, avec des bulles d’air (fig. 2) ;
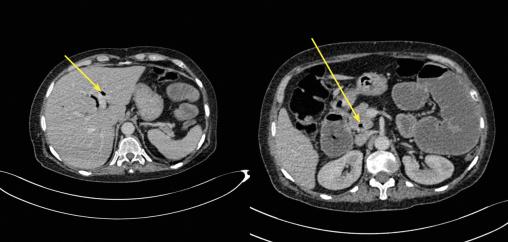
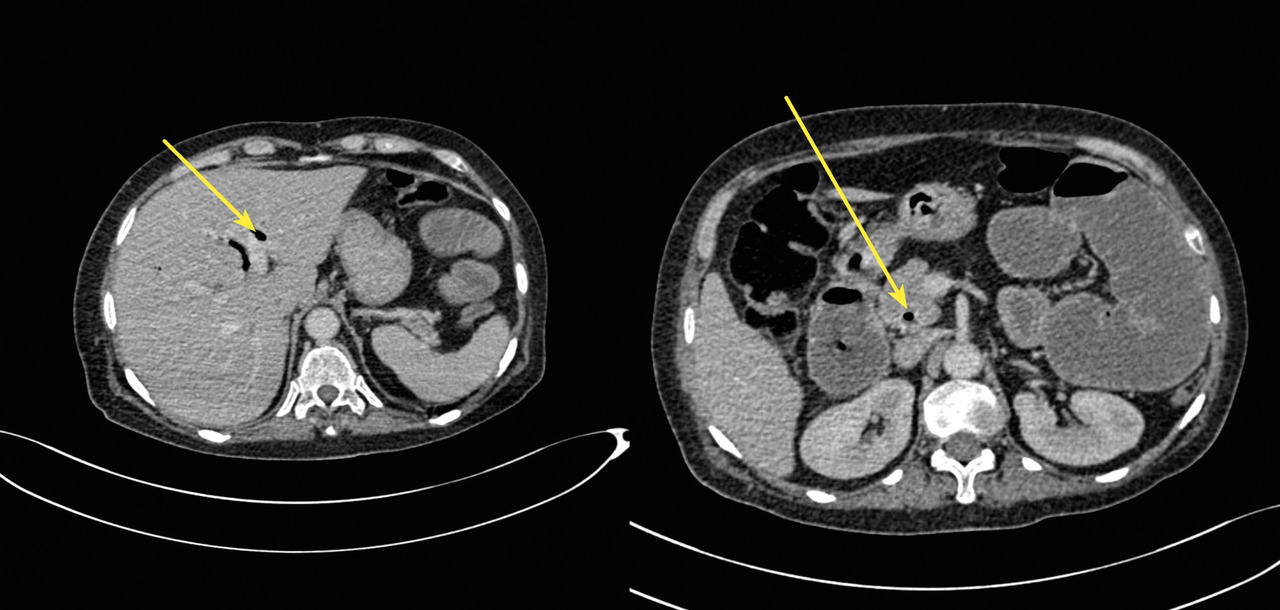
- des bulles d’air au niveau des voies biliaires intra- et extra-hépatique (fig. 3) ;
- un trajet fistuleux entre la vésicule biliaire et le deuxième segment duodénal (fig. 2).
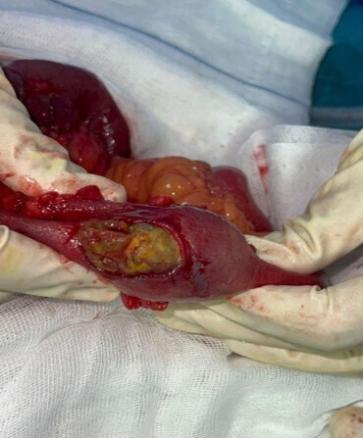
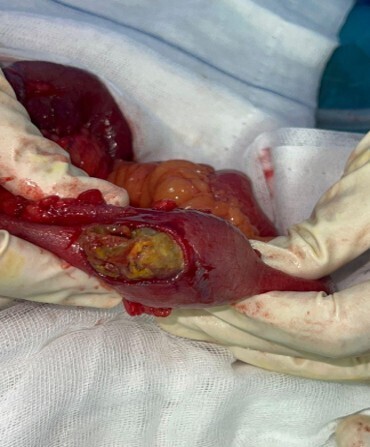
Le diagnostic d’iléus biliaire est posé. La patiente bénéficie d’une entérolithotomie (fig. 4) associée à une cholécystectomie et une cure du trajet fistuleux cholécystoduodénal.
L’évolution est marquée par une reprise du transit intestinal à vingt-quatre heures du geste opératoire.
À l’admission, la patiente est apyrétique, avec une pression artérielle de 135/85 mmHg, une pression artérielle moyenne calculée à 102 mmHg, un pouls à 103 batt/min, la saturation en l'air ambiant à 98 % et une fréquence respiratoire de 24 respirations par minute. L’examen systémique révèle un abdomen distendu, avec une sensibilité au niveau du flanc droit, le toucher rectal retrouve une ampoule rectale pleine. Le reste de l’examen clinique est sans particularité.
Le bilan biologique révèle une hémoglobine à 11,8 g/dL, des globules blancs à 12 000 éléments/mm3 à prédominance de polynucléaires neutrophiles, une protéine C réactive (CRP) à 58 mg/L, une créatininémie à 74 µmol/L.
Une radiographie abdominale sans préparation est réalisée, objectivant la présence de niveaux hydro-aériques centraux plus larges que hauts, témoignant de la présence d’un obstacle au niveau grêlique.
Un scanner avec produit de contraste est réalisé, retrouvant :
- une distension hydro-aérique de l’ensemble des anses grêliques en amont d’une formation arrondie bien limitée de densité calcique estimée à 700 UH, rappelant un calcul biliaire siégeant au niveau de l’avant-dernière anse iléale contrastant avec un aspect plat du reste du segment iléal et du côlon (fig. 1) ;
- une vésicule biliaire collabée, avec des bulles d’air (fig. 2) ;
- des bulles d’air au niveau des voies biliaires intra- et extra-hépatique (fig. 3) ;
- un trajet fistuleux entre la vésicule biliaire et le deuxième segment duodénal (fig. 2).
Le diagnostic d’iléus biliaire est posé. La patiente bénéficie d’une entérolithotomie (fig. 4) associée à une cholécystectomie et une cure du trajet fistuleux cholécystoduodénal.
L’évolution est marquée par une reprise du transit intestinal à vingt-quatre heures du geste opératoire.
Références
1. Chen-Wang C, Shou-Chuan S, Shee-Chau L, et al. A disease easily ignored in the elderly. Int J Gerontol 2008;2(1):18-21.
2. Kunin N, Morin-Chouarbi V, Prat-Robillard N, et al. Iléus biliaire révélé par un calcul rectal. Gastroenterol Clin Biol 2004;28:1184-2.
3. Zahid FE, Benjelloun el B, Ousadden A, et al. Uncommon cause of small bowel obstruction-gallstone ileus: A case report. Cases J 2009;14(2):9321.
4. Delabrousse E, Bartholomot B, Sohm O, et al. Gallstone ileus: CT findings. Eur Radiol 2000;10(6):938-40.
5. Sfairi A, Patel JC. Gallstone ileus: Plea for simultaneous treatment of obstruction and gallstone disease. J Chir 1997;134(2):59-64.
6. Lê P, Chambon H, Madeuf E. Uniléus biliaire. J Chir 2003;140(3):169-70.
7. Hassani KI, Rode J, Poincenot J, et al. Iléus biliaire avec évacuation spontanée d’un gros calcul : à propos d’un cas. Pan Afr Med J 2010;4:10.
8. Edderai M, Bassou D, Semlali S, et al. Diagnostic tomodensitométrique de l’iléus biliaire. Presse Med 2009;38(1):163-4.
9. Galizia G, Lieto E, Pelosio L, et al. Biliary ileus: A review of the literature and report of a clinical case treated by minilaparotomy. Ann Ital Chir 2000;71(4):483-8.
2. Kunin N, Morin-Chouarbi V, Prat-Robillard N, et al. Iléus biliaire révélé par un calcul rectal. Gastroenterol Clin Biol 2004;28:1184-2.
3. Zahid FE, Benjelloun el B, Ousadden A, et al. Uncommon cause of small bowel obstruction-gallstone ileus: A case report. Cases J 2009;14(2):9321.
4. Delabrousse E, Bartholomot B, Sohm O, et al. Gallstone ileus: CT findings. Eur Radiol 2000;10(6):938-40.
5. Sfairi A, Patel JC. Gallstone ileus: Plea for simultaneous treatment of obstruction and gallstone disease. J Chir 1997;134(2):59-64.
6. Lê P, Chambon H, Madeuf E. Uniléus biliaire. J Chir 2003;140(3):169-70.
7. Hassani KI, Rode J, Poincenot J, et al. Iléus biliaire avec évacuation spontanée d’un gros calcul : à propos d’un cas. Pan Afr Med J 2010;4:10.
8. Edderai M, Bassou D, Semlali S, et al. Diagnostic tomodensitométrique de l’iléus biliaire. Presse Med 2009;38(1):163-4.
9. Galizia G, Lieto E, Pelosio L, et al. Biliary ileus: A review of the literature and report of a clinical case treated by minilaparotomy. Ann Ital Chir 2000;71(4):483-8.
Une question, un commentaire ?