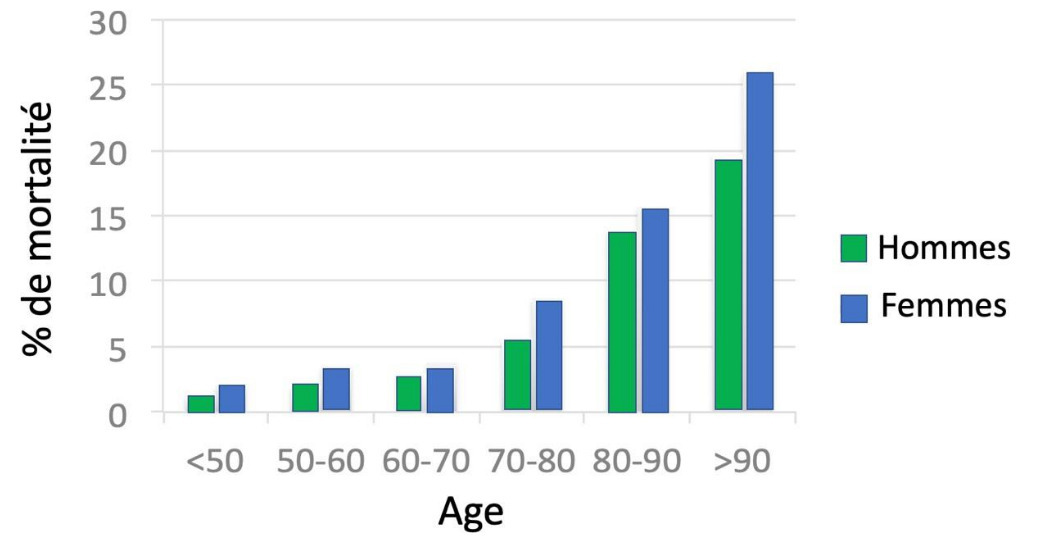
Un rapport de l’Académie de médecine révèle que les registres français montrent un retard de 30 min dans la prise en charge de la femme par rapport à l’homme lorsqu’un infarctus du myocarde survient. Ce délai correspond principalement au temps écoulé entre le début d’apparition des symptômes et le contact médical. De plus, 20 % des femmes vont dans un service d’accueil des urgences ou chez leur généraliste car l’appel aux services d’urgences n’a pas été suivi d’effet. Une fois la prise en charge décidée, on constate également un délai plus long de revascularisation coronaire. En analyse multivariée, le sexe est un facteur prédictif de mortalité au même titre que l’âge et le diabète (fig. 1 et tableau). Enfin, les femmes bénéficient significativement moins du traitement optimal après l’infarctus, ainsi que de l’accès à la réadaptation, par rapport aux hommes.
Ces différences ne sont pas une spécificité française : elles sont retrouvées dans les registres de différents pays.
Facteurs sociétaux : au premier plan
Plusieurs facteurs sociétaux contribuent à cette inégalité. L’Académie pointe en premier lieu une perception différente des douleurs. Les femmes sont susceptibles de ressentir des douleurs qui sont dites « normales » (dysménorrhées, douleur de l’accouchement...) à différents moments de leur vie en raison de facteurs hormonaux et d’autres conditions médicales. Cela peut entraîner une sous-estimation des symptômes liés à l’infarctus. C’est pourquoi les patientes victimes d’un infarctus vont minimiser les douleurs thoraciques bien que celles-ci soient présentes dans 92 % des cas, comme chez l’homme, et avec la même intensité. Elles insisteront plutôt sur les signes d’accompagnement comme la dyspnée, la fatigue, les nausées (qui sont aussi présents chez l’homme). Cette attitude diffère de celle de l’homme qui va décrire en premier lieu la survenue d’une douleur thoracique, et seulement ensuite les autres signes. Il est donc important que les soignants recherchent cette douleur chez la femme par un interrogatoire précis.
Autre facteur : l’infarctus a longtemps été perçu comme une maladie principalement masculine qui ne touche pas la femme jeune non ménopausée. Cette perception erronée peut influencer la prise en charge de la part des soignants. De plus, les femmes font appel aux services médicaux d’urgence plus tardivement que les hommes, avec souvent l’idée préconçue de ne pas être exposées au risque d’infarctus.
Facteurs de risque spécifiques et sensibilité accrue
Lors de l’évaluation du risque CV, il faut prendre en compte les facteurs de risque spécifiques des femmes :
- hypertension gravidique : associée à un risque accru d’infarctus du myocarde à long terme ;
- prééclampsie : associée à 2 fois plus de risque de développer une cardiopathie ischémique après la grossesse ;
- syndrome des ovaires polykystiques (5 à 13 % des femmes) : ces femmes ont une prévalence accrue de surpoids, insulinorésistance, diabète, dyslipidémie et HTA ; le risque CV global est augmenté de 30 % ;
- diabète gestationnel : risque augmenté de développer un diabète de type 2 et d’avoir un infarctus par la suite.
Attention : les femmes ayant subi des violences physiques ont une augmentation significative de maladie cardiovasculaire. Le mode d’action est multiple : les situations de violence physique provoquent un stress intense qui active le système nerveux sympathique, augmentant la fréquence cardiaque et la pression artérielle ; le stress chronique peut déclencher une inflammation systémique persistante, qui est un facteur de risque d’athérosclérose et d’autres maladies CV. L’existence de violences physiques doit donc être considérée comme un facteur de risque supplémentaire à rechercher systématiquement à l’interrogatoire.
En plus des facteurs de risque spécifiques, les femmes ont une sensibilité accrue aux facteurs de risque classiques tels que l’HTA, le diabète, le tabagisme et l’hypercholestérolémie. Plusieurs études ont montré que, pour un niveau de facteur de risque similaire, les femmes ont tendance à avoir un risque plus élevé d’infarctus par rapport aux hommes.
Augmentation de l’incidence chez les femmes jeunes
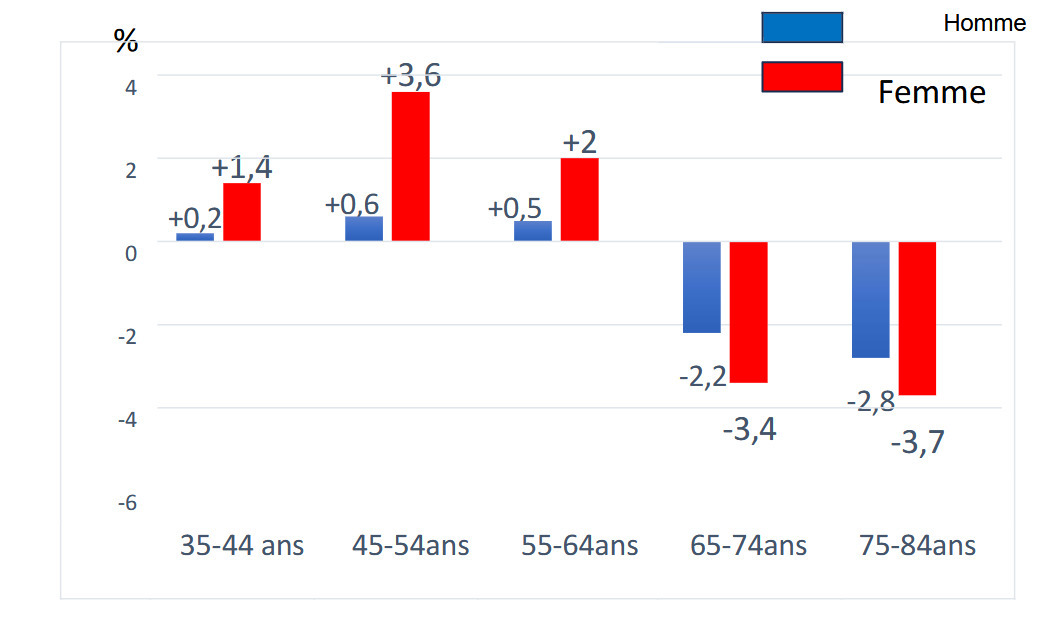
La femme est normalement moins exposée à la survenue d’un infarctus avant la ménopause du fait de la protection hormonale. Par conséquent, les femmes qui ont un infarctus sont plus âgées que les hommes (73 vs 64 ans) et ont plus de facteurs de risque. Néanmoins, l’Académie alerte sur le fait que, ces dernières années en France, l’incidence de l’infarctus chez les femmes jeunes augmente, surtout dans la tranche d’âge de 45 - 64 ans, même avant la ménopause (fig. 2). On retrouve la même tendance dans le registre des AVC de Dijon. Cette tendance, observée dans d’autres pays, interpelle sur les facteurs de risque spécifiques et les changements de mode de vie pouvant y contribuer. En effet, on constate une augmentation chez la femme jeune du tabagisme et de l’obésité. Dans l’étude WAMIF, 75 % de femmes ayant un infarctus avant l’âge de 50 ans sont fumeuses et 46 % sont en situation de précarité.
Causes particulières de l’infarctus chez les femmes
Certaines causes de l’infarctus sont plus fréquentes chez les femmes :
- Syndrome de Takotsubo ou « syndrome du cœur brisé » : se caractérise par une dysfonction temporaire du muscle cardiaque en réponse à un stress émotionnel aigu, souvent déclenché par des événements traumatiques ou stressants.
- Dissection coronaire spontanée : la majorité des cas survient chez des femmes, ce qui suggère une prédisposition potentielle. Leur diagnostic et leur traitement sont plus complexes.
- Infarctus sans obstruction coronaire (le MINOCA des Anglo-Saxons) : il est 5 fois plus fréquent chez les femmes et représente jusqu’à 20 % des syndromes coronaires aigus.
Ces causes particulières de l’infarctus nécessitent une reconnaissance précoce et une approche thérapeutique adaptée.
Sous-représentation des femmes dans les études
Les femmes sont souvent sous-représentées dans les études cliniques et de recherche en cardiologie. Les différences biologiques, hormonales et physiologiques entre les sexes sont donc négligées. De même, les propriétés pharmaco dynamiques/cinétiques – différentes selon le sexe – ne sont pas prises en compte. Ainsi, les femmes peuvent être exposées à un risque accru d’effets indésirables ou de traitement moins optimaux. Pour citer quelques exemples : les traitements antithrombotiques génèrent plus de saignement chez la femme, l’aspirine a une inhibition plaquettaire moins importante, les diurétiques entraînent plus de désordres électrolytiques, les statines plus d’effets secondaires…
Inégalité dans le traitement non interventionnel
Après un infarctus, les bêtabloquants, les IEC et les statines sont moins prescrits aux femmes. Elles seraient également moins observantes. Concernant les programmes de rééducation cardiaque, ils sont moins accessibles aux femmes (manque de temps, responsabilités familiales…) et non suffisamment adaptés à leurs besoins spécifiques.
4 recommandations
L’Académie de médecine a émis des recos pour améliorer les pratiques :
1. Former les professionnels de santé à mieux reconnaître et comprendre les particularités de l’infarctus chez les femmes, en mettant l’accent sur la description différente des symptômes par les femmes et la recherche des facteurs de risque spécifiques.
2. Élaborer des protocoles de soins qui tiennent compte des particularités anatomiques et des causes spécifiques de l’infarctus chez les femmes, et améliorer les techniques de prise en charge diagnostiques et thérapeutiques.
3. Lancer des campagnes de sensibilisation du public visant à éduquer les femmes sur les facteurs de risque cardiovasculaire classiques et spécifiques et les symptômes de l’infarctus, et changer la perception de cette maladie comme étant principalement masculine.
4. Surveiller les tendances de l’infarctus chez les femmes, surtout chez les femmes jeunes non ménopausées, et réaliser des études cliniques CV dédiées aux femmes.
Dans cet article
- Facteurs sociétaux : au premier plan
- Facteurs de risque spécifiques et sensibilité accrue
- Augmentation de l’incidence chez les femmes jeunes
- Causes particulières de l’infarctus chez les femmes
- Sous-représentation des femmes dans les études
- Inégalité dans le traitement non interventionnel
- 4 recommandations