Cette pathologie est rare et disparaît le plus souvent à l’âge adulte. Cependant, sa difficile prise en charge, son potentiel cécitant, sa chronicité et les répercussions psychologiques et sociales qu’elle entraîne expliquent la dramatisation parentale.
La kératoconjonctivite vernale est une affection rare, sa prévalence est de 1 à 5/10 000.1 Elle semble plus fréquente sous des climats chauds et ensoleillés, le rayonnement ultraviolet (UV) agissant comme un facteur déclenchant des poussées. Cela explique une fréquence supérieure des atteintes dans les régions du sud de l’hémisphère Nord. Elle touche plus particulièrement les enfants et pose de réels problèmes aux patients, à leurs familles et souvent aux ophtalmologistes les prenant en charge.
De quoi s’agit-il ?
La kérato-conjonctivite vernale fait partie des atteintes allergiques oculaires ; celles-ci regroupent les conjonctivites médiées par les immunoglobulines de type E (IgE), les kératoconjonctivites atopiques, les kératoconjonctivites vernales et les blépharoconjonctivites de contact (eczéma de contact).2, 3 L’appellation « kératoconjonctivite » signe à la fois une atteinte conjonctivale et une atteinte cornéenne responsable des signes et symptômes de gravité qui la définissent. Contrairement aux conjonctivites allergiques, la kératoconjonctivite vernale peut induire des baisses d’acuité visuelle définitives, soit par les atteintes cornéennes et l’amblyopie qu’elles provoquent, soit par la pathogénicité des corticoïdes qu’elle nécessite le plus souvent pour sa prise en charge.
La physiopathologie de la kératoconjonctivite vernale est complexe. Elle fait intervenir une réponse de type cellulaire (lymphocytes T et éosinophiles) plus ou moins associée à un mécanisme IgE-médié (lymphocytes B, mastocytes et IgE spécifiques), ainsi qu’à des facteurs génétiques et hormonaux. Ainsi, la concentration observée des androgènes circulantes chez les sujets atteints est inférieure à celle des sujets sains, suggérant un rôle de ces hormones dans sa pathogénie ou sa gravité.
L’affection débute dans 85 % des cas entre 2 et 10 ans, avec une prédominance masculine marquée (2 à 3 fois plus de garçons que de filles). La symptomatologie, bien que plus ou moins perannuelle, s’aggrave le plus souvent au printemps (d’où l’appellation) et en été, sous forme de poussées inflammatoires, pour s’améliorer fréquemment l’hiver sous nos latitudes. Ce sont ces poussées qui sont au-devant de la scène et motivent les consultations. Cependant en cas d’allergie associée (environ deux tiers des cas),4 les manifestations inflammatoires sont concomitantes à l’apparition de l’allergène dans le milieu. On note également une augmentation des poussées en cas de contact avec un agresseur physique (irritant) ou chimique (polluant). La kératoconjonctivite vernale semble toucher plus volontiers les membres d’une même fratrie.
L’affection s’améliore, voire disparaît avec la puberté dans la grande majorité des cas. Cependant la poursuite de l’affection chez l’adulte existe (5 % des cas). Elle survient plus volontiers sur des terrains atopiques. Dans les formes de l’adulte, le sex-ratio tend à s’équilibrer (rôle positif supposé des androgènes).
La physiopathologie de la kératoconjonctivite vernale est complexe. Elle fait intervenir une réponse de type cellulaire (lymphocytes T et éosinophiles) plus ou moins associée à un mécanisme IgE-médié (lymphocytes B, mastocytes et IgE spécifiques), ainsi qu’à des facteurs génétiques et hormonaux. Ainsi, la concentration observée des androgènes circulantes chez les sujets atteints est inférieure à celle des sujets sains, suggérant un rôle de ces hormones dans sa pathogénie ou sa gravité.
L’affection débute dans 85 % des cas entre 2 et 10 ans, avec une prédominance masculine marquée (2 à 3 fois plus de garçons que de filles). La symptomatologie, bien que plus ou moins perannuelle, s’aggrave le plus souvent au printemps (d’où l’appellation) et en été, sous forme de poussées inflammatoires, pour s’améliorer fréquemment l’hiver sous nos latitudes. Ce sont ces poussées qui sont au-devant de la scène et motivent les consultations. Cependant en cas d’allergie associée (environ deux tiers des cas),4 les manifestations inflammatoires sont concomitantes à l’apparition de l’allergène dans le milieu. On note également une augmentation des poussées en cas de contact avec un agresseur physique (irritant) ou chimique (polluant). La kératoconjonctivite vernale semble toucher plus volontiers les membres d’une même fratrie.
L’affection s’améliore, voire disparaît avec la puberté dans la grande majorité des cas. Cependant la poursuite de l’affection chez l’adulte existe (5 % des cas). Elle survient plus volontiers sur des terrains atopiques. Dans les formes de l’adulte, le sex-ratio tend à s’équilibrer (rôle positif supposé des androgènes).
Quels en sont les signes ?
La symptomatologie, en dehors des poussées inflammatoires, est pauvre avec souvent une simple sensation de corps étranger sous les paupières. En revanche, lors des poussées, elle est bruyante. L’enfant se plaint d’une gêne oculaire importante avec sensation de corps étranger sous palpébral avec ou sans prurit, pas toujours marqué. Une photophobie est souvent au premier plan, plus ou moins associée à un blépharospasme. Les patients ont souvent une difficulté d’ouverture des yeux le matin, pouvant conduire à une déscolarisation. Un larmoiement majeur, associé le plus souvent à des sécrétions muqueuses abondantes, est présent, avec une altération visuelle allant d’une simple sensation de voile à une baisse majeure de l’acuité visuelle. Ces symptômes orientent vers l’atteinte cornéenne et doivent éliminer le diagnostic de conjonctivite allergique « simple ». De plus, ces signes fonctionnels bruyants peuvent s’accompagner de troubles du comportement (prostration, par exemple) et d’un retard scolaire (dans le cas d’une pathologie ancienne) source d’angoisses parentales pouvant nécessiter un soutien psychologique.
Examen ophtalmologique
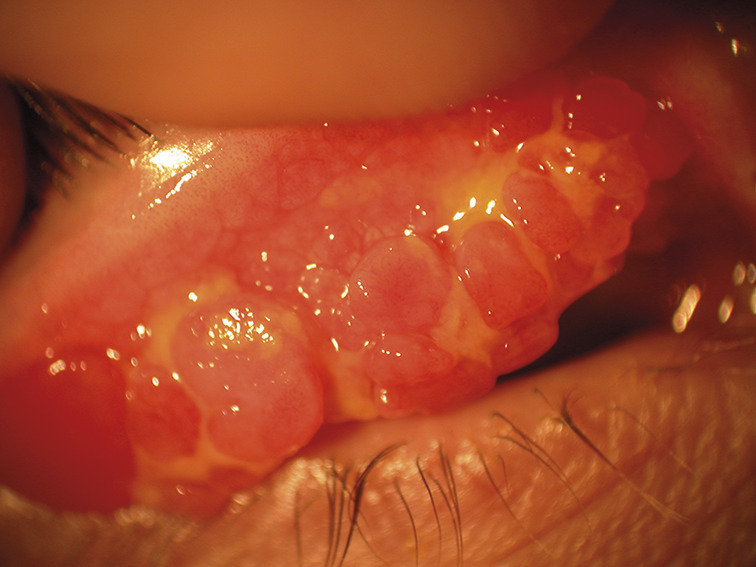
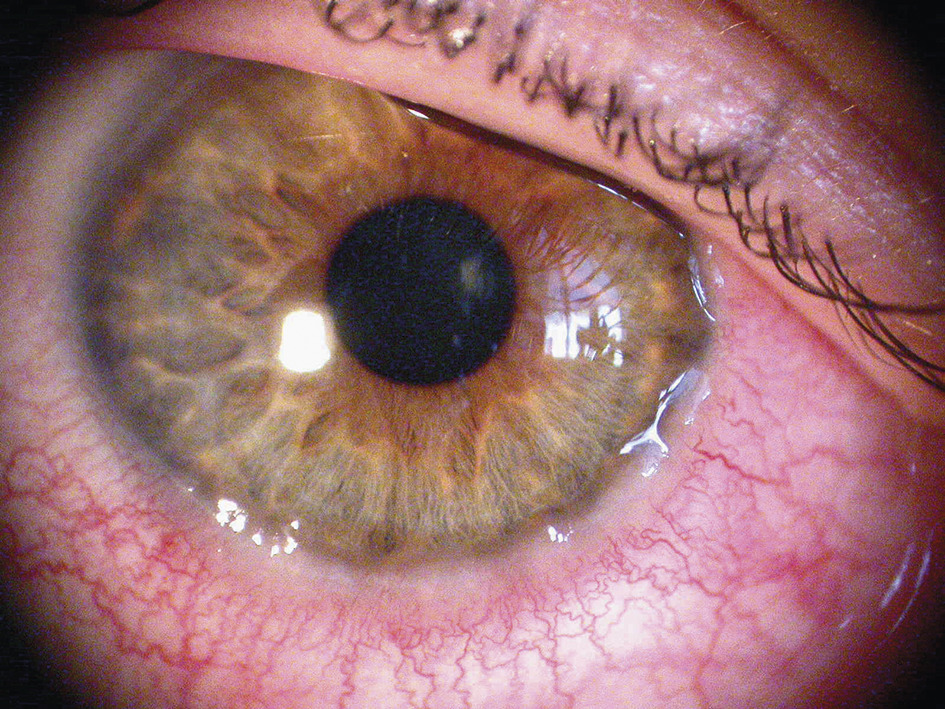
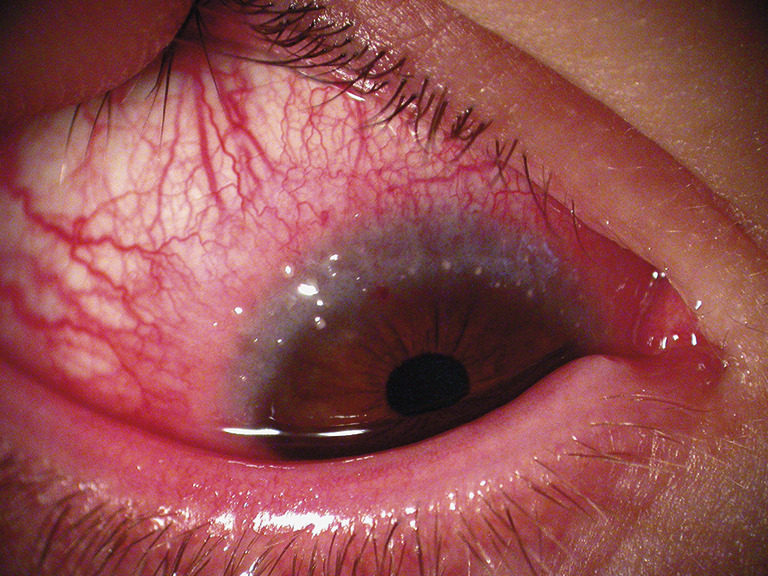
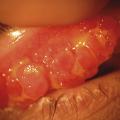
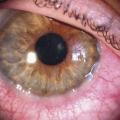
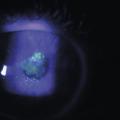
L’atteinte souvent bilatérale n’est pas toujours symétrique. La kératoconjonctivite vernale est caractérisée par la présence de papilles géantes (diamètre > 1 mm) sur le versant tarsal de la conjonctive (fig. 1 ). Elles siègent le plus souvent en paupière supérieure mais peuvent également être observées en paupières inférieures. Ces papilles géantes peuvent être éparses ou jointives, réalisant un véritable « pavage ». L’épaississement de la paupière supérieure, liée à ces proliférations, aboutit à une diminution de la fente palpébrale (pseudo-ptosis). L’affection peut toucher le limbe. Il devient le siège d’un infiltrat inflammatoire, réalisant un véritable bourrelet gélatineux intéressant tout ou partie de la circonférence cornéenne (fig. 2 ). On y trouve souvent des nodules blancs jaunâtres ou grains de Trantas constitués d’amas d’éosinophiles (fig. 3 ). D’un point de vue classique, la forme palpébrale s’observerait plus fréquemment chez le caucasien et la forme limbique chez le sujet mélanoderme. En pratique cela n’est pas toujours le cas ! Des formes mixtes sont possibles. Ces proliférations rétrotarsales vont involuer au fil des années et sont progressivement remplacées par un tissu fibreux cicatriciel.
Évolution et pronostic
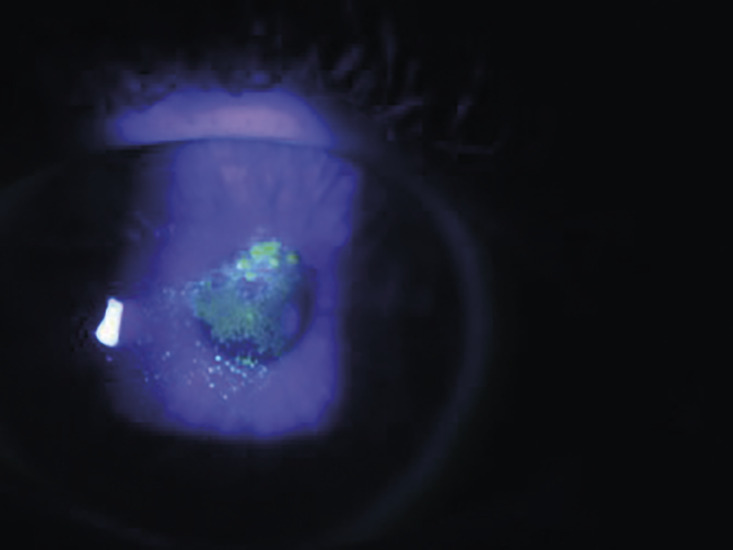
Les atteintes cornéennes qui font le pronostic des kératoconjonctivites vernales. Certaines sont peu graves comme les infiltrats vasculaires superficiels limbiques supérieurs prenant un aspect de pseudo-pannus ou la présence d’opacifications cornéennes, périphériques et arciformes réalisant des pseudo-gérontoxons. D’autres atteintes, en revanche, mettent en jeu la fonction visuelle de l’enfant : ce sont les kératites ponctuées épithéliales superficielles diffuses responsables de baisse d’acuité visuelle (fig. 4 ). Ces dernières peuvent confluer et aboutir à un ulcère ; celui-ci est le plus souvent unique, ovalaire, peu profond, à bords nets légèrement surélevés, peu douloureux et situé le plus souvent sous la paupière supérieure (tiers supérieur de la cornée).
Cet ulcère à fond propre au début, se remplit progressivement de cellules et de mucus, constituant à terme un tapis blanchâtre, homogène, très adhérent à la cornée, appelé plaque vernale. Cette plaque empêche la cicatrisation de l’ulcère et entretient des processus inflammatoires entraînant parfois un appel vasculaire, ou laissant après cicatrisation une opacité cornéenne. Ces atteintes oculaires, bien que plus fréquentes dans les formes palpébrales, sont moins dues au frottement des papilles géantes qu’au rôle corrosif des médiateurs libérés (en particulier ceux des éosinophiles, comme l’eosinophil major basic protein) par les cellules inflammatoires qu’on y trouve.
De plus, en raison des frottements oculaires fréquents, le kératocône (maladie ectasiante de la cornée) semble être plus fréquent chez ces patients. Les cataractes et les glaucomes iatrogènes, liés à la corticothérapie, complètent malheureusement la pathologie.
Cet ulcère à fond propre au début, se remplit progressivement de cellules et de mucus, constituant à terme un tapis blanchâtre, homogène, très adhérent à la cornée, appelé plaque vernale. Cette plaque empêche la cicatrisation de l’ulcère et entretient des processus inflammatoires entraînant parfois un appel vasculaire, ou laissant après cicatrisation une opacité cornéenne. Ces atteintes oculaires, bien que plus fréquentes dans les formes palpébrales, sont moins dues au frottement des papilles géantes qu’au rôle corrosif des médiateurs libérés (en particulier ceux des éosinophiles, comme l’eosinophil major basic protein) par les cellules inflammatoires qu’on y trouve.
De plus, en raison des frottements oculaires fréquents, le kératocône (maladie ectasiante de la cornée) semble être plus fréquent chez ces patients. Les cataractes et les glaucomes iatrogènes, liés à la corticothérapie, complètent malheureusement la pathologie.
Diagnostic différentiel
Il est essentiellement fait avec les autres causes soit de kératoconjonctivites ou soit des affections responsables de conjonctivite à papilles géantes.
Kératoconjonctivite atopique
La kératoconjonctivite vernale, en particulier dans sa forme rétro-tarsale, est à différencier de la kératoconjonctivite atopique.5 Cette dernière touche l’adulte et associe des lésions cutanées d’eczéma à des papilles géantes pas toujours constantes. On retrouve une conjonctivite souvent fibrosante. Les kératites ponctuées épithéliales superficielles diffuses et les ulcères sont fréquents, compliquant la pathologie de néovascularisation cornéenne sévère. Cependant certaines kératoconjonctivites vernales peuvent survenir chez des enfants eczémateux et atopiques, évoluant pour certaines dans la forme adulte de la maladie.
Les dysfonctionnements méibomiens (encore appelés rosacée oculaire) peuvent donner de vrais tableaux de kératoconjonctivites. Cependant, l’atteinte est souvent unilatérale.6 Des antécédents de chalazions sont retrouvés. Les kératites ponctuées épithéliales superficielles observées siègent le plus souvent sur la partie basse de la cornée, tout comme la néovascularisation souvent observée. La conjonctive bulbaire est le plus souvent le siège de phlyctènes et le versant tarsal celui de follicules.
La conjonctivite gigantopapillaire7 est l’autre affection à différencier de la kératoconjonctivte vernale. Si les papilles géantes sont communes aux deux pathologies, il n’y a pas d’atteinte cornéenne dans la conjonctivite gigantopapillaire. Elle survient chez des sujets porteurs de lentilles de contact, de prothèse oculaire ou aux antécédents de chirurgie cornéenne, conjonctivale et rétinienne (indentation). De plus, chez les porteurs de lentilles, la symptomatologie s’exacerbe à l’ablation de ces dernières.
Les dysfonctionnements méibomiens (encore appelés rosacée oculaire) peuvent donner de vrais tableaux de kératoconjonctivites. Cependant, l’atteinte est souvent unilatérale.6 Des antécédents de chalazions sont retrouvés. Les kératites ponctuées épithéliales superficielles observées siègent le plus souvent sur la partie basse de la cornée, tout comme la néovascularisation souvent observée. La conjonctive bulbaire est le plus souvent le siège de phlyctènes et le versant tarsal celui de follicules.
La conjonctivite gigantopapillaire7 est l’autre affection à différencier de la kératoconjonctivte vernale. Si les papilles géantes sont communes aux deux pathologies, il n’y a pas d’atteinte cornéenne dans la conjonctivite gigantopapillaire. Elle survient chez des sujets porteurs de lentilles de contact, de prothèse oculaire ou aux antécédents de chirurgie cornéenne, conjonctivale et rétinienne (indentation). De plus, chez les porteurs de lentilles, la symptomatologie s’exacerbe à l’ablation de ces dernières.
Prise en charge et traitement
Bien que l’affection ne soit pas une réponse de type anaphylactique, la fréquence des allergies (IgE-médiées) dans cette tranche d’âge impose un bilan allergologique systématique. Ce bilan est défini par un allergologue (prick-tests, IgE spécifiques, batterie standard, D far, chien, moisissures et trophallergènes…). Les réactions de type anaphylactique déclenchent ou aggrave la symptomatologie.
La prise en charge et la stratégie thérapeutique découlent de la physiopathologie de la kératoconjonctivite vernale et de ces mécanismes connus et/ou supposés. Leur complexité implique une approche multiple. L’utilisation d’associations thérapeutiques est souvent indispensable. De plus, la chronicité des manifestations oblige à un traitement long, voire pour beaucoup permanent.
La prise en charge et la stratégie thérapeutique découlent de la physiopathologie de la kératoconjonctivite vernale et de ces mécanismes connus et/ou supposés. Leur complexité implique une approche multiple. L’utilisation d’associations thérapeutiques est souvent indispensable. De plus, la chronicité des manifestations oblige à un traitement long, voire pour beaucoup permanent.
Lutte contre les agents physiques environnementaux
L’utilisation de verres filtrants les UV, plus ou moins teintés, est prescrite ; ces verres doivent être de bonne qualité et bien couvrir les yeux. Ils assurent en plus une protection contre les autres agresseurs comme le vent et/ou la poussière. Le port d’une casquette est conseillé.
Traitements usuels des allergies IgE-médiées
En dehors des poussées et en cas d’allergie associée, l’éviction du ou des allergènes incriminés doit être réalisée lorsque cela est possible. Une immunothérapie spécifique peut être utile. Elle n’est débutée qu’après équilibre et contrôle de l’inflammation oculaire. L’utilisation de lavages oculaires ou de larmes artificielles, non conservées, est un bon traitement adjuvant car ils permettent l’élimination des allergènes, des irritants et des médiateurs inflammatoires impliqués dans la kératoconjonctivite vernale. Les stabilisateurs mastocytaires trouvent leur place dans la prévention des manifestations en inhibant la libération des médiateurs de l’allergie. Un collyre antihistaminique, parfois associé à un antihistaminique oral, peut être nécessaire.
Traitement des complications cornéennes
Les atteintes cornéennes résultent de mécanismes immunitaires, les corticoïdes en sont le traitement de choix. Les kératites épithéliales superficielles et les ulcères cornéens impliquent leur utilisation locale (et/ou plus rarement générale), à forte dose (plusieurs instillations quotidiennes) en cure courte afin d’éviter l’apparition d’une corticodépendance. Pour les ulcères, le traitement est purement médical si le fond est propre. Si certains dépôts sont présents sur le fond, le traitement est médical pendant 1 semaine. L’état de l’ulcère est réévalué. En cas de non-cicatrisation, une détersion mécanique du dépôt est nécessaire avant la reprise du traitement corticoïde. Pour les plaques vernales, la détersion s’impose avant tout traitement médical (antibiocorticothérapie locale intensive) sous surveillance ophtalmologique quotidienne.
Cependant, l’utilisation non raisonnée des corticoïdes expose le patient à l’apparition d’une corticodépendance (reprise de la poussée à l’arrêt des corticoïdes) et à leur iatrogénicité (cataracte, glaucome et infection).
Dans ces situations, l’utilisation d’immunosuppresseurs locaux s’impose.
Cependant, l’utilisation non raisonnée des corticoïdes expose le patient à l’apparition d’une corticodépendance (reprise de la poussée à l’arrêt des corticoïdes) et à leur iatrogénicité (cataracte, glaucome et infection).
Dans ces situations, l’utilisation d’immunosuppresseurs locaux s’impose.
Traitement immunosuppresseur
L’allergologue pose l’indication d’immunothérapie mais ne la débute qu’après la validation de l’ophtalmologiste, l’équilibre inflammatoire étant jugé par un examen à la lampe à fente.
Pour les kératoconjonctivites vernales, la ciclosporine est l’immunosuppresseur de choix en raison des mécanismes impliquant les lymphocytes T. À la concentration de 2 %, son utilisation en collyre a montré son efficacité dans les formes sévères corticodépendantes. Le caractère chronique de l’affection rend son utilisation indispensable au long cours.
Pour les kératoconjonctivites vernales, la ciclosporine est l’immunosuppresseur de choix en raison des mécanismes impliquant les lymphocytes T. À la concentration de 2 %, son utilisation en collyre a montré son efficacité dans les formes sévères corticodépendantes. Le caractère chronique de l’affection rend son utilisation indispensable au long cours.
Autres traitements
Certaines pratiques simples peuvent également être proposées. L’instillation de collyre frais ou l’application de compresses froides, peuvent calmer par effet hypo-esthétisant les plaintes du patient. Il faut cependant éviter d’instiller des solutions trop froides qui provoquent la dégranulation des mastocytes et autres cellules, aggravant la symptomatologie. L’application au coucher de pommade (pommade à la vitamine A, par exemple) dans le cul-de-sac inférieur, crée un film entre les proliférations rétropalpébrales et la surface cornéenne, diminuant le contact entre les médiateurs des cellules de l’inflammation et les cellules épithéliales. L’ouverture des yeux du malade s’en trouve souvent facilitée.
Des risques iatrogènes majeurs
La kératoconjonctivite vernale est rare mais pose de nombreux problèmes de prise en charge. Son po-tentiel cécitant, sa chronicité et les répercussions psychologiques et sociales qu’elle entraîne expliquent la dramatisation parentale qu’elle suscite. Il est important, d’avoir toujours à l’esprit que sa physiopathologie complexe engendre une prise en charge thérapeutique longue et lourde, ainsi que des risques iatrogènes majeurs. Contrairement aux conjonctivites IgE-médiées, cette prise en charge doit impérativement être faite par un ophtalmologiste. Il faut garder cependant à l’esprit qu’elle guérit spontanément dans la grande majorité des cas à la puberté.
Références
1. www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=FR&Expert=70476
2. Mortemousque B. Conjonctivites allergiques. EMC - Ophtalmologie 2013;10(4):1-11 [Article 21-130-E-10].
3. Chiambaretta F, Lazreg S. Kératoconjonctivites vernales. Rapport de la SFO, surface oculaire, Elsevier Masson 2015 : 247-252.
4. Leonardi A, Castegnaro A, Valerio AL, Lazzarini D. Epidemiology of allergic conjunctivitis: clinical appearance and treatment patterns in a population-based study. Curr Opin Allergy Clin Immunol 2015;15:482-8.
5. Lazreg S, Chiambaretta F. Kératoconjonctivites atopiques. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:253-8.
6. Doan S, Brémond-Gignac D, Castelain M, et al. Dysfonctionnements méibomiens et blépharite. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:213-28.
7. Muselier-Mathieu A, Creuzot-Garcher C. Conjonctivite gigantopapillaire. Blépharite. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:240-6.
2. Mortemousque B. Conjonctivites allergiques. EMC - Ophtalmologie 2013;10(4):1-11 [Article 21-130-E-10].
3. Chiambaretta F, Lazreg S. Kératoconjonctivites vernales. Rapport de la SFO, surface oculaire, Elsevier Masson 2015 : 247-252.
4. Leonardi A, Castegnaro A, Valerio AL, Lazzarini D. Epidemiology of allergic conjunctivitis: clinical appearance and treatment patterns in a population-based study. Curr Opin Allergy Clin Immunol 2015;15:482-8.
5. Lazreg S, Chiambaretta F. Kératoconjonctivites atopiques. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:253-8.
6. Doan S, Brémond-Gignac D, Castelain M, et al. Dysfonctionnements méibomiens et blépharite. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:213-28.
7. Muselier-Mathieu A, Creuzot-Garcher C. Conjonctivite gigantopapillaire. Blépharite. In : Rapport de la SFO, surface oculaire. Issy-les-Moulineaux : Elsevier Masson, 2015:240-6.