Les anomalies visuelles sont fréquentes : elles touchent près de 20 % des enfants de moins de 6 ans, induisant difficultés scolaires et gêne dans la vie courante. Il s’agit essentiellement de troubles de la réfraction. Ainsi, un dépistage bien encadré est justifié ;1 il doit être précoce pour prévenir l’amblyopie et le strabisme.
En effet, une prise en charge trop tardive peut entraîner un handicap définitif. Même si tous les professionnels de la santé visuelle sont concernés, le pédiatre et le médecin traitant jouent un rôle clé dans le repérage. L’objectif est d’identifier les troubles par des examens simples, dans les premières années de vie, ceux-ci étant le plus souvent réversibles sous traitement.
Chez l’enfant plus âgé, le dépistage réfractif est un enjeu important, compte tenu de l’augmentation de la prévalence de la myopie en Europe. Exceptionnellement, il révèle une anomalie oculaire rare : cataracte ou glaucome congénitaux, qui imposent une prise en charge urgente pour éviter un handicap majeur.
Quelles pathologies rechercher ?
Chez le nourrisson, le développement visuel est incomplet avec, à la naissance, une acuité visuelle (AV) moyenne évaluée à 1/20e. Le carnet de santé est le lien privilégié entre les professionnels de santé et les parents. Dans sa nouvelle version sont mentionnées les dates des dépistages visuels obligatoires : la première semaine de vie, à 2 mois, 4 mois, 9 mois et 24 mois (
Les facteurs de risque d’anomalies visuelles sont connus.2 À l’interrogatoire, on recherche une prématurité, un retard de croissance intra-utérin avec un petit poids de naissance (< 1 500 g), des troubles neurologiques comme une souffrance cérébrale, une infirmité motrice cérébrale, une maladie systémique ou génétique. Y a-t-il dans les antécédents familiaux un strabisme, une amblyopie, des anomalies réfractives notables, une maladie ophtalmologique héréditaire ?
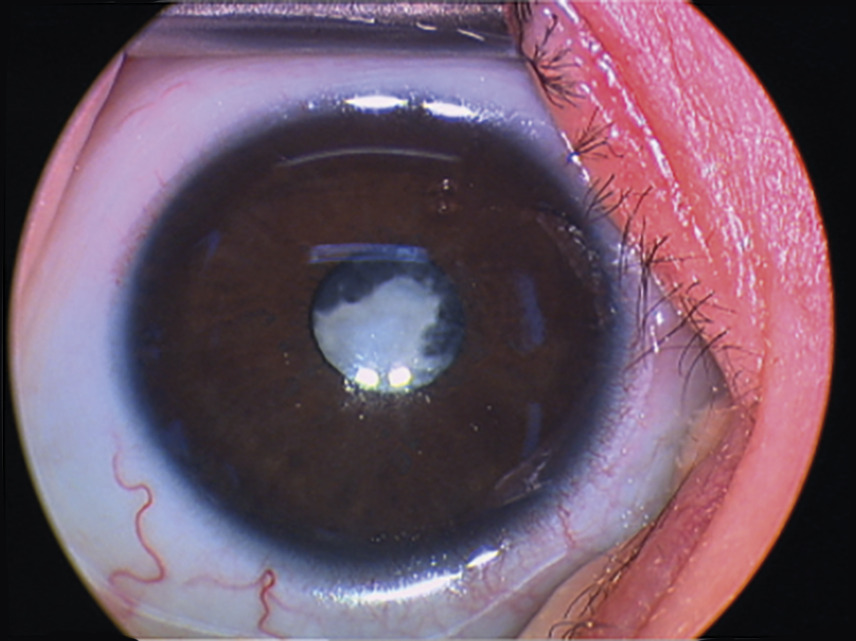
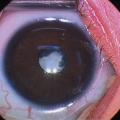
Une anomalie de transparence ou de taille de la cornée, une leucocorie (pupille blanche ;
Chez les enfants plus grands, une difficulté quotidienne avec trouble de l’attention visuelle (en particulier dans les syndromes «dys») doit faire rechercher un trouble visuel.
Le dépistage repose sur des examens simples, réalisables par le médecin de l’enfant : observation de son comportement visuel, puis du globe oculaire. Devant une cornée trouble et de grande taille, il faut suspecter un glaucome congénital qui nécessite une chirurgie urgente.
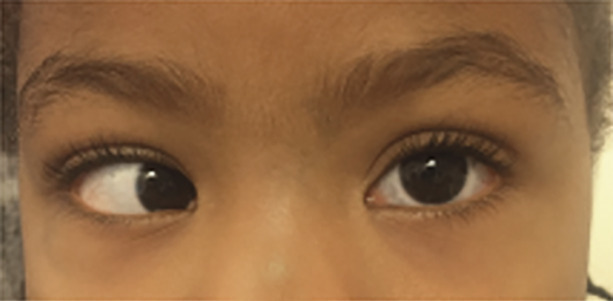
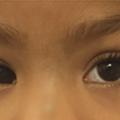
On étudie la motilité et la poursuite oculaire pour détecter un strabisme ou un nystagmus. La mesure de l’AV peut révéler des erreurs de réfraction et une amblyopie. Le reflet pupillaire doit être recherché pour éliminer une leucocorie, urgence médico-chirurgicale car elle peut témoigner d’un rétinoblastome ou d’une cataracte congénitale (maladies rares).3
Enfin, des anomalies systémiques, associées aux pathologies oculaires, doivent aussi être identifiées.
Comment examiner ?
Le développement visuel de l’enfant se fait par étapes4 (
À l’aide d’une source lumineuse ponctuelle placée à environ 50 cm, on observe la conjonctive (rougeur), la cornée (opacités, grande cornée trouble du glaucome), l’iris (colobome) et les pupilles (réflexe pupillaire). Les reflets cornéens permettent de déterminer si les globes oculaires sont alignés. On recherche une anomalie de la lueur pupillaire comme une leucocorie.
On examine la fixation monoculaire et binoculaire puis l’oculomotricité et la poursuite oculaire (nystagmus, strabisme) avec la source lumineuse ou le test de l’œil de bœuf (cercles concentriques noirs et blancs ; normalement, l’enfant poursuit durablement cette cible en mouvement).
Chez l’enfant plus âgé*, le test de l’occlusion alternée et le signe de la toupie mettent en évidence une amblyopie (
Dès le premier âge verbal, une mesure de l’AV de près et de loin peut être tentée avec des tests directionnels, des dessins et/ou des lettres en s’appuyant si nécessaire sur une méthode d’appariement des objets pour mettre en évidence un trouble de la réfraction.
Chez l’enfant plus âgé, évaluer l’AV est essentiel pour dépister les anomalies réfractives telle la myopie. Le test de vision des couleurs, conseillé à l’âge de 6 ans, recherche une dyschromatopsie.
Examents obligatoires
Chez la femme enceinte, un dépistage anténatal recherche des anomalies oculaires lors de l’échographie morphologique dès le 4e mois. On mesure essentiellement la distance intercanthale et pas directement les globes oculaires. Cependant, cet examen peut retrouver une anomalie de leur taille (microphtalmie, anophtalmie…), de transparence des milieux (cataracte congénitale, persistance de la vascularisation fœtale…), de formation du globe (colobome…).
Si l’anomalie semble majeure pouvant entraîner un handicap important, le centre pluridisciplinaire de diagnostic prénatal peut proposer une prise en charge précoce dès la naissance ou une interruption de grossesse, à discuter avec les parents.
L’examen périnatal est effectué avant le 8e jour, en général par le pédiatre. Il évalue la taille des globes et de la cornée, sa transparence, les pupilles et les lueurs pupillaires. Il est difficile en raison de la taille des yeux et de la tonicité des paupières du nouveau-né.
Les contrôles du 2e, 4e et 9e mois reprennent ceux réalisés en périnatal et incluent en plus la recherche de strabisme. La poursuite oculaire doit impérativement être acquise par le nourrisson au 4e mois de vie. Tout strabisme constant ou intermittent après 4 mois doit être considéré comme pathologique.5
À 2 ans, on dépiste l’amblyopie. Le test de l’occlusion alternée tente d’évaluer la première AV et recherche l’acquisition de la vision stéréoscopique (en pratique évaluée avec le test de Lang).
Les examens scolaires, normalement réalisés en maternelle vers l’âge de 3 à 4 ans, visent à dépister les baisses d’AV monoculaire de toute nature ou binoculaires. Elles peuvent être dues à des troubles de la réfraction, des amblyopies fonctionnelles ou organiques. Le médecin doit noter sur le carnet de santé si l’enfant porte ou non une correction optique.
Lors des contrôles à 6 ans, entre 8 et 9 ans, entre 11 et 13 ans et entre 15 et 16 ans, prévus par le carnet de santé, on évalue essentiellement l’AV et les autres pathologies (myopie, amblyopie, strabime...). Les anomalies de la vision des couleurs touchent près de 8 % des garçons : leur repérage est crucial car certains métiers sont proscrits (pilotes, électriciens...). Par ailleurs, la prévalence élevée de la myopie justifie un dépistage pour envisager un traitement freinateur (verres ou lentilles de contact défocalisants, orthokératologie, atropine faiblement dosée) si nécessaire.
* Enfants en âge préverbal ou verbal.
1. Bébé et les écrans : que dire aux parents ?
Interagir directement avec votre enfant est la meilleure façon de favoriser son développement.
Avant 3 ans : évitez de le mettre dans une pièce où la télévision est allumée même s’il ne la regarde pas.
Quel que soit son âge, pas de téléviseur dans la chambre où il dort ; pas de tablette ou de smartphone pour le calmer, ni pendant ses repas ni avant son sommeil ; pas de casque audio ou d’écouteurs pour le calmer ou l’endormir.
Sa vision se développe dès les premières semaines de sa vie. Vigilance si :
• il y a des antécédents de troubles oculaires dans votre famille ;
• votre enfant est né prématurément ;
• vous observez qu’un œil est rouge ;
• votre enfant louche, en permanence ou par moments ;
• ses yeux larmoient continuellement ;
• vous observez un reflet blanc dans le noir de la pupille ;
• vous trouvez que son regard est inexpressif, qu’il cligne des yeux ou les plisse souvent.
Toute suspicion d’anomalie nécessite la consultation d’un ophtalmologiste
2. De 9 à 15 mois : recherche d’une amblyopie
Occlusion alternée : consiste à cacher alternativement les 2 yeux. L’occlusion de l’œil amblyope est bien supportée, puisqu’il a une mauvaise vision. En revanche, celle du « bon » œil est mal tolérée.
Signe de la toupie : on déplace un objet à droite et à gauche de l’enfant ; si l’œil gauche est amblyope, en mettant l’objet sur la gauche, l’enfant tourne la tête, fait la toupie, pour continuer à le regarder avec son œil droit. Permet aussi de tester la motilité oculaire.
Tests stéréoscopiques (Lang 1, Lang 2, mouche, autres) : visent à éliminer une amblyopie chez le jeune enfant.
Exemple : le test de Lang 1 est une planche comportant un nuage de points apparemment disposés au hasard. Elle doit être placée à plat devant l’enfant, qui voit des dessins en relief en cas de vision stéréoscopique normale. Ce test permet le dépistage chez de jeunes enfants qui ne nomment pas les objets, mais qui essaient de les prendre ou dont le regard les « fixe ».
1. Inserm. Déficits visuels : dépistage et prise en charge chez le jeune enfant. Rapport. Paris: éditions Inserm 2002; XII: 398 p.
2. Société française de pédiatrie. Dépistage des troubles visuels chez l’enfant. Guide pratique. Juin 2009 : 21 p. https://bit.ly/2VeOWTi
3. Daien V, Le Pape A, Heve D, Villain M, Bremond Gignac D; Collaborators of the Epidemiology and Safety Program (EPISAFE). Incidence and Characteristics of Congenital Cataract Surgery in France from 2010 to 2012: The EPISAFE Program. Ophthalmic Res 2017;58:114-6.
4. Bremond-Gignac D, Copin H, Lapillonne A, Milazzo S; European Network of Study and Research in Eye Development. Visual development in infants: physiological and pathological mechanisms. Curr Opin Ophthalmol 2011;22(suppl):S1-S8.
5. Bois C, Binot MC, Jonqua F, Mouret MF, Guillemot G, Bremond-Gignac D. Dépistage précoce des troubles visuels : expérience du service départemental de la Protection maternelle et infantile dans les Hauts-de-Seine. J Fr Ophtalmol 2009;32:629-39.
– OPHTARA : centre de référence des maladies rares en ophtalmologie, filière de santé SENSGENE, centre Rare Eye Disease European Rare Disease Network.
– CADET : cercle d’action et pour le dépistage, l’exploration et le traitement des troubles visuels.

 Encadrés
Encadrés