L’hidradénite suppurée (HS), aussi appelée maladie de Verneuil, est une maladie cutanée inflammatoire chronique du follicule pileux. Débutant le plus souvent après la puberté, elle se caractérise par l’apparition de nodules et d’abcès douloureux évoluant vers la suppuration, la fistulisation et la constitution de cicatrices dans les régions riches en glandes sudoripares apocrines (creux axillaire, creux inguinaux et région anogénitale, nuque, région périaréolaire). Elle évolue par poussées plus ou moins rapprochées, parfois subintrantes.
La prévalence est estimée à 0,7 % de la population européenne. Elle touche principalement les femmes (sex-ratio de 1 :3), et environ un tiers des patients ont des antécédents familiaux d’HS. Si son origine est probablement dysimmunitaire, une participation hormonale, bactérienne, du tabagisme et de l’obésité est aussi suspectée.
L’errance diagnostique (environ 8 ans), liée sans doute à une connaissance insuffisante de la maladie, aggrave son retentissement sur la qualité de vie des patients : image de soi, relations interpersonnelles et sexuelles, voire vie professionnelle – pouvant conduire à un tableau dépressif.
La prise en charge – multidisciplinaire et sur le long terme – doit être personnalisée et prendre en compte la douleur, l’impact psychologique, les différents traitements médicaux et chirurgicaux ainsi que la préservation de l’écologie microbienne.
Diagnostic : 3 critères
Le diagnostic est clinique et ne nécessite pas d’examens complémentaires. Il doit être évoqué devant l’association des critères suivants :
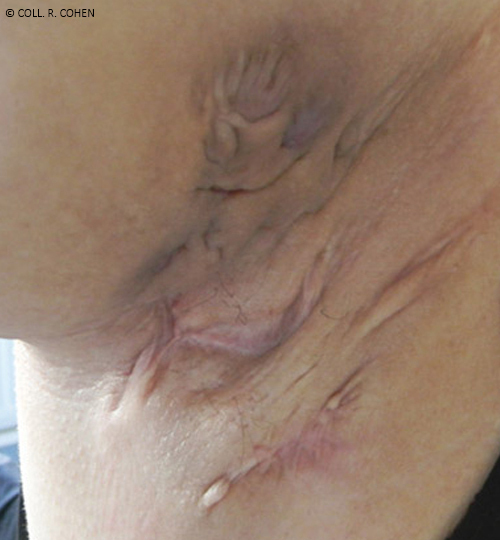
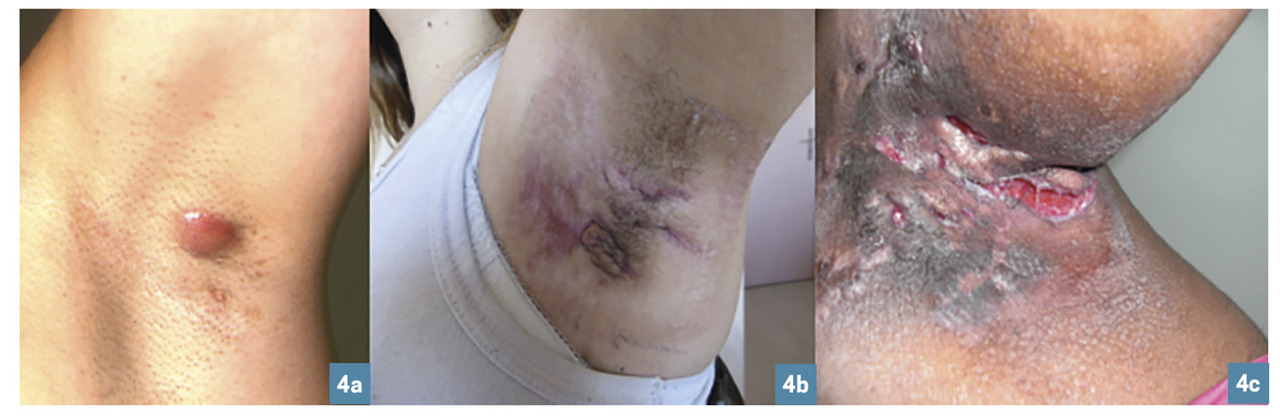
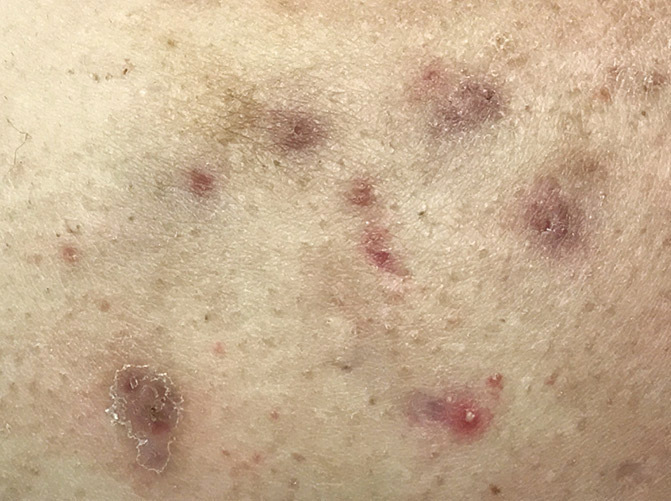
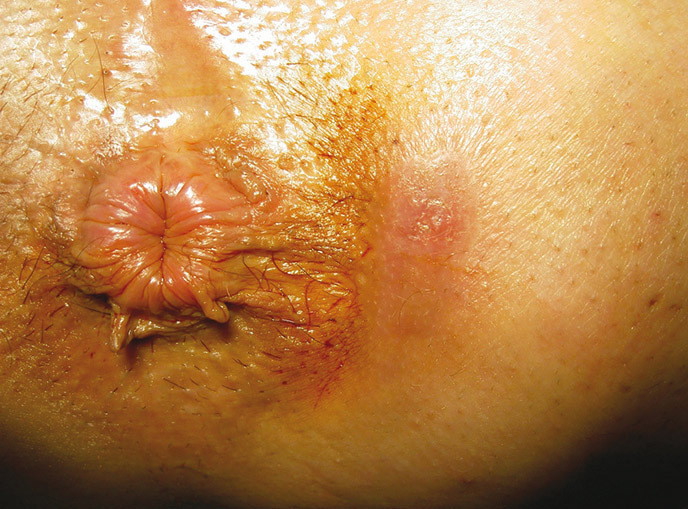
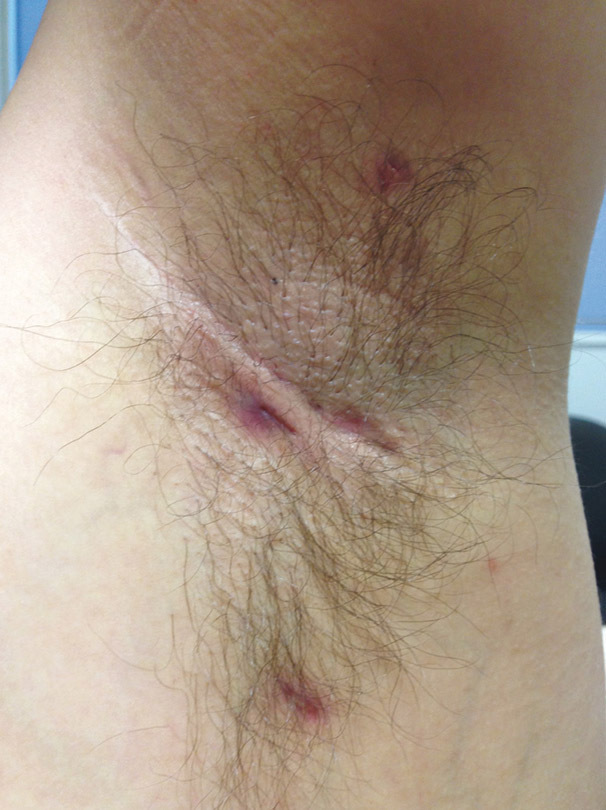
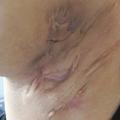
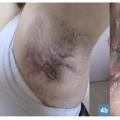
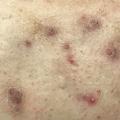
- Nodules et abcès douloureux évoluant vers la suppuration, la fistulisation et/ou la formation de cicatrices (figure 1).
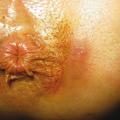
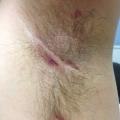
- Localisations typiques : aisselles, plis inguinaux, région périanale et/ou périnéale, seins et plis sous-mammaires, pli interfessier, pubis (figures 2 à 4).
- Caractère chronique et récidivant des lésions : au moins 2 poussées en 6 mois.
Toute lésion nodulaire ou kystique et tout abcès situé dans les régions axillaires, inguinales, périnéale ou mammaires doivent faire évoquer le diagnostic d’HS.
La SFD met à disposition une riche iconographie des lésions caractéristiques sur ce lien.
Pathologies associées
L’HS peut être associée aux autres manifestations de l’occlusion folliculaire, en particulier le sinus pilonidal, réalisant les classiques triades acnéiques en présence d’acné conglobata et la tétrade acnéique en présence de folliculite dissécante du cuir chevelu. Ces maladies folliculaires peuvent précéder de plusieurs années les premiers symptômes de l’HS.
Elle doit par ailleurs être distinguée d’autres affections des annexes cutanées (kyste des glandes de Bartholin, fistules congénitales…) et de certaines maladies infectieuses (abcès, anthrax, furoncles, actinomycose, maladie des griffes du chat, donovanose, lymphogranulome vénérien, syphilis nodulo-ulcérative et abcès tuberculeux).
Des pathologies inflammatoires digestives ou rhumatismales (MICI, maladie de Crohn, spondylarthrite…) peuvent être associées et justifient la recherche systématique de symptômes évocateurs au cours de l’interrogatoire. En cas de doute, demander l’avis d’un gastroentérologue ou d’un rhumatologue.
L’association à un syndrome métabolique a été également notée dans plusieurs études.
Traitement
En l’absence de traitement curatif, l’objectif de la prise en charge est d’atténuer ou faire disparaître les symptômes (douleur, abcès, suppuration) et réduire la fréquence et la sévérité des poussées pour améliorer globalement la qualité de vie des patients.
Les traitements adjuvants sont ainsi indiqués pour tous les patients : perte de poids, sevrage tabagique, soutien psychologique, traitement antalgique en respectant les paliers définis par l’OMS (tableau 1) et en excluant les AINS en raison du risque de complications infectieuses. Enfin, en cas suppuration importante, des pansements adhésifs en périphérie, hydrocellulaires ou hydrofibres, permettent une amélioration de la qualité de vie (ils sont absorbants, non irritants et réduisent les odeurs).
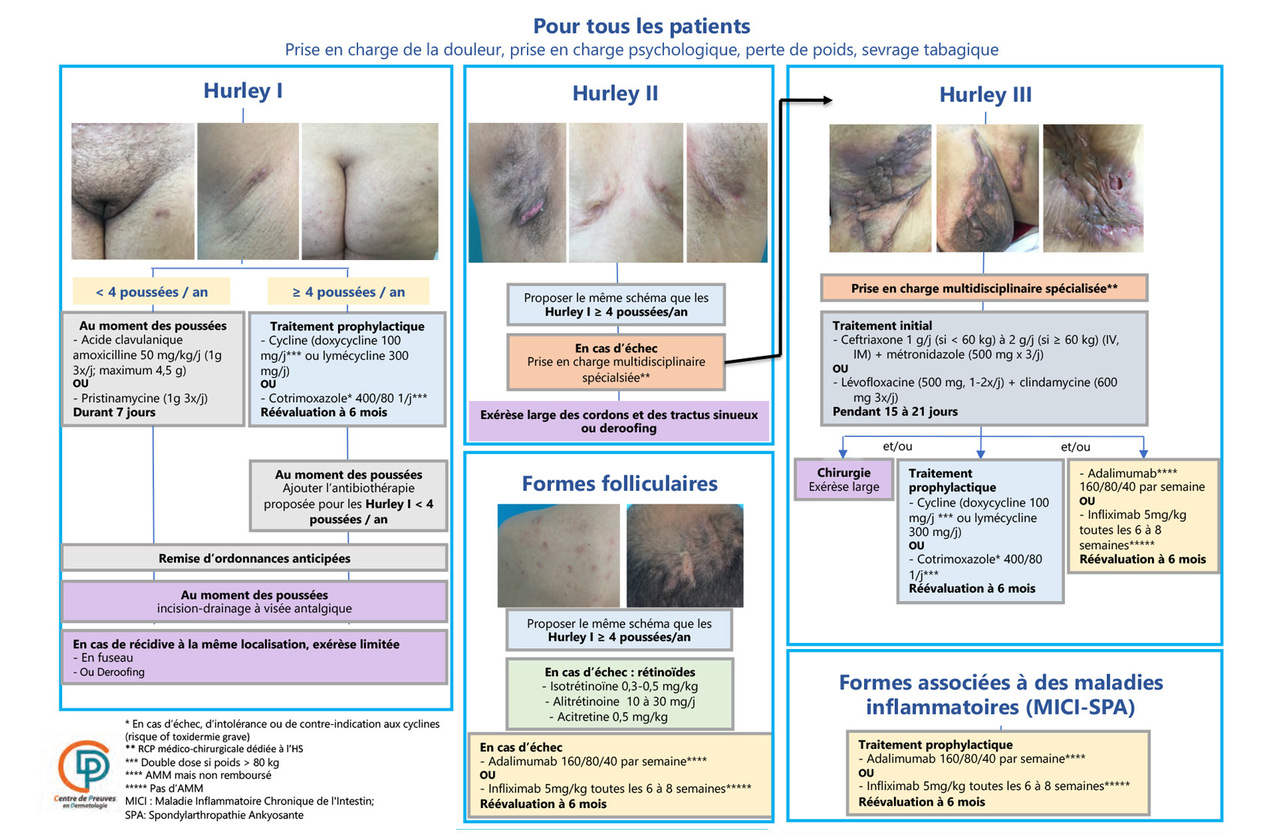
Le traitement médicochirurgical est fonction de la sévérité de l’atteinte, évaluée notamment grâce au score de Hurley (tableau 2). L’algorithme élaboré par la SFD (figure 5) synthétise les recommandations pour chacun des trois stades, pour les formes folliculaires et celles associées à des maladies inflammatoires. Une version interactive et plus détaillée de cet algorithme peut être consultée sur le site de la SFD .
Antibiothérapie : quelles indications ?
Si aucune antibiothérapie n’a été validée dans des études robustes de grande ampleur, la prescription d’antibiotiques est tout de même recommandée en cas de poussées aiguës, en prophylaxie secondaire et en préopératoire (figure 5). Le traitement est probabiliste, sauf en cas de fièvre (rare dans l’HS).
À noter que les combinaisons utilisant la rifampicine (rifampicine-clindamycine et rifampicine-moxifloxacine-métronidazole) n’ont plus de place (risque d’antibiorésistance, taux de rechute élevé…). Enfin, face aux risques d’antibiorésistance, la prescription d’antibiotiques à large spectre au long cours doit être mesurée et argumentée au cas par cas. Les antibiotiques topiques ne sont pas recommandés et les antiseptiques locaux n’ont pas montré plus d’efficacité qu’un lavage à l’eau et au savon en cas de poussée.
Biothérapie : adalimumab en 1re ligne
Si une biothérapie est envisagée (stades II et III en relais de l’antibiothérapie ; association avec une autre maladie inflammatoire ; avant geste chirurgical dans les atteintes sévères avec fistules constituées), l’adalimumab est à prescrire en première intention. Le traitement doit être évalué régulièrement, et arrêté si l’efficacité attendue n’est pas observée entre 3 et 6 mois.
Rétinoïdes : pas recommandés
Les rétinoïdes ne sont pas recommandés – faute de preuves suffisantes et en raison des risques d’aggravation – sauf dans les formes folliculaires, surtout en cas d’atteinte faciale (introduction progressive à posologies faibles).
Quelle place pour la chirurgie ?
La chirurgie peut être envisagée à chaque stade de la maladie ; elle doit même être présentée aux patients lors de la première consultation, car les traitements antibiotiques ou biologiques n’ont qu’un effet suspensif.
Le choix du traitement chirurgical est fonction de la manifestation clinique : en urgence devant un abcès, programmée dans les autres cas, après orientation vers le spécialiste (figure 5).
Hotz C. Recommandations dans l’hidradénite suppurée.Ann Dermatol Vénéréol 2022;2(3):167-9.
À lire aussi :
Guillem P, Raynal H. Vivre avec… une maladie de Verneuil.Rev Prat 2017;67(1):61-2.