On estime que 7 à 10 % de la population française a une atteinte rénale. Le dépistage reste insuffisant, la découverte se faisant parfois aux stades évolués de la maladie. Ces patients ont un surrisque d’événements cardiovasculaires et un risque, faible mais réel, d’évolution vers le stade de suppléance. La HAS a publié une mise à jour des recommandations sur la prise en charge. Ce qu’il faut retenir en 8 points clés.
1. Dépistage : associer l’albuminurie à la créatininémie
Le dosage de l’albumine dans les urines est insuffisamment réalisé pour dépister une maladie rénale chronique (MRC), alors que cet examen est plus sensible que la protéinurie pour détecter une augmentation modérée de l’excrétion urinaire de protéines (phénomène qui traduit une atteinte rénale) ou pour reconnaître un stade précoce de MRC ; l’albuminurie est également un marqueur pronostique de sévérité de la MRC.
Le résultat transmis correspond au ratio albuminurie/créatininurie (A/C) :
• A1 : résultat normal (< 30 mg/g ou 3 mg/mmol) ;
• A2 : albuminurie modérément augmentée (entre 30 et 300 mg/g ou entre 3 et 30 mg/mmol) ;
• A3 : albuminurie augmentée (> 300 mg/g ou > 30 mg/mmol).
Le dépistage doit être ciblé sur la population à risque (à proposer 1 fois par an). Les facteurs de risque sont :
– diabète ;
– HTA traitée ou non ;
– maladie cardiovasculaire athéromateuse ;
– insuffisance cardiaque ;
– obésité (IMC > 30 kg/m²) ;
– maladie de système ou auto-immune (lupus, vascularite, polyarthrite rhumatoïde…) ;
– affection urologique (malformation urinaire, infections urinaires récidivantes…) ;
– antécédents familiaux de maladie rénale avec insuffisance rénale évolutive ;
– antécédents de néphropathie aiguë ;
– traitement néphrotoxique antérieur (AINS au long cours, chimiothérapie, radiothérapie…) ;
– exposition aux produits de contraste iodés ;
– exposition à des toxiques professionnels (plomb, cadmium, mercure) ;
Attention : un âge > 60 ans n’est plus considéré comme un facteur de risque dans ces nouvelles recos.
Le diagnostic est confirmé en répétant les tests au cours des 3 mois qui suivent le repérage d’une anomalie et en recherchant d’autres marqueurs d’atteinte rénale : signes morphologiques à l’échographie rénale, hématurie, leucocyturie. Le bilan étiologique est indispensable.
2. Prise en charge : évaluer le risque de progression
Les critères pour évaluer le risque de progression vers un besoin de suppléance (qui motivent donc à orienter le patient vers le néphrologue) sont :
• la cause de la MRC : certaines causes (comme la polykystose rénale, la néphropathie diabétique mal contrôlée) sont associées à un risque évolutif plus élevé ;
• le stade (3B, 4, 5 soit un débit de filtration glomérulaire (DFG) < 45 mL/min/1,73 m²) ;
• la diminution du DFG, appréciée à partir du déclin annuel (déclin rapide si ↓ DFG ≥ 5 mL/min/1,73 m² par an), complétée par l’étude de l’évolution graphique fournie par le laboratoire ;
• la présence ou la persistance d’une albuminurie sévère (A/C > 500 mg/g ou > 50 mg/mmol) ;
• une HTA non contrôlée (objectif thérapeutique non atteint).
Pour la 1re fois, le score KFRE (Kidney Fonction Risk Equation) est recommandé. Ce score pronostic d’évolution vers l’insuffisance rénale terminale est calculé à partir de 4 variables : l’âge, le sexe, la créatininémie et l’albuminurie (rapport A/C). Un score à 5 ans > 3 % doit conduire à adresser au spécialiste.
3. Attention à l’utilisation des médicaments à risque rénal
La MRC entraîne des modifications du métabolisme, de la pharmacocinétique et de la biodisponibilité de nombreux médicaments. Selon la HAS, en France, chez les plus de 75 ans ayant une MRC avancée, une prescription à risque rénal serait repérée dans 77 % des cas et un médicament contre-indiqué dans 10,8 % des cas. Une dose inappropriée serait prescrite dans près de 40 % des cas.
La prévention de la toxicité des médicaments à risque rénal repose sur 3 axes :
• arrêt du médicament et substitution si nécessaire par une alternative à moindre risque rénal,
• ajustement de la posologie du médicament,
• réalisation d’un dosage médicamenteux chaque fois que possible.
4. Adaptation des posologies : estimer le DFG par le CKD-EPI
Pour adapter les posologies ou l’intervalle des doses des médicaments à élimination rénale, il est actuellement recommandé d’utiliser la formule CKD-EPI pour estimer le DFG, corrigée selon la surface corporelle du patient (résultat en ml/min). La formule de Cockcroft-Gault ne doit plus être utilisée.
5. Après 80 ans, éviter d’utiliser plus de 3 molécules antihypertensives
L’utilisation des IEC, ARA2 et diurétiques augmente le risque d’insuffisance rénale aiguë iatrogène.
6. Préparation à la suppléance
Après l’annonce, les patients doivent être informés systématiquement de toutes les modalités de traitement de suppléance.
7. Intégrer dans les propositions discutées avec le patient le choix d’un traitement conservateur/palliatif en l’informant de la possibilité de changer d’avis à tout moment.
8. Le suivi (tableau ci-dessous) peut être assuré par le généraliste pour les MRC de stade 1, 2 et 3A (avec DFG > 45 ml/min, ou jusqu’à 20 ml/min chez le sujet âgé), stables et sans complications.
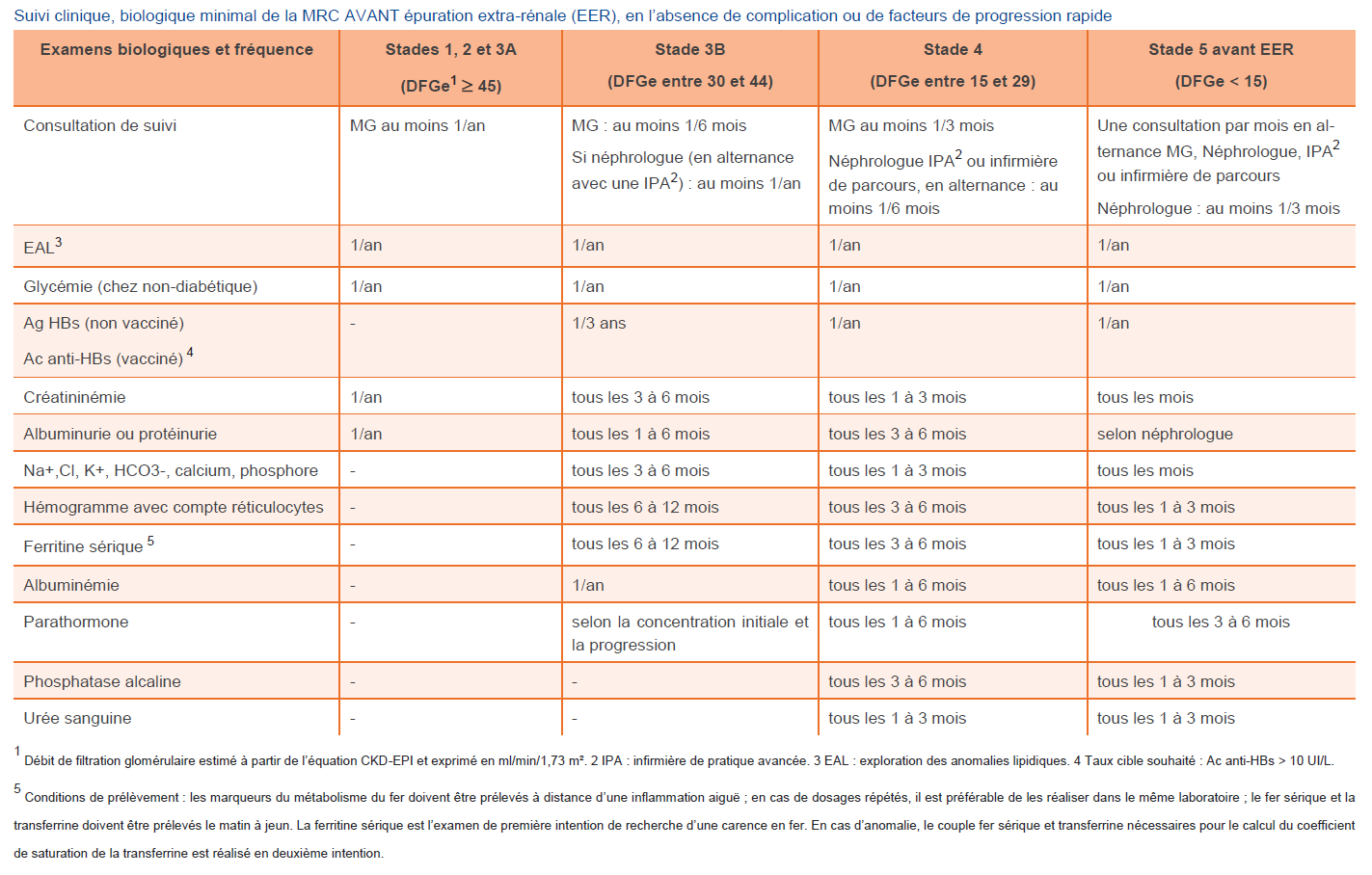
Source : HAS. Maladie rénale chronique de l’adulte : les points critiques du parcours. 1er juillet 2021.
Enfin, pour rappel, les points essentiels de la prise en charge :
➔ Informer et éduquer le patient : mesures de néphroprotection, adaptation du mode de vie (conseils diététiques, activité physique, sevrage tabagique), autosurveillance du poids, de la pression artérielle.
➔ Contrôler l’exposition aux produits néphrotoxiques : exposition professionnelle, médicaments (automédication), produits utilisés à des fins diagnostiques en imagerie.
➔ Contrôler les facteurs de risque CV, et ceux de progression de la MRC : PA, albuminurie (traitement par IEC, ou ARA2 si intolérance ou contre-indication).
➔ Suivre le calendrier vaccinal (vaccinations contre la grippe, le pneumocoque +++).
➔ Surveiller la fonction rénale de manière séquentielle, dépister les complications.
Cinzia Nobile, La Revue du Praticien
Pour en savoir plus :
HAS. Guide du parcours de soins – Maladie rénale chronique de l’adulte (MRC). 1er juillet 2021.
HAS. Maladie rénale chronique de l’adulte : les points critiques du parcours. 1er juillet 2021.
HAS. Maladie rénale chronique : 7 messages clés pour améliorer votre pratique. 1er juillet 2021.