Dans les zones tempérées telles que la France, on observe tous les ans, en été et en moindre mesure à l’automne, une augmentation des infections à entérovirus dominées par des méningites bénignes en milieu hospitalier. Si la plupart des infections à entérovirus sont bénignes, certaines infections peuvent s’accompagner d’atteintes sévères, en fonction de l’âge, du statut immunitaire (déficit de l’immunité humorale) ou du type d’entérovirus.
Manifestations cliniques
Les infections à entérovirus, fréquentes, touchent surtout les enfants. La transmission se fait par contact de personne à personne ou via des objets ou aliments contaminés à partir des virus excrétés au niveau du rhino-pharynx ou dans les selles.
Les manifestations les plus fréquentes sont neurologiques et dominées par des méningites ne nécessitant qu’un traitement symptomatique. Bien que tous les entérovirus soient potentiellement neurotropes, l’échovirus 30 (E30), l’E6, l’E11, l’E13, l’E18 et le coxsackievirus B5 (CVB5) sont les souches le plus souvent impliqués dans des formes neurologiques.
Les atteintes neurologiques sévères – encéphalite, myélite flasque aiguë, ataxie cérébelleuse – sont surtout liées aux entérovirus D68 et A71. D’autres manifestations cliniques sont décrites : maladie pied-main-bouche (surtout CVA6, A16 et A10), syndromes fébriles du nourrisson, infections néonatales parfois sévères, responsables d’une défaillance cardiaque ou multiviscérale (coxsackievirus B et E11), syndromes respiratoires peu sévères (EV-D68), myocardites et péricardites aiguës (coxsackievirus B), syndromes digestifs (échovirus). Dans les DROM-COM, la circulation du CVA24 a occasionné des épidémies de conjonctivites hémorragiques (Réunion 2014, Antilles 2017, Mayotte 2024).
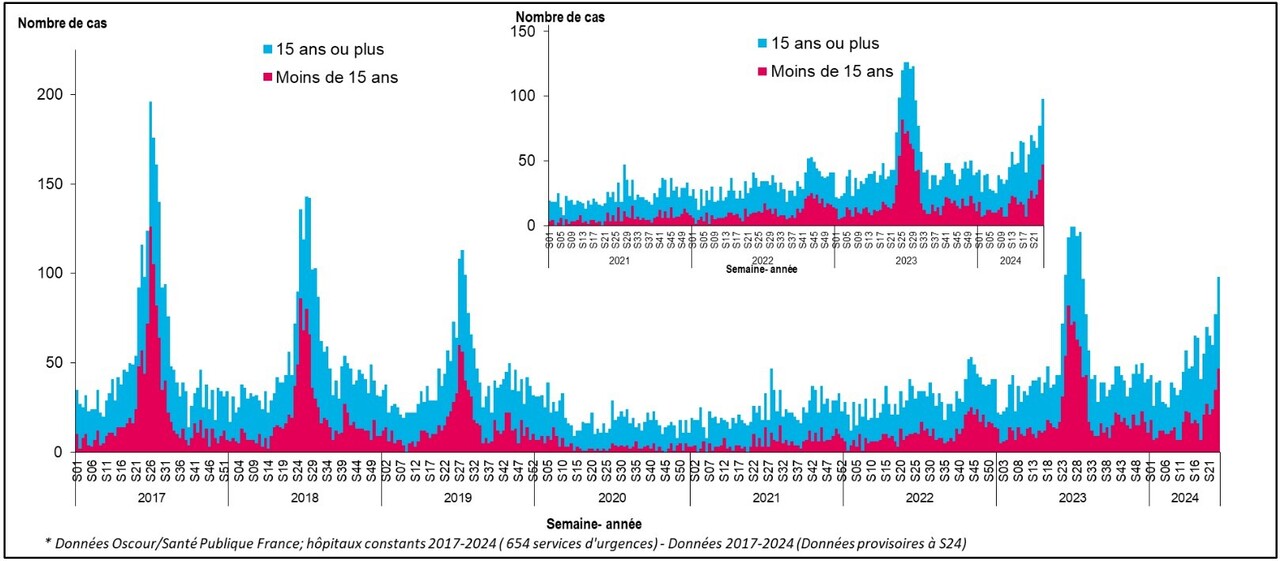
Vers une circulation virale importante cet été
La faible circulation des entérovirus observée depuis 2020 en France, en lien avec les mesures de lutte contre la pandémie de Covid, s’est maintenue jusqu’en 2022 avec des niveaux d’infections à EV très en deçà des pics observés entre 2016 et 2019. Cependant, depuis 2022, on observe une reprise de la circulation des entérovirus en France.En 2023, le nombre d’infections à EV a atteint 2 339 cas, avec une ampleur de l’épidémie estivale proche de celle des années pré-Covid (2 720 cas en moyenne entre 2016 et 2019). L’épidémie de méningite a été d’une ampleur similaire à 2019 avec 1 555 cas. Le bilan de 2023 est résumé dans l’encadré 1 ci-dessous.
Pour 2024, les premières données montrent unerecrudescence des méningites à entérovirus marquée par une circulation plus précoce que les années précédentes et un début d’épidémie estivale qui semble d’ampleur similaire à celle de 2023 :
- les patients de plus de 15 ans sont les plus touchés : 32 % en 2024 contre 23 % en 2023 et 18 % en 2022 (figure) ;
- l’E30, suivi de l’E6 et du CVB3, sont les EV les plus souvent identifiés ;
- on compte à l’heure actuelle 105 infections néonatales (16 % des infections à EV) dont 8 sévères ayant conduit à 2 décès. Différents types de coxsackievirus B ont été identifiés chez ces nouveau-nés ;
- faible circulation de EV-A71 et EV-D68.
SPF appelle à la vigilance au cours de cet été 2024, puisqu’un pic devrait survenir dans les prochaines semaines.
Quelles sont les recommandations ?
Toute symptomatologie fébrile associée à une symptomatologie neurologique doit faire penser à une infection à entérovirus.
Tout tableau clinique sévère, en particulier neurologique, ou chez la personne immunodéprimée et toute infection néonatale sévère doivent faire rechercher une infection à entérovirus par des prélèvements adaptés (encadré 2).
Le renforcement des règles d’hygiène familiale et/ou en collectivités (lavage des mains, désinfection des surfaces) est essentielle pour limiter la transmission de ces virus, notamment aux personnes immunodéprimées et femmes enceintes.
En cas d’infection à entérovirus, la prise en charge est uniquement symptomatique : tout traitement antibiotique est inutile.
1. Bilan de l’année 2023
- Reprise de la circulation des entérovirus au niveau des années pré-Covid (n = 2 339 infections).
- Épidémie estivale de méningites à EV (n = 1 555) d’ampleur modérée mais plus importante qu’en 2022. Les types prédominants étaient l’échovirus 9 (E9), E18 et le coxsackievirus B5 (CVB5).
- Stabilité des infections néonatales : 442 cas soit 19 % des infections à EV, vs 444 soit 26 % des infections à EV en 2022. Une alerte en avril 2023 a concerné des infections néonatales précoces sévères avec défaillance hépatique en lien avec un nouveau variant recombinant d’E11 qui ont entraîné le décès de 7 nouveau-nés entre juillet 2022 et mars 2023. Au total, pour l’année 2023, 4 infections sévères avec défaillance multiviscérale associées à l’E11 (dont un décès) ont été identifiées. La circulation de l’E11 observée au premier semestre 2023 (n = 25/293 typés) a laissé place à l’E18 (n = 72/293 typés), suivi de l’E9.
- Recrudescence des infections à EV-A71 : 3e type le plus fréquent, 130 cas (vs 22 en 2022), associés à des atteintes neurologiques sévères de type (rhomb)-encéphalites, encéphalomyélites et cérébellites, en particulier chez les enfants de moins de 5 ans.
- Faible circulation de l’EV-D68 (67 cas détectés vs 139 en 2022).
- Détection d’un poliovirus dérivé du vaccin de type 3 chez un enfant immunodéprimé de 15 mois (iVDPV- 3) ayant reçu 4 doses de vaccin polio oral dans son pays d’origine. Aucune contamination autour du cas n’a été détectée.
- Dans les DROM-COM : la mise en place d’une surveillance environnementale des eaux usées durant la période de pénurie d’eau potable à Mayotte a permis la détection de la souche vaccinale de poliovirus 2 contenue dans le nouveau vaccin oral (nOPV2) dans 1/25 échantillons collectés en 2023.
2. Prélèvements en cas de symptomatologie sévère
Toute infection néonatale ou atteinte neurologique sévère associée à une infection à EV doit être signalée aux laboratoires du CNR.
- Infection néonatale (méningo-encéphalite et/ou myocardite et/ou insuffisance hépatique et/ou signes de choc et/ou entérocolite) : les prélèvements à visée bactériologique et la détection d’EV dans le LCS doivent être complétés par une détection d’EV dans le sang et les prélèvements périphériques (échantillons pharyngés, nasopharyngés, selles) et/ou un génotypage en cas de positivité.
- Atteinte neurologique (encéphalite et/ou myélite et/ou cérébellite) : recherche du génome des EV dans le LCS + prélèvements périphériques (sang, échantillon nasopharyngé, selles, gorge).
- Patient immunodéprimé sous anti-CD20 (rituximab, ocrélizumab ; patients à risque d’infections chroniques à EV, souvent à dominante neurologique) : toute symptomatologie fébrile doit faire évoquer une infection à EV qui pourra être confirmée par la détection d’EV dans le LCS et/ou le sang et/ou les prélèvements périphériques.
Santé publique France. Infections à entérovirus en France. Bilan 2023 et bilan provisoire 2024. 23 juillet 2024.

 Encadrés
Encadrés