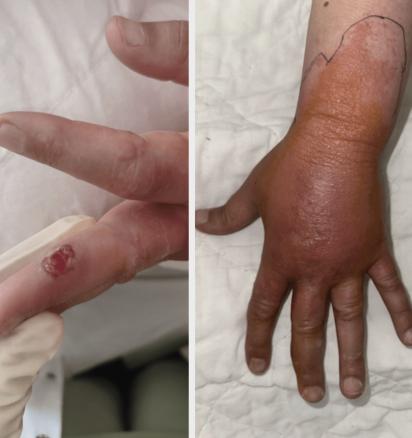
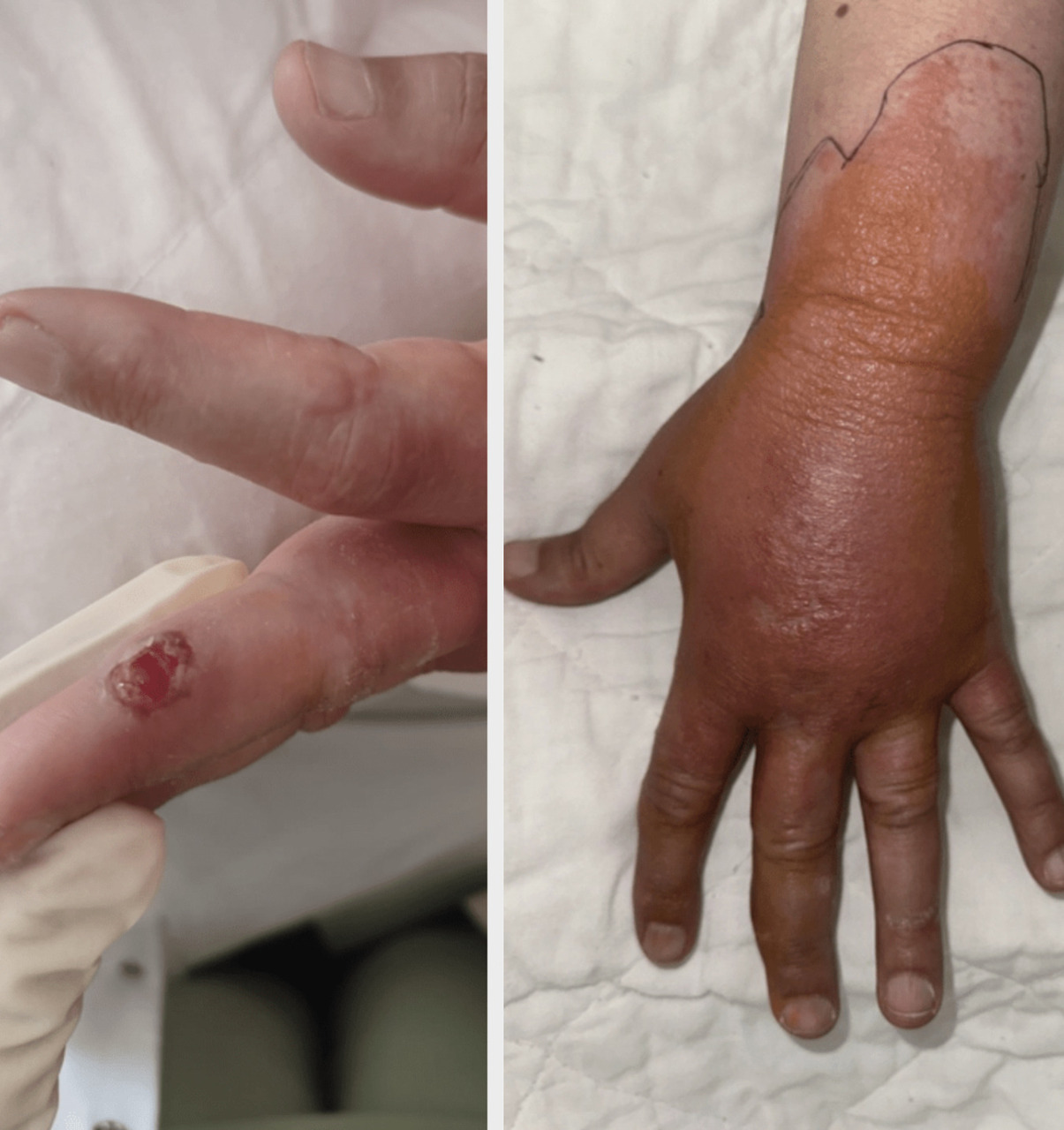
Une patiente âgée de 40 ans, sans antécédents médicaux significatifs, consulte aux urgences pour une plaque large, érythémateuse, œdémateuse, chaude et douloureuse sur le dos de la main, survenue quelques jours après l’apparition d’un nodule croûteux sur la face interne du 3e doigt de la même main, que la patiente a manipulé et négligé (fig. 1). Lors de l’interrogatoire, elle signale que la lésion est apparue quelques jours après l’Aïd al-Adha, fête durant laquelle elle a aidé son mari, vendeur de moutons, à nourrir et transporter les animaux. La patiente a remarqué des lésions similaires chez son mari.
Le diagnostic de dermohypodermite bactérienne non nécrosante sur le dos de la même main après manipulation du nodule d’orf est posé. La patiente est traitée avec un antiseptique local, une crème à l’acide fusidique et une antibiothérapie par amoxicilline pendant sept jours. Elle reçoit également des conseils sur les soins de la plaie et est avertie d’éviter toute manipulation supplémentaire de la lésion.
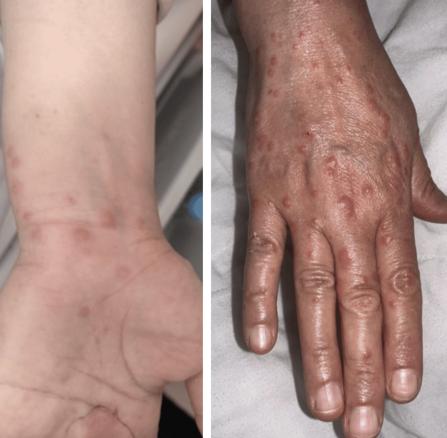
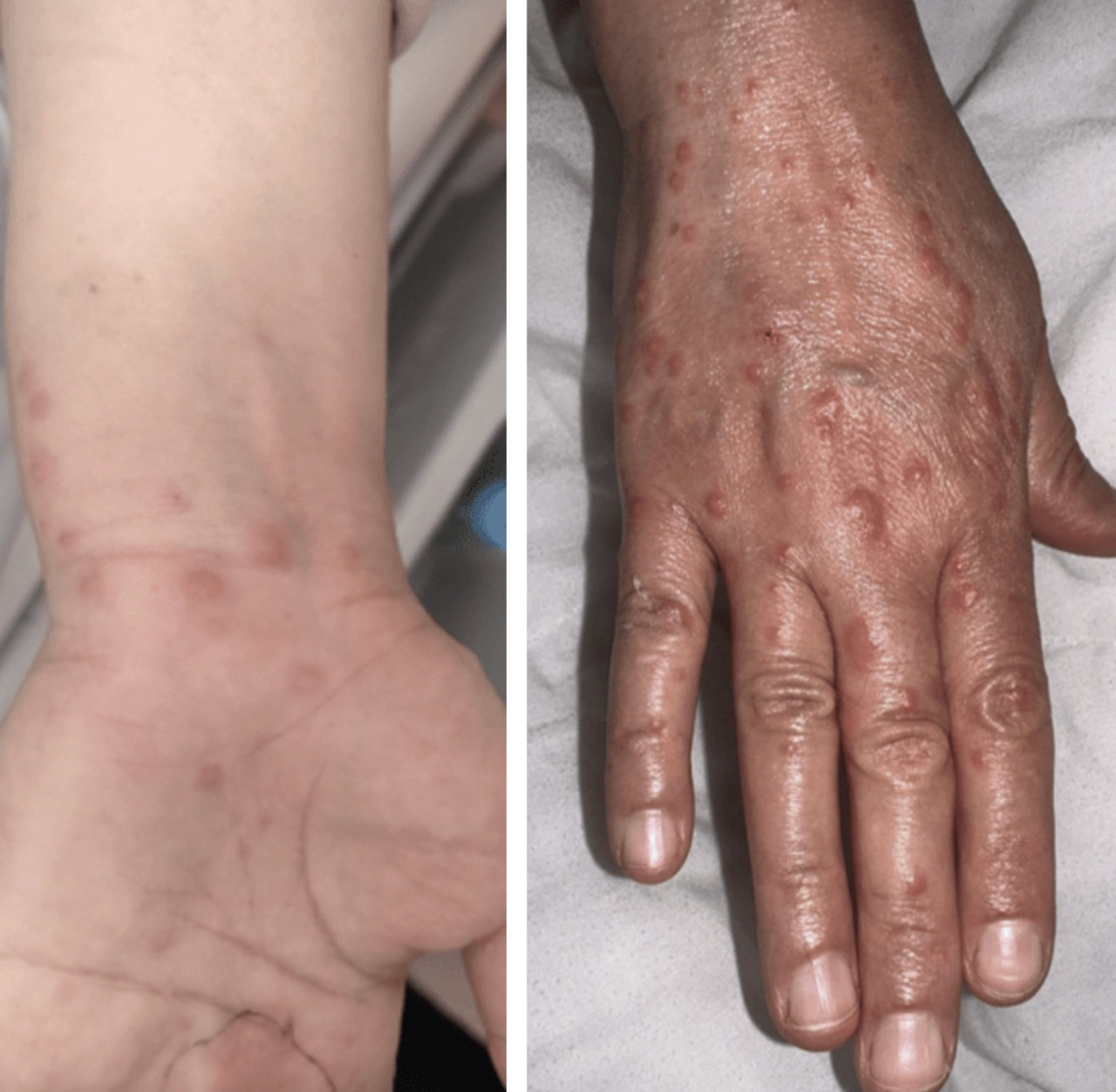
Le lendemain, la patiente développe un érythème prurigineux sur les deux mains, avec de multiples lésions érythémateuses maculopapuleuses de taille millimétrique, formant un aspect en rosette par endroits, sans atteinte des muqueuses et sans altération de l’état général (fig. 2). La patiente n’a pas signalé d’infection par le virus de l’herpès ou de symptômes pulmonaires récents.
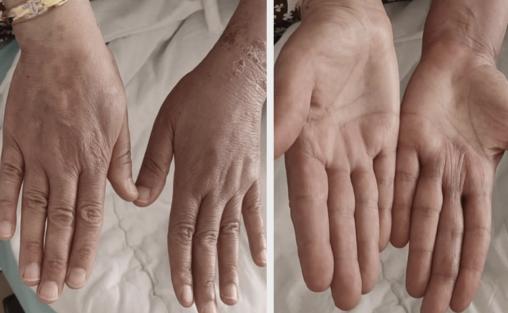
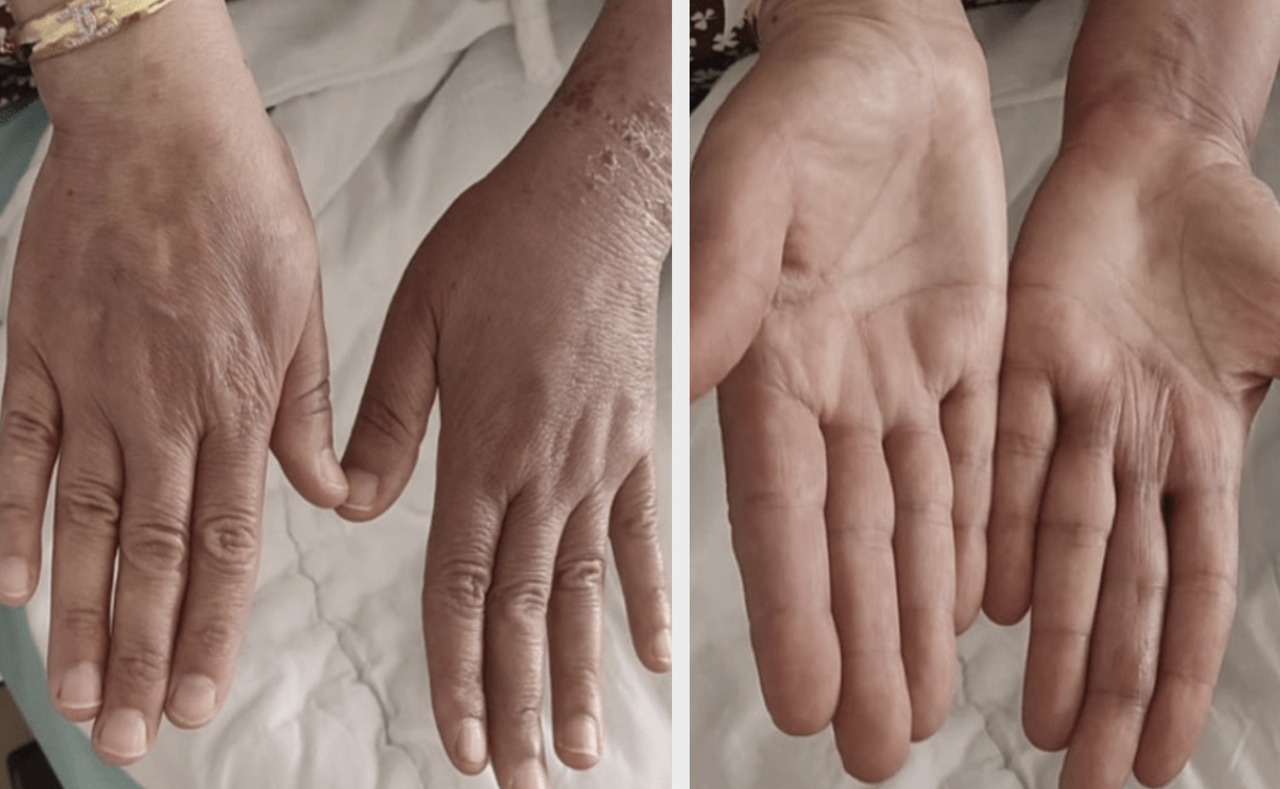
En se basant sur les éléments cliniques et le contexte épidémiologique, un diagnostic présomptif d’érythème polymorphe suivant une infection par le virus orf est posé. Étant donné la nature bénigne de l’érythème polymorphe et l’absence de symptômes systémiques, aucun traitement spécifique n’est prescrit. Il est conseillé à la patiente de surveiller les lésions et de reconsulter en cas d’aggravation ou d’apparition de nouveaux symptômes. Une résolution spontanée de l’érythème polymorphe est observée en quelques jours (fig. 3).
Le diagnostic de dermohypodermite bactérienne non nécrosante sur le dos de la même main après manipulation du nodule d’orf est posé. La patiente est traitée avec un antiseptique local, une crème à l’acide fusidique et une antibiothérapie par amoxicilline pendant sept jours. Elle reçoit également des conseils sur les soins de la plaie et est avertie d’éviter toute manipulation supplémentaire de la lésion.
Le lendemain, la patiente développe un érythème prurigineux sur les deux mains, avec de multiples lésions érythémateuses maculopapuleuses de taille millimétrique, formant un aspect en rosette par endroits, sans atteinte des muqueuses et sans altération de l’état général (fig. 2). La patiente n’a pas signalé d’infection par le virus de l’herpès ou de symptômes pulmonaires récents.
En se basant sur les éléments cliniques et le contexte épidémiologique, un diagnostic présomptif d’érythème polymorphe suivant une infection par le virus orf est posé. Étant donné la nature bénigne de l’érythème polymorphe et l’absence de symptômes systémiques, aucun traitement spécifique n’est prescrit. Il est conseillé à la patiente de surveiller les lésions et de reconsulter en cas d’aggravation ou d’apparition de nouveaux symptômes. Une résolution spontanée de l’érythème polymorphe est observée en quelques jours (fig. 3).
Références
1. Mavridou K, Bakola M. Orf (ecthyma contagiosum). Pan Afr Med J 2021;38:322.
2. Efridi W, Jain H, Sathe NC, Ahmed K. Orf viral infection. Treasure Island (FL): StatPearls Publishing 2023.
3. Saçar H, Uyar B. Investigation of the complications and incidences of Orf disease during and after the Feast of the Sacrifice period. Dermatol Sinica 2015;33:191-5.
4. Venkatesan G, Kushwaha A, Kumar A, et al. An improved visual closed tube Loop mediated isothermal amplification (LAMP) assay for rapid identification of Orf virus in sheep and goats. Vet Ital 2022;58(2).
5. Santiago L, Oliveira D, Cardoso JC, et al. Human Orf: An under-recognized entity. Acta Dermatovenerol Croat 2019;27(4):280-1.
6. Simpson KM, Depenbrock SM, Oman RE, et al. When dermatologic diseases are devastating: Differentiating common endemic conditions in the United States from sheep and goat pox. J Am Vet Med Assoc 2023;261(S1):S95-S102.
7. Thompson HJ, Harview CL, Swick B, et al. Orf virus in humans: Case series and clinical review. Cutis 2022;110(1):48-5.
8. Bergqvist C, Kurban M, Abbas O. Orf virus infection. Rev Med Virol 2017;27(4).
9. Wang Y, Sun S, Zhao K, et al. Orf virus DNA prime-protein boost strategy is superior to adenovirus-based vaccination in mice and sheep. Front Immunol 2023;14:1077938.
2. Efridi W, Jain H, Sathe NC, Ahmed K. Orf viral infection. Treasure Island (FL): StatPearls Publishing 2023.
3. Saçar H, Uyar B. Investigation of the complications and incidences of Orf disease during and after the Feast of the Sacrifice period. Dermatol Sinica 2015;33:191-5.
4. Venkatesan G, Kushwaha A, Kumar A, et al. An improved visual closed tube Loop mediated isothermal amplification (LAMP) assay for rapid identification of Orf virus in sheep and goats. Vet Ital 2022;58(2).
5. Santiago L, Oliveira D, Cardoso JC, et al. Human Orf: An under-recognized entity. Acta Dermatovenerol Croat 2019;27(4):280-1.
6. Simpson KM, Depenbrock SM, Oman RE, et al. When dermatologic diseases are devastating: Differentiating common endemic conditions in the United States from sheep and goat pox. J Am Vet Med Assoc 2023;261(S1):S95-S102.
7. Thompson HJ, Harview CL, Swick B, et al. Orf virus in humans: Case series and clinical review. Cutis 2022;110(1):48-5.
8. Bergqvist C, Kurban M, Abbas O. Orf virus infection. Rev Med Virol 2017;27(4).
9. Wang Y, Sun S, Zhao K, et al. Orf virus DNA prime-protein boost strategy is superior to adenovirus-based vaccination in mice and sheep. Front Immunol 2023;14:1077938.
Une question, un commentaire ?