Les indicateurs de santé du nourrisson restent un marqueur central des politiques de protection de l’enfance. En France, la mortalité infantile atteignait 4,1 ‰ en 2024 (près de 2 700 décès avant l’âge d’un an) et stagne depuis le début des années 2010, avec des inégalités territoriales et sociales persistantes.1 Dans ce contexte, la vaccination 4CMenB (Bexsero), recommandée chez les nourrissons puis devenue obligatoire chez les enfants de moins de deux ans à compter du 1er janvier 2025, a fait l’objet d’un communiqué du conseil scientifique du Collège national des généralistes enseignants (CS-CNGE) questionnant le bien-fondé de l’obligation.2 Si les éléments cités sont factuels, leur interprétation appelle, selon nous, plusieurs réserves importantes pour éclairer la pratique en soins primaires et l’appréciation du rapport bénéfice-risque en santé publique (tableau).
De la mortalité globale à l’évolution du spectre clinique : le défi du diagnostic chez le nourrisson
Argument du CS-CNGE
La mortalité globale liée au méningocoque B (7 %) est inférieure à celle liée au méningocoque W (19 %).
Analyse critique
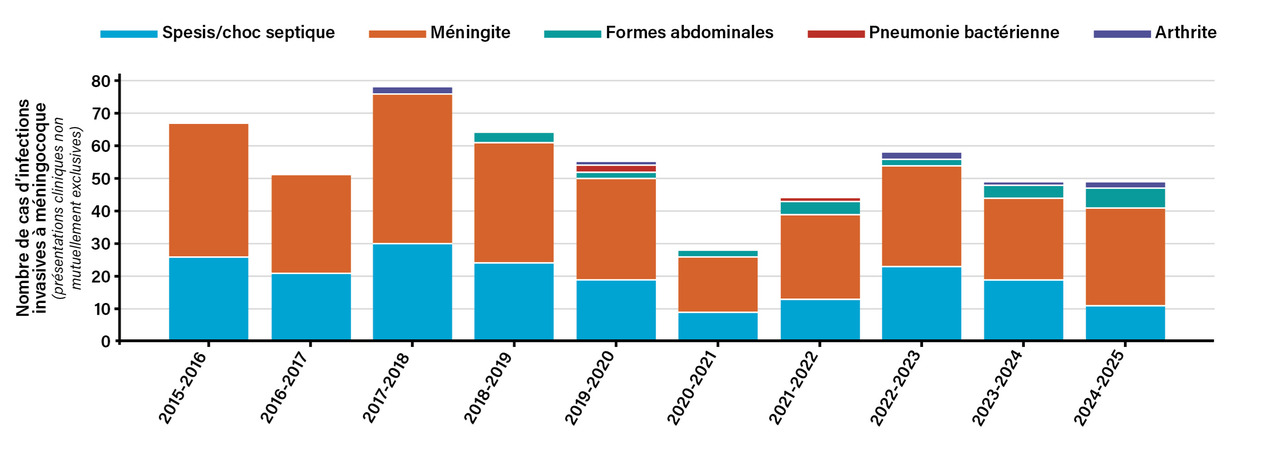
Ce constat est exact si l’on considère tous les âges,3 mais son extrapolation au nourrisson expose à un biais d’interprétation. Chez les enfants âgés de moins de deux ans, le méningocoque B reste le sérogroupe prédominant et responsable de la mortalité la plus élevée dans cette tranche d’âge et est associé à une charge de gravité majeure.4 Surtout, la gravité doit intégrer l’évolution des présentations : depuis 2020, la surveillance nationale observe une augmentation des formes atypiques, principalement abdominales, chez les nourrissons (passée de 2,4 à 10,7 %) [figure]. Ces tableaux cliniques (douleurs abdominales, vomissements, diarrhées) peu spécifiques peuvent retarder le diagnostic et entraîner une mortalité à soixante-douze heures estimée à 14,8 % depuis 2015.3 Ainsi, raisonner sur la seule mortalité globale peut sous-estimer le risque chez le nourrisson, mais aussi le poids des séquelles, et donc l’intérêt d’une prévention primaire.
L’exception française : une cohérence née d’une réforme structurelle
Argument du CS-CNGE
La France est le seul pays d’Europe à avoir instauré une obligation pour ce vaccin.
Analyse critique
Cette obligation s’inscrit dans la réforme vaccinale de 2018, initiée après la décision du Conseil d’État du 8 février 2017 sur la cohérence du régime « obligatoire versus recommandé ».5 L’objectif principal était d’améliorer la lisibilité du calendrier et la confiance. Dans un contexte où la recommandation simple peut être perçue comme moins prioritaire,5 retirer le vaccin Men-B tout en maintenant l’obligation des vaccins couvrant les sérogroupes A, C, W et Y exposerait à un message difficilement compréhensible pour les familles : pourquoi rendre obligatoire une protection contre des sérogroupes moins fréquents chez le petit enfant, tout en rendant optionnelle celle contre le sérogroupe prédominant ?
Dynamique de la couverture vaccinale : insuffisance du schéma incomplet
Argument du CS-CNGE
Les données de couverture vaccinale avaient fortement augmenté avant l’obligation.
Analyse critique
L’indicateur « au moins une dose » ne reflète pas la protection attendue pour un vaccin dont l’efficacité optimale repose sur l’achèvement du schéma 2 + 1. L’indicateur le plus informatif est la couverture à trois doses à 21 mois : les données les plus récentes indiquent 55,7 % pour la cohorte 2023 au 31 décembre 2024.4 Près de la moitié des enfants ne bénéficient donc pas d’une protection immunologique optimale, d’autant qu’en pratique l’efficacité en vie réelle est élevée mais non parfaite.6 Il est intéressant de rappeler que l’expérience de la réforme de 2018 pour le vaccin contre le méningocoque C a démontré l’efficacité de l’obligation comme levier de santé publique en France.7
Preuves d’efficacité : la validité des données en vie réelle
Argument du CS-CNGE
Aucun essai clinique n’a évalué l’efficacité vaccinale chez les nourrissons.
Analyse critique
L’absence d’essai randomisé avec critère clinique est exacte, mais un tel essai serait difficilement compatible avec une maladie rare et grave (effectifs très importants, suivi prolongé, enjeux éthiques liés au bras placebo). L’évaluation repose classiquement sur des corrélats immunologiques et sur des études post-autorisation de mise sur le marché.8 En Angleterre, l’introduction du 4CMenB a été suivie d’une réduction d’environ 75 % des infections invasives à méningocoque du sérogroupe B (IIMB) chez les nourrissons éligibles dans les premières années du programme.9
Durée de protection : une prévention ciblée sur la phase de vulnérabilité
Argument du CS-CNGE
La durée de protection est estimée à environ trois ans.
Analyse critique
Loin d’être un défaut, une durée de protection de l’ordre de trois ans peut être interprétée comme cohérente avec l’épidémiologie d’âge : le risque d’IIMB est maximal dans les premières années de vie.4 L’objectif opérationnel d’une stratégie nourrisson est de couvrir la fenêtre de vulnérabilité la plus élevée, plutôt que d’induire une immunité à long terme.
Efficience médico-économique et critère majeur d’équité
Argument du CS-CNGE
La vaccination n’a pas démontré de rapport coût-efficacité favorable.
Analyse critique
La littérature confirme que, sans immunité de groupe, les ratios coût-efficacité sont souvent élevés pour la vaccination contre le Men-B, et même avec des paramètres actualisés (incidence, couverture, séquelles, coûts), le ratio coût-efficacité différentiel (ICER) a de fortes chances de rester élevé dans un scénario de protection essentiellement individuelle.10 Toutefois, la décision publique en matière de santé ne repose pas exclusivement sur l’ICER. Par ailleurs, l’équité en santé constitue un critère fondamental des politiques vaccinales, au-delà de la seule efficience économique.11
Décision partagée et obligation : un faux antagonisme
Argument du CS-CNGE
Cette vaccination devrait relever d’une décision partagée médecin-parents.
Analyse critique
La décision partagée est un principe essentiel en soins primaires, mais elle n’est pas incompatible avec un cadre d’obligation : le cadre légal fixe un socle de prévention, tandis que la consultation reste le lieu privilégié d’une information loyale (bénéfices attendus, tolérance, gestion de la fièvre, schéma vaccinal) et une prise en compte des questions parentales. À l’inverse, un calendrier vaccinal perçu comme hétérogène (obligatoire versus recommandé) peut complexifier le dialogue, brouiller les messages de prévention et fragiliser la confiance dans les priorités vaccinales en pratique.
Vers une protection globale du nourrisson
Dans un contexte de rebond des infections invasives à méningocoque où les infections à méningocoque B demeurent graves, la stratégie vaccinale doit s’appuyer sur une lecture intégrée des données épidémiologiques, cliniques, éthiques et sociétales. L’obligation vaccinale contre le Men-B chez le nourrisson apparaît cohérente avec ces enjeux et vise à garantir une protection équitable des populations les plus vulnérables, sans se substituer au dialogue indispensable entre médecins et parents.
Messages clés pour le clinicien
- Ne pas extrapoler la létalité « tous âges » à la stratégie nourrisson.
- Maintenir une vigilance sur les présentations atypiques, notamment abdominales.
- Vérifier l’achèvement du schéma 2 + 1 (1 dose n’entraîne pas une protection optimale).
- Conduire une information structurée (tolérance/fièvre, calendrier, bénéfices attendus), y compris en contexte d’obligation.
2. Conseil scientifique du Collège national des généralistes enseignants (CS-CNGE). Avis sur l’obligation de la vaccination contre le méningocoque B en France 2025.
3. Taha S, Deghmane AE, Taha MK. Recent increase in atypical presentations of invasive meningococcal disease in France. BMC Infect Dis 2024;24(1):640.
4. Santé publique France. Bulletin national de couverture vaccinale 2025 (SNDS-DCIR, données au 31 décembre 2024). Saint-Maurice: Santé publique France ; 2025. https://urls.fr/-zAVQs
5. Conseil d’État. Décision n° 395150 du 8 février 2017. https://urls.fr/gSuda2
6. Castilla J, García Cenoz M, Abad R, et al. Effectiveness of a meningococcal group B vaccine (4CMenB) in children. N Engl J Med 2023;388(5):427-38.
7. Taha S, Taha MK, Deghmane AE, et al. Impact of mandatory vaccination against serogroup C meningococci in targeted and non-targeted populations in France. NPJ Vaccines 2022;7(1):73.
8. Borrow R, Carlone GM, Rosenstein N, et al. Neisseria meningitidis group B correlates of protection and assay standardization-international meeting report Emory University, Atlanta, Georgia, United States, 16-17 March 2005. Vaccine 2006;24(24):5093-107.
9. Ladhani SN, Andrews N, Parikh SR, et al. Vaccination of infants with meningococcal group B vaccine (4CMenB) in England. N Engl J Med 2020;382(4):309-17.
10. Nwogu IB, Jones M, Langley T. Economic evaluation of meningococcal serogroup B (MenB) vaccines: A systematic review. Vaccine 2021;39(16):2201-13.
11. Taha MK, Martinon-Torres F, Köllges R, et al. Equity in vaccination policies to overcome social deprivation as a risk factor for invasive meningococcal disease. Expert Rev Vaccines 2022;21(5):659-74.
Dans cet article
- De la mortalité globale à l’évolution du spectre clinique : le défi du diagnostic chez le nourrisson
- L’exception française : une cohérence née d’une réforme structurelle
- Dynamique de la couverture vaccinale : insuffisance du schéma incomplet
- Preuves d’efficacité : la validité des données en vie réelle
- Durée de protection : une prévention ciblée sur la phase de vulnérabilité
- Efficience médico-économique et critère majeur d’équité
- Décision partagée et obligation : un faux antagonisme
- Vers une protection globale du nourrisson

 Encadrés
Encadrés