L’œdème maculaire (OM), cause fréquente de baisse d’acuité visuelle, (BAV) est dû à l’accumulation anormale de liquide dans le tissu rétinien. Son traitement fait le plus souvent appel à des injections intravitréennes (IVT).
Diagnostic
Baisse d’acuité visuelle, plus ou moins sévère, sensation de scotome central, plus rarement métamorphopsies (vision déformée des lignes et objets) sont évocatrices. Au fond d’œil : perte du reflet fovéal.
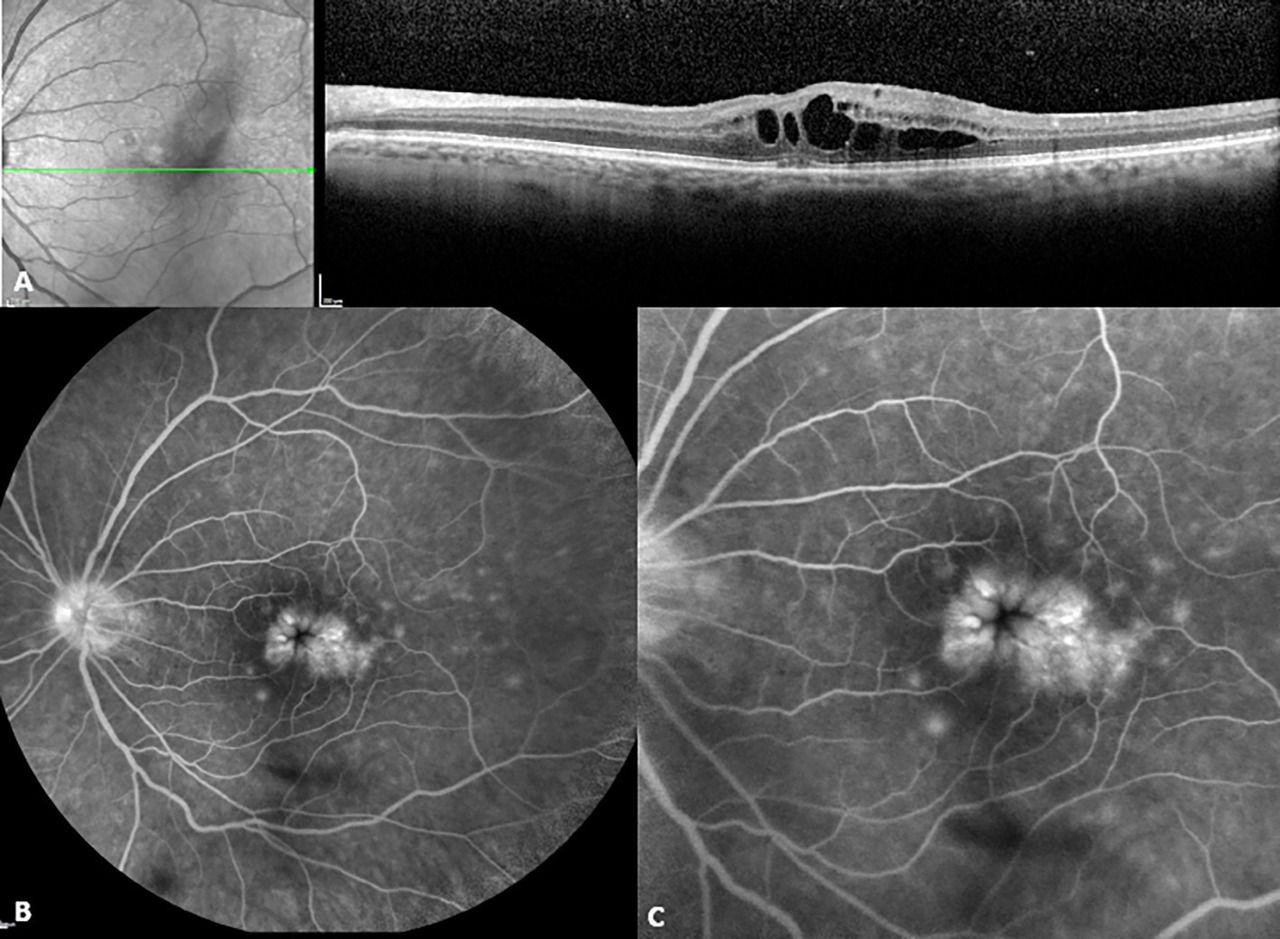
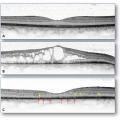
Le diagnostic doit être confirmé par l’imagerie rétinienne dont le gold standard est l’OCT (tomographie par cohérence optique), rapide et non invasive.
L’ancien critère diagnostique – accumulation de colorant au sein de la macula en angiographie à la fluorescéine – est remplacé par l’épaississement du centre de la rétine sur les coupes d’OCT (
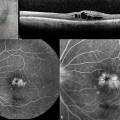
L’angiographie à la fluorescéine – non systématique – peut être nécessaire dans le bilan étiologique ou préthérapeutique (
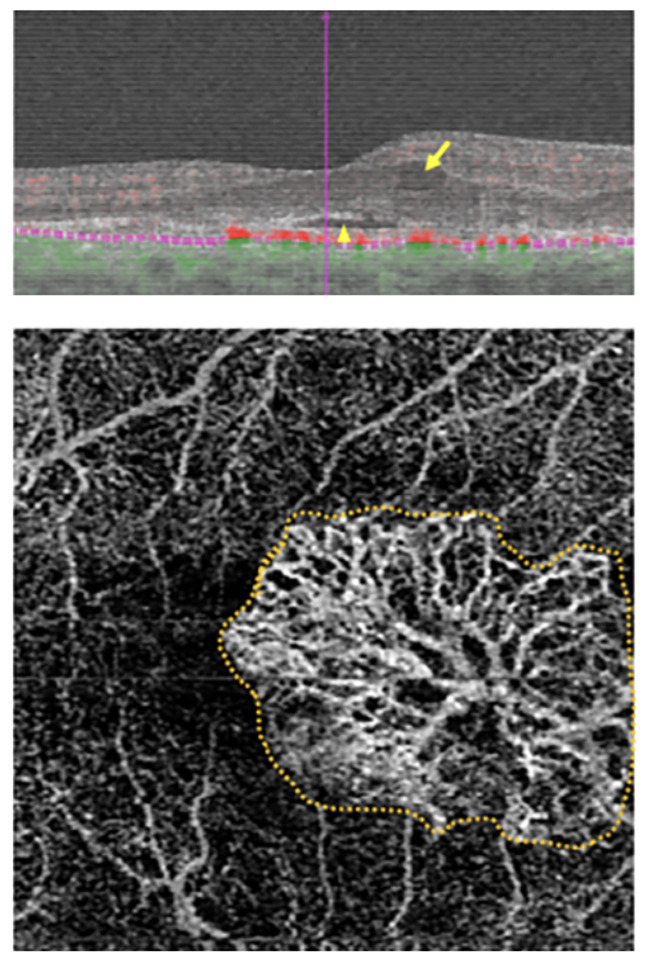
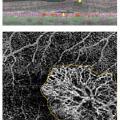
Depuis 2014, l’OCT-angiographie fournit une imagerie des capillaires maculaires sans injection de colorant, ouvrant de nouvelles perspectives pour mieux comprendre l’OM d’origine vasculaire.
Étiologies
Elles sont très nombreuses (
Première cause : la maculopathie diabétique. En effet, l’hyperglycémie chronique entraîne une perte de cellules endothéliales à l’origine d’une diffusion de liquide dans l’espace intrarétinien. Cet œdème maculaire qui affecte environ 7 % des diabétiques est une des causes principales de baisse de vision dans cette population.
Autres types d’OM exsudatifs : les occlusions veineuses rétiniennes et les inflammations intra-oculaires.
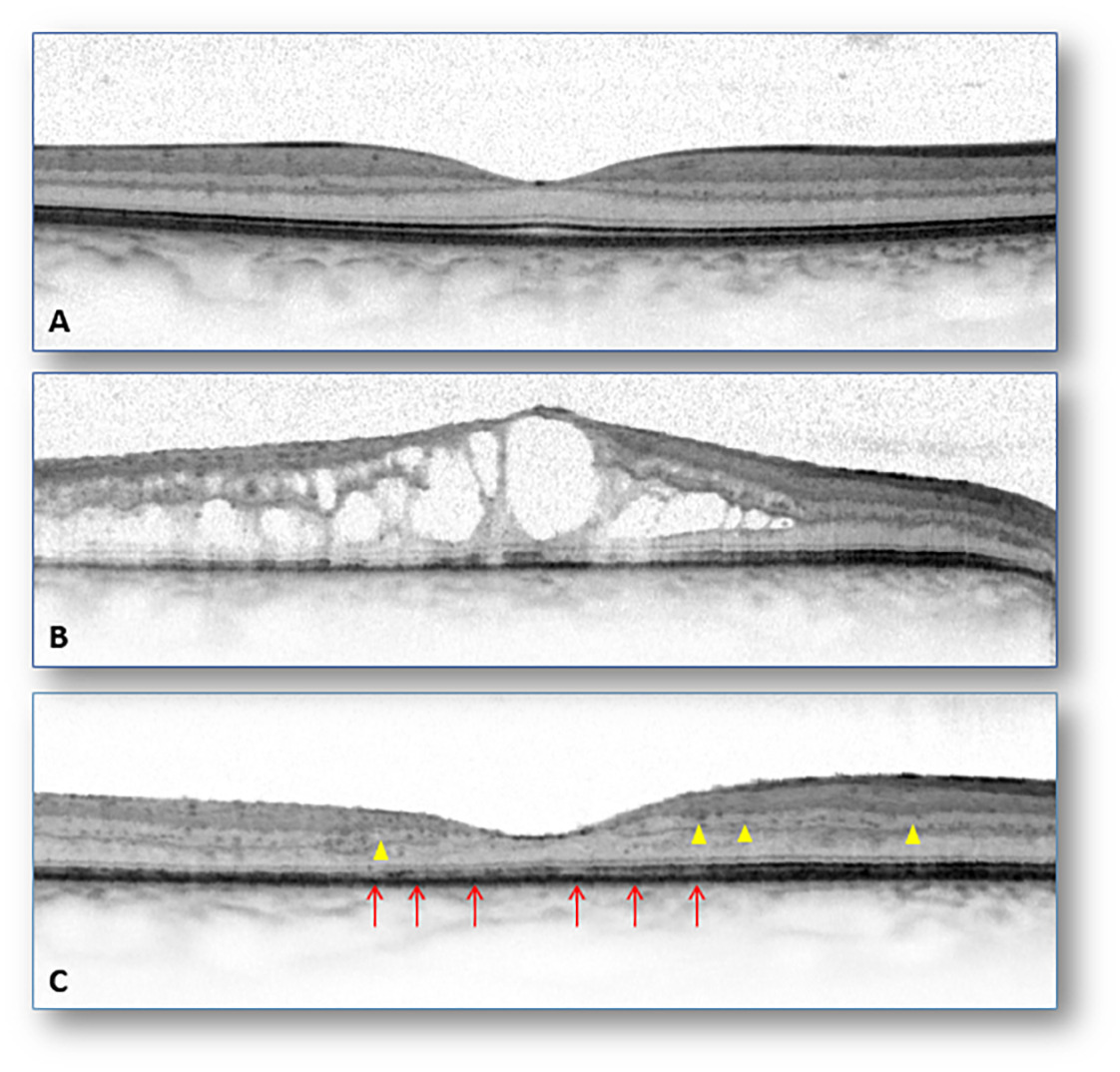
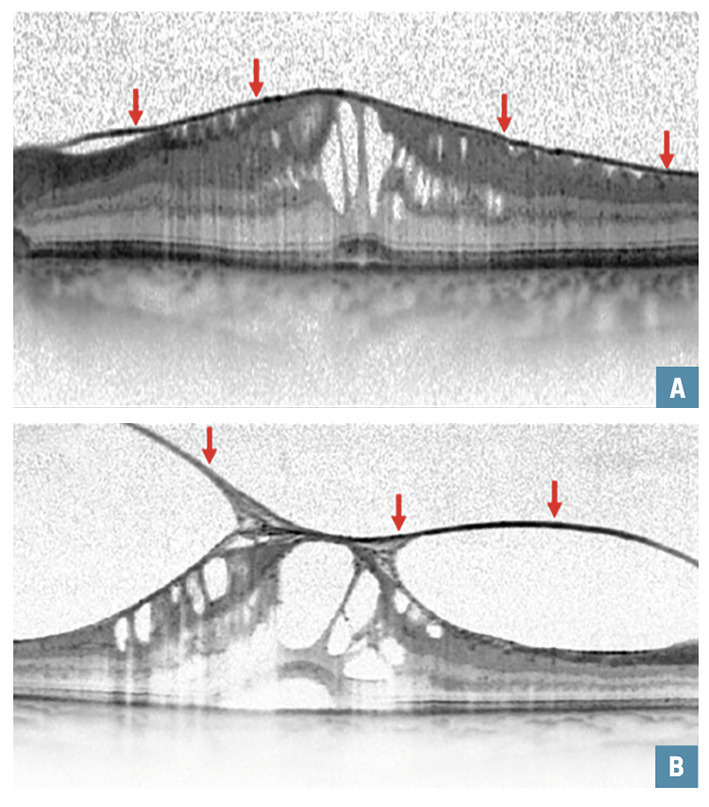
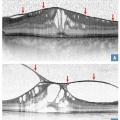
L’oedème maculaire tractionnel est lié à des phénomènes de traction exercés sur la rétine par le cortex vitréen postérieur ou une membrane épirétinienne. Prolifération de cellules gliales à la surface de la macula, elle est le plus souvent idiopathique et fait suite au décollement postérieur physiologique du vitré. Plus rarement (10 % des cas), elle peut résulter d’une pathologie rétinienne inflammatoire, tumorale ou vasculaire. Son traitement est chirurgical : ablation complète par vitrectomie et pelage. La récupération de la vision est variable et dépend du niveau d’acuité visuelle préopératoire. (
Pronostic
L’OM peut parfois être transitoire, notamment dans la maculopathie diabétique ou s’il survient en postopératoire. Mais le plus souvent, il n’est pas résolutif sans traitement. Quelle que soit la cause, sa persistance entraîne des lésions cellulaires de la rétine interne et des photorécepteurs (
La Société française d’ophtalmologie recommande d’instaurer le traitement dès que l’acuité visuelle chute en dessous de 7/10e, sans attendre la rééquilibration des facteurs systémiques.
Traitement
Dans tous les cas, lorsque l’acuité visuelle est supérieure ou égale à 8/10e : surveillance simple.4 Dans les OM exsudatifs paracentraux, le laser focal préventif vise à empêcher leur extension vers le centre de la macula.
En cas d’OM exsudatif avec une BAV significative, on traite dans les 3 premiers mois. Avec les injections intravitréennes, anti-VEGF ou corticoïdes, apparues il y a une dizaine d’années, le gain actuel d’acuité visuel peut aller jusqu’à + 10 voire + 15 lettres dans les œdèmes maculaires diabétiques ou liés aux occlusions veineuses avec un rythme d’injection soutenu.2, 3
Pour la DMLA, on dispose d’un recul de 10 ans (études récentes) : la majorité des patients ont encore besoin d’injections régulières après ce délai. Le gain moyen initial est de + 9 lettres la première année puis l’acuité visuelle a tendance à baisser progressivement : +3 lettres à 10 ans. Cette dégradation est principalement liée à l’aggravation de l’atrophie maculaire associée à la composante néovasculaire de la maladie.
Un implant d’acétonide de fluocinolone,
Le traitement des OM tractionnels est la chirurgie (vitrectomie et pelage de membrane épirétinienne) le plus souvent ambulatoire sous anesthésie locale. La récupération fonctionnelle est généralement bonne et reste principalement liée au niveau de l’acuité visuelle préopératoire.
OM d’origine inflammatoire, le traitement vise la pathologie sous-jacente : uvéite postérieure compliquant une maladie systémique comme la sarcoïdose par ex. Localement : implant de dexaméthasone (plus efficace et mieux toléré que la corticothérapie systémique).
Dans les OM dégénératifs, aucune thérapie n’a montré son intérêt. L’acétazolamide (Diamox) par voie orale peut être tenté si la fonction rénale est normale mais les résultats sont inconstants.
Causes des œdèmes maculaires
OM exsudatif
• Origine vasculaire
– Rétinopathie et maculopathie diabétique
– Occlusion de la veine centrale de la rétine ou d’une de ses branches
– DMLA exsudative
– Rétinopathie hypertensive
– Télangiectasies maculaires idiopathiques
– Sténose carotidienne
• Origine inflammatoire
– Œdème aigu inflammatoire post-opératoire (ou syndrome d’Irvine Gass)
– Uvéite intermédiaire ou postérieure
• Autre origine
– Choriorétinite séreuse centrale (CRSC)
– Tumeur choroïdienne
OM tractionnel
– Membrane épirétinienne
– Syndrome de traction vitréomaculaire
– Trou maculaire
OM dégénératif
• Dystrophies rétiniennes
– Rétinopathie pigmentaire
– Dystrophie pseudo-vitelliforme
– Rétinoschisis juvénile lié à l’X
• Toxicités médicamenteuses
– Taxanes
– Tamoxifène
– Zidovudine
– Fingolimod
– Imatinib
1. Govetto A, Sarraf D, Hubschman JP, et al. Distinctive Mechanisms and Patterns of Exudative Versus Tractional Intraretinal Cystoid Spaces as Seen With Multimodal Imaging. Am J Ophthalmol 2020;212:43-56.
2. Wells JA, Glassman AR, Jampol LM, et al. Association of Baseline Visual Acuity and Retinal Thickness With 1-Year Efficacy of Aflibercept, Bevacizumab, and Ranibizumab for Diabetic Macular Edema. JAMA Ophthalmol 2016;134:127-34.
3. Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the Management of Diabetic Macular Edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica 2017;237:185-222.
4. Baker CW, Glassman AR, Beaulieu WT, et al. Effect of Initial Management With Aflibercept vs Laser Photocoagulation vs Observation on Vision Loss Among Patients With Diabetic Macular Edema Involving the Center of the Macula and Good Visual Acuity: A Randomized Clinical Trial. JAMA 2019;321:1880-94.

 Encadrés
Encadrés