La chaîne transfusionnelle est un concept imagé représentant le lien qui unit un donneur de sang et un receveur via un intermédiaire qui, en France, est un établissement public unique, l’Établissement français du sang (EFS).
L’EFS est placé sous la tutelle du ministre de la Santé. Il a pour mission de veiller à la satisfaction des besoins en produits sanguins labiles et à l’adaptation de l’activité transfusionnelle aux évolutions médicales, scientifiques et technologiques dans le respect des principes éthiques (art. L 1222-1 du code de la santé publique).
L’EFS est composé de 13 établissements régionaux (fig. 1), 10 en métropole, 3 dans les départements d’outre-mer (DOM) et des services centraux à Paris.
Cet établissement public civil est le seul à pouvoir collecter le sang et ses dérivés sur le territoire, à les préparer et à les distribuer. Le Centre de transfusion sanguine des armées assure pour sa part les besoins du service de santé des armées.
La délivrance, acte de choisir un produit sanguin labile adapté à un malade donné, peut en revanche indifféremment être réalisée à partir des dépôts de sang d’établissements de santé publics ou privés, ou des établissements de transfusion sanguine (ETS). Environ 85 % des actes de délivrance sont réalisés par les services d’immunohématologie – délivrance de l’EFS – et 15 % par les dépôts de sang.
L’EFS est placé sous la tutelle du ministre de la Santé. Il a pour mission de veiller à la satisfaction des besoins en produits sanguins labiles et à l’adaptation de l’activité transfusionnelle aux évolutions médicales, scientifiques et technologiques dans le respect des principes éthiques (art. L 1222-1 du code de la santé publique).
L’EFS est composé de 13 établissements régionaux (fig. 1), 10 en métropole, 3 dans les départements d’outre-mer (DOM) et des services centraux à Paris.
Cet établissement public civil est le seul à pouvoir collecter le sang et ses dérivés sur le territoire, à les préparer et à les distribuer. Le Centre de transfusion sanguine des armées assure pour sa part les besoins du service de santé des armées.
La délivrance, acte de choisir un produit sanguin labile adapté à un malade donné, peut en revanche indifféremment être réalisée à partir des dépôts de sang d’établissements de santé publics ou privés, ou des établissements de transfusion sanguine (ETS). Environ 85 % des actes de délivrance sont réalisés par les services d’immunohématologie – délivrance de l’EFS – et 15 % par les dépôts de sang.
Les maillons de la chaîne
Cette chaîne transfusionnelle peut être divisée en plusieurs maillons.
En amont, la première étape consiste à analyser le territoire de collecte et à mettre en place des actions de communication larges ou plus circonscrites pour favoriser la fréquentation des lieux de collecte et/ou cibler certaines populations que l’on souhaite particulièrement recruter (phénotypes d’intérêt, jeunes donneurs, futurs donneurs de plasma…).
Viennent ensuite les étapes de réalisation de la collecte, de préparation des produits sanguins labiles, et dans le même temps de qualification biologique des dons.
L’étiquetage des produits au vu des résultats conformes de qualification biologique correspond à la phase de libération du produit (à l’instar d’une libération de lot dans l’industrie pharmaceutique). Les produits sont alors transférés dans le stock de distribution régional.
La distribution consiste ensuite à répartir ces stocks sur les différents sites de distribution-délivrance de la région. C’est aussi à cette étape que les échanges entre régions se réalisent avec l’aide d’une cellule de régulation nationale des stocks.
Chaque site de distribution-délivrance en région gère ensuite la délivrance nominative aux patients et la distribution des produits sanguins labiles aux dépôts de sang des établissements de santé de son secteur.
L’ensemble de la chaîne est surveillé par différents outils et systèmes : le système qualité, tout d’abord, qui surveille l’ensemble des processus et des procédés de fabrication, les systèmes de surveillance constitués par le contrôle qualité, les vigilances organisées réglementaires (hémovigilance, matériovigilance, réactovigilance, identitovigilance), la surveillance de la qualité des analyses de laboratoire grâce à des contrôles interlabo- ratoires, et la métrologie pour la surveillance des ins- truments de mesure.
L’objet de cette surveillance est d’analyser les signaux, dysfonctionnements, défauts qualité… et d’en tirer les conséquences en termes de plans d’action afin d’en éviter la répétition et de faire ainsi progresser la qualité globale des produits et des services.
En amont, la première étape consiste à analyser le territoire de collecte et à mettre en place des actions de communication larges ou plus circonscrites pour favoriser la fréquentation des lieux de collecte et/ou cibler certaines populations que l’on souhaite particulièrement recruter (phénotypes d’intérêt, jeunes donneurs, futurs donneurs de plasma…).
Viennent ensuite les étapes de réalisation de la collecte, de préparation des produits sanguins labiles, et dans le même temps de qualification biologique des dons.
L’étiquetage des produits au vu des résultats conformes de qualification biologique correspond à la phase de libération du produit (à l’instar d’une libération de lot dans l’industrie pharmaceutique). Les produits sont alors transférés dans le stock de distribution régional.
La distribution consiste ensuite à répartir ces stocks sur les différents sites de distribution-délivrance de la région. C’est aussi à cette étape que les échanges entre régions se réalisent avec l’aide d’une cellule de régulation nationale des stocks.
Chaque site de distribution-délivrance en région gère ensuite la délivrance nominative aux patients et la distribution des produits sanguins labiles aux dépôts de sang des établissements de santé de son secteur.
L’ensemble de la chaîne est surveillé par différents outils et systèmes : le système qualité, tout d’abord, qui surveille l’ensemble des processus et des procédés de fabrication, les systèmes de surveillance constitués par le contrôle qualité, les vigilances organisées réglementaires (hémovigilance, matériovigilance, réactovigilance, identitovigilance), la surveillance de la qualité des analyses de laboratoire grâce à des contrôles interlabo- ratoires, et la métrologie pour la surveillance des ins- truments de mesure.
L’objet de cette surveillance est d’analyser les signaux, dysfonctionnements, défauts qualité… et d’en tirer les conséquences en termes de plans d’action afin d’en éviter la répétition et de faire ainsi progresser la qualité globale des produits et des services.
Marketing, promotion du don, organisation de la collecte
Le marketing vise à mieux connaître le profil des donneurs afin de répondre à leurs attentes et disponibilités pour l’organisation des collectes, mais aussi pour adapter les messages les invitant à se rendre sur le lieu d’une collecte.
Ce marketing doit prendre en compte tous les aspects sociologiques du don. Collecter auprès des populations issues de l’immigration, par exemple, peut comporter des freins culturels ou des éléments facilitants qu’il est important de connaître. La collecte en milieu urbain ou périurbain est différente de la collecte en milieu rural, et son organisation doit être adaptée aux styles de vie différents des donneurs. Le marketing donneurs est une spécialité en plein développement : outils de géolo- calisation, étude des flux des donneurs en fonction de leurs lieux d’habitation ou de travail, interactions entre collectes situées à proximité… ces études font maintenant partie d’une nouvelle discipline : la géomatique.
L’anthroposociologie du don est une science humaine très utile dont l’EFS doit tirer profit pour adapter son dispositif de collecte et de marketing dans les années à venir. Les premières études sur le don datent des années 1930 avec Marcel Mauss et son célèbre Essai sur le don.1 Depuis, de nombreux chercheurs ont poursuivi ses travaux, et l’école canadienne est actuellement en pointe sur ces travaux de recherche en sociologie du don.2
La « promotion du don », terme un peu désuet (on disait dans les années 1960 la « propagande »), est l’ensemble des actions à mener en amont de la collecte afin de faciliter la venue des donneurs : contact avec l’association locale ou le correspondant local de collecte lorsqu’il n’existe pas d’association structurée ; affichage dans la zone d’attractivité et signalétique du lieu de collecte ; tractage, appels sono… ; accompagnement des donneurs sur le lieu de collecte.
Ces actions de base indispensables permettent de garantir un minimum d’affluence sur la collecte, et chaque détail a son importance : date à laquelle les panneaux d’affichage sont posés dans la commune ou la collectivité où est organisée la collecte, leur emplacement, les possibilités de parking, etc.
D’autres outils complètent le dispositif, tels que les logiciels de prise de rendez-vous ou les invitations personnalisées par mail.
La préparation de la collecte en back office est une phase très importante qui conditionne la réussite ou non de cette dernière :
– la planification à grosse maille à l’année se fait en fonction des cibles de prélèvements à réaliser. Ces objectifs sont la déclinaison des prévisions nationales calculées sur les courbes de tendance des cessions de produits sanguins de l’année N-1, en tenant compte des évolutions médicales et chirurgicales plus ou moins consommatrices de produits sanguins labiles ;
– la planification tient compte des ressources humaines disponibles, des souhaits des associations de donneurs lorsqu’elles existent, des disponibilités des salles qui sont prêtées par les collectivités, les établissements ou les entreprises, du besoin de lissage des prélèvements afin d’éviter autant que faire se peut le phénomène de « montagnes russes » sur les stocks. Rappelons que les concentrés de globules rouges ne se conservent que 42 jours, les concentrés de plaquettes 7 jours, et le plasma frais congelé 1 an ;
– « l’armement » des collectes consiste à affecter le personnel médical, infirmier, chauffeur, technicien d’accueil en nombre suffisant pour la durée de collecte prévue ainsi que le matériel nécessaire. Il doit être calculé au plus juste afin d’optimiser les ressources, d’améliorer l’efficience, tout en respectant des règles de sécurité avec un caden- cement des opérations de prélèvement respectueux des temps d’entretien pré-don et de repos post-don.
Ce marketing doit prendre en compte tous les aspects sociologiques du don. Collecter auprès des populations issues de l’immigration, par exemple, peut comporter des freins culturels ou des éléments facilitants qu’il est important de connaître. La collecte en milieu urbain ou périurbain est différente de la collecte en milieu rural, et son organisation doit être adaptée aux styles de vie différents des donneurs. Le marketing donneurs est une spécialité en plein développement : outils de géolo- calisation, étude des flux des donneurs en fonction de leurs lieux d’habitation ou de travail, interactions entre collectes situées à proximité… ces études font maintenant partie d’une nouvelle discipline : la géomatique.
L’anthroposociologie du don est une science humaine très utile dont l’EFS doit tirer profit pour adapter son dispositif de collecte et de marketing dans les années à venir. Les premières études sur le don datent des années 1930 avec Marcel Mauss et son célèbre Essai sur le don.1 Depuis, de nombreux chercheurs ont poursuivi ses travaux, et l’école canadienne est actuellement en pointe sur ces travaux de recherche en sociologie du don.2
La « promotion du don », terme un peu désuet (on disait dans les années 1960 la « propagande »), est l’ensemble des actions à mener en amont de la collecte afin de faciliter la venue des donneurs : contact avec l’association locale ou le correspondant local de collecte lorsqu’il n’existe pas d’association structurée ; affichage dans la zone d’attractivité et signalétique du lieu de collecte ; tractage, appels sono… ; accompagnement des donneurs sur le lieu de collecte.
Ces actions de base indispensables permettent de garantir un minimum d’affluence sur la collecte, et chaque détail a son importance : date à laquelle les panneaux d’affichage sont posés dans la commune ou la collectivité où est organisée la collecte, leur emplacement, les possibilités de parking, etc.
D’autres outils complètent le dispositif, tels que les logiciels de prise de rendez-vous ou les invitations personnalisées par mail.
La préparation de la collecte en back office est une phase très importante qui conditionne la réussite ou non de cette dernière :
– la planification à grosse maille à l’année se fait en fonction des cibles de prélèvements à réaliser. Ces objectifs sont la déclinaison des prévisions nationales calculées sur les courbes de tendance des cessions de produits sanguins de l’année N-1, en tenant compte des évolutions médicales et chirurgicales plus ou moins consommatrices de produits sanguins labiles ;
– la planification tient compte des ressources humaines disponibles, des souhaits des associations de donneurs lorsqu’elles existent, des disponibilités des salles qui sont prêtées par les collectivités, les établissements ou les entreprises, du besoin de lissage des prélèvements afin d’éviter autant que faire se peut le phénomène de « montagnes russes » sur les stocks. Rappelons que les concentrés de globules rouges ne se conservent que 42 jours, les concentrés de plaquettes 7 jours, et le plasma frais congelé 1 an ;
– « l’armement » des collectes consiste à affecter le personnel médical, infirmier, chauffeur, technicien d’accueil en nombre suffisant pour la durée de collecte prévue ainsi que le matériel nécessaire. Il doit être calculé au plus juste afin d’optimiser les ressources, d’améliorer l’efficience, tout en respectant des règles de sécurité avec un caden- cement des opérations de prélèvement respectueux des temps d’entretien pré-don et de repos post-don.
Collecte
La collecte se réalise en France pour 80 % en équipes mobiles et pour 20 % sur les sites fixes de l’EFS.
L’EFS dispose de 124 sites fixes répartis sur tout le territoire métropolitain et les DOM, à l’exception de la Guyane et de Mayotte où, pour des raisons d’épidémiologie défavorable pour le paludisme et d’autres agents transmissibles, il n’est pas possible d’y collecter pour le moment si l’on veut maintenir le même niveau de risque résiduel transfusionnel que sur le reste du territoire.
En 2017, ce sont presque 3 millions de dons qui ont été réalisés, dont 485 000 dons par aphérèse (105 000 dons combinés de plaquettes/plasma et 380 000 dons de plasma). Les dons par aphérèse permettent de prélever spécifiquement du plasma ou des plaquettes ou un mélange plaquettes- plasma ; ils sont réalisés pour l’essentiel sur les sites fixes.
Le don est anonyme, volontaire et non rémunéré. Aucune contrepartie n’est autorisée. Ces principes éthiques permettent de mieux garantir la sécurité des donneurs mais aussi des receveurs et de respecter le principe fondamental de non-marchandisation du corps humain inscrit dans la convention d’Oviedo du 4 avril 1997 au niveau européen et, en France, dans le code de la santé publique.
La collecte se déroule en 4 phases : l’inscription administrative sur le logiciel médicotechnique ; l’entretien pré-don ; le prélèvement ; le repos et la collation.
Lors de l’inscription, une attention toute particulière doit être portée à l’identification du donneur, au lien entre le don et le donneur, base d’une traçabilité et d’une sécurité de toutes les opérations en aval de la chaîne. Le don est identifié par un code-barres unique qui suivra le donneur et les produits issus de son don, jusqu’au lit du malade. L’anonymat du don est ainsi garanti : seuls les numéros de don et les codes produits sont communiqués aux établissements de santé.
Lors de l’inscription ou de la prise de rendez-vous, des conseils sont promulgués aux donneurs afin de minimiser le risque de malaise : une bonne hydratation, ne pas être à jeun, boire un demi-litre dans la demi-heure qui précède le prélèvement et réaliser des mouvements de mise en tension musculaire pendant le prélèvement. Ces deux dernières consignes ont montré un effet réducteur sur l’occurrence des malaises vagaux lors d’une étude réalisée à l’ETS Rhône-Alpes en 2015.3
L’entretien pré-don est réalisé par un médecin ou un(e) infirmier(e) depuis la modification par décret du 10 mars 2017 qui autorise désormais l’entretien pré-don infirmier par des personnels formés et habilités. Cette modification est l’aboutissement d’une longue période d’évaluation qui a permis de démontrer que la sécurité des donneurs et des receveurs était aussi bien assurée par l’entretien pré-don infirmier que par les entretiens pré-dons assurés par les médecins de l’établissement. Le médecin reste en recours pour les cas complexes ou la prise en charge des effets indésirables. C’est aussi lui qui assure la formation et l’habilitation des personnels infirmiers. Devant la réussite de cette démarche – actuellement presque 20 % des entretiens sont réalisés par des infirmier(e)s – il est envisagé la mise en place de collectes assurées par du personnel infirmier avec un médecin en assistance à distance.
L’entretien pré-don examine les réponses au questionnaire rempli par le candidat au don, les reformule ou les fait préciser et s’assure de leur bonne compréhension.
À l’issue de cet entretien, le donneur est apte ou ajourné, temporairement ou définitivement. Le taux d’ajournement moyen en France quel que soit le type de collecte ou le statut du donneur (nouveau donneur ou donneur connu) est de 11 %. Mais cela peut varier grandement selon le type de collecte ; une collecte en unité mobile sur la voie publique ou dans un lieu d’enseignement avec beaucoup de nouveaux donneurs a un taux d’ajournement plus élevé qu’une collecte sur un site fixe avec des donneurs d’aphérèse connus et déjà sélectionnés de longue date. Les causes d’ajournement sont nombreuses, et un référentiel de sélection médicale de donneurs est à la disposition des équipes ; il est révisé régulièrement en fonction de l’évolution des connaissances médicales, et un projet d’harmonisation de ces critères est en cours au niveau de l’Europe (projet Transpose). Le questionnaire pré-don, quant à lui, est défini réglementairement par décision du directeur de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) sur la base de l’arrêté ministériel fixant les critères de sélection des donneurs de sang.4
Le prélèvement de sang total est régi par des limitations de volume et de débit, afin d’obtenir un concentré de globules rouges conforme aux caractéristiques réglementaires5 et sans excéder 13 % du volume sanguin total (VST) du donneur et au maximum 500 mL.
Le prélèvement par aphérèse utilise des automates de prélèvement qui sont paramétrés pour que le volume collecté ne dépasse pas 16 % du VST pour le plasma et 13 % pour l’aphérèse cellulaire et que, pendant la procédure, le volume extracorporel ne dépasse pas 20 % du VST. Il s’effectue en plusieurs cycles de prélèvement avec séparation des éléments figurés par centrifugation et récupération sélective du plasma et/ou des plaquettes sanguines.
La phase de récupération post-don est très importante ; elle nécessite une surveillance attentive afin de détecter d’éventuels signes précurseurs de malaise. Ce doit aussi être un moment de restauration conviviale qui participe à la fidélisation des donneurs.
L’EFS dispose de 124 sites fixes répartis sur tout le territoire métropolitain et les DOM, à l’exception de la Guyane et de Mayotte où, pour des raisons d’épidémiologie défavorable pour le paludisme et d’autres agents transmissibles, il n’est pas possible d’y collecter pour le moment si l’on veut maintenir le même niveau de risque résiduel transfusionnel que sur le reste du territoire.
En 2017, ce sont presque 3 millions de dons qui ont été réalisés, dont 485 000 dons par aphérèse (105 000 dons combinés de plaquettes/plasma et 380 000 dons de plasma). Les dons par aphérèse permettent de prélever spécifiquement du plasma ou des plaquettes ou un mélange plaquettes- plasma ; ils sont réalisés pour l’essentiel sur les sites fixes.
Le don est anonyme, volontaire et non rémunéré. Aucune contrepartie n’est autorisée. Ces principes éthiques permettent de mieux garantir la sécurité des donneurs mais aussi des receveurs et de respecter le principe fondamental de non-marchandisation du corps humain inscrit dans la convention d’Oviedo du 4 avril 1997 au niveau européen et, en France, dans le code de la santé publique.
La collecte se déroule en 4 phases : l’inscription administrative sur le logiciel médicotechnique ; l’entretien pré-don ; le prélèvement ; le repos et la collation.
Lors de l’inscription, une attention toute particulière doit être portée à l’identification du donneur, au lien entre le don et le donneur, base d’une traçabilité et d’une sécurité de toutes les opérations en aval de la chaîne. Le don est identifié par un code-barres unique qui suivra le donneur et les produits issus de son don, jusqu’au lit du malade. L’anonymat du don est ainsi garanti : seuls les numéros de don et les codes produits sont communiqués aux établissements de santé.
Lors de l’inscription ou de la prise de rendez-vous, des conseils sont promulgués aux donneurs afin de minimiser le risque de malaise : une bonne hydratation, ne pas être à jeun, boire un demi-litre dans la demi-heure qui précède le prélèvement et réaliser des mouvements de mise en tension musculaire pendant le prélèvement. Ces deux dernières consignes ont montré un effet réducteur sur l’occurrence des malaises vagaux lors d’une étude réalisée à l’ETS Rhône-Alpes en 2015.3
L’entretien pré-don est réalisé par un médecin ou un(e) infirmier(e) depuis la modification par décret du 10 mars 2017 qui autorise désormais l’entretien pré-don infirmier par des personnels formés et habilités. Cette modification est l’aboutissement d’une longue période d’évaluation qui a permis de démontrer que la sécurité des donneurs et des receveurs était aussi bien assurée par l’entretien pré-don infirmier que par les entretiens pré-dons assurés par les médecins de l’établissement. Le médecin reste en recours pour les cas complexes ou la prise en charge des effets indésirables. C’est aussi lui qui assure la formation et l’habilitation des personnels infirmiers. Devant la réussite de cette démarche – actuellement presque 20 % des entretiens sont réalisés par des infirmier(e)s – il est envisagé la mise en place de collectes assurées par du personnel infirmier avec un médecin en assistance à distance.
L’entretien pré-don examine les réponses au questionnaire rempli par le candidat au don, les reformule ou les fait préciser et s’assure de leur bonne compréhension.
À l’issue de cet entretien, le donneur est apte ou ajourné, temporairement ou définitivement. Le taux d’ajournement moyen en France quel que soit le type de collecte ou le statut du donneur (nouveau donneur ou donneur connu) est de 11 %. Mais cela peut varier grandement selon le type de collecte ; une collecte en unité mobile sur la voie publique ou dans un lieu d’enseignement avec beaucoup de nouveaux donneurs a un taux d’ajournement plus élevé qu’une collecte sur un site fixe avec des donneurs d’aphérèse connus et déjà sélectionnés de longue date. Les causes d’ajournement sont nombreuses, et un référentiel de sélection médicale de donneurs est à la disposition des équipes ; il est révisé régulièrement en fonction de l’évolution des connaissances médicales, et un projet d’harmonisation de ces critères est en cours au niveau de l’Europe (projet Transpose). Le questionnaire pré-don, quant à lui, est défini réglementairement par décision du directeur de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM) sur la base de l’arrêté ministériel fixant les critères de sélection des donneurs de sang.4
Le prélèvement de sang total est régi par des limitations de volume et de débit, afin d’obtenir un concentré de globules rouges conforme aux caractéristiques réglementaires5 et sans excéder 13 % du volume sanguin total (VST) du donneur et au maximum 500 mL.
Le prélèvement par aphérèse utilise des automates de prélèvement qui sont paramétrés pour que le volume collecté ne dépasse pas 16 % du VST pour le plasma et 13 % pour l’aphérèse cellulaire et que, pendant la procédure, le volume extracorporel ne dépasse pas 20 % du VST. Il s’effectue en plusieurs cycles de prélèvement avec séparation des éléments figurés par centrifugation et récupération sélective du plasma et/ou des plaquettes sanguines.
La phase de récupération post-don est très importante ; elle nécessite une surveillance attentive afin de détecter d’éventuels signes précurseurs de malaise. Ce doit aussi être un moment de restauration conviviale qui participe à la fidélisation des donneurs.
Préparation
La préparation des produits sanguins labiles est effectuée sur des plateaux techniques de préparation au nombre de 15 actuellement en métropole et 3 dans les DOM. Ces plateaux réceptionnent les produits dits « matière première » issus des différentes collectes de la région transportés par des navettes routières quotidiennes ou pluriquotidiennes (par avion pour la Corse). Le sang total, le plasma issu d’aphérèse, ou les prélèvements mixtes plaquettes-plasma sont ensuite préparés selon différents procédés de préparation afin d’obtenir un ou plusieurs produits finis.
Les procédés de préparation incluent tous (à l’exception bien sûr du procédé de préparation des concentrés de granulocytes…) une étape de déleucocytation par filtration ou, pour certains procédés d’aphérèse plaquettaire, par élutriation. Les globules blancs résiduels sont numérés et contrôlés par un plan d’échantillonnage afin de vérifier le respect des normes de déleucocytation (< 1.106 par unité pour les produits cellulaires et < 1.104 par litre pour le plasma thérapeutique).
La séparation des différents éléments du sang total se fait par centrifugation. Une automatisation de cette étape est désormais proposée par certains fournisseurs, et ces technologies sont amenées à se développer dans le futur.
L’ensemble des opérations est effectué en système clos à usage unique grâce à des dispositifs médicaux à usage unique stériles en matière plastique. Ils ont tous une autorisation de l’ANSM et ont tous obtenu un marquage CE d’un organisme européen d’évaluation autorisé.
Ces différents procédés sont suivis par des revues régulières de la qualité des produits, revues qui analysent les non-conformités, les contrôles qualité et les éventuels signaux de vigilance associés afin de maintenir les niveaux de qualité requis par la réglementation
.
Les procédés de préparation incluent tous (à l’exception bien sûr du procédé de préparation des concentrés de granulocytes…) une étape de déleucocytation par filtration ou, pour certains procédés d’aphérèse plaquettaire, par élutriation. Les globules blancs résiduels sont numérés et contrôlés par un plan d’échantillonnage afin de vérifier le respect des normes de déleucocytation (< 1.106 par unité pour les produits cellulaires et < 1.104 par litre pour le plasma thérapeutique).
La séparation des différents éléments du sang total se fait par centrifugation. Une automatisation de cette étape est désormais proposée par certains fournisseurs, et ces technologies sont amenées à se développer dans le futur.
L’ensemble des opérations est effectué en système clos à usage unique grâce à des dispositifs médicaux à usage unique stériles en matière plastique. Ils ont tous une autorisation de l’ANSM et ont tous obtenu un marquage CE d’un organisme européen d’évaluation autorisé.
Ces différents procédés sont suivis par des revues régulières de la qualité des produits, revues qui analysent les non-conformités, les contrôles qualité et les éventuels signaux de vigilance associés afin de maintenir les niveaux de qualité requis par la réglementation
.
Qualification biologique des dons
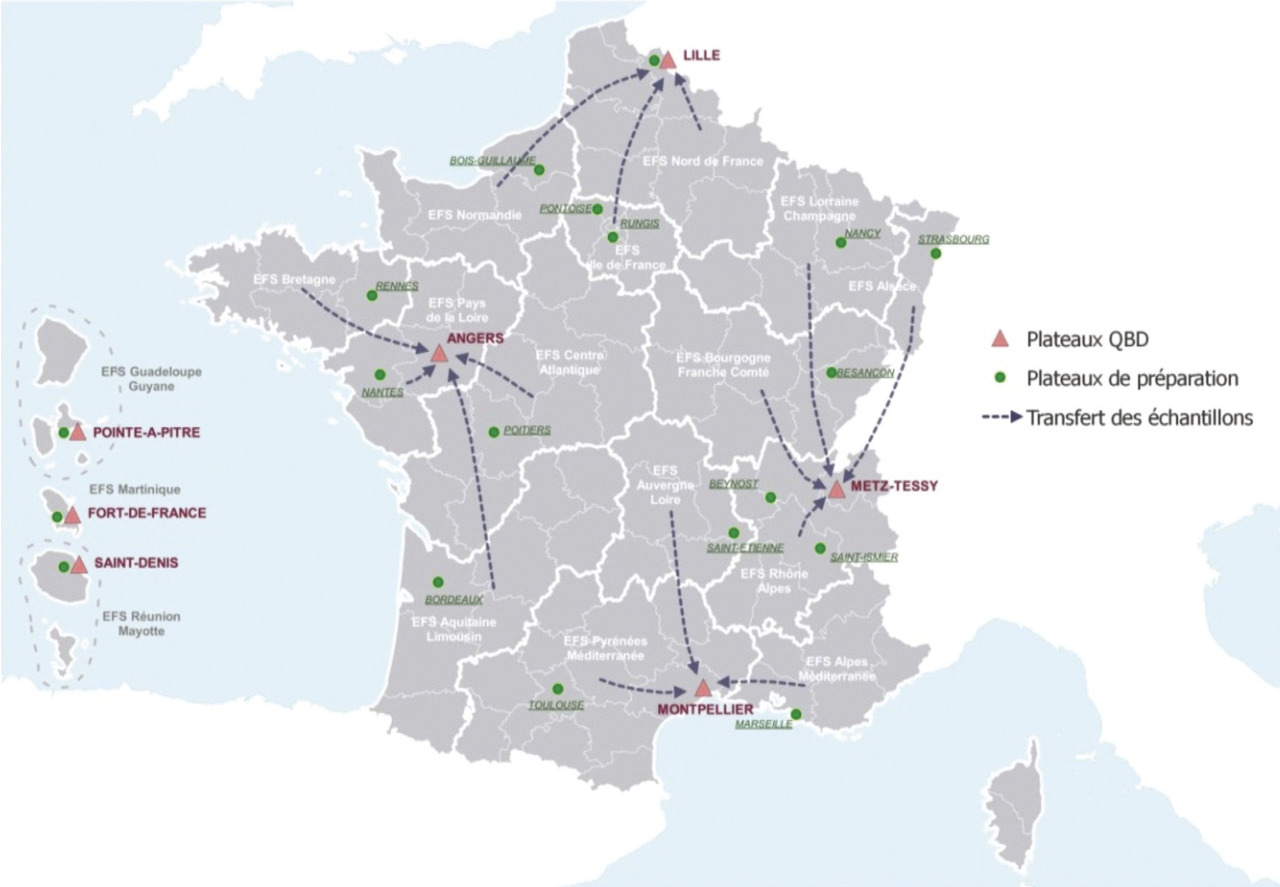
Parallèlement au transport du sang total, matière première, vers les plateaux techniques de préparation, les tubes-échantillons prélevés en début de don pour chaque donneur sont acheminés par des navettes routières (par avion pour la Corse) vers des « hub » régionaux, puis vers des plateaux techniques de qualification biologique des dons. Chaque nuit, ces navettes apportent les échantillons des dons vers les 4 plateaux de qualification biologique de l’EFS en métropole (fig. 2). Les analyses (liste en annexe) sont réalisées dans la journée (v. tableau). Leur conformité conditionne la libération des produits sanguins labiles issus du don et leur étiquetage.
Distribution délivrance
La distribution
Après la libération des produits sanguins labiles en fin de préparation, les produits sont transférés dans les enceintes thermostatées adaptées à chaque produit fini et informatiquement dans un « stock régional de distribution ».
C’est à partir de ce stock régional que les sites de l’ETS sont approvisionnés par des navettes « produits sanguins labiles » régulières réalisées en véhicules à température dirigée bi- ou tri-compartiments selon les températures de transport des 3 types de produits sanguins labiles : +2 à +4 °C pour les concentrés de globules rouges, +20 à +24 °C pour les concentrés de plaquettes, ou inférieures à -25 °C pour le plasma frais congelé. Pour l’approvisionnement des DOM et de la Corse, ce sont des containers adaptés permettant de maintenir ces températures qui sont chargés dans les soutes pressurisées des avions.
La gestion du stock de distribution régional est un point pivot de la chaîne transfusionnelle ; ce sont en effet les besoins des sites, et en particulier les consommations quotidiennes de concentrés plaquettaires, qui « tirent » le reste de la chaîne de production et conditionnent en partie le planning des collectes et la préparation des couches leuco-plaquettaires dans les services de prépa- ration afin de produire le nombre de mélanges de concentrés de plaquettes suffisant pour assurer les besoins des patients en fonction des prescriptions des cliniciens.
L’autosuffisance en France n’a jamais été mise en défaut depuis la création de l’EFS en 2000. La cellule de régulation nationale veille chaque jour à l’équilibre des stocks en quantité et en qualité (groupes sanguins ABO Rhésus) et régule les échanges inter-régionaux. En cas de difficulté particulière ou d’événement exceptionnel (attentat, accident majeur, événements climatiques dans les DOM ou en métropole…), les expéditions sont rapidement réorganisées afin de couvrir les besoins où que ce soit sur le territoire.
C’est à partir de ce stock régional que les sites de l’ETS sont approvisionnés par des navettes « produits sanguins labiles » régulières réalisées en véhicules à température dirigée bi- ou tri-compartiments selon les températures de transport des 3 types de produits sanguins labiles : +2 à +4 °C pour les concentrés de globules rouges, +20 à +24 °C pour les concentrés de plaquettes, ou inférieures à -25 °C pour le plasma frais congelé. Pour l’approvisionnement des DOM et de la Corse, ce sont des containers adaptés permettant de maintenir ces températures qui sont chargés dans les soutes pressurisées des avions.
La gestion du stock de distribution régional est un point pivot de la chaîne transfusionnelle ; ce sont en effet les besoins des sites, et en particulier les consommations quotidiennes de concentrés plaquettaires, qui « tirent » le reste de la chaîne de production et conditionnent en partie le planning des collectes et la préparation des couches leuco-plaquettaires dans les services de prépa- ration afin de produire le nombre de mélanges de concentrés de plaquettes suffisant pour assurer les besoins des patients en fonction des prescriptions des cliniciens.
L’autosuffisance en France n’a jamais été mise en défaut depuis la création de l’EFS en 2000. La cellule de régulation nationale veille chaque jour à l’équilibre des stocks en quantité et en qualité (groupes sanguins ABO Rhésus) et régule les échanges inter-régionaux. En cas de difficulté particulière ou d’événement exceptionnel (attentat, accident majeur, événements climatiques dans les DOM ou en métropole…), les expéditions sont rapidement réorganisées afin de couvrir les besoins où que ce soit sur le territoire.
La délivrance
Elle est effectuée au plus près des malades par les 156 sites de l’EFS ou les dépôts de délivrance des établissements de santé. Cette délivrance est un maillon essentiel de la sécurité du patient ; elle repose sur des règles d’appariement des caractéristiques du receveur (immuno-hématologiques en particulier) à celles du produit sanguin labile, sécurisées par le paramétrage du logiciel médicotechnique. La compatibilité immunologique est un point capital mais il n’est pas le seul. Un conseil transfusionnel adapté est délivré également 24 h/24 h par les responsables de délivrance de l’EFS afin d’adapter au mieux le produit sanguin labile à la pathologie et aux caractéristiques du patient.
Une fois la délivrance effectuée, intervient la phase de transport vers l’établissement de santé. Des contrôles à réception doivent être effectués dans le service et au dépôt de sang quand il en existe un, afin de vérifier la cohérence entre l’ordonnance, les produits sanguins labiles et les documents d’accompagnement. Une dernière fois, la concordance doit être vérifiée au lit du malade juste avant la transfusion associée au contrôle ultime ABO pour la transfusion de concentré de globules rouges.
Une fois la délivrance effectuée, intervient la phase de transport vers l’établissement de santé. Des contrôles à réception doivent être effectués dans le service et au dépôt de sang quand il en existe un, afin de vérifier la cohérence entre l’ordonnance, les produits sanguins labiles et les documents d’accompagnement. Une dernière fois, la concordance doit être vérifiée au lit du malade juste avant la transfusion associée au contrôle ultime ABO pour la transfusion de concentré de globules rouges.
Une amélioration continue
La chaîne transfusionnelle fait intervenir de nombreux acteurs tant au niveau des ETS que des services de soins. Chaque maillon est important, et la sécurité de l’acte transfusionnel en dépend. Les derniers bilans d’hémovigilance6 montrent que la réduction du risque transfusionnel en France est une réalité, gagnée petit à petit, grâce aux progrès des technologies mais aussi et principalement grâce à l’amélioration des pratiques et à la formation des professionnels de santé concernés
Références
1. Mauss M. Essai sur le don. Paris : Presses universitaires de France, 1925.
2. Charbonneau J, Cloutier MS, Fainstein B. How do people become plasma and platelet donors in a voluntary non remunerated context? J Clin Apher 2018;33:236-48.
3. Morand C, Coudurier N, Rolland C, et al. Transfusion 2016;56:2412-21.
4. Arrêté du 13 décembre 2017 modifiant l’arrêté du 5 avril 2016 fixant les critères de sélection des donneurs de sang. Décision du directeur de l’ANSM du 19 mai 2016 modifiant la décision du 24 avril 2016 fixant la forme et le contenu du questionnaire que remplit le candidat au don.
5. Décision du directeur de l’ANSM du 8 février 2018 fixant les caractéristiques des PSL.
6. Agence nationale de sécurité du médicament et des produits de santé. Rapport annuel d’hémovigilance 2016 www.ansm.sante.fr ou https://bit.ly/2IEPiL8
2. Charbonneau J, Cloutier MS, Fainstein B. How do people become plasma and platelet donors in a voluntary non remunerated context? J Clin Apher 2018;33:236-48.
3. Morand C, Coudurier N, Rolland C, et al. Transfusion 2016;56:2412-21.
4. Arrêté du 13 décembre 2017 modifiant l’arrêté du 5 avril 2016 fixant les critères de sélection des donneurs de sang. Décision du directeur de l’ANSM du 19 mai 2016 modifiant la décision du 24 avril 2016 fixant la forme et le contenu du questionnaire que remplit le candidat au don.
5. Décision du directeur de l’ANSM du 8 février 2018 fixant les caractéristiques des PSL.
6. Agence nationale de sécurité du médicament et des produits de santé. Rapport annuel d’hémovigilance 2016 www.ansm.sante.fr ou https://bit.ly/2IEPiL8